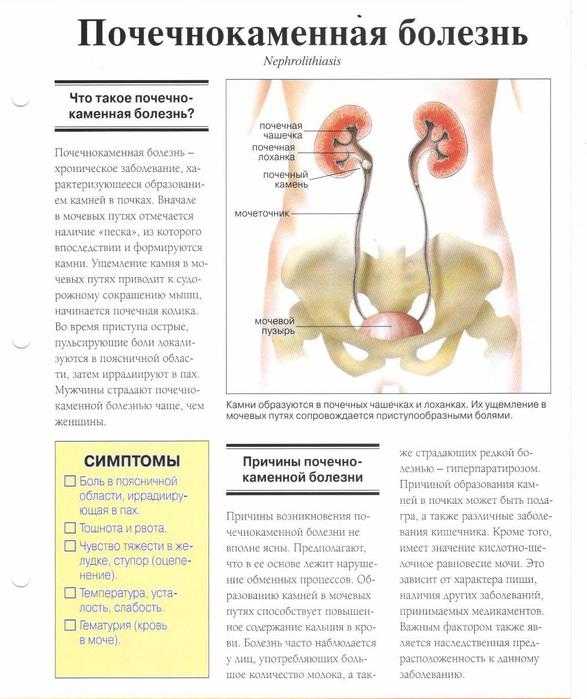
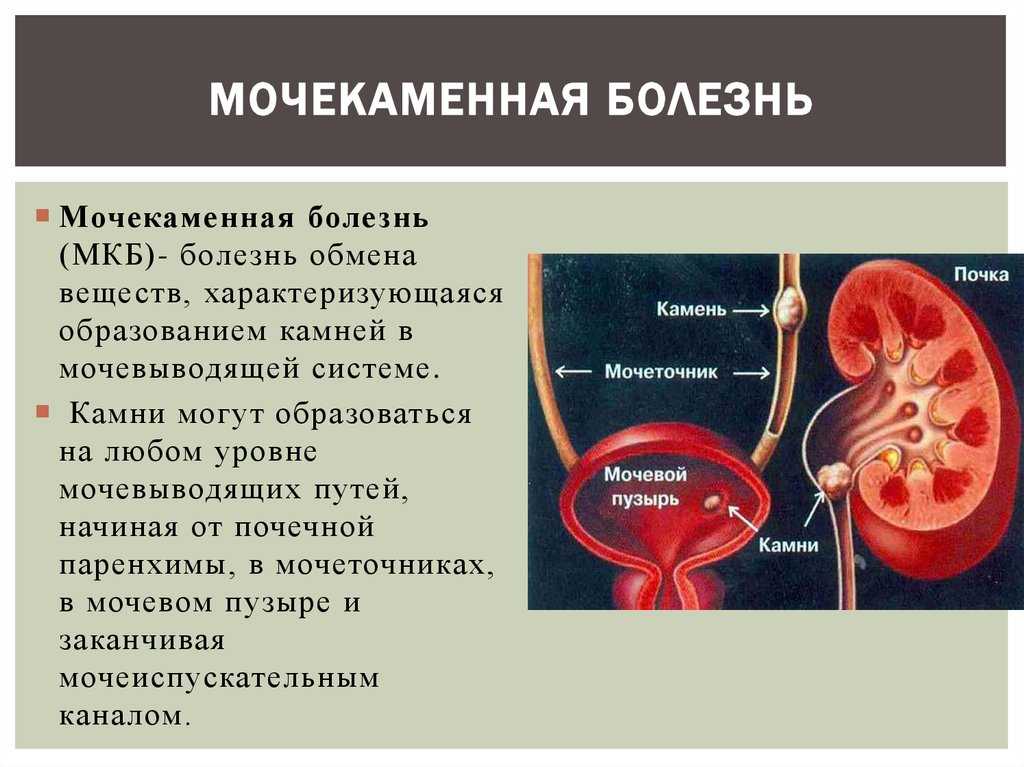
Воспаление почек — причины, симптомы и лечение
Воспаление почек возникает в острой форме, но если его не лечить, то быстро приобретает хроническую. Нередко бывает симптомом мочекаменной болезни. Поддается консервативному лечению.
Сеть клиник «Дамед» предлагает вам качественное лечение воспаления почек, мочекаменной болезни, почечных колик и других урологических заболеваний. Если у вас наблюдаются симптомы пиелонефрита, если вам необходимо лечение, позвоните в ближайший к вам филиал и запишитесь на прием к опытному урологу по телефонам, указанным на сайте или через форму записи.
Что вызывает воспаление почек
Частая причина воспалительного процесса — проникновение микроорганизмов, бактерий в ткани почечной лоханки. Возбудителями заболевания чаще всего являются кишечные микроорганизмы. В 20% случаев заболевание прогрессирует из-за смешанной инфекции.
Возбудитель может попасть в почку следующими путями:
- с током крови;
- по мочевыводящим путям;
- лимфогенно из очагов возникновения инфекции органов малого таза.

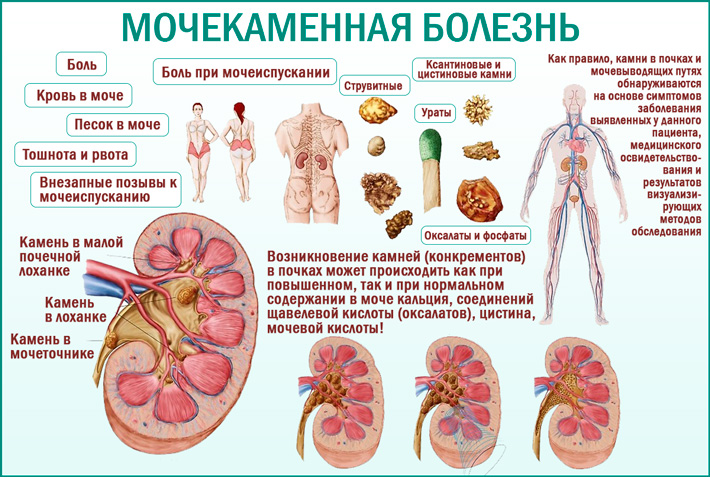
Симптомы воспаления почек
Основными признаками заболевания считают:
- Боли в пояснице с левой или правой стороны. По характеру боль может быть тупой или острой. Может отдавать в брюшную или паховую область.
- Изменения мочи. Как правило, при пиелонефрите моча мутная, может быть с примесью крови. Запах мочи резкий, неприятный.
- Частое мочеиспускание.
- Повышение температуры. Температура тела может повышаться как не значительно, так и до лихорадочного состояния.
- Озноб.
- Общая слабость, плохое самочувствие, апатия.
- Тошнота, реже рвота.
- Повышение давления.
Нередко заболевание протекает бессимптомно или дает о себе знать незначительным повышением температуры, дискомфортом, болевыми ощущениями в боку, слабостью, отсутствием аппетита, жаждой. Но человек при этом выглядит болезненно.
Диагностика воспаления почек
Заболевание диагностируют при помощи лабораторных исследований и следующих диагностических методов:
- УЗИ почек;
- Компьютерная томография;
- Радионуклидные методы диагностики.

Общий анализ мочи выявляет факт воспалительного процесса, протеинурию (белок в моче) лейкоцитурию (признаки инфекции) и бактерии. Посев мочи определяет конкретного возбудителя воспалительного процесса.
Общий анализ крови подтверждает наличие воспалительного процесса, уточняет его характер. На УЗИ можно диагностировать расширение почечной лоханки, неоднородность тканей с участками уплотнения. Компьютерная томография выявляет опухоли.
Лечение воспаления почек
Терапия может быть консервативной или оперативной. Соблюдение диеты является обязательным условием при любом методе лечения. Если у вас наблюдаются симптомы воспаления почек, если у вас бывают рецидивы хронического пиелонефрита, если у вас болит поясница после обильного питья, соленой или острой пищи, после употребления алкоголя, обратитесь за помощью к квалифицированному урологу. Записаться на прием к врачу можно по телефонам, указанным на нашем сайте.
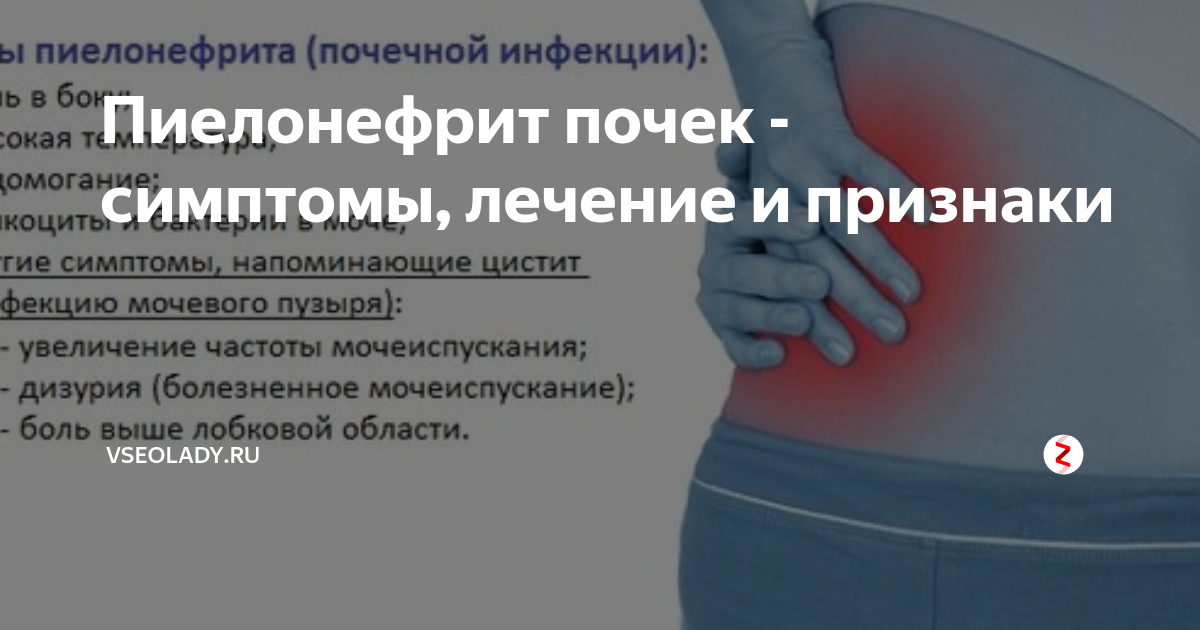
Пиелонефрит у мужчин — симптомы и лечение, причины и признаки заболевания
Урология
Услуги
Пиелонефрит
Оборудование
Симптомы
Методы
Главная / Отделения 🏥 / Урология / Пиелонефрит
ПИЕЛОНЕФРИТ
Пиелонефрит – болезнь почек, спровоцированная бактериальной микрофлорой.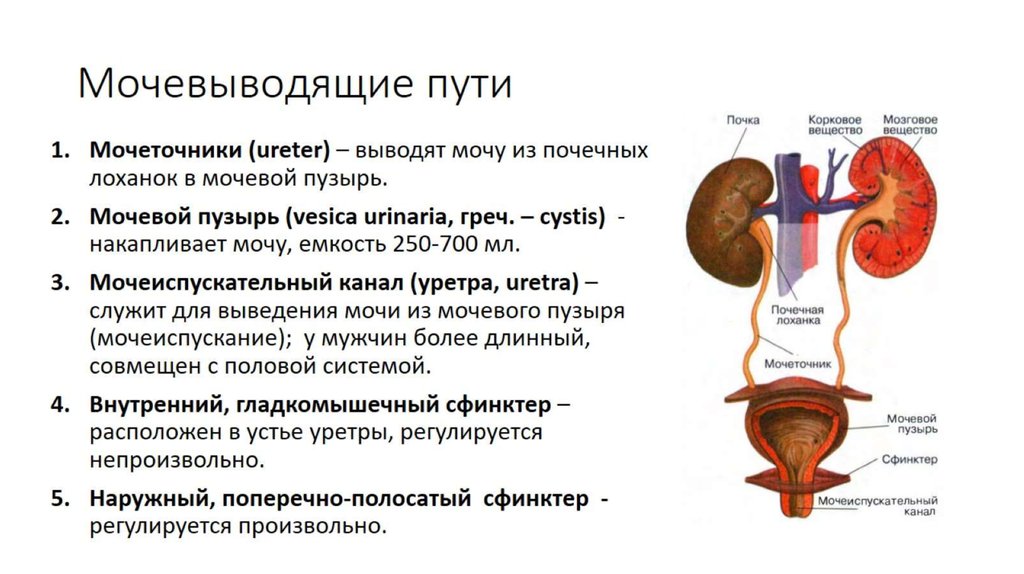 Патологический процесс поражает почечные лоханки, чашечки и паренхиму, протекая в острой или хронической форме. Во втором случае диагностика затруднена неясной клинической картиной и ремиссиями. Лечение острого пиелонефрита более эффективно, в то время как при хроническом требуется сложная и длительная терапия.
Патологический процесс поражает почечные лоханки, чашечки и паренхиму, протекая в острой или хронической форме. Во втором случае диагностика затруднена неясной клинической картиной и ремиссиями. Лечение острого пиелонефрита более эффективно, в то время как при хроническом требуется сложная и длительная терапия.
Причины возникновения заболевания
Чаще всего воспаление почек наблюдается у детей вследствие физиологических особенностей строения мочевыделительных органов, а также у женщин в возрасте 18-30 лет после начала активной половой жизни, беременности или родов. У мужчин пиелонефрит встречается реже, но также требует адекватного лечения. Как правило, у них заболевание становится сопутствующим при аденоме предстательной железы.
Основные факторы, провоцирующие развитие патологического процесса:
- сахарный диабет
- ослабление иммунной функции
- очаги хронического воспаления в организме
- незаконченный курс терапии острого цистита
- длительно существующие инфекционные поражения
- дисбаланс гормонов на фоне полового созревания, менопаузы, гестации
- врожденные аномалии строения мочевыделительной системы
- частое переохлаждение организма и стрессовые состояния
В урологии различают 2 пути инфицирования почек: через уретру (восходящий) и с кровотоком (гематогенный). В зависимости от этого подбирается стратегия терапии. При острой форме заболевания из-за переохлаждения решающее значение имеет своевременный визит к урологу-нефрологу, так как воспаление прогрессирует очень быстро.
В зависимости от этого подбирается стратегия терапии. При острой форме заболевания из-за переохлаждения решающее значение имеет своевременный визит к урологу-нефрологу, так как воспаление прогрессирует очень быстро.
Симптомы пиелонефрита и риски при отсутствии лечения
Главной опасностью болезни является стремительный переход в хроническую форму. Во многих случаях признаки патологического процесса могут исчезать уже через несколько часов, но размножение и распространение патогенных бактерий не прекращается. В дальнейшем это чревато переходом воспаления на здоровую почку и периодическими обострениями с появлением таких же признаков, как в острой форме заболевания. При отсутствии комплексной терапии состояние ухудшается до почечной недостаточности с риском полной дисфункции обоих органов.
Основные симптомы пиелонефрита у женщин и мужчин, требующие немедленного лечения:
- нарушение диуреза
- значительная гипертермия
- заметное снижение или полное отсутствие аппетита
- боли в пояснице в области нахождения пораженного органа
- диспепсические расстройства (чаще наблюдаются у детей)
- отечность лица и век, бледность кожного покрова
Методы диагностики
Диагноз «пиелонефрит» ставится врачом-урологом или нефрологом после комплексного обследования. Специалист собирает анамнез, проводит опрос на предмет симптоматики и текущего самочувствия, а также назначает ряд лабораторных и инструментальных исследований:
Специалист собирает анамнез, проводит опрос на предмет симптоматики и текущего самочувствия, а также назначает ряд лабораторных и инструментальных исследований:
- общий анализ мочи
- бактериологический посев мочи
- исследование образцов урины по Нечипоренко
- общий анализ крови
- УЗИ почек
Лечение пиелонефрита у женщин и мужчин
Терапевтическая стратегия основывается на приеме антибактериальных средств и полном покое до снятия воспалительного процесса. На первой консультации врач назначает антибиотики широкого спектра действия, а после получения результатов анализов с определением типа возбудителя заменяет их другим препаратом. Именно поэтому нельзя заниматься самолечением.
При гематогенном пиелонефрите основное внимание уделяется устранению первичного инфекционного очага. Как правило, им оказываются кариозные зубы, хронический тонзиллит, ангина. Болевой синдром снимается спазмолитиками и обезболивающими препаратами.
Болевой синдром снимается спазмолитиками и обезболивающими препаратами.
Лечение хронического пиелонефрита может требовать хирургического вмешательства при таких осложнениях, как мочекаменная болезнь, пионефроз и др.
Пациенты урологического отделения «Медикал Он Груп – Балашиха» проходят терапию по индивидуальной схеме. Она включает прием современных лекарственных препаратов и инновационные физиотерапевтические методики.
Преимущества лечения
Доступное лечение
Пациенты нашего медцентра могут рассчитывать не только на качественное, но и на доступное лечение. Приемлемый уровень цен – один из приоритетов нашей клиники наравне с высокими медицинскими стандартами.
Новейшие методики
Залогом успешного лечения урологических заболеваний в нашем медцентре является применение новейших методик и проверенных лекарственных препаратов, эффективность которых доказана мировой медицинской практикой.
Высококвалифицированные врачи
Специалисты нашей клиники считаются одними из лучших в регионе, поэтому им доверяют пациенты. Наши врачи постоянно повышают свою квалификацию, в том числе стажируясь в ведущих зарубежных клиниках.
Пациенты нашего медцентра могут рассчитывать не только на качественное, но и на доступное лечение. Приемлемый уровень цен – один из приоритетов нашей клиники наравне с высокими медицинскими стандартами.
Залогом успешного лечения урологических заболеваний в нашем медцентре является применение новейших методик и проверенных лекарственных препаратов, эффективность которых доказана мировой медицинской практикой.
Специалисты нашей клиники считаются одними из лучших в регионе, поэтому им доверяют пациенты. Наши врачи постоянно повышают свою квалификацию, в том числе стажируясь в ведущих зарубежных клиниках.
Биопсия почки — клиника Майо
Обзор
Биопсия почки
Биопсия почки
Во время биопсии почки врач использует иглу для забора небольшого образца почечной ткани для лабораторного исследования. Игла для биопсии вводится через кожу и часто направляется с помощью устройства визуализации, такого как ультразвук.
Игла для биопсии вводится через кожу и часто направляется с помощью устройства визуализации, такого как ультразвук.
Биопсия почки — это процедура удаления небольшого кусочка почечной ткани, который можно исследовать под микроскопом на наличие признаков повреждения или заболевания.
Ваш врач может порекомендовать биопсию почки, также называемую биопсией почки, для диагностики предполагаемой проблемы с почками. Его также можно использовать, чтобы увидеть, насколько серьезно заболевание почек, или для контроля лечения заболевания почек. Вам также может понадобиться биопсия почки, если у вас была пересаженная почка, которая не работает должным образом.
Чаще всего врач выполняет биопсию почки, вводя тонкую иглу через кожу. Это называется чрескожной биопсией почки. Устройство визуализации помогает врачу ввести иглу в почку для удаления ткани.
Продукты и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
Зачем это делается
Биопсия почки может быть сделана для:
8 проблема с почками, которую нельзя идентифицировать иначе
Ваш врач может порекомендовать биопсию почки на основании результатов анализов крови или мочи, которые показывают:
- Кровь в моче из почек
- Белок в моче (протеинурия), избыточный, повышающийся или сопровождающийся другими признаками заболевания почек
- Проблемы с функцией почек, приводящие к чрезмерному выделению продуктов жизнедеятельности в кровь
Не всем с этими проблемами требуется биопсия почки. Решение основывается на ваших признаках и симптомах, результатах анализов и общем состоянии здоровья.
Решение основывается на ваших признаках и симптомах, результатах анализов и общем состоянии здоровья.
Дополнительная информация
- Острая почечная недостаточность
- Хроническая болезнь почек
- Гломерулонефрит
- Пурпура Шенлейна-Геноха
- IgA-нефропатия (болезнь Бергера)
- 0 Нефротическая
0
Записаться на прием в клинику Мэйо
Риски
В целом чрескожная биопсия почки является безопасной процедурой. Возможные риски включают:
- Кровотечение. Наиболее частым осложнением биопсии почки является кровь в моче. Кровотечение обычно останавливается в течение нескольких дней. Кровотечение, достаточно серьезное, чтобы потребовать переливания крови, затрагивает очень небольшой процент людей, которым сделали биопсию почки. В редких случаях требуется хирургическое вмешательство для остановки кровотечения.
- Боль. Боль в месте биопсии является обычным явлением после биопсии почки, но обычно длится всего несколько часов.

- Артериовенозная фистула. Если игла для биопсии случайно повредит стенки близлежащих артерии и вены, между двумя кровеносными сосудами может образоваться аномальное соединение (свищ). Этот тип свищей обычно не вызывает никаких симптомов и закрывается сам по себе.
- Прочие. В редких случаях происходит инфицирование скопления крови (гематомы) вокруг почки. Это осложнение лечится антибиотиками и хирургическим дренированием. Другим необычным риском является развитие высокого кровяного давления, связанного с большой гематомой.
Как вы подготовитесь
Перед биопсией почки вы встретитесь со своим врачом, чтобы обсудить, чего ожидать. Это хорошее время, чтобы задать вопросы о процедуре и убедиться, что вы понимаете преимущества и риски.
Лекарства
При встрече с врачом принесите список всех лекарств, которые вы принимаете, включая лекарства, отпускаемые без рецепта, витамины и травяные добавки. Перед биопсией почки вас попросят прекратить прием лекарств и добавок, которые могут увеличить риск кровотечения. К ним относятся:
Перед биопсией почки вас попросят прекратить прием лекарств и добавок, которые могут увеличить риск кровотечения. К ним относятся:
- Препараты для разжижения крови, такие как варфарин (Coumadin, Jantoven), ривароксабан (Xarelto), дабигатран (Pradaxa) или эноксапарин (Lovenox)
- Препараты, препятствующие чрезмерному слипанию тромбоцитов, такие как клопидогрель (плавикс)
- Аспирин
- Ибупрофен (Адвил, Мотрин ИБ, др.) и другие нестероидные противовоспалительные препараты (НПВП)
- Некоторые пищевые добавки, такие как омега-3 жирные кислоты
Ваш врач или медсестра сообщит вам, когда следует прекратить прием этих лекарств и пищевых добавок и на какой срок. Часто эти лекарства прекращают принимать за семь дней до процедуры, а затем снова начинают принимать через семь дней после процедуры.
Образцы крови и мочи
Перед биопсией у вас возьмут кровь и сдадут образец мочи, чтобы убедиться, что у вас нет инфекции или другого заболевания, которое может сделать биопсию рискованной.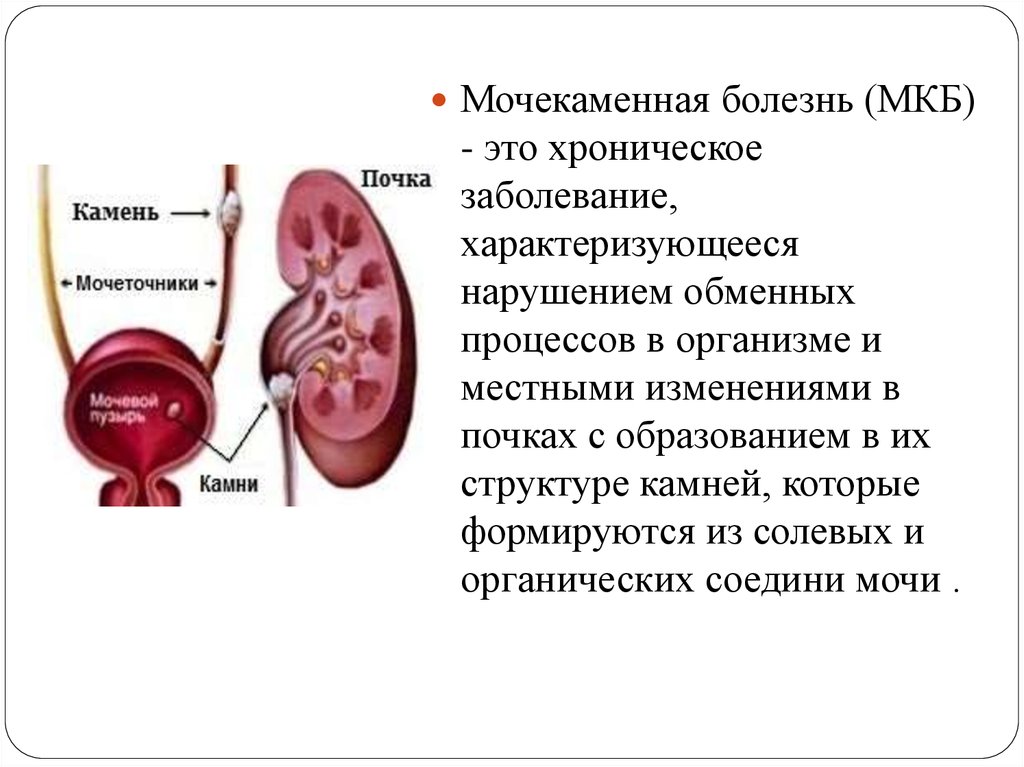
Диета
Вас могут попросить не пить и не есть в течение восьми часов перед биопсией почки.
Чего ожидать
Вам сделают биопсию почки в больнице или амбулаторном центре. Перед началом процедуры будет поставлена капельница. Седативные препараты можно вводить внутривенно.
Во время процедуры
Во время биопсии вы будете в сознании и будете лежать на животе или на боку, в зависимости от того, какое положение обеспечивает лучший доступ к почке. Для биопсии пересаженной почки большинство людей ложатся на спину.
Чрескожная биопсия включает следующие этапы:
- С помощью ультразвукового датчика врач точно определяет, куда вводить иглу. В некоторых случаях вместо УЗИ может быть использовано сканирование CT .
- Ваш врач помечает вашу кожу, очищает пораженный участок и применяет обезболивающее (местный анестетик).
- Ваш врач делает небольшой разрез в том месте, где войдет игла, и с помощью ультразвукового устройства направляет иглу в почку.

- Вас могут попросить задержать дыхание, пока врач берет образец с помощью подпружиненного инструмента. Вы можете почувствовать «хлопок» или давление и услышать резкий щелчок.
- Вашему врачу может потребоваться ввести иглу несколько раз, часто через один и тот же разрез, чтобы получить достаточное количество ткани.
- Ваш врач извлекает иглу и накладывает на разрез небольшую повязку.
Другие процедуры биопсии почки
Чрескожная биопсия почки не подходит для некоторых людей. Если у вас в анамнезе были проблемы с кровотечением, нарушение свертываемости крови или у вас только одна почка, ваш врач может рассмотреть возможность проведения лапароскопической биопсии.
При этой процедуре врач делает небольшой разрез и вводит тонкую освещенную трубку с видеокамерой на конце (лапароскоп). Этот инструмент позволяет врачу просматривать вашу почку на видеоэкране и брать образцы тканей.
После процедуры
После биопсии вы можете:
- Провести некоторое время в послеоперационной палате, где будут контролировать ваше кровяное давление, пульс и дыхание.

- Сдайте анализ мочи и общий анализ крови, чтобы проверить наличие кровотечения и других осложнений.
- Спокойно отдохните от четырех до шести часов.
- Получите письменные инструкции по восстановлению.
- Почувствуйте болезненность или боль в месте биопсии в течение нескольких часов. Вам дадут лекарства для облегчения боли.
Большинство людей могут покинуть больницу в тот же день, примерно через 12–24 часа после процедуры. Вернувшись домой, ваш врач, вероятно, порекомендует вам отдохнуть еще день или два. Ваша медицинская команда сообщит вам о любых ограничениях активности, таких как отказ от поднятия тяжестей и напряженных упражнений.
Ткани вашей почки отправляются в лабораторию для исследования врачом, специализирующимся на диагностике заболеваний (патологом). Патолог использует микроскопы и красители для поиска необычных отложений, рубцов, инфекции или других аномалий в почечной ткани.
Позвоните своему врачу, если вы испытываете:
- Значительное количество ярко-красной крови или сгустков в моче более чем через 24 часа после биопсии
- Изменения мочеиспускания, такие как неспособность мочиться, срочные или частые позывы к мочеиспусканию или жжение при мочеиспускании
- Усиление боли в месте биопсии
- Лихорадка выше 100,4 F (38 C)
- Обморок или слабость
Результаты
Может пройти до недели, прежде чем ваш врач получит отчет о биопсии из патологоанатомической лаборатории. В экстренных случаях полный или частичный отчет может быть готов менее чем за 24 часа.
В экстренных случаях полный или частичный отчет может быть готов менее чем за 24 часа.
Ваш врач обычно обсуждает с вами результаты во время последующего визита. Результаты могут дополнительно объяснить, что вызывает проблемы с почками, или они могут быть использованы для планирования или изменения вашего лечения.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Персонал клиники Мэйо
Сопутствующие товары
Продукты и услуги
Хроническая болезнь почек – диагностика и лечение
Диагностика
Часто задаваемые вопросы о заболеваниях почек
Нефролог Эндрю Бентолл, доктор медицинских наук, отвечает на наиболее часто задаваемые вопросы о заболеваниях почек.
Жить с диабетом тяжело, думать о том, что ты ешь. Но контроль уровня сахара действительно важен для улучшения функции почек и, в частности, для замедления любого повреждения почек. В этом могут помочь новые лекарства, появившиеся за последние пару лет, а также работа с вашим лечащим врачом или эндокринологом с вашими текущими методами лечения, чтобы улучшить контроль сахара.
Но контроль уровня сахара действительно важен для улучшения функции почек и, в частности, для замедления любого повреждения почек. В этом могут помочь новые лекарства, появившиеся за последние пару лет, а также работа с вашим лечащим врачом или эндокринологом с вашими текущими методами лечения, чтобы улучшить контроль сахара.
Мы действительно хотим помочь вашему здоровью, поэтому похудение может стать ключевым компонентом снижения риска прогрессирования заболевания почек. Сокращение потребления калорий, то есть либо меньшие порции, либо меньше перекусов между приемами пищи, а затем размышления о сжигании калорий за счет увеличения количества упражнений, — это большие шаги вперед на пути к снижению веса.
Мы стремимся к тому, чтобы артериальное давление было ниже 130 систолического давления, это максимальное значение. И менее 80 диастолических, это нижняя цифра по показаниям артериального давления. Есть целый ряд различных препаратов, которые мы можем использовать для этого.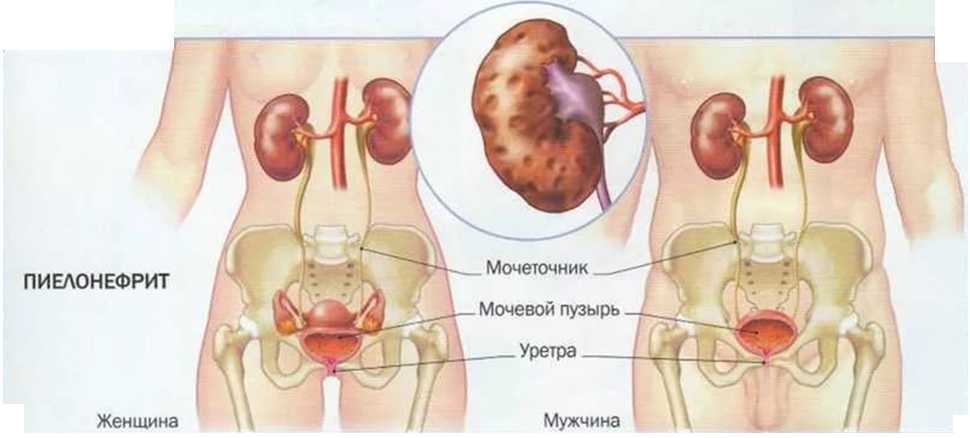 И это поможет как вашему сердечно-сосудистому здоровью, так и замедлению прогрессирования любого заболевания почек с течением времени.
И это поможет как вашему сердечно-сосудистому здоровью, так и замедлению прогрессирования любого заболевания почек с течением времени.
Существует два разных типа диализа: гемодиализ, который проводится путем очистки крови с помощью аппарата, который вы посещаете в центре диализа три раза в неделю примерно по четыре часа каждый раз. Это можно сделать дома при определенных обстоятельствах. Или перитонеальный диализ, при котором жидкость вводится в живот, выводит токсины и дренируется. И это можно сделать как днем, так и ночью на машине. Преимущества и риски индивидуальны, так как некоторые люди могут проводить лечение дома или для этого им нужно обратиться в лечебный центр. Это также зависит от вашего местоположения и того, насколько близко находятся ближайшие центры диализа.
Трансплантат почки работает так же, как ваши собственные почки: кровь проходит через трансплантат, фильтруется и выходит моча. Трансплантат почки защищен лекарствами против отторжения, поэтому ваше тело не атакует его.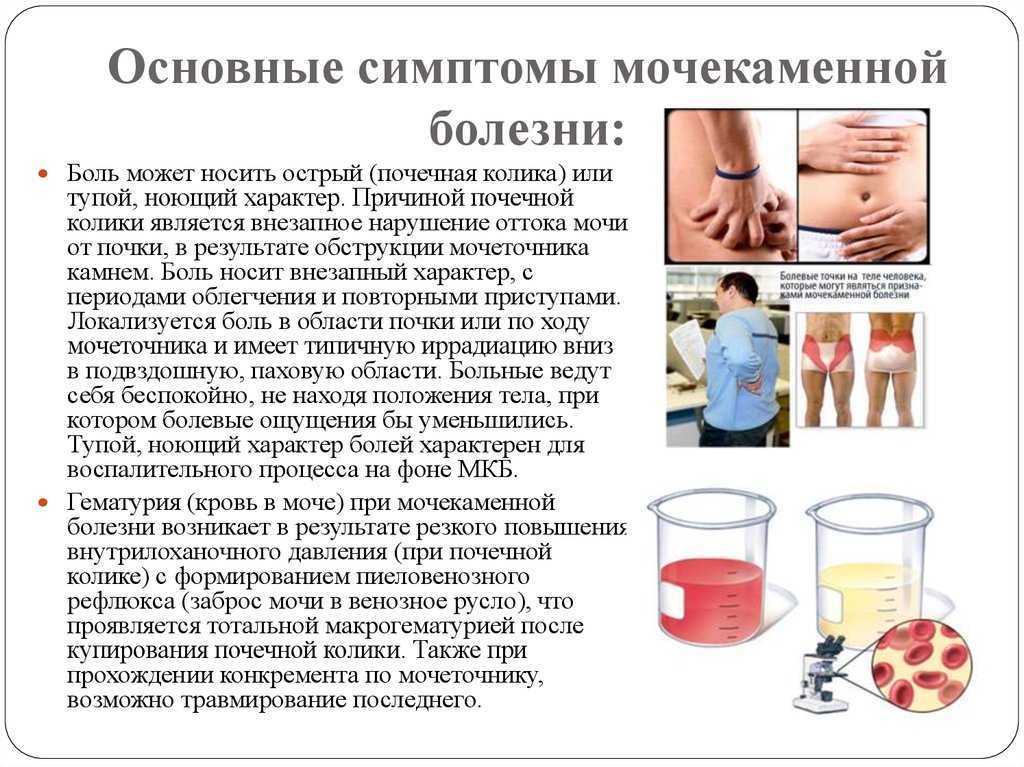 И мы оставляем ваши собственные почки, потому что они со временем сморщиваются и больше не функционируют. Вы не хотите больше хирургии, чем вам нужно.
И мы оставляем ваши собственные почки, потому что они со временем сморщиваются и больше не функционируют. Вы не хотите больше хирургии, чем вам нужно.
Для трансплантата почки на данный момент прием препаратов против отторжения является каждодневным, пожизненным явлением. Они могут сопровождаться побочными эффектами. Но текущие исследования направлены на то, чтобы попытаться свести к минимуму или отказаться от лекарств против отторжения с помощью конкретных протоколов исследований на данный момент.
Мы действительно хотим сотрудничать с вами, чтобы добиться для вас наилучших результатов, чтобы хроническое заболевание почек не влияло на вас настолько сильно, насколько это возможно. Контроль вашего кровяного давления и, следовательно, мониторинг его дома, регулярный прием лекарств и информирование нас о побочных эффектах — это действительно важная часть партнерства и помощи вам в обеспечении хорошего качества жизни при хроническом заболевании почек.
Биопсия почки
Биопсия почки
Во время биопсии почки врач с помощью иглы берет небольшой образец почечной ткани для лабораторного исследования.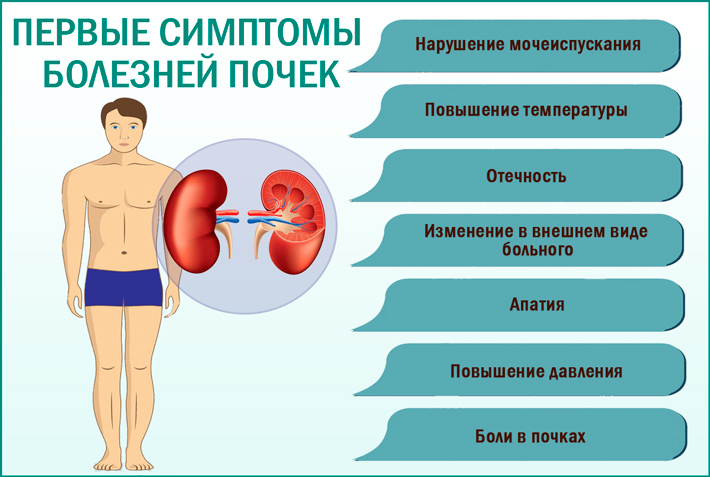 Игла для биопсии вводится через кожу и часто направляется с помощью устройства визуализации, такого как ультразвук.
Игла для биопсии вводится через кожу и часто направляется с помощью устройства визуализации, такого как ультразвук.
В качестве первого шага к диагностике заболевания почек ваш врач обсуждает с вами ваш личный и семейный анамнез. Помимо прочего, ваш врач может задать вопросы о том, было ли у вас диагностировано высокое кровяное давление, принимали ли вы лекарства, которые могут повлиять на функцию почек, заметили ли вы изменения в своих привычках мочеиспускания и есть ли у вас члены семьи. у кого заболевание почек.
Затем ваш врач проведет медицинский осмотр, выявив признаки проблем с сердцем или кровеносными сосудами, а также проведет неврологическое обследование.
Для диагностики заболевания почек вам также могут потребоваться определенные тесты и процедуры, чтобы определить, насколько серьезно ваше заболевание почек (стадия). Анализы могут включать:
- Анализы крови. Функциональные тесты почек определяют уровень продуктов жизнедеятельности, таких как креатинин и мочевина, в крови.

- Анализы мочи. Анализ образца мочи может выявить аномалии, указывающие на хроническую почечную недостаточность, и поможет определить причину хронического заболевания почек.
- Визуальные тесты. Ваш врач может использовать ультразвук для оценки структуры и размера ваших почек. В некоторых случаях могут использоваться другие визуализирующие тесты.
- Взятие образца почечной ткани для исследования. Ваш врач может порекомендовать биопсию почки, которая включает забор образца почечной ткани. Биопсия почки часто проводится под местной анестезией с использованием длинной тонкой иглы, которая вводится через кожу в почку. Образец биопсии отправляется в лабораторию для тестирования, чтобы определить причину проблемы с почками.
Уход в клинике Майо
Наша заботливая команда экспертов Mayo Clinic может помочь вам решить проблемы со здоровьем, связанные с хроническим заболеванием почек.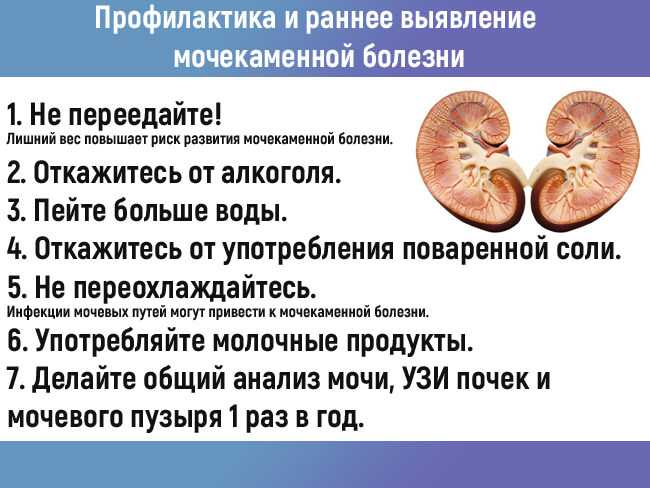
Начало здесь
Дополнительная информация
- Лечение хронического заболевания почек в клинике Майо
- МРТ: безопасен ли гадолиний для людей с проблемами почек?
- Биопсия почки
- УЗИ
- Анализ мочи
Лечение
Начните оценку донора
Начните процесс становления живым донором почки или печени, нажав здесь, чтобы заполнить анкету истории болезни.
Пересадка почки
Пересадка почки
Во время операции по пересадке почки донорская почка помещается в нижнюю часть живота. Кровеносные сосуды новой почки прикрепляются к кровеносным сосудам в нижней части живота, чуть выше одной из ног. Мочевая трубка новой почки (мочеточник) соединяется с мочевым пузырем. Если они не вызывают осложнений, ваши собственные почки остаются на месте.
В зависимости от причины некоторые виды заболеваний почек можно лечить. Однако часто хроническая болезнь почек неизлечима.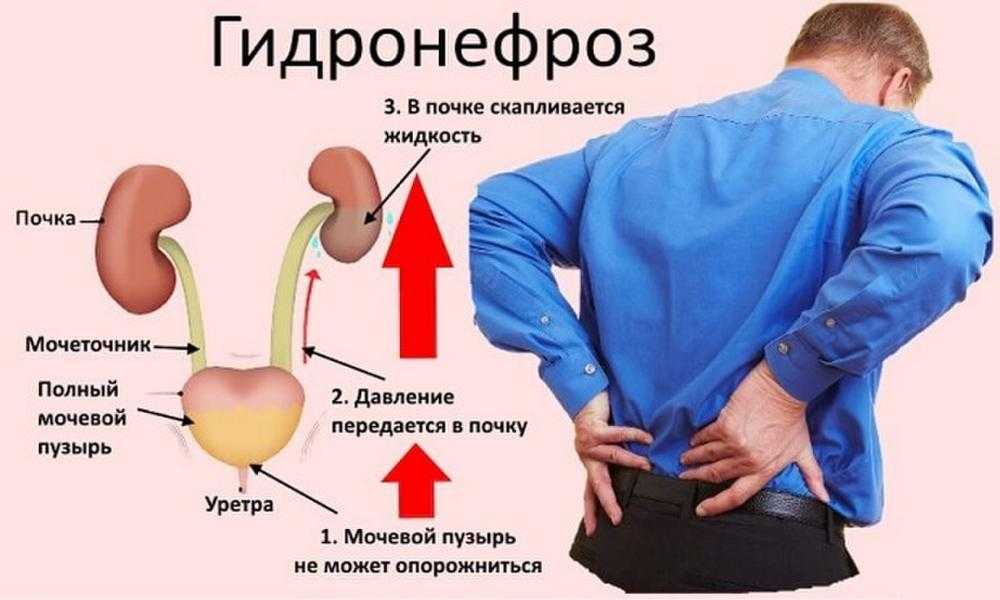
Лечение обычно состоит из мер, помогающих контролировать признаки и симптомы, уменьшать осложнения и замедлять прогрессирование заболевания. Если ваши почки серьезно повреждены, вам может потребоваться лечение терминальной стадии почечной недостаточности.
Лечение причины
Ваш врач будет работать над замедлением или контролем причины вашего заболевания почек. Варианты лечения варьируются в зависимости от причины. Но повреждение почек может продолжать ухудшаться, даже если основное состояние, такое как сахарный диабет или высокое кровяное давление, находится под контролем.
Лечение осложнений
Осложнения болезни почек можно контролировать, чтобы вам было удобнее. Лечение может включать:
Лекарства от высокого кровяного давления. У людей с заболеванием почек может ухудшаться высокое кровяное давление. Ваш врач может порекомендовать лекарства для снижения артериального давления — обычно это ингибиторы ангиотензинпревращающего фермента (АПФ) или блокаторы рецепторов ангиотензина II — и для сохранения функции почек.

Лекарства от высокого кровяного давления могут изначально снижать функцию почек и изменять уровень электролитов, поэтому вам могут потребоваться частые анализы крови для контроля вашего состояния. Ваш врач может также порекомендовать водные таблетки (мочегонные) и диету с низким содержанием соли.
- Лекарства для снятия отека. Люди с хроническим заболеванием почек часто задерживают жидкость. Это может привести к отекам в ногах, а также к высокому кровяному давлению. Лекарства, называемые диуретиками, могут помочь поддерживать баланс жидкости в организме.
- Лекарства для лечения анемии. Добавки гормона эритропоэтина (э-рит-икра-POI-э-э-тин), иногда с добавлением железа, помогают производить больше эритроцитов. Это может уменьшить усталость и слабость, связанные с анемией.
- Лекарства для снижения уровня холестерина. Ваш врач может порекомендовать лекарства, называемые статинами, для снижения уровня холестерина.
 Люди с хроническим заболеванием почек часто имеют высокий уровень плохого холестерина, что может увеличить риск сердечных заболеваний.
Люди с хроническим заболеванием почек часто имеют высокий уровень плохого холестерина, что может увеличить риск сердечных заболеваний. - Лекарства для защиты ваших костей. Добавки с кальцием и витамином D могут помочь предотвратить слабость костей и снизить риск переломов. Вы также можете принимать лекарства, известные как связывающие фосфаты, чтобы снизить количество фосфатов в крови и защитить кровеносные сосуды от повреждения из-за отложений кальция (кальцификация).
- Диета с низким содержанием белка для минимизации отходов в крови. Когда ваш организм перерабатывает белок из пищи, он создает отходы, которые ваши почки должны отфильтровывать из крови. Чтобы уменьшить объем работы, которую должны выполнять ваши почки, врач может порекомендовать вам есть меньше белка. Зарегистрированный диетолог может предложить способы снижения потребления белка при соблюдении здоровой диеты.
Ваш врач может порекомендовать вам регулярное последующее обследование, чтобы увидеть, остается ли ваше заболевание почек стабильным или прогрессирует.
Лечение терминальной стадии почечной недостаточности
Если ваши почки не могут самостоятельно выводить отходы и жидкость и у вас развивается полная или почти полная почечная недостаточность, у вас терминальная стадия почечной недостаточности. В этот момент вам нужен диализ или пересадка почки.
Диализ. Диализ искусственно удаляет отходы и лишнюю жидкость из вашей крови, когда ваши почки больше не могут этого делать. При гемодиализе аппарат отфильтровывает отходы и лишнюю жидкость из вашей крови.
При перитонеальном диализе тонкая трубка, вставленная в брюшную полость, заполняет брюшную полость диализирующим раствором, который поглощает отходы и избыточную жидкость. Через некоторое время диализный раствор вытекает из вашего тела, унося с собой отходы.
Трансплантация почки. Пересадка почки включает в себя хирургическое введение здоровой почки от донора в ваше тело.
 Трансплантированные почки могут быть получены от умерших или живых доноров.
Трансплантированные почки могут быть получены от умерших или живых доноров.После трансплантации вам придется всю оставшуюся жизнь принимать лекарства, чтобы ваше тело не отторгало новый орган. Вам не нужно находиться на диализе, чтобы сделать пересадку почки.
Для тех, кто отказывается от диализа или пересадки почки, есть третий вариант лечения почечной недостаточности консервативными мерами. Консервативные меры, вероятно, будут включать лечение симптомов, предварительное планирование ухода и заботу о вашем комфорте (паллиативная помощь).
Kidney Disease: How kidneys work, Hemodialysis, and Peritoneal dialysis
More Information
- Chronic kidney disease care at Mayo Clinic
- Deceased-donor kidney transplant
- Hemodialysis
- Kidney transplant
- Living-donor kidney transplant
- Ненаправленная трансплантация от живого донора
- Перитонеальный диализ
- Превентивная трансплантация почки
- Часто задаваемые вопросы о заболеваниях почек
Записаться на прием в Mayo Clinic
Из клиники Майо на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем. Нажмите здесь для предварительного просмотра по электронной почте.
Нажмите здесь для предварительного просмотра по электронной почте.
Чтобы предоставить вам самую актуальную и полезную информацию, а также понять, какая
информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с
другая информация о вас, которой мы располагаем. Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, в которых тестируются новые методы лечения, вмешательства и тесты в качестве средств для предотвращения, выявления, лечения или управления этим заболеванием.
Образ жизни и домашние средства
В рамках лечения хронического заболевания почек врач может порекомендовать специальную диету, которая поможет поддержать ваши почки и ограничить работу, которую они должны выполнять. Попросите у своего врача направление к зарегистрированному диетологу, который может проанализировать вашу диету и предложить способы облегчить вашу диету для ваших почек.
В зависимости от вашей ситуации, функции почек и общего состояния здоровья рекомендации по питанию могут включать следующее:
- Избегайте продуктов с добавлением соли. Уменьшите количество натрия, которое вы едите каждый день, избегая продуктов с добавлением соли, в том числе многих полуфабрикатов, таких как замороженные обеды, консервированные супы и фаст-фуд. Другие продукты с добавлением соли включают соленые закуски, консервированные овощи, обработанное мясо и сыры.
- Выбирайте продукты с низким содержанием калия. К продуктам с высоким содержанием калия относятся бананы, апельсины, картофель, шпинат и помидоры.
 Примеры продуктов с низким содержанием калия включают яблоки, капусту, морковь, зеленую фасоль, виноград и клубнику. Имейте в виду, что многие заменители соли содержат калий, поэтому вам следует избегать их, если у вас почечная недостаточность.
Примеры продуктов с низким содержанием калия включают яблоки, капусту, морковь, зеленую фасоль, виноград и клубнику. Имейте в виду, что многие заменители соли содержат калий, поэтому вам следует избегать их, если у вас почечная недостаточность. - Ограничьте количество потребляемого белка. Ваш зарегистрированный диетолог оценит, сколько граммов белка вам нужно каждый день, и даст рекомендации на основе этого количества. Продукты с высоким содержанием белка включают нежирное мясо, яйца, молоко, сыр и бобы. Продукты с низким содержанием белка включают овощи, фрукты, хлеб и крупы.
Дополнительная информация
- Лечение хронического заболевания почек в клинике Майо
- Почечная диета для вегетарианцев
- Эффективное лечение хронического заболевания почек
Помощь и поддержка
Диагноз хронического заболевания почек может вызывать беспокойство. Чтобы помочь вам справиться со своими чувствами, рассмотрите:
- Связь с другими людьми, у которых есть заболевание почек.
 Они могут понять, что вы чувствуете, и предложить уникальную поддержку. Спросите своего врача о группах поддержки в вашем районе. Или свяжитесь с такими организациями, как Американская ассоциация пациентов с почечной недостаточностью, Национальный почечный фонд или Американский почечный фонд для групп в вашем регионе.
Они могут понять, что вы чувствуете, и предложить уникальную поддержку. Спросите своего врача о группах поддержки в вашем районе. Или свяжитесь с такими организациями, как Американская ассоциация пациентов с почечной недостаточностью, Национальный почечный фонд или Американский почечный фонд для групп в вашем регионе. - Поддержание вашего обычного распорядка, когда это возможно. Старайтесь продолжать заниматься тем, что вам нравится, и продолжать работать, если позволяет ваше состояние. Это может помочь вам справиться с чувством печали или утраты, которое у вас может быть.
- Быть активным большую часть дней в неделю. По совету врача уделяйте физической активности не менее 30 минут большую часть дней в неделю. Это может помочь вам справиться с усталостью и стрессом.
- Разговор с кем-то, кому вы доверяете. Возможно, у вас есть друг или член семьи, который умеет слушать. Или вам может быть полезно поговорить с религиозным лидером или кем-то еще, кому вы доверяете.
 Попросите у своего врача направление к социальному работнику или консультанту.
Попросите у своего врача направление к социальному работнику или консультанту.
Подготовка к назначенному приему
Скорее всего, вы начнете с посещения лечащего врача. Если лабораторные анализы выявят у вас повреждение почек, вас могут направить к врачу, специализирующемуся на проблемах с почками (нефрологу).
Что вы можете сделать
Чтобы подготовиться к назначенному приему, спросите, нужно ли вам что-нибудь сделать заранее, например, ограничить свою диету. Затем составьте список:
- Ваши симптомы, включая любые, которые кажутся не связанными с вашими почками или мочеиспусканием, и когда они начались
- Все ваши лекарства, витамины или другие добавки, которые вы принимаете, включая дозы
- Другие заболевания у вас и родственников с заболеванием почек
- Вопросы, которые необходимо задать о вашем состоянии
Если возможно, возьмите с собой члена семьи или друга, чтобы помочь вам запомнить полученную информацию. Или используйте диктофон во время вашего визита.
Или используйте диктофон во время вашего визита.
При хроническом заболевании почек необходимо задать следующие основные вопросы:
- Какова степень повреждения моих почек?
- Ухудшается ли функция моей почки?
- Нужны ли мне дополнительные тесты?
- Чем вызвано мое состояние?
- Можно ли обратить вспять повреждение моих почек?
- Каковы мои варианты лечения?
- Каковы потенциальные побочные эффекты каждого лечения?
- У меня есть другие проблемы со здоровьем. Как я могу лучше всего управлять ими вместе?
- Нужно ли мне придерживаться специальной диеты?
- Можете ли вы направить меня к диетологу, который поможет мне спланировать питание?
- Могу ли я получить брошюры или другие печатные материалы? Какие сайты вы рекомендуете?
- Как часто мне нужно проверять функцию почек?
Не стесняйтесь задавать вопросы по мере их возникновения.




 Люди с хроническим заболеванием почек часто имеют высокий уровень плохого холестерина, что может увеличить риск сердечных заболеваний.
Люди с хроническим заболеванием почек часто имеют высокий уровень плохого холестерина, что может увеличить риск сердечных заболеваний. Трансплантированные почки могут быть получены от умерших или живых доноров.
Трансплантированные почки могут быть получены от умерших или живых доноров. Примеры продуктов с низким содержанием калия включают яблоки, капусту, морковь, зеленую фасоль, виноград и клубнику. Имейте в виду, что многие заменители соли содержат калий, поэтому вам следует избегать их, если у вас почечная недостаточность.
Примеры продуктов с низким содержанием калия включают яблоки, капусту, морковь, зеленую фасоль, виноград и клубнику. Имейте в виду, что многие заменители соли содержат калий, поэтому вам следует избегать их, если у вас почечная недостаточность. Они могут понять, что вы чувствуете, и предложить уникальную поддержку. Спросите своего врача о группах поддержки в вашем районе. Или свяжитесь с такими организациями, как Американская ассоциация пациентов с почечной недостаточностью, Национальный почечный фонд или Американский почечный фонд для групп в вашем регионе.
Они могут понять, что вы чувствуете, и предложить уникальную поддержку. Спросите своего врача о группах поддержки в вашем районе. Или свяжитесь с такими организациями, как Американская ассоциация пациентов с почечной недостаточностью, Национальный почечный фонд или Американский почечный фонд для групп в вашем регионе.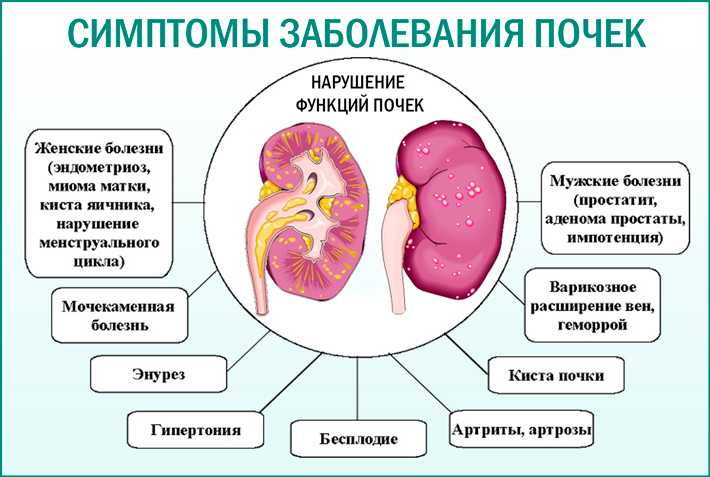 Попросите у своего врача направление к социальному работнику или консультанту.
Попросите у своего врача направление к социальному работнику или консультанту.