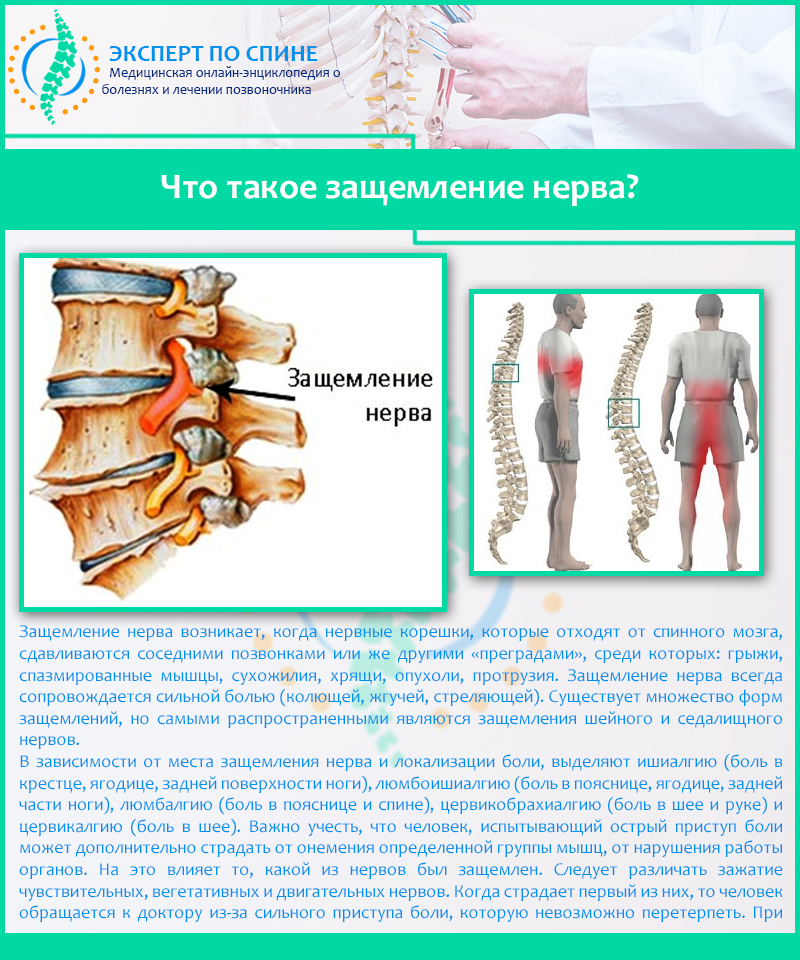
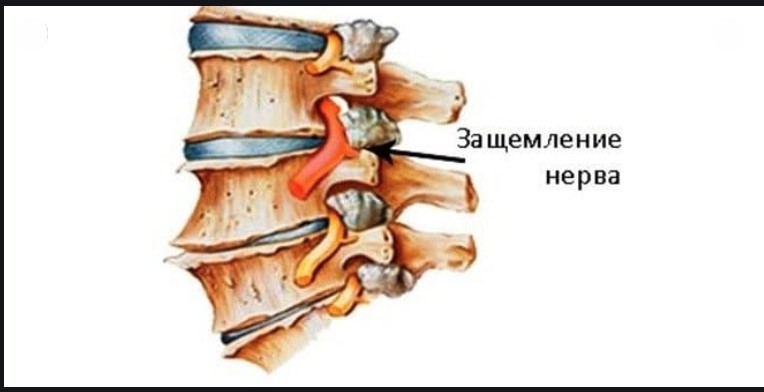
Защемление нерва в позвоночнике
Причины защемления нерва в спине
Постепенное разрушение диска
С этой проблемой может столкнуться кто угодно: и офисный работник, и человек, занимающийся тяжелым физическим трудом.
Причины защемления могут быть разными. Но все они связаны с превышением допустимой нагрузки на мышцы или сегменты позвоночника.
Защемление нерва грыжей
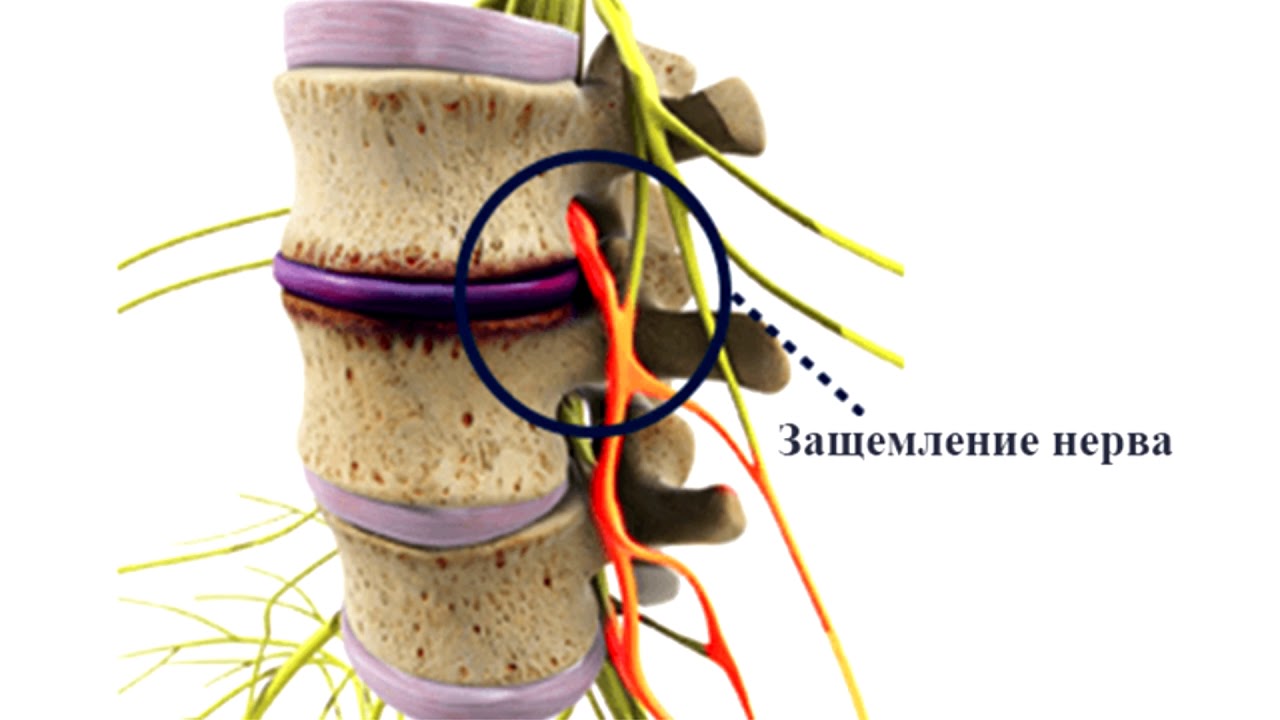
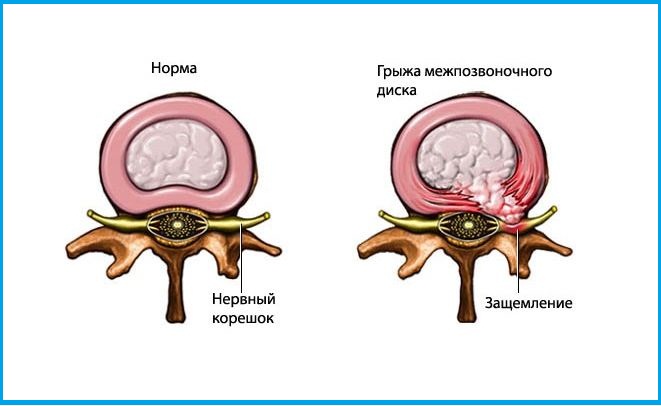
Довольно часто причиной защемления нерва в позвоночнике становится протрузия или грыжа. Посмотрите на картинку, где показано постепенное разрушение межпозвоночных дисков. Нормальный здоровый межпозвоночный диск не выпирает по бокам и имеет хорошую высоту. Но из-за проявлений остеохондроза и неправильной нагрузки на позвоночник диски понемногу начинают разрушаться. Со временем в дисках образуются своеобразные выпирания — протрузии. А при еще большей нагрузке или дегенерации тканей — образуется грыжа.
Протрузии и грыжи могут задевать нервные корешки, выходящие из спинного мозга.Посмотрите на следующую картинку — там хорошо видно, что нервные корешки проходят в непосредственной близости от межпозвоночного диска. И очень часто диск выпирает именно в сторону корешков.
Защемление нерва мышцами
Еще чаще бывает, что защемление нерва происходит не самой грыжей, а из-за нее. Дело в том, что грыжа — это внутреннее содержимое межпозвоночного диска. И природой не задумано, чтобы оно оказалось снаружи диска. Поэтому, когда грыжа все-таки вытекает за пределы диска, окружающая мышечная ткань очень негативно реагирует на соприкосновение с чем-то новым. Возникает отек мышц и даже воспаление. Отекшие мышцы зажимают нервы.
Также мышцы могут быть спазмированными из-за чрезмерной нагрузки.
Защемление нерва между позвонками
Когда дегенерация межпозвоночного диска совсем истончает его, позвонки сильно приближаются друг к другу и могут зажать между собой нерв. Такое бывает в запущенных случаях остеохондроза и нечасто встречается у молодых людей. К причинам защемления можно добавить также травмы и новообразования.
К причинам защемления можно добавить также травмы и новообразования.
Лечение защемления нерва
В подобных ситуациях подходящее лечение может назначить только врач. Даже если вы раньше сталкивались с подобными симптомами и знаете, как снять боль, не стоит заниматься самолечением. Потому что нет гарантии, что в этот раз боль вызвана теми же причинами. Нередко люди совершают серьезные ошибки, принимаясь прогревать больное место, где и без того сильнейший отек и воспаление. Отек усиливается, и человек попадает к врачу в ужасном состоянии, с болью, которую трудно купировать без инъекций противовоспалительных препаратов. И только после снятия отека и острой боли врач уже может приступать непосредственно к устранению проблемы. Такое лечение обходится дороже и длится дольше. Также опасно заниматься самолечением, не убедившись, что нет новообразований — как злокачественных, так и доброкачественных. Эксперименты над собой могут спровоцировать их рост. Вам ничто не мешает прийти хотя бы на консультацию к врачу, и уже потом принимать решение о том, как лечить защемление.
В некоторых случаях для уточнения диагноза врач может направить пациента сделать рентгеновские снимки или МРТ.
Затем лечение направлено на восстановления функций органов и систем. Если защемление нерва связано с давлением грыжи или протрузии, врач постарается с помощью мануальных техник снять это давление с нервного корешка. Есть подходящие техники и для случаев сближения позвонков.
Если защемление связано с мышечным спазмом, врач применит техники, снимающие спазм. После этого он постарается наладить работу мышечных цепей таким образом, чтобы этот спазм больше не повторялся. Также потребуется работа и с костными структурами, от положения которых тоже зависит работа мышц. А затем будет важно, чтобы пациент выполнял необходимые упражнения для реабилитации.
В некоторых случаях врач назначает также физиотерапевтическое лечение,
которое помогает тканям восстановиться быстрее. Электростимуляция, терапия с помощью лазерного излучения и магнитотерапия дают прекрасные результаты в активизации регенерации тканей и заживлению микротравм тканей.
Электростимуляция, терапия с помощью лазерного излучения и магнитотерапия дают прекрасные результаты в активизации регенерации тканей и заживлению микротравм тканей.
диагностика, восстановительное лечение в ЦКБ РАН, Москва
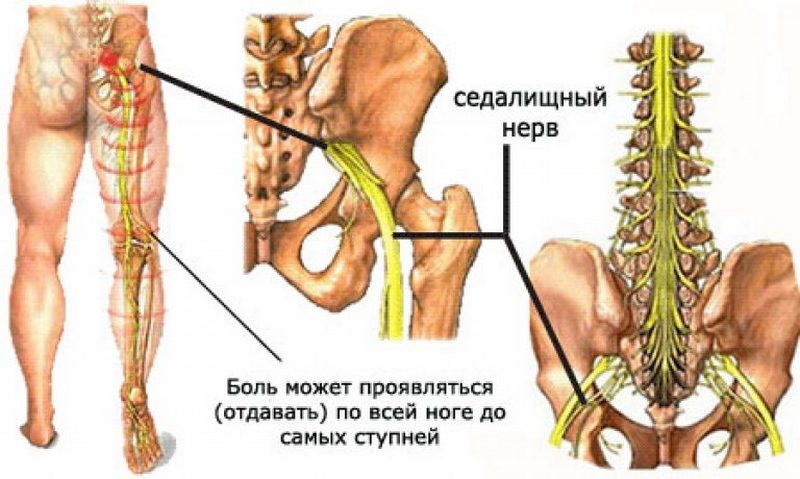
Ишиалгия (Sciatica) — боль в пояснице, распространяющаяся по заднее-наружной поверхности бедра на голень и стопу.
6 главных причин образования ишиалгии
Различные заболевания поясничного отдела позвоночника могут вызывать ишиалгию. Ишиалгия часто описывается как боль в ногах от средней до интенсивной. Она вызывается компрессией одного или нескольких из пяти пар нервных корешков в поясничном отделе позвоночника. Иногда доктора называют ишиалгию радикулопатией. Радикулопатия – это медицинский термин, используемый для описания боли, онемения, покалывания и слабости в руках или ногах, вызванной проблемами нервного корешка. Если проблема нерва имеется в шейном отделе, то это состояние называют шейной радикулопатией. Так как ишиалгия поражает поясничный отдел, то её также называют поясничной радикулопатией.
Причины болей
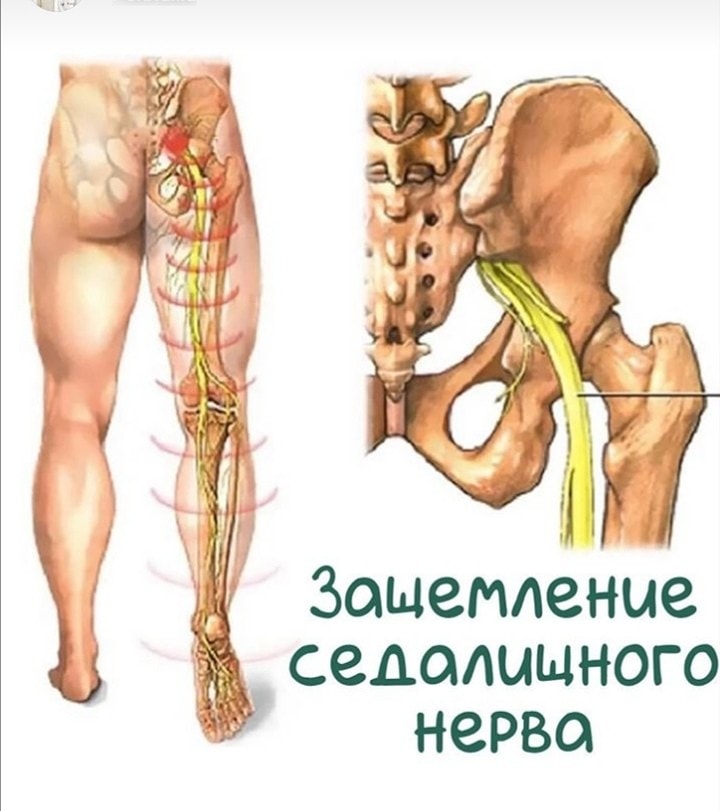
5 пар нервных корешков в пояснично-крестцовом отделе объединяются с созданием седалищного нерва. Начинаясь с задней поверхности таза (крестца), седалищный нерв идет сзади под ягодицами и вниз через тазобедренный сустав в нижние конечности. Нервные корешки это не отдельные структуры, а часть общей нервной системы тела, способные передавать боль и ощущения в другие части тела. Радикулопатия вызывается компрессией нервного корешка, разрывом диска или разрастанием кости на промежутке до его соединения с седалищным нервом.
Компрессия седалищного нерва
Некоторые виды заболеваний позвоночника могут вызвать компрессию спинального нерва и ишиалгию или поясничную радикулопатию. Ниже перечислены 6 наиболее распространенных из них:
- грыжа диска;
- стеноз поясничного отдела позвоночника;
- спондилолистез;
- травма;
- синдром грушевидной мышцы;
- опухоли позвоночника.

Протрузия или грыжа диска
Протрузией диска называют такое состояние, когда центральная гелеобразнаая часть диска (студенистое ядро) выпирает в сторону позвоночного канала, при этом не нарушена целостность наружной стенки диска (фиброзного кольца). Грыжа диска образуется в том случае, когда студенистое ядро выходит за пределы фиброзного кольца. При протрузии либо при грыже диска, выпирающая часть диска может сдавливать прилегающий нервный корешок и вызывать ишиалгию. Последствия при грыже диска хуже. При этом выпавшее ядро диска не только вызывает прямую компрессию нервного корешка, но в тоже время вещество диска содержит кислоту, химический раздражитель (гиалуроновую кислоту), которая вызывает воспаление нерва. Компрессия нерва и раздражение вызывают воспаление и боль, часто приводя к онемению конечностей, покалыванию и слабости мышц.
Стеноз поясничного отдела позвоночника
Стеноз позвоночного канала проявляется компрессией нерва и наиболее часто поражает людей зрелого возраста. Боль в нижних конечностях, похожая на ишиалгию, может быть результатом стеноза позвоночного канала поясничного отдела позвоночника. Боль обычно позиционная, проявляющаяся при изменении положения тела, вставании или хождении и облегчающаяся при сидении. Нервные корешки ответвляются от спинного мозга и выходят через фораминальное отверстие, ограниченное костями и связками. Нервные корешки выходят из этих отверстий и иннервируют другие части тела. Когда эти отверстия становятся узкими и вызывают компрессию нерва, в этом случае используется термин фораминальный стеноз.
Спондилолистез
Спондилолистез наиболее часто поражает поясничный отдел позвоночника. При этом вышележащий позвонок смещается по отношению к нижележащему. Когда позвонок соскальзывает и смещается, происходит ущемление нервного корешка, что вызывает ишиалгические боли в ногах. Спондилолистез разделяют на врожденный и приобретенный (вследствие дегенеративных изменений, травмы, физической нагрузки или поднятии тяжестей.
Травма
Ишиалгия может быть результатом прямой компрессии нервного корешка, вызванной внешними силами на пояснично-крестцовый отдел позвоночника. Например, при дорожно-транспортной травме, падении и т.д. Это воздействие может повреждать нервы, когда фрагменты сломанной кости вызывают компрессию нервов.
Синдром грушевидной мышцы
Этот синдром назван по имени грушевидной мышцы и боль вызывается при раздражении этой мышцей седалищного нерва. Грушевидная мышца локализуется в тазовой области, соединяет бедренную кость и участвует во вращении бедра. Седалищный нерв проходит под грушевидной мышцей. Синдром грушевидной мышцы развивается при спазме этой мышцы, таким образом сдавливая седалищный нерв. Из-за недостаточной информативности рентгеновских снимков и магнитно-резонансной томографии диагностика этой патологии затрудняется.
Опухоли позвоночника
Опухоли позвоночника характеризуются патологическим ростом тканей и делятся на доброкачественные и злокачественные. Встречаемость опухолей позвоночника довольно редкая. Однако при развитии опухоли поясничного отдела позвоночника имеется риск развития ишиалгии из-за компрессии нервного корешка.
Лечение ишиалгии
Для создания лечебного плана необходима диагностика, включающая неврологический осмотр, рентгеновский снимок и магнитно-резонансную томографию. В зависимости от причины ишиалгии имеется несколько вариантов лечения. Консервативная терапия включает изменение активности, физиотерапевтические процедуры, противовоспалительную терапию и различного вида блокады для снятия воспаления нервного корешка. Хирургическое лечение включает в себя удаление грыжи диска через маленький разрез (микродискэктомия), а при стенозе — проведение декомпрессивной операции с частичным либо полным удалением дуги позвонка (ламинэктомия).
Защемление нерва в тазобедренном суставе
У больного возникает:
- Острая нестерпимая боль.

- Нарушение чувствительности: ощущение покалывания, онемения, жжения.
- Ограничение движения в конечности.
Механизм развития патологии
Различают:
Первичную компрессию, обусловленную поражением непосредственно мышечной ткани.
Нервный ствол проходит по узкому каналу, стенки которого образованы окружающими тканями: тазовыми костями, связками, сухожилиями, мышцами. Патологические процессы в этой области, приводящие к увеличению, деформации, разрастанию этих тканей, вызывают сдавление нерва и сосудов, которые его кровоснабжают.
Вторичную, которая вызывается патологическими изменениями в межпозвонковых дисках поясничного отдела позвоночника, тазобедренном суставе, заболеваниями тазовых органов.
- прогрессирует кислородное голодание нервной ткани – ишемия;
- накапливаются продукты обмена;
- повышается проницаемость сосудов;
- развивается отечность нервного ствола;
- нарушается функция нервного волокна – передача импульсов от органа к центральной нервной системе и обратно.
При отсутствии лечения нервные клетки начинают отмирать, боль стихает, нерв утрачивает свои функции. В зоне поражения нерва на конечности развивается атрофия мышц с постепенной утратой подвижности.
Осложнения:
- Атрофия мышц и парезы.
- Параличи – утрата подвижности разной степени выраженности – от частичной до полной.
- Из-за нарушения функции нервов и недостатков клеточного питания развиваются трофические язвы.
- Потеря подвижности – от временной до стойкой, приводящей к инвалидности.
Причины защемления нерва
К наиболее частым причинам, провоцирующим защемления нерва, относятся патологии, связанные с поражением позвоночника или тазобедренного сустава.
- Деформирующий остеоартроз тазобедренного сустава.
- Нестабильность тазобедренного сустава, проявляющаяся периодическим смещением головки бедренной кости в вертлужной впадине.

- Растяжение связок с последующим рубцовым разрастанием, что вызывает давление на нервное волокно.
- Увеличение нагрузки на тазобедренный сустав во время беременности.
- Травмы связок или сухожилий с разрывом волокон и образованием гематом в области расположения нерва.
- Сдавление нерва остеофитами, разросшимися в районе вертлужной впадины.
- Рубцовая деформация мышечного волокна в окружении нерва в результате кальцинации.
- Дисплазия хрящевой ткани тазобедренного сустава.
- Вывихи, подвывихи тазобедренного сустава.
- Деформация позвоночного столба, перекос таза.
- Остеохондроз поясничного отдела позвоночного столба, сочетающийся с натяжением мышц в области крестца и ягодиц.
- Спазм или воспаление мышц.
Защемление нерва в тазобедренном суставе может быть обусловлено причинами, не связанными с патологией позвоночника. Это группа ревматоидных заболеваний: суставная форма болезни Бехтерева, ревматоидный полиартрит, склеродермия. Не исключена вероятность опухолевых образований в качестве причинного фактора при возникновении синдрома защемления нерва. Инфекционные процессы за счет развития отеков мягких тканей также способны вызвать компрессию нерва.
Лица, находящиеся в группе риска по развитию патологии:
- Люди, профессия которых способствует повышенной нагрузке на позвоночник и тазобедренный сустав: танцоры, спортсмены.
- «Сидячая» работа, когда человек долгое время вынужден находиться в неудобной позе: офисные работники, программисты.
- Профессиональные вредности, связанные с работой в сырых помещениях, в холодной воде: водолазы.
- Пациенты, страдающие болезнями опорно-двигательного аппарата, а также ожирением, ведущие малоподвижный образ жизни.
Успех лечения на 90% зависит от опыта
и квалификации врача.
Симптомы
Защемление нерва вызывает яркую клиническую картину: внезапно у больного появляется сильная боль жгучего характера, которая отдает в конечность по ходу поврежденного нерва.
Кроме боли появляются признаки повышенной или пониженной чувствительности: на некоторых участках боль может быть невыносимой, на других – практически не ощущается. Наблюдаются симптомы парестезии: жжение, онемение, чувство холода или жара.
Иногда происходит ухудшение общего состояния больного: слабость, недомогание, повышение температуры тела, озноб.
Характер боли, ее локализация и распространение зависит от нерва, который был ущемлен.
Седалищный. Боль возникает в области ягодиц, затем спускается по задней поверхности бедра, голени, доходя до пальцев стопы. Боль не дает человеку согнуть ногу в коленном суставе.
Бедренный. Боль локализуется в основном в паховой области, может распространиться на переднюю и внутреннюю поверхность бедра. У больного возникают трудности при разгибании колена. Походка становится прихрамывающей с опорой на прямую ногу.
Запирательный. Боль охватывает внутреннюю поверхность бедра и голени с иррадиацией в область тазобедренного сустава. Развивается ограничение движения в тазобедренном суставе – болезненность усиливается при отведении бедра.
Наружный кожный. Боль поражает наружную поверхность бедра. Присоединяются симптомы расстройства чувствительности: ощущение жжения, покалывания, ползание «мурашек». Нарушается функция кожи: повышенная потливость, шелушение, образование наростов.
Ягодичные. Боль сосредоточена в основном в области поясницы, ягодиц и тазобедренного сустава.
Диагностика
На первичном приеме производится сбор информации о заболевании, осмотр пациента, выполнение функциональных тестов для оценки неврологического статуса. На основании полученных данных врач выставляет предварительный диагноз.
Диагноз подтверждается инструментальными исследованиями, которые включают:
- Рентгенография позвоночника, тазобедренного сустава, малого таза.
- УЗИ, КТ, МРТ сустава и позвоночника.
- Электромиография.
- Электронейрография.

В рамках дифференциальной диагностики женщинам рекомендовано пройти обследование у гинеколога, мужчинам – уролога-андролога.
Лечение
В клинике доктора Длина лечение защемленного нерва проводят консервативными методами на основе мануальных техник, вобравших в себя новейшие разработки российских и зарубежных ученых.
Мануальная терапия, при которой врач, воздействуя на болезненные области, уменьшает отечность тканей, что способствует улучшению микроциркуляции и снятию мышечного спазма. Результатом врачебных манипуляций становится обезболивание и восстановление утраченного объема движения. В зависимости от клинических проявлений для усиления лечебного действия врач часто сочетает мануальные техники с массажем.
Остеопатия. Приемы, используемые в остеопатии способны устранить не только симптомы, но и причину, которая вызвало их появление. Прежде всего врач стремится восстановить правильное анатомическое взаимоотношение всех структур организма. При этом нормализуется тонус тканей и мышечных волокон, восстанавливает нормальный кровоток и лимфодренаж.
Ди-Тазин терапия – авторская методика, разработанная основателем клиники Сергеем Владимировичем Длин, успешно применяется в лечении пациентов с различными патологиями опорно-двигательного аппарата.
Ди-Тазин терапия включает три лечебных фактора: мануальную технику, электрофорез и фотодинамическую фототерапию, которые, влияя на разные звенья патологического процесса, усиливают действие друг друга, что значительно ускоряет выздоровление.
Ударно-волновая терапия. Под влиянием низкочастотных акустических волн улучшается кровообращение, снижается выраженность болевого синдрома, активизируется метаболизм в клетках и тканях.
Кинезиотейпирование – это наружное приклеивание эластичной ленты в области защемления нерва, что способствует расслаблению мышечной ткани и уменьшению боли.
Курс терапевтических мероприятий разрабатывается врачом клиники индивидуально для каждого пациента.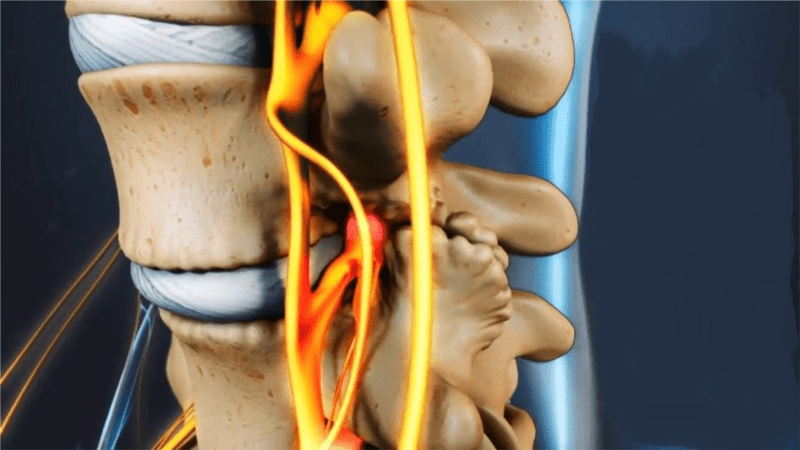 Включение в него тех или иных процедур, количество сеансов определяется симптоматикой, сопутствующими заболеваниями и общим состоянием пациента.
Включение в него тех или иных процедур, количество сеансов определяется симптоматикой, сопутствующими заболеваниями и общим состоянием пациента.
что делать в домашних условиях, как вылечить
Защемление нерва – состояние, которое сопровождается очень сильными болями, которые не позволяют полноценно двигаться и вести нормальный образ жизни. «Защемило нерв в пояснице, что делать?» – частый вопрос, который задают неврологу. С согласия лечащего врача ваше лечение можно проводить дома, обеспечив себе эффективное купирование боли и улучшение состояния. Также существуют определенные профилактические меры, которые предотвратят повторение ситуации.
Виды защемлений нерва в пояснице
Что делать, если защемило нерв в пояснице, будет зависеть от того, с каким видом защемления вы столкнулись. Всего существует четыре разновидности этого неприятного явления.
Люмбаго
Люмбаго характеризуется сильной резкой пульсирующей болью в поясничной области спины. Часто к этому приводит остеохондроз, когда хрящи истончаются, а расстояние между позвонками уменьшается, из-за чего воспаляется нерв. Человек внезапно чувствует, что защемило нерв в пояснице, когда он пытается повернуться или наклониться.
Люмбоишиалгия
Отличие такого вида защемления заключается в том, что боль иррадиирует в ногу или в заднюю поверхность бедра. Защемление подтверждается по итогам диагностики, которая осуществляется при помощи МРТ или КТ. Интенсивность боли может быть разной, но движения в поясничной области и нижних конечностей всегда скованные.
Ишиас
Ишиас возникает, когда защемило нервы в пояснице и происходит воспаление седалищного нерва. Заболевание часто возникает в возрасте после 30 лет, а к нему может приводить масса патологий, к примеру, грыжа, инфекции, проявления сахарного диабета и многое другое.
Цервикалгия
Это состояние, когда отмечается острая боль в шейном отделе.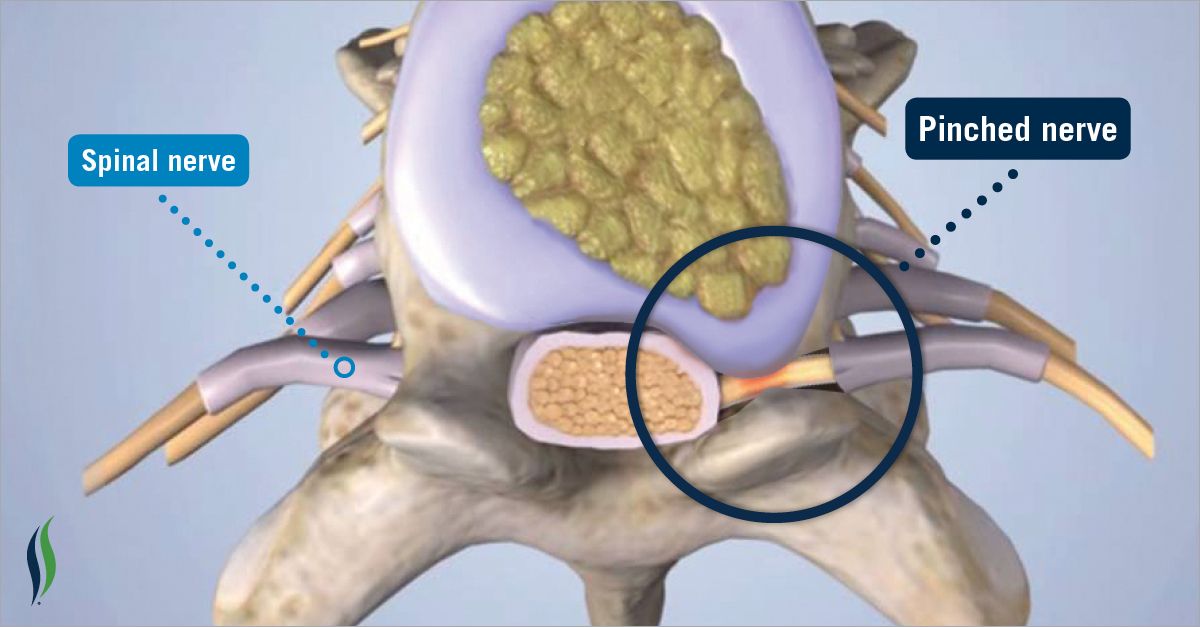 Как все разновидности защемлений, цервикалгия характеризуется сильной резкой болью и ограничением подвижности пораженной области и всего позвоночника в целом, невозможностью продолжать работу и даже нормально поднимать руки.
Как все разновидности защемлений, цервикалгия характеризуется сильной резкой болью и ограничением подвижности пораженной области и всего позвоночника в целом, невозможностью продолжать работу и даже нормально поднимать руки.
Причины, по которым может защемить нерв в пояснице
Стоит знать не только о том, что делать, если защемило нерв в пояснице и боль отдает в ногу, но и почему это может произойти, чтобы предотвратить возможные риски. К причинам защемления нерва относятся:
- Сильное мышечное напряжение – достаточно поднять слишком тяжелую вещь, чтобы защемило спину, из-за этого страдают спортсмены и люди, выполняющие тяжелую физическую работу.
- Травмы – защемление нерва происходит, если смещается диск или позвонок.
- Остеохондроз – из-за того что расстояние между позвонками сильно сокращается, происходит защемление нерва.
- Протрузия – это происходит, когда межпозвоночный диск смещается в канал позвоночного столба. Заболевание представляет собой стадию остеохондроза, за которой следует грыжа.
Если у вас защемило в пояснице, нельзя медлить с визитом к доктору, поскольку от этого будет зависеть ваше самочувствие и возможность нормального функционирования позвоночника и конечностей в будущем.
Симптомы и признаки
Симптоматика защемления нервов очень яркая, ее сложно спутать с чем-либо другим. К основным симптомам относятся:
- Острая боль в спине – главный признак, часто синдром «отдает» в руки или ноги. Различаться боль может только по длительности приступа – от нескольких минут до нескольких часов и даже суток.
- Онемение кожи – иногда кожу в области поражения покалывает, появляются мурашки и пр.
- Начинает кружиться голова, меняется кровяное давление, острые приступы могут спровоцировать нарушения слуха или зрения, что связано с неправильным кровообращением.
- Спазмы мышц – много жалоб поступает на слабость в конечностях, которая может пройти после зарядки.

- Сбои в работе внутренних органов – это опасно, поскольку проявляется такой синдром не сразу, а спустя время.
Если вы не знаете, что делать в домашних условиях, когда защемило поясницу, лучше всего сразу обратиться в больницу, где вам окажут квалифицированную помощь.
Диагностика
Диагностика выполняется посредством опроса больного, выявления характера и локализации боли, ее интенсивности и причин, по которым появился болевой синдром. Врач пальпирует больное место, может назначить рентгенографию спины или прохождение пациентом МРТ. Это позволяет получить исчерпывающие сведения о состоянии здоровья и назначить правильное лечение.
Лечение защемления нерва
Врачи точно знают, что делать, когда защемило спину в пояснице. Если диагноз подтверждается, больному назначают комплексное лечение, которое состоит в приеме лекарственных препаратов, лечебной физкультуре и др.
К какому врачу обратиться
Если у вас в пояснице защемило спину, вам сначала стоит обратиться к терапевту. После того как доктор произведет опрос, выяснит, как сильно и от чего начала болеть спина, в какой области больно и есть ли сопутствующие симптомы, вам будет назначен ряд диагностических процедур. Если понадобится, терапевт перенаправит вас к другому специалисту, который более точно подберет тактику лечения.
Лечение медикаментами
Если у вас справа или слева защемляет поясницу, вам в первую очередь назначат противовоспалительные медикаменты. К таковым относятся «Ибупрофен» и «Напроксен», а также некоторые другие. В том случае, если боли очень сильные, часто назначаются кортикостероиды. Важно понимать, что тактика лечения в каждом случае индивидуальная, а медикаменты подбираются с учетом особенностей вашего организма.
Легкие упражнения
Это становится возможным только тогда, когда боли отступают и пациент может нормально двигаться. В таком случае показана лечебная гимнастика, ежедневная регулярная зарядка, а также плавание. В последнем случае вы можете быть точно уверены, что не перегрузите спину и получите максимум удовольствия и пользы от лечения.
В таком случае показана лечебная гимнастика, ежедневная регулярная зарядка, а также плавание. В последнем случае вы можете быть точно уверены, что не перегрузите спину и получите максимум удовольствия и пользы от лечения.
Мануальная терапия
Часто пациентов, которые жалуются врачу: «Не могу ходить, защемило нерв в пояснице», – отправляют на сеансы профессионального массажа. Мануальный терапевт знает техники и приемы, которые позволяют улучшить кровообращение в больной области и снять воспаление. После прохождения курса массажа пациенты отмечают существенное улучшение своего состояния.
Защемило нерв в пояснице при беременности
Будущим мамам важно не только знать, какие упражнения делать, когда защемило нерв в пояснице, но и как не допустить такого явления. В этом поможет постоянное наблюдение у доктора и своевременное обращение за помощью при первых же болях в спине. При беременности на позвоночник приходятся непривычно высокие нагрузки, а роды – резкая смена состояния и огромные мышечные усилия – способны усугубить ситуацию. Чтобы избежать появления протрузий и грыж, не пропускайте тревожные «звоночки» от своего организма.
Как восстановиться после защемления нерва в пояснице
Года два не было такого приключения, но вот случилось. Тем не менее, спустя пять дней (когда пишу эти строки) я практически полностью восстановился, опередив привычный график в четыре раза. Ниже расскажу, как добиться такого результата.
Для меня это далеко не первый случай люмбаго (прострел в пояснице) с той лишь разницей, что в прошлом на восстановление уходило минимум две недели, а в среднем — 20–30 дней. В принципе все проблемы со спиной решил пару лет назад и написал большую статью на эту тему:
Рекомендую ознакомиться и серьезно отнестись к написанному. Я это проверил на собственном опыте как в прошлом, так и сейчас. Ряд приемов из статьи помог мне сократить реабилитацию в разы. Но одно дело восстанавливать поясницу, если просто побаливает, ноет при длительной ходьбе или сидении в неудобном кресле, и совсем другое — когда полностью разогнуться или лечь на спину не можешь из-за жестоких «прострелов».
Но одно дело восстанавливать поясницу, если просто побаливает, ноет при длительной ходьбе или сидении в неудобном кресле, и совсем другое — когда полностью разогнуться или лечь на спину не можешь из-за жестоких «прострелов».
Естественно, далеко не всем столь же эффективно помогут описанные ниже действия, да и причины травмы могут быть разными, состояние позвоночника и мышечного корсета тоже. Но если мышцы более-менее в тонусе, вы не пренебрегали тренировкой пресса и разгибателей спины, а после травмы на своих двух дошли до дома (пусть и в маленько согнутом состоянии), тогда способ будет вполне рабочим и столь же стремительно поднимет вас на ноги, как и меня.
Как я умудрился травмироваться и немного теории
Подобных травм и приключений за последние 15–20 лет в личной практике было много, так что особо сильно они не пугают, но и приятного мало.
Причины бывают разные, начиная с банальной типа «перестарался в тренажерном зале с весом» или «схватил какую тяжесть и потянул ее “горбом”» и заканчивая совсем уж смешными типа «наклонился завязать шнурки и разогнуться уже не смог» или «чихнул, сидя/стоя в неудобном положении».
Описанные проблемы в тренажерном зале в подавляющем большинстве случаев происходят из-за неправильной техники выполнения упражнений. Поэтому я всегда рекомендую ответственно подходить к тренировкам и начинать не с того, чтобы «тягать больше, кидать дальше», а изучать именно технику выполнения упражнений, работая минимальными отягощениями. В итоге добьетесь большего и быстрее, чем ошалелый новичок, желающий «накачаться за три месяца любыми способами». Более того, если совсем уж нет никакого опыта, и вы пришли в тренажерный зал (респект и уважуха за это!) — не пожалейте денег хотя бы на десяток занятий с опытным тренером:
Но давайте вернемся ближе к теме сегодняшней статьи. Что же такое люмбаго или «прострел в пояснице»? Это ущемление корешка спинномозгового нерва в поясничном отделе позвоночника. Как я писал выше, случается в разных ситуациях, но частенько неприятностям предшествуют разного рода нехорошие нарушения в работе позвоночно-двигательных сегментов. Именно в поясничном отделе они испытывают самую большую нагрузку.
Как я писал выше, случается в разных ситуациях, но частенько неприятностям предшествуют разного рода нехорошие нарушения в работе позвоночно-двигательных сегментов. Именно в поясничном отделе они испытывают самую большую нагрузку.
Симптомы, думаю, знакомы многим — резкая «простреливающая» боль в спине, в то время как последняя принимает вынужденное согнутое положение. Иногда боль отдает в ягодицы и бедра, бывает трудно ходить, стоять и, вообще, хочется лечь и найти положение, чтобы поясница не ныла и не «стреляла».
Ситуации разные и ущемление может быть связано с весьма серьезными нарушениями в работе позвоночника, в том числе смещением позвонков, прогрессированием остеохондроза позвоночника, наличием межпозвоночной/позвоночной грыжи, грыжи диска и т. п.
Кто-то скажет, мол, меньше железяки надо было тягать, но, судя по опыту специалистов соответствующего профиля, практически у любого офисного работника «за 30», не поднимавшего за всю жизнь ничего тяжелее перста указующего или мышки, проблем с позвоночником намного больше, чем у годами занимающегося с отягощениями спортсмена, будь то силовик, тяжелоатлет или культурист.
Причина простая — сильный мышечный корсет вокруг позвоночника крепко его держит и не дает ощутимо деградировать межпозвоночным дискам. Последние всегда в движении, а именно за счет движения происходит питание хрящевой ткани, втягивающей питательные вещества как насос. Нет движения — нет и питания. Нет мышечного корсета — нет поддержки позвоночника. Зато есть повышенное давление на межпозвоночные диски, которые из-за этого деградируют сильнее, чем от осевых нагрузок тяжелоатлетов.
Добавьте сюда еще и неправильную осанку, да несбалансированное питание (нехватка белка — одна из причин серьезных проблем с суставами, связками и позвоночником). Но об этом расскажу ниже.
А сейчас, что касается конкретно моей ситуации
Бывали травмы, когда не мог согнуться из-за прострелов, а разгибался без проблем.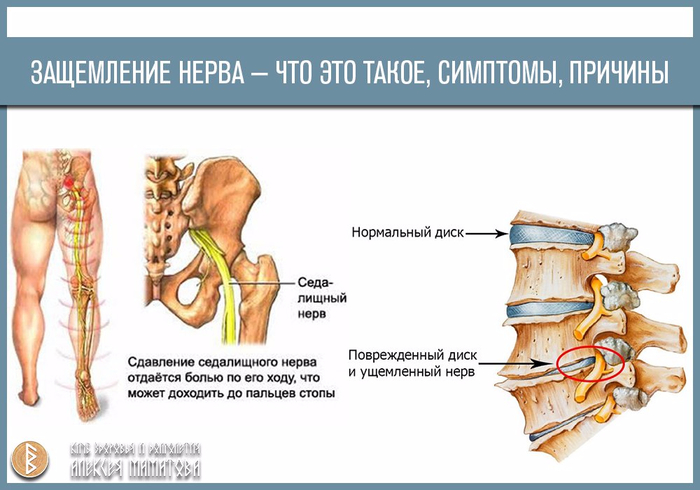 Бывали обратные — это как раз текущий случай. И он получился странным.
Бывали обратные — это как раз текущий случай. И он получился странным.
В прошлом в основном косячил во время жима ногами (на последних повторах расслаблялся и слишком низко опускал плиту, подгибая спину) или становой тяги (аналогично — мог расслабиться на последних повторах и потянуть «горбом»). Иногда банально тяжелые гантели брал или, наоборот, опускал на пол, согнувшись в пояснице, и тоже мог заработать «прострел». Бывало, что наклонился к ребенку — щелк! — и потом ходишь две недели «раком».
Но пару лет назад от всех этих проблем избавился — контроль при выполнении упражнений, приведение в тонус и активная тренировка мышц кора, утренняя зарядка — все вместе дало отличный результат. Вот только и на старуху бывает проруха.
В последние пару месяцев я аккуратно приседаю без тяжелоатлетического пояса, чтобы больше нагружался пресс и прочие мышцы стабилизаторы, как результат — больше энергии тратится (что хорошо для «сушки»), лучше мышцы тренируются. Дошел до приличного для себя веса в 125 кг, с которым работаю в трех подходах по 12 повторений. Хорошо размялся, присел с пустым грифом, с 50 кг, с 90 кг, потом перешел к рабочим подходам.
Первый со 125 кг на 12 раз выполнил довольно легко — без пояса. Второй тоже без пояса и 12 раз дались сильно сложнее, с небольшими перерывами в секунду-две начиная с восьмого повтора. На третий подход таки решил надеть пояс. Затужил его по максимуму и, видимо, слишком сильно сдвинул вверх. Плюс еще и явно расслабил поясницу — типа пояс страхует. В итоге, вернув штангу на стойки после 12 повторений, почувствовал дискомфорт в пояснице. Но не обратил внимания, некритично и без прострелов.
Затем четыре подхода разгибаний ног с весом от 80 до 109 кг. И вот после четвертого подхода, когда попытался взять разминочную штангу (40 кг) для тяги к животу, почувствовал недоброе — тупо не мог держать тело с этим весом в нужном положении — ноющая боль в спине и желание присесть.
После этого пару тройку подходов подтянулся, столько же — отжался от брусьев со своим весом, аккуратно сделал гиперэкстензии и отправился домой с чуть наклоненным вперед корпусом. Полностью разогнуться я не мог – начались «прострелы».
Полностью разогнуться я не мог – начались «прострелы».
Предполагаю, что, сильно затянув пояс и сдвинув его вверх по талии, я мог немного сместить позвонки, а потом, во время разгибания, случайно дернул тело в пояснице и зажал нерв. Либо банально слишком расслабил разгибатели спины и пресс во время приседания, положившись на пояс, который не использовал в последние два месяца. Это мне хорошая наука на будущее — не расслабляться даже в тяжелоатлетическом поясе!
В принципе, легко отделался, так как дошел до дома сам. Был случай в тренажерном зале, когда человек, неудачно опустив блок, не смог после этого стоять. Скорая забирала. У него тоже оказалось простое зажатие нерва, вызванное сколиозом и резким движением с изгибом в пояснице, когда опускал блок, но врачи традиционно сказали: «Никаких нагрузок, не поднимать ничего тяжелее 3 кг», — и т. п. Тем не менее, этот человек через месяц вернулся в зал и успешно занимается, на спину не жалуется, да и чувствует себя сильно лучше после возобновления тренировок.
Моя травма сейчас оказалась совершенно не в тему на фоне программы сушки, так что надо быстро восстанавливаться. Вот, что я для этого сделал.
Быстрая реабилитация
На неудачной тренировке в конце аккуратно сделал гиперэкстензии без отягощения, чтобы немного нагнать крови в поясничный отдел.
Когда доковылял домой, выполнил как смог вот эту гимнастику на растяжение позвоночника (детально она описана тут):
«Как смог», — это через боль, но аккуратно, чтобы без диких прострелов и лишнего напряжения. Так как я мог нормально согнуться, но в пояснице стреляло, когда разгибался, то более менее удалось выполнить лишь упражнения с номерами 1, 3, 5, 6, 7 и 11. Остальные — кое-как и с прострелами, но хоть что-то. Опять же идея в том, чтобы позвоночник немного вытягивается и глядишь, меньше нагрузка будет на нерв, а то и в процессе высвободится.
Спать на спине не мог, только на боку. Хотя, додумайся сразу подложить под ноги подушку, то и на спине ок было бы. К слову, во время таких вот травм есть несколько положений для сна и для расслабления поясничного отдела:
К слову, во время таких вот травм есть несколько положений для сна и для расслабления поясничного отдела:
Под бок ничего не подкладывал, а вот подушка у меня именно такая, как на изображении с синим полупрозрачным мужиком — особой формы и из натурального латекса, привез из Таиланда. Классная вешь, рекомендую. Хотя к ней придется привыкать. Но зато потом не будет проблем с шейным отделом позвоночника, когда встаешь с утра и не можешь голову повернуть из-за неудобной подушки и нехорошего положения тела во сне.
Также перед сном натянул эластичный согревающий пояс типа такого:
Продается в любой аптеке, и он намного удобнее, чем шарф или грелка на спину. А сухое тепло очень рекомендуется при люмбаго. Этот пояс я протаскал, не снимая, двое суток. Плюс надевал его на тренировку в понедельник и среду.
Из аптечных препаратов использовал вечером пару таблеток Ибупрофена (всего 400 мг) и таблетку Парацетамола (500 мг) — и боль немного сняли, и воспаление.
Из спортпита начал принимать глюкозамин-хондроитиновый комплекс (как раз месяца четыре прошло с последнего приема) и гидролизированный коллаген (обязательно с витамином C и желательно с флавоноидами). Это не панацея, не лекарство, а скорее питание для соединительной ткани, в том числе и для межпозвоночных дисков. Детальнее о нем поговорим чуть ниже, а пока продолжу об опыте быстрой реабилитации.
В первую ночь любой переворот с бока на бок давался с трудом, сползание с кровати и заползание на нее происходили с прострелами. На утро самочувствие было лучше. Встав, выпив стакан воды, аминокислоты и коллаген (принимается натощак за полчаса до еды) снова сделал зарядку для спины. И снова через боль и страдания, но аккуратно, без фанатизма.
В движениях себя не ограничивал, хоть и говорят врачи, мол, надо отлеживаться несколько дней. Суббота — семейный день, так что погуляли с детьми в местном развлекательном комплексе, да и в целом в этот день «нагулял» более 10 км и ничего — не сломался.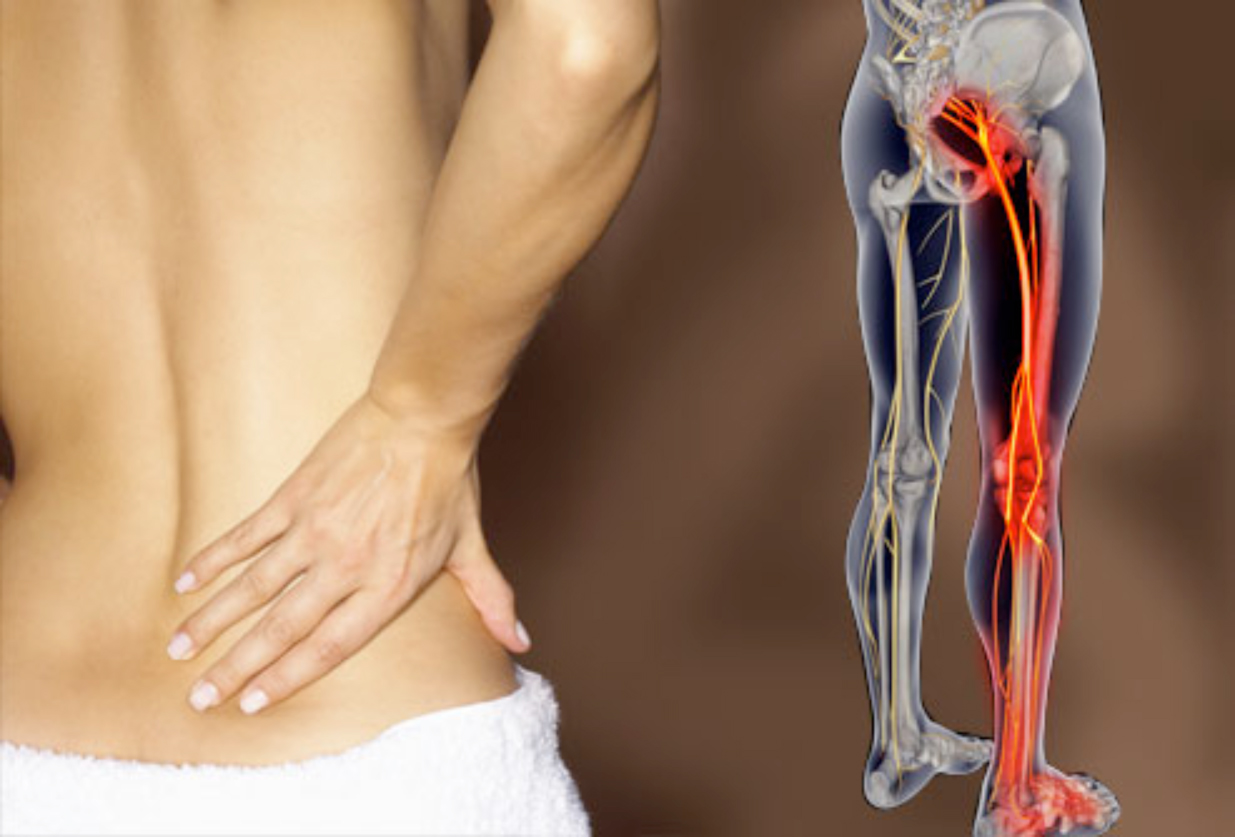 Вечером — снова зарядка, самочувствие было еще лучше, чем утром, хоть спина продолжала «стрелять» при неловком прогибе назад и спать мог только на боку.
Вечером — снова зарядка, самочувствие было еще лучше, чем утром, хоть спина продолжала «стрелять» при неловком прогибе назад и спать мог только на боку.
В воскресенье — аналогично. Зарядка для спины утром и вечером (уже мог с горем пополам делать 2-, 8- и 9-е упражнения, то есть нерв зажимало все меньше, расстояние между позвонками увеличивалось), плюс 7,5 км ходьбы.
В понедельник — снова зарядка утром и вечером, плюс пошел на тренировку, несмотря на то, что прострелы все еще были, и ходил я, чуть согнувшись вперед. Но движение, как говорится, жизнь. Хорошенько наполнить мышцы кровью в поясничной области, да и в целом почистить лимфу — это дорогого стоит.
Правда, аккуратно подошел к выбору упражнений и отягощения:
- Вместо плановых приседаний со штангой на плечах делал жим платформы одной ногой (так лучше контролирую поясницу), причем с небольшим весом (90 кг) и очень медленно, в режиме статодинамики (4–5 секунд на каждый повтор из 12).
- Ноги разгибал тоже небольшим весом (60 кг при текущем рабочем в 109 кг) и тоже в статодинамике. К слову, ноги нагрузились не хуже, чем при работе с большими весами.
- На спину: 4 подхода подтягиваний широким хватом без отягощений, 4 подхода рычажной тяги (поясница вообще не грузится, так что работал с почти своим рабочим весом в 80 кг).
- На грудные выбрал жим лежа, но не классический, а забросив ноги на лавку. В таком случае почти нет нагрузки на поясницу и прогиба в ней. Кстати, именно так грудь нагружается в этом упражнении лучше всего, без подключения лишних мышц.
- Таким же образом сделал жим узким хватом на трицепс.
- Плечи покачал с помощью тяги штанги к подбородку (хват чуть шире плеч, небольшой наклон вперед; скорее даже к груди тянешь, чем к подбородку).
- На бицепс классический подъем штанги, но с небольшим общим весом в 30 кг и в режиме статодинамики, чтобы и поясницу не нагружать, но при этом заставить хорошо поработать двуглавую мышцу.

- В конце сделал гиперэкстензии без отягощений.
Во вторник утром я уже чувствовал себя огурцом, хотя скептики сказали бы, что после такой тренировки я вообще не встану. Движение, разумный подход к выбору упражнений и гимнастика на растяжение позвоночника творят чудеса!
В среду, то есть вчера, уже не было ни одного прострела, а на тренировке позволил себе даже сделать мертвую тягу с ощутимым весом (80 кг) и поотжиматься от брусьев с 25 кг на поясе (прокачка грудных). Помимо этого были жим платформы одной ногой в статодинамике, подтягивания узким хватом и тяга блока к груди обратным хватом, жим штанги сидя с минимальным наклоном лавки (чтобы не было серьезной осевой нагрузки на позвоночник), суперсерия с тренировкой пресса (упражнение «Книжка») и гиперэкстензиями без отягощений. Вечером гимнастика.
Сегодня в принципе могу сказать, что с люмбаго полностью разобрался. Недельку с приседаниями и прочей серьезной осевой нагрузкой на позвоночник я повременю, конечно, но дискомфорта в пояснице, прострелов, наклона при ходьбе — этих проблем уже нет. Пять дней вместо 20–30, как это было в прошлом.
Да, можно сказать, что я рисковал, мол, нужен покой и все такое и за три дня все само пройдет при несильном защемлении нерва. Я так пробовал и не раз. Вот при таком рекомендуемом традиционной медициной лечении — когда минимум движения и максимум покоя, плюс куча мазей, да еще какие-то лютые противовоспалительные таблетки — мне и требовалось от трех недель и больше на восстановление.
Описанный же выше способ мне помогает уже не первый раз. Основой в нем считаю гимнастику для позвоночника. Казалось бы, простейшая штука, на которую от силы уходит 5 минут, но именно она дает самый большой эффект. Кстати, я ее делаю на постоянной основе, только в обычное время лишь утром, без вечернего сеанса.
Как продлить молодость суставов и позвоночника
Теперь немного банальщины, на которую простой люд в большинстве своем не обращает внимания и продолжает искать волшебные таблетки.
Суставы и позвоночник — это по большей части соединительная ткань (помимо костной). Когда с ней начинаются проблемы, возникают боли и сложности. В основном соединительная ткань состоит из коллагена, то есть фибриллярного белка. Как и другие ткани, соединительная постоянно питается и ей требуется пластичный материал — аминокислоты, из которых состоит фибриллярный белок (30% глицина, 25% пролина и оксипролина, 11% — аланин, также есть креатин и другие цепочки, но в значительно меньшем количестве).
При нормальном, сбалансированном питании и поступлении достаточного количества качественного белка с пищей (от 1 г на кг веса тела для женщин и от 1,5 г — для мужчин) веществ для обновления соединительной ткани достаточно. Если же в рационе в основном сахар, трансжиры, простые углеводы и прочий пищевой мусор — о каком пластическом материале для связок и суставов может идти речь?
То есть основа — это питание. Рекомендуют холодец кушать. Фактически он представляет собой денатурированный до желатина коллаген. Как вариант — пищевой желатин, но не в чистом виде. Стоит делать своего рода густое желе (чтобы как «желейные мишки»), в состав которого также входит витамин C и флавоноиды, необходимые для усвоения продукта и его разложения в организме до нужных аминокислот. Рабочий рецепт есть у Бориса Цацулина:
Но, опять же — это не лечение, а лишь питание или, так скажем, насыщение организма нужными аминокислотами, если до того был дефицит. Чтобы ощутить эффект, придется есть такие желешки месяц-два в расчете 0,2 г желатина на 1 кг веса тела в сутки. То есть 100-киллограммовому мужику нужно употреблять 20 г желатина в сутки.
Что касается гидролизированного коллагена — то это более дорогой вариант. Еще сильнее переработанный и готовый к употреблению продукт, чем желатин. Но эффект тот же. Так что если лень заморачиваться с желе, то можно и гидролизированного коллагена накупить, но не забывать принимать его с витамином C, флавоноидами и несколькими минералами.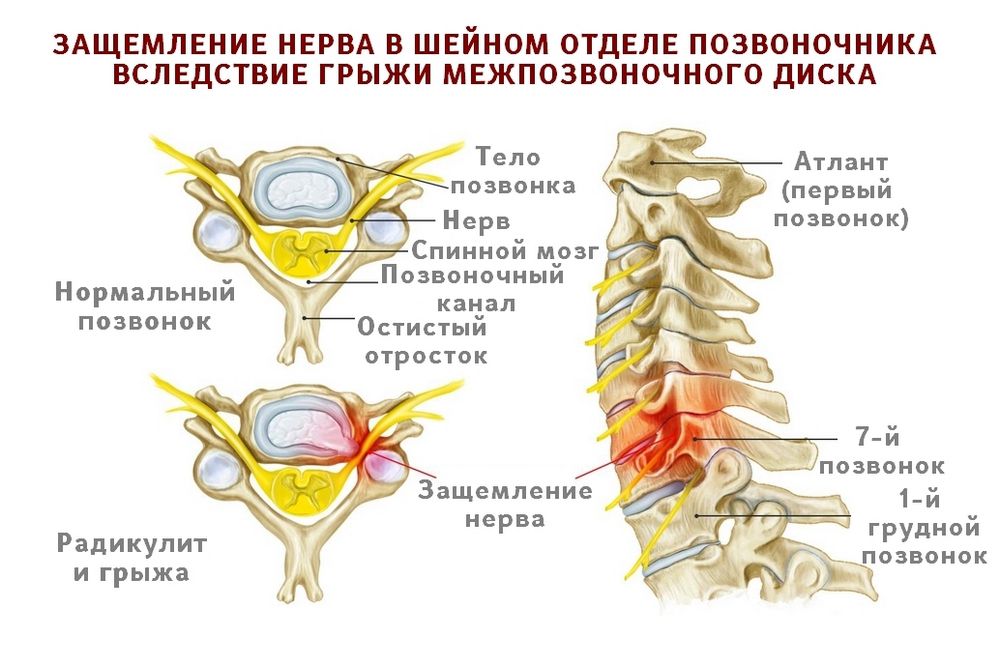
Выше — важная, но лишь одна составляющая здоровья вашего позвоночника и суставов, в том числе коленей, с которым у людей больше всего проблем.
Вторая составляющая — движение! Хрящевая ткань питается не за счет крови, как мышцы. В суставах за питание отвечает синовиальная жидкость, которая тоже постоянно обновляется, но лишь при наличии движения в суставе. В позвоночнике — губчатые межпозвоночные диски, втягивающие полезные вещества при сжатии и разжатии.
Кроме того, в случае с позвоночником нужен еще и мощный мышечный корсет вокруг, чтобы не на одних межпозвоночных дисках лежали позвонки. Мышцы тоже должны его держать. В случае с коленями — сильные и гармонично развитые бедра также залог здоровья этих суставов. То есть качая ноги, развивайте как квадрицепсы бедра, так и заднюю поверхность.
А еще мышцы, особенно в нижней части тела — это очень важная составляющая сердечно-сосудистой системы. Народ привык рассматривать сердце как отдельный орган, гоняющий кровь внутри нашего тела. Но оно является лишь мотором и клапаном, задающим движение крови и начальный импульс. Именно мышцы помогают прогонять ее по всему телу внутри замкнутого круга. Чем меньше они работают, чем меньше движения, тем больше нагрузка на сердце, а потом проблемы с давлением, с сосудами, с варикозом. Если добавить сюда курение (убивающее сосуды напрочь), вообще печальная картина получается.
Так что, друзья и уважаемые читатели, движение — это жизнь. Даже если иногда двигаться больно, а часто — лениво. Не надо лениться, иначе жизнь пройдет мимо.
P. S. Если остался хоть какой-то дискомфорт в пояснице и существует потенциальная возможность прострела при разгибании (то есть, еще полностью не восстановились), не стоит испытывать оргазм, лежа на спине. Лучше на боку. Хотя, можете попробовать — опыт прикольный и ощущения запомнятся на всю жизнь :).
Автор в Twitter, Facebook, Instagram
🤓 Хочешь больше? Подпишись на наш Telegram.
… и не забывай читать наш Facebook и Twitter
🍒
В закладки
iPhones.ru
Года два не было такого приключения, но вот случилось. Тем не менее, спустя пять дней (когда пишу эти строки) я практически полностью восстановился, опередив привычный график в четыре раза. Ниже расскажу, как добиться такого результата. Для меня это далеко не первый случай люмбаго (прострел в пояснице) с той лишь разницей, что в прошлом на восстановление…
Роман Юрьев
@bigbeastus
Дотошный блогер, гаджетоман, лысый и бородатый фитнес-методист. Увлекаюсь технологиями, спортом и диетологией.
- До ←
Обзор арматурных гибридных наушников Fostex TE100
- После →
«Покупка Motorola была провальной»
Воспаление седалищного нерва | orto.lv
Отраженные боли в задней части одной или обеих ног и в центре ягодиц – почему они возникают? Сколько продолжаются? И что делать?
Отраженные боли в задней части ног и в центре ягодиц вызваны защемлением нерва (седалищного нерва) или раздражением нервного корешка. Они начинаются в нижней части спины, разветвляются надвое и через ягодичные мышцы проходят вниз вдоль каждой ноги. Причиной воспаления седалищного нерва могут быть дисковые грыжи, дегенеративные заболевания дисков или стеноз позвоночного канала. В случае данных проблем с позвоночником седалищный нерв может оказаться зажат или раздражен, в результате чего возникает воспаление нерва.
В случае данных проблем с позвоночником седалищный нерв может оказаться зажат или раздражен, в результате чего возникает воспаление нерва.
Что свидетельствует о воспалении седалищного нерва?
- Постоянные боли в ногах и ягодицах с одной стороны.
- Боль усиливается, когда вы садитесь, и носит жгучий, колющий характер.
- Слабость или онемение в ногах, которые затрудняют привычные движения.
- Острые боли, которые могут затруднять ходьбу или вставание из сидячего положения.
Как помочь самому себе?
Вы можете облегчить свое состояние:
- Уменьшите нагрузку.
- Выполняйте упражнение на растяжку для спины – иногда они помогают освободить защемленный нерв, а также ослабить боли. Каждое упражнение нужно выполнять по меньшей мере 30 секунд. Эффективным может быть вис на турнике при полном расслаблении всего тела.
- Попробуйте применять (принимать внутрь или в качестве мази) противовоспалительные медикаменты, например, содержащие ибупрофен – нестероидное противовоспалительное средство, обладающее обезболивающим и противовоспалительным эффектом.
Когда необходима врачебная помощь?
Врач, к которому обращаются при воспалении седалищного нерва, – это вертебролог. За помощью к нему можно обратиться уже в первые дни после того, как вы столкнулись с воспалением седалищного нерва. Однако это точно необходимо сделать в случае, если воспаление не прошло в течение двух недель. В зависимости от результатов проведенных врачом обследований и ваших жалоб вертебролог:
- выпишет противовоспалительные лекарства;
- порекомендует физиотерапию – упражнения, которые помогут исправить осанку и укрепить глубокие мышцы спины, а также физиопроцедуры для уменьшения боли и отека;
- в зависимости от продолжительности лечения, вашего самочувствия и результатов обследований может предложить вам эпидуральную инъекцию стероидов в корень седалищного нерва, которая действует практически моментально, уменьшая боль, а постепенно – и воспаление;
- операция – один из врачебных способов устранения проблем седалищного нерва, применяемый в случае, если все остальные методы не принесли результата или если защемление нерва вызывает непереносимые боли, выраженную слабость в ногах и/или неспособность контролировать деятельность кишечника и мочевого пузыря.

Что приводит к воспалению седалищного нерва?
- Сидячая работа и малоподвижный образ жизни. Воспаление седалищного нерва – распространенное заболевание среди профессиональных водителей.
- Избыточный вес.
- Работа, связанная с поднятием и перемещением тяжестей.
- Диабет может стать косвенной причиной воспаления седалищного нерва.
- Старение – со временем стареем и мы, и позвоночник. В результате возрастает вероятность развития заболеваний спины, которые могут привести к воспалению седалищного нерва.
Профилактика
● Регулярно выполняйте упражнения для укрепления спинных мышц (их может порекомендовать и продемонстрировать физиотерапевт).
● Перед началом физических упражнений разомнитесь, а по окончании – потянитесь. Это пойдет на пользу мышцам и сухожилиям, увеличивая их гибкость и выносливость.
● Бережно относитесь к своему телу и перемещайте тяжести только в разумных пределах. Не поднимайте то, что вам кажется слишком тяжелым!
● Уделяйте внимание тому, чтобы всегда сидеть прямо, опираясь на спинку кресла.
● Позаботьтесь о поддержании веса, соответствующего вашему росту и возрасту.
В четверг, 2 июля, мы опубликуем небольшой комплекс упражнений для растяжки спины, который пригодится и для профилактики воспаления седалищного нерва, а также в случае, если признаки воспаления уже проявились.
Операции на спине — Нейрохирургическая служба HUG в Женеве | HUG
Хирургия позвоночника использует мультидисциплинарный подход, осуществляемый лечащим врачом, ревматологом, физиотерапевтом и интервенционным нейрорадиологом.
Отделение хирургии позвоночника имеет в своем распоряжении технические средства, которые позволяют выполнять нейрохирургические операции с минимальным вмешательством, а именно: эндоскоп, видеоуправляемая система, интраоперационная навигация, роботизированная система и чрескожный инструментарий для проведения операций на позвоночнике.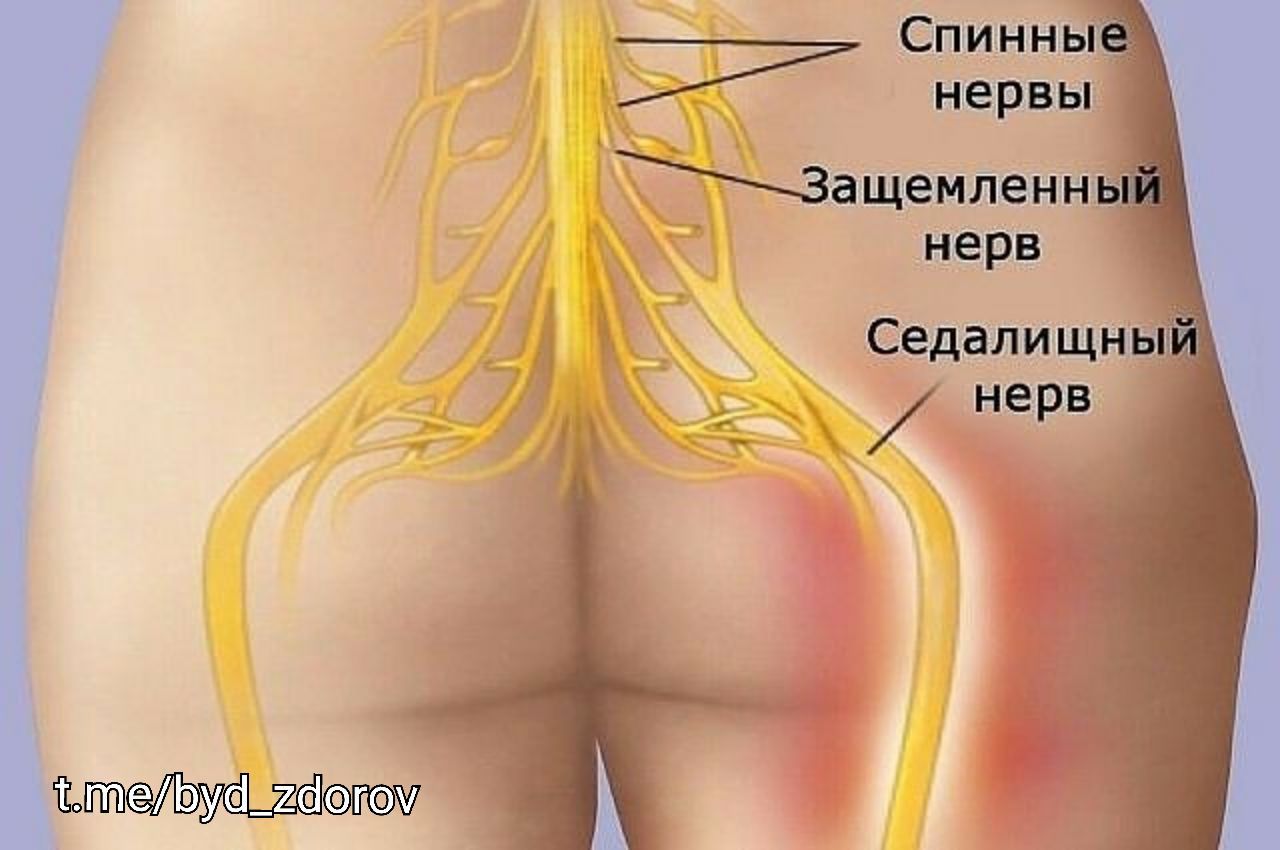
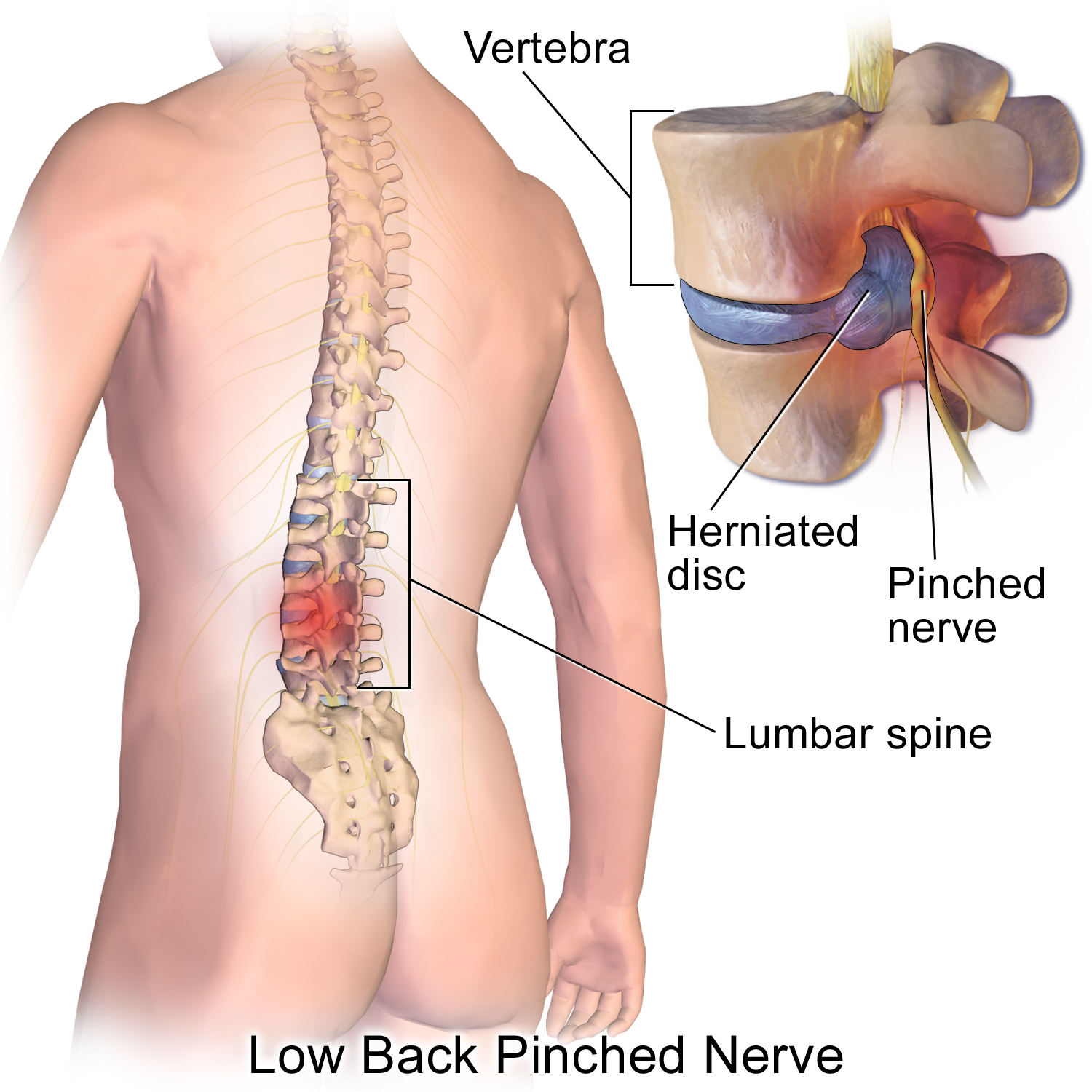
Грыжа межпозвоночного диска
Позвоночник состоит из позвонков и дисков. Последние являются подушечками, расположенными между позвонками, которые при движении служат амортизатором. Грыжа межпозвоночного диска — это соскальзывание части межпозвоночного диска в сторону спинномозгового канала, в котором находится спинной мозг и нервные корешки. Она чаще всего возникает в нижней части спины и может повлечь за собой компрессию и воспаление поясничных нервов. Несмотря на то что заболевание часто проходит бессимптомно, может оказаться, что расположенный рядом с диском нерв сдавлен. Это может привести к появлению боли в ноге или бедре, а также потере чувствительности и слабости, а иногда перерасти в паралич. Хирургическое лечение применяется в весьма конкретных случаях после полной диагностики и неэффективного консервативного лечения (лекарственные препараты, физиотерапия).
Стеноз спинномозгового канала в поясничном отделе позвоночника
Относится к сужению расположенной в центре поясничных позвонков полости (спинномозгового канала) и сдавливанию находящихся в ней нервных корешков, что является причиной возникновения боли в пояснице и нижних конечностях. Хирургическое лечение заключается в декомпрессии канала малоинвазивным способом для снижения давления на нервы и уменьшения боли.
Стеноз спинномозгового канала в шейном отделе позвоночника
Когда спинномозговой канал на уровне шейного отдела позвоночника сжимается, спинной мозг может оказаться сдавленным. Данное патологическое состояние сопровождается ощущением мурашек в верхних конечностях, нарушением равновесия и походки или недержанием мочи и кала. В таких случаях после проведения расширенной диагностики назначается хирургическое лечение, для того чтобы освободить спинной мозг в шейном отделе позвоночника.
Спинномозговые опухоли и костные метастазы
Нейрохирургия занимается лечением опухолей спинного мозга (эпендимома, глиома), нервных корешков (шваннома), а также мозговых оболочек (менингиома).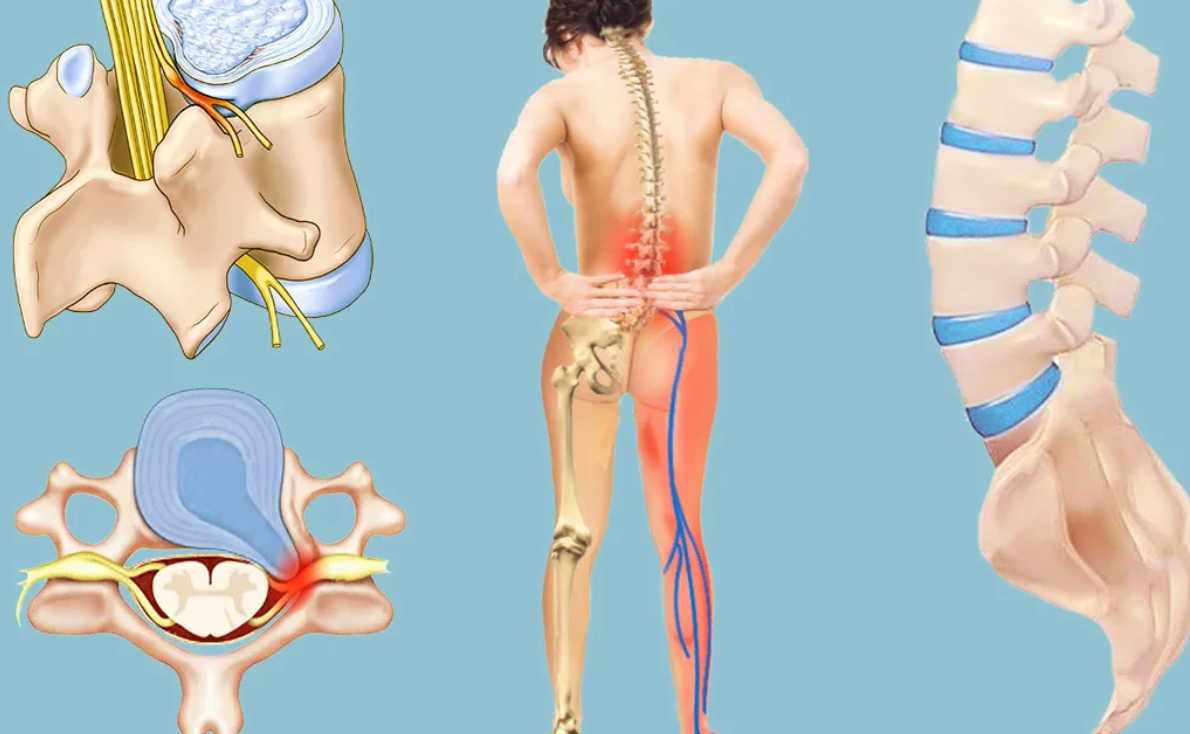
Лечению подлежат также пораженные позвонки (костные опухоли или метастазы). Каждую неделю проводятся различные многопрофильные семинары, для обсуждения таких случаев и выбора наиболее оптимального метода лечения.
Спондилодез
Спондилодезом является подход, состоящий из сближения двух или нескольких позвонков при помощи шурупов и фиксирующих стержней. Он применяется с целью ограничения позвоночной боли и поддержания позвоночника в правильном положении. Данный метод используют при нестабильности позвоночника, нарушениях сагиттального баланса или же при переломах.
Существует множество методик выполнения спондилодеза, и ваш врач-хирург детально расскажет вам о наиболее подходящей для вашего случая.
Защемленный нерв (сдавленный нерв): симптомы, причины, лечение
Нервы отходят от головного и спинного мозга, посылая важные сообщения по всему телу. Если у вас защемление нерва (сдавление нерва), ваше тело может посылать вам предупреждающие сигналы, такие как боль. Не игнорируйте эти предупреждающие сигналы.
Повреждение от защемления нерва может быть незначительным или серьезным. Это может вызвать временные или долгосрочные проблемы. Чем раньше вы получите диагноз и начнете лечение по поводу компрессии нерва, тем быстрее вы почувствуете облегчение.
В некоторых случаях невозможно устранить повреждение от защемления нерва. Но лечение обычно снимает боль и другие симптомы.
Причины защемления нервов
защемление нерва возникает, когда на нерв «сжатие» (давление).
Давление может быть результатом повторяющихся движений. Или это может произойти из-за того, что вы удерживаете свое тело в одном положении в течение длительного времени, например, когда вы сгибаете локти во время сна.
Нервы наиболее уязвимы в местах вашего тела, где они проходят через узкие пространства, но имеют мало мягких тканей для их защиты.Сдавливание нерва часто происходит, когда нерв зажат между тканями, например:
Продолжение
Например, воспаление или давление на нервный корешок, выходящий из позвоночника, может вызвать боль в шее или пояснице.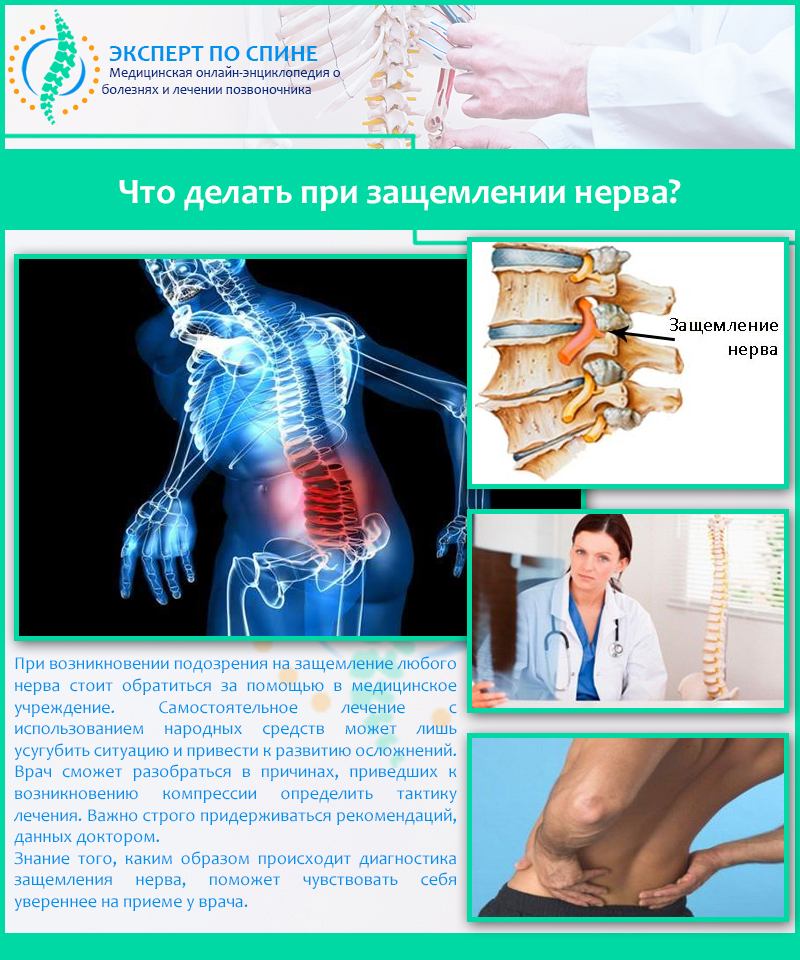 Это также может вызвать боль, которая иррадирует от шеи в плечо и руку (шейная радикулопатия). Или боль может отдавать в ногу и стопу (поясничная радикулопатия или боль в седалищном нерве).
Это также может вызвать боль, которая иррадирует от шеи в плечо и руку (шейная радикулопатия). Или боль может отдавать в ногу и стопу (поясничная радикулопатия или боль в седалищном нерве).
Эти симптомы могут возникать в результате изменений в дисках и костях позвоночника.Например, если диск выскальзывает из места или выступает — это называется грыжей межпозвоночного диска — спинномозговый нерв может подвергнуться давлению.
Сдавление нерва на шее или руке может также вызывать симптомы в таких областях, как:
Это может привести к таким состояниям, как:
Если сжатие нерва длится долгое время, защитный барьер вокруг нерва может разрушиться. Может накапливаться жидкость, что может вызвать:
- Отек
- Дополнительное давление
- Рубцы
Рубцы могут нарушить функцию нерва.
Симптомы защемления нервов
Иногда боль может быть единственным симптомом компрессии нерва. Или у вас могут быть другие симптомы без боли.
Вот некоторые из наиболее распространенных симптомов сдавленных нервов:
- Боль в области сдавления, например, в шее или пояснице
- Илучающая боль, например радикулит или корешковая боль
- Онемение или покалывание
- » Булавки и иглы »или ощущение жжения
- Слабость, особенно при определенных занятиях
Иногда симптомы ухудшаются, когда вы пытаетесь выполнить определенные движения, такие как поворот головы или напряжение шеи.
Лечение защемления нервов
Время, необходимое для исчезновения симптомов, может варьироваться от человека к человеку. Лечение варьируется в зависимости от тяжести и причины сдавления нерва.
Вы можете обнаружить, что вам очень полезно просто дать отдых в травмированной области и избегать любых действий, которые могут ухудшить ваши симптомы. Во многих случаях это все, что вам нужно сделать.
Если симптомы не исчезнут или боль сильная, обратитесь к врачу. Вам может потребоваться один или несколько видов лечения, чтобы уменьшить опухшую ткань вокруг нерва.
Вам может потребоваться один или несколько видов лечения, чтобы уменьшить опухшую ткань вокруг нерва.
Продолжение
В более тяжелых случаях может потребоваться удаление материала, давящего на нерв, например:
- Рубцовая ткань
- Дисковый материал
- Кусочки кости
Лечение может включать:
НПВП. Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен или напроксен, могут уменьшить отек.
Кортикостероиды пероральные . Они используются для уменьшения отека и боли.
Наркотики. Они используются на короткое время для уменьшения сильной боли.
Инъекции стероидов . Эти инъекции могут уменьшить отек и позволить воспаленным нервам восстановиться.
Физиотерапия. Это поможет растянуть и укрепить мышцы.
Шина . Шина или мягкий воротник ограничивают движение и позволяют мышцам на короткое время отдыхать.
Хирургический . Хирургическое вмешательство может потребоваться при более серьезных проблемах, которые не поддаются лечению другими способами.
Поработайте со своим врачом, чтобы найти лучший способ лечения ваших симптомов.
Как определить, причины и лечение
Травма, грыжа межпозвоночного диска или основное заболевание могут вызвать защемление нерва в спине, что приведет к боли, онемению или покалыванию.
Симптомы защемления нерва в спине иногда также влияют на окружающие области.
Ниже мы исследуем, что такое защемленный нерв в спине, на что он может быть похож и когда обратиться к врачу.Мы также исследуем причины и методы лечения, а также упражнения, которые могут помочь.
Поделиться на PinterestТяжесть и причина защемления нерва в спине определят лучший вариант лечения.
Нервы в позвоночнике могут быть сдавлены окружающей костью или тканью. Если это произойдет, у человека защемлен нерв в спине.
Нервы отвечают за отправку сигналов в мозг. Когда нерв сдавливается, давление прерывает сигналы, что приводит к появлению симптомов.
Когда нерв сдавливается, давление прерывает сигналы, что приводит к появлению симптомов.
Защемленный нерв часто вызывает боль, онемение и покалывание.Расположение этих симптомов зависит от сдавленного нерва.
Если защемленный нерв находится в верхней части позвоночника, симптомы могут затронуть шею или руки. Врачи называют эту проблему шейной радикулопатией.
Симптомы защемления нерва в верхней части спины могут включать:
- боль, которая начинается в шее и может распространяться вниз по руке
- покалывание в руке или, в частности, в пальцах
- слабость в руке, плече, или рука
- онемение
Нервы в пояснице также могут сдавливаться.Врачи называют это поясничной радикулопатией. Это состояние часто проявляется ишиасом.
Симптомы защемления нерва в пояснице могут включать:
- боль, которая распространяется от поясницы к ногам или ступням
- онемение и покалывание в ногах или ступнях
- мышечные спазмы или слабость
Если: человек не испытывает покалывания или онемения, у него может быть другой тип боли в спине, например, боль в мышцах. Это может произойти из-за износа, растяжения связок или слабости.
Травма может повредить ткани позвоночника или вызвать их воспаление. В любом случае это может оказать давление на нервы.
Другие причины защемления нерва в спине могут включать:
- Грыжа межпозвоночного диска: Диски между позвонками в позвоночнике могут сжиматься и выпирать, оказывая давление на близлежащие нервы.
- Стеноз позвоночного канала: Это относится к сужению позвоночного столба, которое оказывает избыточное давление на нервы вокруг спинного мозга.
- Артрит: Это вызывает воспаление вокруг суставов и костей, что может увеличить давление на нервы в позвоночнике.
- Костная шпора: Костная шпора — это дополнительный рост кости, который может образовываться на позвоночнике и сдавливать окружающие нервы, вызывая повторяющиеся приступы боли.

- Спондилолистез : При этом позвонок в нижнем отделе позвоночника смещает и защемляет нервы.
- Инфекция: Позвонки или диски позвоночника могут инфицироваться, что приводит к воспалению и нервной боли.
Факторы риска
Определенные факторы повышают вероятность развития боли в спине. К ним относятся:
- Старение: Диски между позвонками с возрастом теряют амортизационную способность, что увеличивает риск защемления нерва. Стеноз позвоночного канала также становится более вероятным с возрастом.
- Физическая подготовка: Люди, мало занимающиеся физическими упражнениями или имеющие более слабые мышцы живота, с большей вероятностью разовьют боль в спине, возможно, в результате травмы.То же самое и с людьми, которые обычно неактивны, но затем пытаются интенсивно заниматься физическими упражнениями.
- Избыточный вес или ожирение: И то, и другое вызывает дополнительную нагрузку на спину, что увеличивает вероятность возникновения боли в спине.
- Неравномерная осанка: Если шея, плечи, позвоночник или бедра не выровнены в течение длительного времени, это может оказывать давление на нервы в спине.
Врач может диагностировать защемление нерва только при физическом осмотре. Они также могут проводить тесты, чтобы проверить рефлексы и движения мышц человека.
Врач может попросить человека продемонстрировать диапазон своих движений, например, подняв ногу, удерживая ее прямо. Это также может указывать на то, какие движения вызывают боль. Вся эта информация может помочь в постановке диагноза.
В некоторых случаях врачу могут потребоваться дополнительные анализы, чтобы определить точное местоположение и причину защемления нерва. Тесты могут включать:
- рентген, который может показать структурные проблемы, такие как костные шпоры
- МРТ, который может показать состояние спинного мозга, дисков и нервов
- компьютерную томографию для исследования спинного мозга структуры
- электромиография, которая показывает электрические импульсы мышц
Правильное лечение зависит от тяжести и причины защемления нерва.
Некоторые люди могут лечить защемление спины в домашних условиях, в то время как другим требуется профессиональное лечение. Восстановление может занять дни или недели.
Отдых и легкие движения помогут телу восстановиться. Избегание физических упражнений и поднятие тяжестей является ключом к восстановлению и предотвращению дальнейших повреждений.
Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты, могут помочь облегчить боль и уменьшить воспаление.
Если человек испытывает боль в верхней части позвоночника, может помочь шейный воротник.Это мягкая поддерживающая конструкция, которая обертывается вокруг шеи, помогая мышцам шеи отдыхать и снимая нервное давление, вызванное движением шеи.
При сильном или хроническом давлении на нерв врач может порекомендовать пероральные или инъекционные стероиды для уменьшения отека и боли, особенно при иррадиации в нижнюю часть тела.
Некоторым людям требуется операция для устранения причины давления и стабилизации позвоночника.
Людям с онемением, покалыванием, слабостью или болью следует обратиться к врачу перед выполнением каких-либо упражнений, так как некоторые из них могут усугубить симптомы защемления нерва.
Когда боль уменьшится, определенные упражнения могут способствовать выздоровлению, помочь восстановить движение и предотвратить повторение проблемы.
При поиске упражнений, которые помогут от боли в спине, лучше всего обратиться за профессиональной консультацией.
Могут помочь следующие упражнения. Но — как всегда — если боль, онемение или покалывание усиливаются, немедленно прекратите упражнение.
Чтобы попробовать упражнение для шеи и верхней части позвоночника:
- Сядьте или встаньте прямо, лицом вперед.
- Положите пальцы одной руки на подбородок и осторожно откиньте голову назад, удерживая плечи на месте и голову вперед.
- Человек должен чувствовать растяжение в задней части шеи и сокращение в передней части шеи.

- Удерживайте позицию в течение 1-2 секунд, затем осторожно отпустите.
- Повторяйте 8–10 раз от трех до четырех раз в день.
- Продолжайте в течение 2 недель после исчезновения симптомов, чтобы предотвратить их повторное появление.
Вращение поясницы
Чтобы попробовать упражнение для поясницы:
- Лягте на спину, согнув ноги и поставив ступни на пол.
- Осторожно покачивайте коленями из стороны в сторону, позволяя спине слегка повернуться.
- Двигайтесь только в пределах безболезненного диапазона.
- Повторите это 10–15 раз за сеанс.
Разгибание спины
Чтобы попробовать упражнение при ишиасе:
- Лягте ровно вниз.
- Согните руки в локтях и положите предплечья на пол.
- Посмотрите прямо в пол, держите шею прямо.
- Осторожно выгните спину вверх, прижимая бедра и предплечья к полу.
- Шею держать прямо, не загибая ее назад.
- Задержитесь в этом положении 5–10 секунд, не забывая дышать.
- Плавно опустите спину на пол.
- Повторяйте растяжку 8–10 раз за сеанс.
Правильное положение головы, шеи и позвоночника также важно для уменьшения боли в спине; неравномерная осанка может оказывать дополнительное давление на нервы.
Чтобы уменьшить нагрузку на шею и спину, убедитесь, что вы сидите и стоите, расправив плечи, а уши выровнены с плечами.
Любому, у кого есть следующие симптомы, следует немедленно обратиться за медицинской помощью.
- внезапное, сильное или постоянное онемение, слабость или паралич руки или ноги
- потеря контроля над функцией мочевого пузыря или кишечника
- потеря чувствительности в генитальной или анальной области
- сильная боль или слабость в ногах , затрудняющие ходьбу или вставание из положения сидя
Эти симптомы могут указывать на сдавление спинного мозга, которое требует неотложной медицинской помощи.
Также обратитесь к врачу, если боль в спине продолжается без улучшения в течение нескольких недель или если симптомы серьезны или ухудшаются.
Большинство людей полностью выздоравливают после защемления спины.
Некоторые считают, что симптомы исчезают после ухода на дому. Хороший отдых, отказ от физических нагрузок и прием обезболивающих могут помочь.
Некоторые легкие упражнения также могут помочь, но сначала посоветуйтесь с врачом и прекратите любые упражнения, которые вызывают или ухудшают симптомы.
Более сильная или хроническая боль может потребовать инъекций стероидов или хирургического вмешательства.
Если человек испытывает внезапный паралич, потерю контроля над кишечником или мочевым пузырем или сильную слабость, ему следует получить неотложную помощь.
Как определить, причины и лечение
Травма, грыжа межпозвоночного диска или основное заболевание могут вызвать защемление нерва в спине, что приведет к боли, онемению или покалыванию.
Симптомы защемления нерва в спине иногда также влияют на окружающие области.
Ниже мы исследуем, что такое защемленный нерв в спине, на что он может быть похож и когда обратиться к врачу. Мы также исследуем причины и методы лечения, а также упражнения, которые могут помочь.
Поделиться на PinterestТяжесть и причина защемления нерва в спине определят лучший вариант лечения.
Нервы в позвоночнике могут быть сдавлены окружающей костью или тканью. Если это произойдет, у человека защемлен нерв в спине.
Нервы отвечают за отправку сигналов в мозг.Когда нерв сдавливается, давление прерывает сигналы, что приводит к появлению симптомов.
Защемленный нерв часто вызывает боль, онемение и покалывание. Расположение этих симптомов зависит от сдавленного нерва.
Если защемленный нерв находится в верхней части позвоночника, симптомы могут затронуть шею или руки. Врачи называют эту проблему шейной радикулопатией.
Симптомы защемления нерва в верхней части спины могут включать:
- боль, которая начинается в шее и может распространяться вниз по руке
- покалывание в руке или, в частности, в пальцах
- слабость в руке, плече, или рука
- онемение
Нервы в пояснице также могут сдавливаться.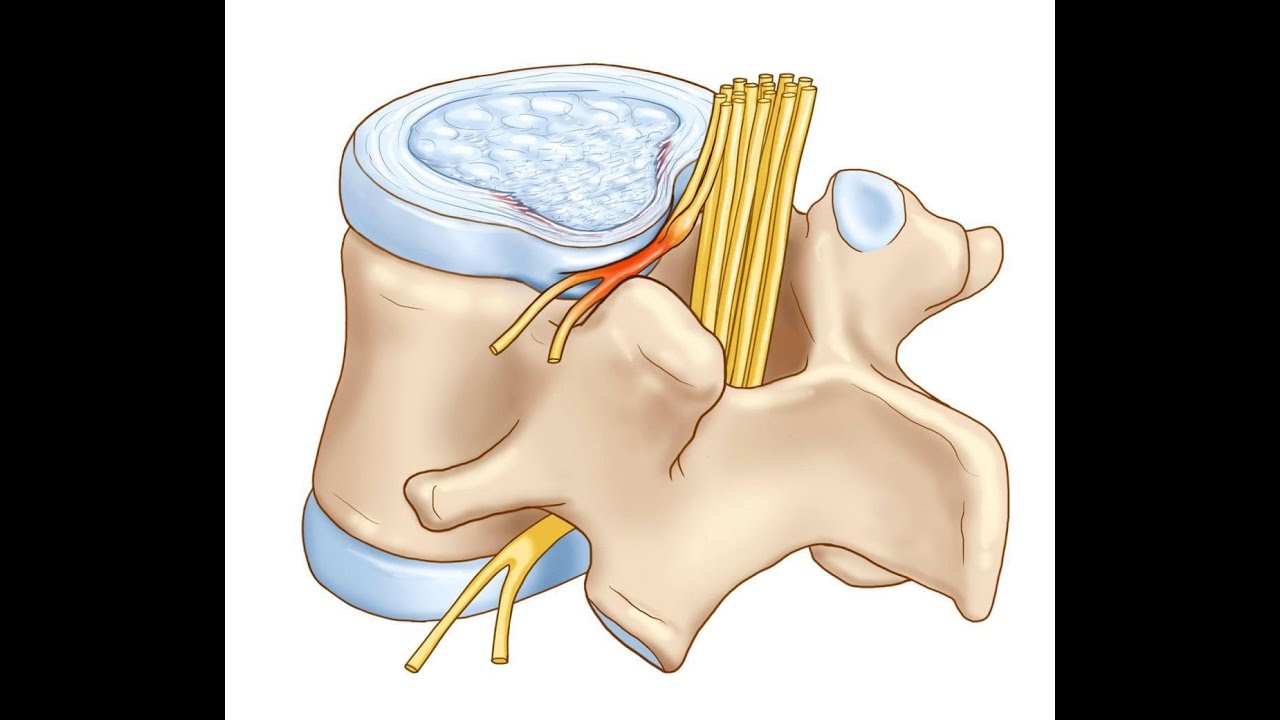 Врачи называют это поясничной радикулопатией. Это состояние часто проявляется ишиасом.
Врачи называют это поясничной радикулопатией. Это состояние часто проявляется ишиасом.
Симптомы защемления нерва в пояснице могут включать:
- боль, которая распространяется от поясницы к ногам или ступням
- онемение и покалывание в ногах или ступнях
- мышечные спазмы или слабость
Если: человек не испытывает покалывания или онемения, у него может быть другой тип боли в спине, например, боль в мышцах. Это может произойти из-за износа, растяжения связок или слабости.
Травма может повредить ткани позвоночника или вызвать их воспаление. В любом случае это может оказать давление на нервы.
Другие причины защемления нерва в спине могут включать:
- Грыжа межпозвоночного диска: Диски между позвонками в позвоночнике могут сжиматься и выпирать, оказывая давление на близлежащие нервы.
- Стеноз позвоночного канала: Это относится к сужению позвоночного столба, которое оказывает избыточное давление на нервы вокруг спинного мозга.
- Артрит: Это вызывает воспаление вокруг суставов и костей, что может увеличить давление на нервы в позвоночнике.
- Костная шпора: Костная шпора — это дополнительный рост кости, который может образовываться на позвоночнике и сдавливать окружающие нервы, вызывая повторяющиеся приступы боли.
- Спондилолистез : При этом позвонок в нижнем отделе позвоночника смещает и защемляет нервы.
- Инфекция: Позвонки или диски позвоночника могут инфицироваться, что приводит к воспалению и нервной боли.
Факторы риска
Определенные факторы повышают вероятность развития боли в спине. К ним относятся:
- Старение: Диски между позвонками с возрастом теряют амортизационную способность, что увеличивает риск защемления нерва. Стеноз позвоночного канала также становится более вероятным с возрастом.

- Физическая подготовка: Люди, мало занимающиеся физическими упражнениями или имеющие более слабые мышцы живота, с большей вероятностью разовьют боль в спине, возможно, в результате травмы.То же самое и с людьми, которые обычно неактивны, но затем пытаются интенсивно заниматься физическими упражнениями.
- Избыточный вес или ожирение: И то, и другое вызывает дополнительную нагрузку на спину, что увеличивает вероятность возникновения боли в спине.
- Неравномерная осанка: Если шея, плечи, позвоночник или бедра не выровнены в течение длительного времени, это может оказывать давление на нервы в спине.
Врач может диагностировать защемление нерва только при физическом осмотре. Они также могут проводить тесты, чтобы проверить рефлексы и движения мышц человека.
Врач может попросить человека продемонстрировать диапазон своих движений, например, подняв ногу, удерживая ее прямо. Это также может указывать на то, какие движения вызывают боль. Вся эта информация может помочь в постановке диагноза.
В некоторых случаях врачу могут потребоваться дополнительные анализы, чтобы определить точное местоположение и причину защемления нерва. Тесты могут включать:
- рентген, который может показать структурные проблемы, такие как костные шпоры
- МРТ, который может показать состояние спинного мозга, дисков и нервов
- компьютерную томографию для исследования спинного мозга структуры
- электромиография, которая показывает электрические импульсы мышц
Правильное лечение зависит от тяжести и причины защемления нерва.
Некоторые люди могут лечить защемление спины в домашних условиях, в то время как другим требуется профессиональное лечение. Восстановление может занять дни или недели.
Отдых и легкие движения помогут телу восстановиться. Избегание физических упражнений и поднятие тяжестей является ключом к восстановлению и предотвращению дальнейших повреждений.
Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты, могут помочь облегчить боль и уменьшить воспаление.
Если человек испытывает боль в верхней части позвоночника, может помочь шейный воротник.Это мягкая поддерживающая конструкция, которая обертывается вокруг шеи, помогая мышцам шеи отдыхать и снимая нервное давление, вызванное движением шеи.
При сильном или хроническом давлении на нерв врач может порекомендовать пероральные или инъекционные стероиды для уменьшения отека и боли, особенно при иррадиации в нижнюю часть тела.
Некоторым людям требуется операция для устранения причины давления и стабилизации позвоночника.
Людям с онемением, покалыванием, слабостью или болью следует обратиться к врачу перед выполнением каких-либо упражнений, так как некоторые из них могут усугубить симптомы защемления нерва.
Когда боль уменьшится, определенные упражнения могут способствовать выздоровлению, помочь восстановить движение и предотвратить повторение проблемы.
При поиске упражнений, которые помогут от боли в спине, лучше всего обратиться за профессиональной консультацией.
Могут помочь следующие упражнения. Но — как всегда — если боль, онемение или покалывание усиливаются, немедленно прекратите упражнение.
Чтобы попробовать упражнение для шеи и верхней части позвоночника:
- Сядьте или встаньте прямо, лицом вперед.
- Положите пальцы одной руки на подбородок и осторожно откиньте голову назад, удерживая плечи на месте и голову вперед.
- Человек должен чувствовать растяжение в задней части шеи и сокращение в передней части шеи.
- Удерживайте позицию в течение 1-2 секунд, затем осторожно отпустите.
- Повторяйте 8–10 раз от трех до четырех раз в день.
- Продолжайте в течение 2 недель после исчезновения симптомов, чтобы предотвратить их повторное появление.
Вращение поясницы
Чтобы попробовать упражнение для поясницы:
- Лягте на спину, согнув ноги и поставив ступни на пол.

- Осторожно покачивайте коленями из стороны в сторону, позволяя спине слегка повернуться.
- Двигайтесь только в пределах безболезненного диапазона.
- Повторите это 10–15 раз за сеанс.
Разгибание спины
Чтобы попробовать упражнение при ишиасе:
- Лягте ровно вниз.
- Согните руки в локтях и положите предплечья на пол.
- Посмотрите прямо в пол, держите шею прямо.
- Осторожно выгните спину вверх, прижимая бедра и предплечья к полу.
- Шею держать прямо, не загибая ее назад.
- Задержитесь в этом положении 5–10 секунд, не забывая дышать.
- Плавно опустите спину на пол.
- Повторяйте растяжку 8–10 раз за сеанс.
Правильное положение головы, шеи и позвоночника также важно для уменьшения боли в спине; неравномерная осанка может оказывать дополнительное давление на нервы.
Чтобы уменьшить нагрузку на шею и спину, убедитесь, что вы сидите и стоите, расправив плечи, а уши выровнены с плечами.
Любому, у кого есть следующие симптомы, следует немедленно обратиться за медицинской помощью.
- внезапное, сильное или постоянное онемение, слабость или паралич руки или ноги
- потеря контроля над функцией мочевого пузыря или кишечника
- потеря чувствительности в генитальной или анальной области
- сильная боль или слабость в ногах , затрудняющие ходьбу или вставание из положения сидя
Эти симптомы могут указывать на сдавление спинного мозга, которое требует неотложной медицинской помощи.
Также обратитесь к врачу, если боль в спине продолжается без улучшения в течение нескольких недель или если симптомы серьезны или ухудшаются.
Большинство людей полностью выздоравливают после защемления спины.
Некоторые считают, что симптомы исчезают после ухода на дому. Хороший отдых, отказ от физических нагрузок и прием обезболивающих могут помочь.
Некоторые легкие упражнения также могут помочь, но сначала посоветуйтесь с врачом и прекратите любые упражнения, которые вызывают или ухудшают симптомы.
Более сильная или хроническая боль может потребовать инъекций стероидов или хирургического вмешательства.
Если человек испытывает внезапный паралич, потерю контроля над кишечником или мочевым пузырем или сильную слабость, ему следует получить неотложную помощь.
Как определить, причины и лечение
Травма, грыжа межпозвоночного диска или основное заболевание могут вызвать защемление нерва в спине, что приведет к боли, онемению или покалыванию.
Симптомы защемления нерва в спине иногда также влияют на окружающие области.
Ниже мы исследуем, что такое защемленный нерв в спине, на что он может быть похож и когда обратиться к врачу. Мы также исследуем причины и методы лечения, а также упражнения, которые могут помочь.
Поделиться на PinterestТяжесть и причина защемления нерва в спине определят лучший вариант лечения.
Нервы в позвоночнике могут быть сдавлены окружающей костью или тканью. Если это произойдет, у человека защемлен нерв в спине.
Нервы отвечают за отправку сигналов в мозг.Когда нерв сдавливается, давление прерывает сигналы, что приводит к появлению симптомов.
Защемленный нерв часто вызывает боль, онемение и покалывание. Расположение этих симптомов зависит от сдавленного нерва.
Если защемленный нерв находится в верхней части позвоночника, симптомы могут затронуть шею или руки. Врачи называют эту проблему шейной радикулопатией.
Симптомы защемления нерва в верхней части спины могут включать:
- боль, которая начинается в шее и может распространяться вниз по руке
- покалывание в руке или, в частности, в пальцах
- слабость в руке, плече, или рука
- онемение
Нервы в пояснице также могут сдавливаться.Врачи называют это поясничной радикулопатией. Это состояние часто проявляется ишиасом.
Симптомы защемления нерва в пояснице могут включать:
- боль, которая распространяется от поясницы к ногам или ступням
- онемение и покалывание в ногах или ступнях
- мышечные спазмы или слабость
Если: человек не испытывает покалывания или онемения, у него может быть другой тип боли в спине, например, боль в мышцах.![]() Это может произойти из-за износа, растяжения связок или слабости.
Это может произойти из-за износа, растяжения связок или слабости.
Травма может повредить ткани позвоночника или вызвать их воспаление. В любом случае это может оказать давление на нервы.
Другие причины защемления нерва в спине могут включать:
- Грыжа межпозвоночного диска: Диски между позвонками в позвоночнике могут сжиматься и выпирать, оказывая давление на близлежащие нервы.
- Стеноз позвоночного канала: Это относится к сужению позвоночного столба, которое оказывает избыточное давление на нервы вокруг спинного мозга.
- Артрит: Это вызывает воспаление вокруг суставов и костей, что может увеличить давление на нервы в позвоночнике.
- Костная шпора: Костная шпора — это дополнительный рост кости, который может образовываться на позвоночнике и сдавливать окружающие нервы, вызывая повторяющиеся приступы боли.
- Спондилолистез : При этом позвонок в нижнем отделе позвоночника смещает и защемляет нервы.
- Инфекция: Позвонки или диски позвоночника могут инфицироваться, что приводит к воспалению и нервной боли.
Факторы риска
Определенные факторы повышают вероятность развития боли в спине. К ним относятся:
- Старение: Диски между позвонками с возрастом теряют амортизационную способность, что увеличивает риск защемления нерва. Стеноз позвоночного канала также становится более вероятным с возрастом.
- Физическая подготовка: Люди, мало занимающиеся физическими упражнениями или имеющие более слабые мышцы живота, с большей вероятностью разовьют боль в спине, возможно, в результате травмы.То же самое и с людьми, которые обычно неактивны, но затем пытаются интенсивно заниматься физическими упражнениями.
- Избыточный вес или ожирение: И то, и другое вызывает дополнительную нагрузку на спину, что увеличивает вероятность возникновения боли в спине.

- Неравномерная осанка: Если шея, плечи, позвоночник или бедра не выровнены в течение длительного времени, это может оказывать давление на нервы в спине.
Врач может диагностировать защемление нерва только при физическом осмотре. Они также могут проводить тесты, чтобы проверить рефлексы и движения мышц человека.
Врач может попросить человека продемонстрировать диапазон своих движений, например, подняв ногу, удерживая ее прямо. Это также может указывать на то, какие движения вызывают боль. Вся эта информация может помочь в постановке диагноза.
В некоторых случаях врачу могут потребоваться дополнительные анализы, чтобы определить точное местоположение и причину защемления нерва. Тесты могут включать:
- рентген, который может показать структурные проблемы, такие как костные шпоры
- МРТ, который может показать состояние спинного мозга, дисков и нервов
- компьютерную томографию для исследования спинного мозга структуры
- электромиография, которая показывает электрические импульсы мышц
Правильное лечение зависит от тяжести и причины защемления нерва.
Некоторые люди могут лечить защемление спины в домашних условиях, в то время как другим требуется профессиональное лечение. Восстановление может занять дни или недели.
Отдых и легкие движения помогут телу восстановиться. Избегание физических упражнений и поднятие тяжестей является ключом к восстановлению и предотвращению дальнейших повреждений.
Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты, могут помочь облегчить боль и уменьшить воспаление.
Если человек испытывает боль в верхней части позвоночника, может помочь шейный воротник.Это мягкая поддерживающая конструкция, которая обертывается вокруг шеи, помогая мышцам шеи отдыхать и снимая нервное давление, вызванное движением шеи.
При сильном или хроническом давлении на нерв врач может порекомендовать пероральные или инъекционные стероиды для уменьшения отека и боли, особенно при иррадиации в нижнюю часть тела.
Некоторым людям требуется операция для устранения причины давления и стабилизации позвоночника.
Людям с онемением, покалыванием, слабостью или болью следует обратиться к врачу перед выполнением каких-либо упражнений, так как некоторые из них могут усугубить симптомы защемления нерва.
Когда боль уменьшится, определенные упражнения могут способствовать выздоровлению, помочь восстановить движение и предотвратить повторение проблемы.
При поиске упражнений, которые помогут от боли в спине, лучше всего обратиться за профессиональной консультацией.
Могут помочь следующие упражнения. Но — как всегда — если боль, онемение или покалывание усиливаются, немедленно прекратите упражнение.
Чтобы попробовать упражнение для шеи и верхней части позвоночника:
- Сядьте или встаньте прямо, лицом вперед.
- Положите пальцы одной руки на подбородок и осторожно откиньте голову назад, удерживая плечи на месте и голову вперед.
- Человек должен чувствовать растяжение в задней части шеи и сокращение в передней части шеи.
- Удерживайте позицию в течение 1-2 секунд, затем осторожно отпустите.
- Повторяйте 8–10 раз от трех до четырех раз в день.
- Продолжайте в течение 2 недель после исчезновения симптомов, чтобы предотвратить их повторное появление.
Вращение поясницы
Чтобы попробовать упражнение для поясницы:
- Лягте на спину, согнув ноги и поставив ступни на пол.
- Осторожно покачивайте коленями из стороны в сторону, позволяя спине слегка повернуться.
- Двигайтесь только в пределах безболезненного диапазона.
- Повторите это 10–15 раз за сеанс.
Разгибание спины
Чтобы попробовать упражнение при ишиасе:
- Лягте ровно вниз.
- Согните руки в локтях и положите предплечья на пол.
- Посмотрите прямо в пол, держите шею прямо.
- Осторожно выгните спину вверх, прижимая бедра и предплечья к полу.

- Шею держать прямо, не загибая ее назад.
- Задержитесь в этом положении 5–10 секунд, не забывая дышать.
- Плавно опустите спину на пол.
- Повторяйте растяжку 8–10 раз за сеанс.
Правильное положение головы, шеи и позвоночника также важно для уменьшения боли в спине; неравномерная осанка может оказывать дополнительное давление на нервы.
Чтобы уменьшить нагрузку на шею и спину, убедитесь, что вы сидите и стоите, расправив плечи, а уши выровнены с плечами.
Любому, у кого есть следующие симптомы, следует немедленно обратиться за медицинской помощью.
- внезапное, сильное или постоянное онемение, слабость или паралич руки или ноги
- потеря контроля над функцией мочевого пузыря или кишечника
- потеря чувствительности в генитальной или анальной области
- сильная боль или слабость в ногах , затрудняющие ходьбу или вставание из положения сидя
Эти симптомы могут указывать на сдавление спинного мозга, которое требует неотложной медицинской помощи.
Также обратитесь к врачу, если боль в спине продолжается без улучшения в течение нескольких недель или если симптомы серьезны или ухудшаются.
Большинство людей полностью выздоравливают после защемления спины.
Некоторые считают, что симптомы исчезают после ухода на дому. Хороший отдых, отказ от физических нагрузок и прием обезболивающих могут помочь.
Некоторые легкие упражнения также могут помочь, но сначала посоветуйтесь с врачом и прекратите любые упражнения, которые вызывают или ухудшают симптомы.
Более сильная или хроническая боль может потребовать инъекций стероидов или хирургического вмешательства.
Если человек испытывает внезапный паралич, потерю контроля над кишечником или мочевым пузырем или сильную слабость, ему следует получить неотложную помощь.
Как определить, причины и лечение
Травма, грыжа межпозвоночного диска или основное заболевание могут вызвать защемление нерва в спине, что приведет к боли, онемению или покалыванию.
Симптомы защемления нерва в спине иногда также влияют на окружающие области.
Ниже мы исследуем, что такое защемленный нерв в спине, на что он может быть похож и когда обратиться к врачу. Мы также исследуем причины и методы лечения, а также упражнения, которые могут помочь.
Поделиться на PinterestТяжесть и причина защемления нерва в спине определят лучший вариант лечения.
Нервы в позвоночнике могут быть сдавлены окружающей костью или тканью. Если это произойдет, у человека защемлен нерв в спине.
Нервы отвечают за отправку сигналов в мозг.Когда нерв сдавливается, давление прерывает сигналы, что приводит к появлению симптомов.
Защемленный нерв часто вызывает боль, онемение и покалывание. Расположение этих симптомов зависит от сдавленного нерва.
Если защемленный нерв находится в верхней части позвоночника, симптомы могут затронуть шею или руки. Врачи называют эту проблему шейной радикулопатией.
Симптомы защемления нерва в верхней части спины могут включать:
- боль, которая начинается в шее и может распространяться вниз по руке
- покалывание в руке или, в частности, в пальцах
- слабость в руке, плече, или рука
- онемение
Нервы в пояснице также могут сдавливаться.Врачи называют это поясничной радикулопатией. Это состояние часто проявляется ишиасом.
Симптомы защемления нерва в пояснице могут включать:
- боль, которая распространяется от поясницы к ногам или ступням
- онемение и покалывание в ногах или ступнях
- мышечные спазмы или слабость
Если: человек не испытывает покалывания или онемения, у него может быть другой тип боли в спине, например, боль в мышцах. Это может произойти из-за износа, растяжения связок или слабости.
Травма может повредить ткани позвоночника или вызвать их воспаление. В любом случае это может оказать давление на нервы.
Другие причины защемления нерва в спине могут включать:
- Грыжа межпозвоночного диска: Диски между позвонками в позвоночнике могут сжиматься и выпирать, оказывая давление на близлежащие нервы.

- Стеноз позвоночного канала: Это относится к сужению позвоночного столба, которое оказывает избыточное давление на нервы вокруг спинного мозга.
- Артрит: Это вызывает воспаление вокруг суставов и костей, что может увеличить давление на нервы в позвоночнике.
- Костная шпора: Костная шпора — это дополнительный рост кости, который может образовываться на позвоночнике и сдавливать окружающие нервы, вызывая повторяющиеся приступы боли.
- Спондилолистез : При этом позвонок в нижнем отделе позвоночника смещает и защемляет нервы.
- Инфекция: Позвонки или диски позвоночника могут инфицироваться, что приводит к воспалению и нервной боли.
Факторы риска
Определенные факторы повышают вероятность развития боли в спине. К ним относятся:
- Старение: Диски между позвонками с возрастом теряют амортизационную способность, что увеличивает риск защемления нерва. Стеноз позвоночного канала также становится более вероятным с возрастом.
- Физическая подготовка: Люди, мало занимающиеся физическими упражнениями или имеющие более слабые мышцы живота, с большей вероятностью разовьют боль в спине, возможно, в результате травмы.То же самое и с людьми, которые обычно неактивны, но затем пытаются интенсивно заниматься физическими упражнениями.
- Избыточный вес или ожирение: И то, и другое вызывает дополнительную нагрузку на спину, что увеличивает вероятность возникновения боли в спине.
- Неравномерная осанка: Если шея, плечи, позвоночник или бедра не выровнены в течение длительного времени, это может оказывать давление на нервы в спине.
Врач может диагностировать защемление нерва только при физическом осмотре. Они также могут проводить тесты, чтобы проверить рефлексы и движения мышц человека.
Врач может попросить человека продемонстрировать диапазон своих движений, например, подняв ногу, удерживая ее прямо. Это также может указывать на то, какие движения вызывают боль. Вся эта информация может помочь в постановке диагноза.
Это также может указывать на то, какие движения вызывают боль. Вся эта информация может помочь в постановке диагноза.
В некоторых случаях врачу могут потребоваться дополнительные анализы, чтобы определить точное местоположение и причину защемления нерва. Тесты могут включать:
- рентген, который может показать структурные проблемы, такие как костные шпоры
- МРТ, который может показать состояние спинного мозга, дисков и нервов
- компьютерную томографию для исследования спинного мозга структуры
- электромиография, которая показывает электрические импульсы мышц
Правильное лечение зависит от тяжести и причины защемления нерва.
Некоторые люди могут лечить защемление спины в домашних условиях, в то время как другим требуется профессиональное лечение. Восстановление может занять дни или недели.
Отдых и легкие движения помогут телу восстановиться. Избегание физических упражнений и поднятие тяжестей является ключом к восстановлению и предотвращению дальнейших повреждений.
Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты, могут помочь облегчить боль и уменьшить воспаление.
Если человек испытывает боль в верхней части позвоночника, может помочь шейный воротник.Это мягкая поддерживающая конструкция, которая обертывается вокруг шеи, помогая мышцам шеи отдыхать и снимая нервное давление, вызванное движением шеи.
При сильном или хроническом давлении на нерв врач может порекомендовать пероральные или инъекционные стероиды для уменьшения отека и боли, особенно при иррадиации в нижнюю часть тела.
Некоторым людям требуется операция для устранения причины давления и стабилизации позвоночника.
Людям с онемением, покалыванием, слабостью или болью следует обратиться к врачу перед выполнением каких-либо упражнений, так как некоторые из них могут усугубить симптомы защемления нерва.
Когда боль уменьшится, определенные упражнения могут способствовать выздоровлению, помочь восстановить движение и предотвратить повторение проблемы.
При поиске упражнений, которые помогут от боли в спине, лучше всего обратиться за профессиональной консультацией.
Могут помочь следующие упражнения. Но — как всегда — если боль, онемение или покалывание усиливаются, немедленно прекратите упражнение.
Чтобы попробовать упражнение для шеи и верхней части позвоночника:
- Сядьте или встаньте прямо, лицом вперед.
- Положите пальцы одной руки на подбородок и осторожно откиньте голову назад, удерживая плечи на месте и голову вперед.
- Человек должен чувствовать растяжение в задней части шеи и сокращение в передней части шеи.
- Удерживайте позицию в течение 1-2 секунд, затем осторожно отпустите.
- Повторяйте 8–10 раз от трех до четырех раз в день.
- Продолжайте в течение 2 недель после исчезновения симптомов, чтобы предотвратить их повторное появление.
Вращение поясницы
Чтобы попробовать упражнение для поясницы:
- Лягте на спину, согнув ноги и поставив ступни на пол.
- Осторожно покачивайте коленями из стороны в сторону, позволяя спине слегка повернуться.
- Двигайтесь только в пределах безболезненного диапазона.
- Повторите это 10–15 раз за сеанс.
Разгибание спины
Чтобы попробовать упражнение при ишиасе:
- Лягте ровно вниз.
- Согните руки в локтях и положите предплечья на пол.
- Посмотрите прямо в пол, держите шею прямо.
- Осторожно выгните спину вверх, прижимая бедра и предплечья к полу.
- Шею держать прямо, не загибая ее назад.
- Задержитесь в этом положении 5–10 секунд, не забывая дышать.
- Плавно опустите спину на пол.
- Повторяйте растяжку 8–10 раз за сеанс.
Правильное положение головы, шеи и позвоночника также важно для уменьшения боли в спине; неравномерная осанка может оказывать дополнительное давление на нервы.
Чтобы уменьшить нагрузку на шею и спину, убедитесь, что вы сидите и стоите, расправив плечи, а уши выровнены с плечами.
Любому, у кого есть следующие симптомы, следует немедленно обратиться за медицинской помощью.
- внезапное, сильное или постоянное онемение, слабость или паралич руки или ноги
- потеря контроля над функцией мочевого пузыря или кишечника
- потеря чувствительности в генитальной или анальной области
- сильная боль или слабость в ногах , затрудняющие ходьбу или вставание из положения сидя
Эти симптомы могут указывать на сдавление спинного мозга, которое требует неотложной медицинской помощи.
Также обратитесь к врачу, если боль в спине продолжается без улучшения в течение нескольких недель или если симптомы серьезны или ухудшаются.
Большинство людей полностью выздоравливают после защемления спины.
Некоторые считают, что симптомы исчезают после ухода на дому. Хороший отдых, отказ от физических нагрузок и прием обезболивающих могут помочь.
Некоторые легкие упражнения также могут помочь, но сначала посоветуйтесь с врачом и прекратите любые упражнения, которые вызывают или ухудшают симптомы.
Более сильная или хроническая боль может потребовать инъекций стероидов или хирургического вмешательства.
Если человек испытывает внезапный паралич, потерю контроля над кишечником или мочевым пузырем или сильную слабость, ему следует получить неотложную помощь.
Как определить, причины и лечение
Травма, грыжа межпозвоночного диска или основное заболевание могут вызвать защемление нерва в спине, что приведет к боли, онемению или покалыванию.
Симптомы защемления нерва в спине иногда также влияют на окружающие области.
Ниже мы исследуем, что такое защемленный нерв в спине, на что он может быть похож и когда обратиться к врачу. Мы также исследуем причины и методы лечения, а также упражнения, которые могут помочь.
Поделиться на PinterestТяжесть и причина защемления нерва в спине определят лучший вариант лечения.
Нервы в позвоночнике могут быть сдавлены окружающей костью или тканью. Если это произойдет, у человека защемлен нерв в спине.
Если это произойдет, у человека защемлен нерв в спине.
Нервы отвечают за отправку сигналов в мозг.Когда нерв сдавливается, давление прерывает сигналы, что приводит к появлению симптомов.
Защемленный нерв часто вызывает боль, онемение и покалывание. Расположение этих симптомов зависит от сдавленного нерва.
Если защемленный нерв находится в верхней части позвоночника, симптомы могут затронуть шею или руки. Врачи называют эту проблему шейной радикулопатией.
Симптомы защемления нерва в верхней части спины могут включать:
- боль, которая начинается в шее и может распространяться вниз по руке
- покалывание в руке или, в частности, в пальцах
- слабость в руке, плече, или рука
- онемение
Нервы в пояснице также могут сдавливаться.Врачи называют это поясничной радикулопатией. Это состояние часто проявляется ишиасом.
Симптомы защемления нерва в пояснице могут включать:
- боль, которая распространяется от поясницы к ногам или ступням
- онемение и покалывание в ногах или ступнях
- мышечные спазмы или слабость
Если: человек не испытывает покалывания или онемения, у него может быть другой тип боли в спине, например, боль в мышцах. Это может произойти из-за износа, растяжения связок или слабости.
Травма может повредить ткани позвоночника или вызвать их воспаление. В любом случае это может оказать давление на нервы.
Другие причины защемления нерва в спине могут включать:
- Грыжа межпозвоночного диска: Диски между позвонками в позвоночнике могут сжиматься и выпирать, оказывая давление на близлежащие нервы.
- Стеноз позвоночного канала: Это относится к сужению позвоночного столба, которое оказывает избыточное давление на нервы вокруг спинного мозга.
- Артрит: Это вызывает воспаление вокруг суставов и костей, что может увеличить давление на нервы в позвоночнике.

- Костная шпора: Костная шпора — это дополнительный рост кости, который может образовываться на позвоночнике и сдавливать окружающие нервы, вызывая повторяющиеся приступы боли.
- Спондилолистез : При этом позвонок в нижнем отделе позвоночника смещает и защемляет нервы.
- Инфекция: Позвонки или диски позвоночника могут инфицироваться, что приводит к воспалению и нервной боли.
Факторы риска
Определенные факторы повышают вероятность развития боли в спине. К ним относятся:
- Старение: Диски между позвонками с возрастом теряют амортизационную способность, что увеличивает риск защемления нерва. Стеноз позвоночного канала также становится более вероятным с возрастом.
- Физическая подготовка: Люди, мало занимающиеся физическими упражнениями или имеющие более слабые мышцы живота, с большей вероятностью разовьют боль в спине, возможно, в результате травмы.То же самое и с людьми, которые обычно неактивны, но затем пытаются интенсивно заниматься физическими упражнениями.
- Избыточный вес или ожирение: И то, и другое вызывает дополнительную нагрузку на спину, что увеличивает вероятность возникновения боли в спине.
- Неравномерная осанка: Если шея, плечи, позвоночник или бедра не выровнены в течение длительного времени, это может оказывать давление на нервы в спине.
Врач может диагностировать защемление нерва только при физическом осмотре. Они также могут проводить тесты, чтобы проверить рефлексы и движения мышц человека.
Врач может попросить человека продемонстрировать диапазон своих движений, например, подняв ногу, удерживая ее прямо. Это также может указывать на то, какие движения вызывают боль. Вся эта информация может помочь в постановке диагноза.
В некоторых случаях врачу могут потребоваться дополнительные анализы, чтобы определить точное местоположение и причину защемления нерва.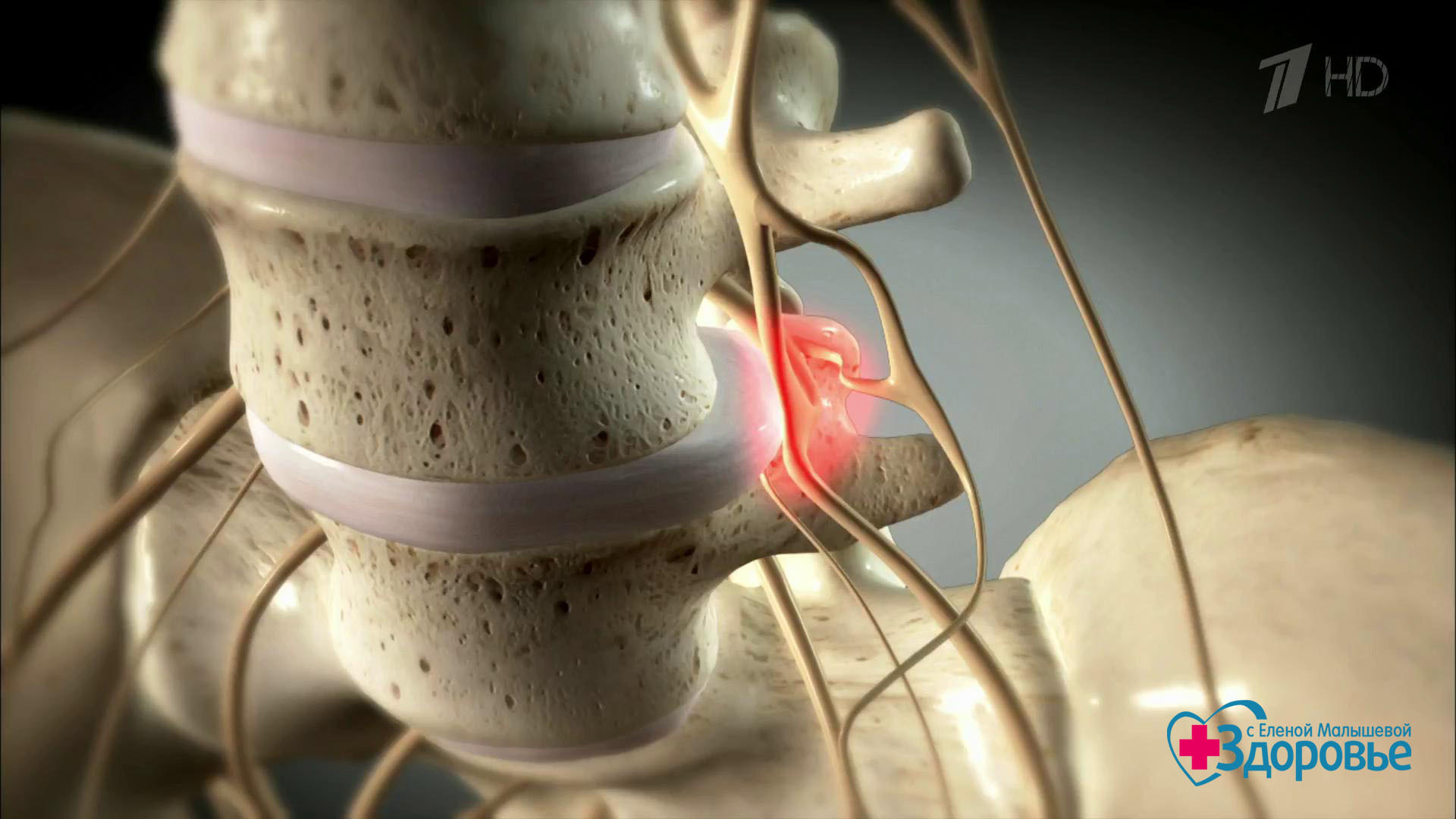 Тесты могут включать:
Тесты могут включать:
- рентген, который может показать структурные проблемы, такие как костные шпоры
- МРТ, который может показать состояние спинного мозга, дисков и нервов
- компьютерную томографию для исследования спинного мозга структуры
- электромиография, которая показывает электрические импульсы мышц
Правильное лечение зависит от тяжести и причины защемления нерва.
Некоторые люди могут лечить защемление спины в домашних условиях, в то время как другим требуется профессиональное лечение. Восстановление может занять дни или недели.
Отдых и легкие движения помогут телу восстановиться. Избегание физических упражнений и поднятие тяжестей является ключом к восстановлению и предотвращению дальнейших повреждений.
Безрецептурные обезболивающие, такие как нестероидные противовоспалительные препараты, могут помочь облегчить боль и уменьшить воспаление.
Если человек испытывает боль в верхней части позвоночника, может помочь шейный воротник.Это мягкая поддерживающая конструкция, которая обертывается вокруг шеи, помогая мышцам шеи отдыхать и снимая нервное давление, вызванное движением шеи.
При сильном или хроническом давлении на нерв врач может порекомендовать пероральные или инъекционные стероиды для уменьшения отека и боли, особенно при иррадиации в нижнюю часть тела.
Некоторым людям требуется операция для устранения причины давления и стабилизации позвоночника.
Людям с онемением, покалыванием, слабостью или болью следует обратиться к врачу перед выполнением каких-либо упражнений, так как некоторые из них могут усугубить симптомы защемления нерва.
Когда боль уменьшится, определенные упражнения могут способствовать выздоровлению, помочь восстановить движение и предотвратить повторение проблемы.
При поиске упражнений, которые помогут от боли в спине, лучше всего обратиться за профессиональной консультацией.
Могут помочь следующие упражнения.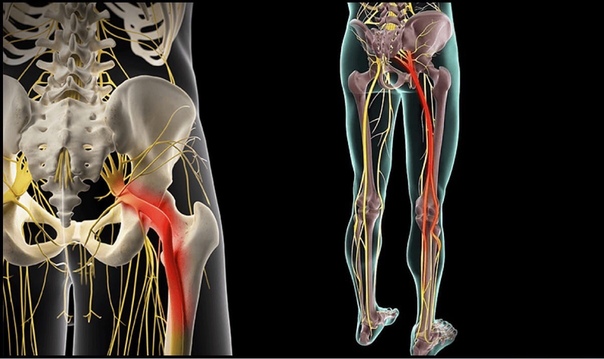 Но — как всегда — если боль, онемение или покалывание усиливаются, немедленно прекратите упражнение.
Но — как всегда — если боль, онемение или покалывание усиливаются, немедленно прекратите упражнение.
Чтобы попробовать упражнение для шеи и верхней части позвоночника:
- Сядьте или встаньте прямо, лицом вперед.
- Положите пальцы одной руки на подбородок и осторожно откиньте голову назад, удерживая плечи на месте и голову вперед.
- Человек должен чувствовать растяжение в задней части шеи и сокращение в передней части шеи.
- Удерживайте позицию в течение 1-2 секунд, затем осторожно отпустите.
- Повторяйте 8–10 раз от трех до четырех раз в день.
- Продолжайте в течение 2 недель после исчезновения симптомов, чтобы предотвратить их повторное появление.
Вращение поясницы
Чтобы попробовать упражнение для поясницы:
- Лягте на спину, согнув ноги и поставив ступни на пол.
- Осторожно покачивайте коленями из стороны в сторону, позволяя спине слегка повернуться.
- Двигайтесь только в пределах безболезненного диапазона.
- Повторите это 10–15 раз за сеанс.
Разгибание спины
Чтобы попробовать упражнение при ишиасе:
- Лягте ровно вниз.
- Согните руки в локтях и положите предплечья на пол.
- Посмотрите прямо в пол, держите шею прямо.
- Осторожно выгните спину вверх, прижимая бедра и предплечья к полу.
- Шею держать прямо, не загибая ее назад.
- Задержитесь в этом положении 5–10 секунд, не забывая дышать.
- Плавно опустите спину на пол.
- Повторяйте растяжку 8–10 раз за сеанс.
Правильное положение головы, шеи и позвоночника также важно для уменьшения боли в спине; неравномерная осанка может оказывать дополнительное давление на нервы.
Чтобы уменьшить нагрузку на шею и спину, убедитесь, что вы сидите и стоите, расправив плечи, а уши выровнены с плечами.
Любому, у кого есть следующие симптомы, следует немедленно обратиться за медицинской помощью.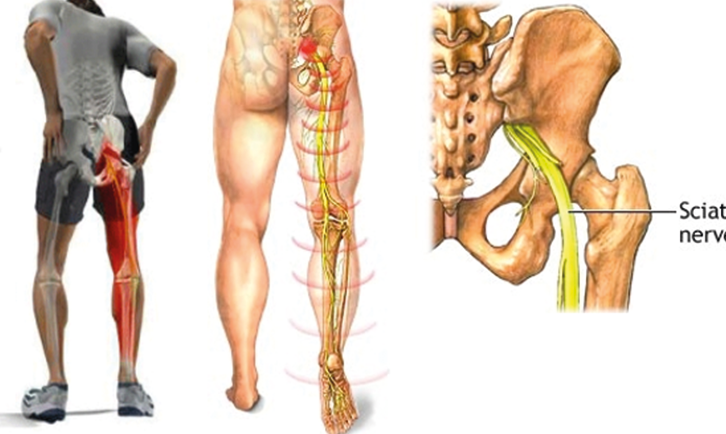
- внезапное, сильное или постоянное онемение, слабость или паралич руки или ноги
- потеря контроля над функцией мочевого пузыря или кишечника
- потеря чувствительности в генитальной или анальной области
- сильная боль или слабость в ногах , затрудняющие ходьбу или вставание из положения сидя
Эти симптомы могут указывать на сдавление спинного мозга, которое требует неотложной медицинской помощи.
Также обратитесь к врачу, если боль в спине продолжается без улучшения в течение нескольких недель или если симптомы серьезны или ухудшаются.
Большинство людей полностью выздоравливают после защемления спины.
Некоторые считают, что симптомы исчезают после ухода на дому. Хороший отдых, отказ от физических нагрузок и прием обезболивающих могут помочь.
Некоторые легкие упражнения также могут помочь, но сначала посоветуйтесь с врачом и прекратите любые упражнения, которые вызывают или ухудшают симптомы.
Более сильная или хроническая боль может потребовать инъекций стероидов или хирургического вмешательства.
Если человек испытывает внезапный паралич, потерю контроля над кишечником или мочевым пузырем или сильную слабость, ему следует получить неотложную помощь.
Причина моей боли в спине — защемление нерва или дегенерация межпозвоночного диска?
Когда боль в спине вызвана проблемой межпозвоночного диска, источником боли является либо нерв, раздражаемый выступающим диском, либо сам диск. Различие между ними может вызвать путаницу, поскольку врачи могут использовать различные термины для описания проблемы, например, проскальзывание межпозвоночного диска, выступающий диск, защемление нерва и / или дегенерированный диск.
Грыжа межпозвоночного диска видео
Сохранить
Грыжа межпозвоночного диска может раздражать нервы и вызывать боль, или боль может быть в самом межпозвоночном пространстве.
Смотреть видео Грыжа межпозвоночного диска
Прочтите, чтобы узнать больше о том, что обычно происходит, когда у вас защемление нерва или проблема с диском.
Боль при защемлении нерва
Когда позвоночный диск вызывает механическое сжатие, раздражение или воспаление близлежащего нервного корешка, болит не диск, а нервная боль из-за проникновения диска.Боль от защемленного нервного корешка в пояснице может распространяться по пути нерва в ногу и ступню. Также могут возникать неврологические проблемы, такие как онемение, слабость, покалывание и / или ощущение покалывания иглами.
Этот тип боли с медицинской точки зрения называется радикулопатией. Когда радикулопатия возникает из-за раздражения или сжатия определенных нервных корешков в нижней части спины (от L4 до S3), ее обычно называют ишиасом.
Причиной защемления нервов могут быть:
Хотя защемление нерва встречается реже, оно также может быть вызвано другими состояниями, такими как опухоль, инфекция или спондилолистез.
объявление
Дегенеративная дисковая боль
Если источником боли в спине является межпозвоночный диск, это называется дискогенной болью в спине. Спинальный диск может дегенерировать из-за износа или травмы и вызывать боль с помощью следующих механизмов:
- Воспаление. По мере дегенерации диска воспалительные белки могут высвобождаться в дисковое пространство. Дегенерированный диск также может образовывать грыжу, вызывая утечку его внутреннего воспалительного содержимого.Эти воспалительные агенты могут раздражать или воспалять близлежащие нервы, вызывая боль. 1 — 3 Грыжа межпозвоночного диска также может вызывать боль при защемлении нерва, как описано выше.
- Усадка. Дегенерация может вызвать обезвоживание диска, что приведет к потере жидкости и усадке. Степень сжатия диска может вызвать сужение позвоночного канала, что приведет к радикулопатии.
- Нестабильность сегмента движения. Дегенерация диска также может стать причиной нестабильности спинного сегмента и не столь эффективно сопротивляться движению в позвоночнике.