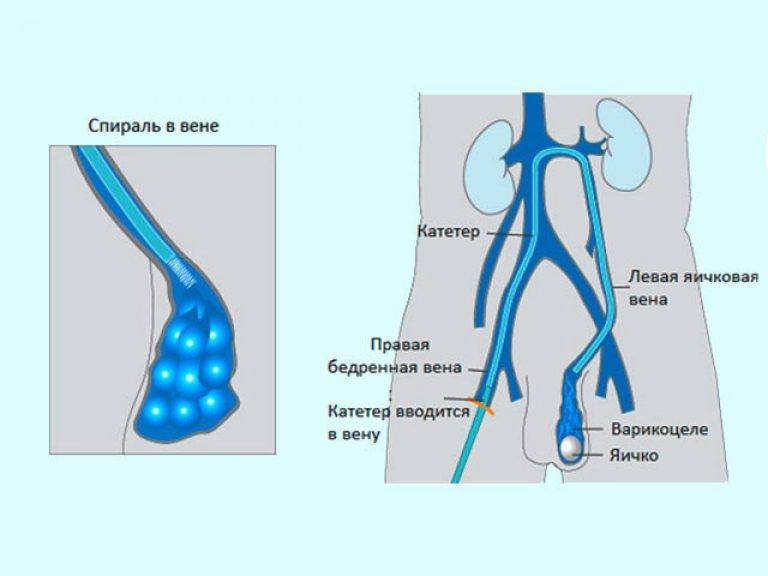
Варикоцеле. Способы лечения. Операция варикоцеле
Варикоцеле — варикозное расширение вен семенного канатика.Данное заболевание чаще всего выявляется в молодом возрасте (15-20 лет). Основными жалобами являются: тяжесть и боль в области левого яичка, усиливающиеся после физической активности и длительного нахождения в вертикальном положении, наличие увеличенных (иногда болезненных) венозных сплетений около левого яичка.
В зрелом возрасте в большинстве случаев заболевание протекает бессимптомно и основной причиной обращения к врачу-специалисту, как правило, является мужское бесплодие. Дело в том, что расширенные вены семенного канатика надвигаются на яичко (обычно — левое) сверху и согревают его до температуры тела, в то время, как нормальный сперматогенез возможен только при более низких температурах (порядка 35,5 градусов по Цельсию). Кроме того, нарушается отток венозной крови из яичка, что приводит к застойным явлениям в органе и гипоксии. Эти изменения отражаются на параметрах спермы: снижается концентрация сперматозоидов, наблюдается повышенное количество патологических и неподвижных сперматозоидов, что ведет к потере их оплодотворяющей способности. Несмотря на то, что варикоцеле проявляется в 95% случаев слева, в правом яичке практически всегда реактивно происходит нарушение сперматогенеза.
Несмотря на то, что варикоцеле проявляется в 95% случаев слева, в правом яичке практически всегда реактивно происходит нарушение сперматогенеза.
Существует мнение, что при отсутствии выраженных проявлений оперировать варикоцеле в период полового созревания (13-18 лет) нет необходимости, так как по достижении постпубертатного возраста заболевание может подвергнуться инволюции.
Лечение варикоцеле — только оперативное. Заключается в перевязке и пересечении вен (-ы) семенного канатика. При этом в дальнейшем отток крови от яичка осуществляется по коллатеральным венам мошонки.
- Операция Иваниссевича — разрез и выделение вены производится над паховой связкой. Может выполняться под местной анестезией. Недостатки этой операции: большой разрез кожи (4-5 см), высокая вероятность развития водянки оболочек яичка в позднем послеоперационном периоде.
- Лапароскопическая операция — производится через три прокола передней брюшной стенки и только под общим (эндотрахеальным) наркозом.
 Выделение и перевязка вены производится со стороны брюшной полости.
Выделение и перевязка вены производится со стороны брюшной полости. - Микрохирургическая операция (по Мармару) — производится через небольшой (3 см) разрез в паховой области (в области роста лобковых волос), после операции шрам практически не виден. Выполняется под местной анестезией с использованием специальных микрохирургических очков. Прецизионно последовательно перевязываются и пересекаются все вены гроздьевидного сплетения (в этом отделе семенного канатика их, как правило, от 3 до 6). При этом отсутствует травматизация лимфатических сосудов семенного канатика, что значительно снижает риск развития водянки. Срок нахождения в стационаре составляет 1-2 дня.
Решение о целесообразности оперативного вмешательства принимается на основании жалоб больного, а также данных спермограммы и УЗИ органов мошонки (обязательные исследования).
Описание операции варикоцеле. Урология и андрология
Устранение варикоцеле операционным путем
Что такое варикоцеле и почему его надо обязательно лечить?
Варикоцеле – это варикозное расширение вен семенного канатика, являющееся следствием затрудненного оттока венозной крови по системе внутренней яичковой и других вен, дренирующих яичко.
Рис. 1 Внешний вид варикоцеле 3 стадии.
При внешнем осмотре у больных с очень выраженным варикоцеле 3 стадии определяются мешочковидные узелки под кожей мошонки по ходу семенного канатика на той стороне, где имеется варикоцеле, чаще слева (рис. 1). Они легко прощупываются пальцами, имеют характерную мягко-элластическую консистенцию и нередко опорожняются в положении лежа.
При более ранних стадиях варикоцеле патологически расширенные вены по ходу семенного канатика хорошо видны, если семенной канатик обхватить пальцами и прижать к коже мошонки
Рис. 2 Варикозно-расширенные вены по ходу семенного канатика.
Повышение температуры яичка, ухудшение снабжения тканей кислородом и прочие изменения, наступающие в результате нарушения венозного оттока приводят к нарушениям функции яичка, его атрофии и часто к развитию мужского бесплодия. Так среди мужей в бесплодных парах варикоцеле встречалось с частотой 25,4%, в то время как среди плодовитых пар у 11,7% мужей. Известно, что если мужьям из бесплодных пар не делать операцию, то только 10% из них смогут обзавестись потомством. Если же им сделать операцию, то отцами смогут стать 76% из них. Варикоцеле может быть причиной недостаточной выработки тестостерона (мужского полового гормона) и раннего мужского климакса. В связи с этим в настоящее время операции варикоцеле предлагают не только молодым, но и мужчинам старшего возраста (после 45 лет).
Известно, что если мужьям из бесплодных пар не делать операцию, то только 10% из них смогут обзавестись потомством. Если же им сделать операцию, то отцами смогут стать 76% из них. Варикоцеле может быть причиной недостаточной выработки тестостерона (мужского полового гормона) и раннего мужского климакса. В связи с этим в настоящее время операции варикоцеле предлагают не только молодым, но и мужчинам старшего возраста (после 45 лет).
Если я подозреваю у себя варикоцеле, что нужно сделать для подтверждения этого диагноза?
Если по внешним признакам Вы подозреваете у себя наличие варикоцеле, следует обратиться к урологу-андрологу, имеющему опыт диагностики и хирургического лечения варикоцеле. Помимо осмотра врач обязательно выполнит ультразвуковое исследование мошонки и семенного канатика на стороне варикоцеле в положении лежа и стоя.
При этом в положении лежа диаметр вен семенного канатика будет меньше чем в положении стоя, из-за наличия патологического обратного тока крови по венам. То же самое наблюдается при напряжении пациентом мышц живота.
То же самое наблюдается при напряжении пациентом мышц живота.
Как лечится варикоцеле?
Варикоцеле не проходит самостоятельно, это заболевание прогрессирует с течением времени, вызывая атрофию левого, а нередко и правого яичка. К сожалению, консервативных или нехирургических методов лечения варикоцеле не существует. Тем не менее, несколько улучшить отток венозной крови из яичка при наличии варикоцеле можно ношением тугих трусов (плавок), улучшающих венозный отток, благодаря компрессии мошонки. Избавиться от этого заболевания и предупредить его неприятные последствия можно только с помощью хирургической операции. Главной задачей всех операций по поводу варикоцеле является блокирование нарушенного патологического венозного оттока из яичка, путем перевязки и пересечения определенных вен. Вследствие блокирования патологического венозного оттока кровь начинает оттекать из яичка по ранее не активным нормальным венам. Исторически было предложено несколько операций для лечения варикоцеле. Расскажем об их особенностях, преимуществах и недостатках.
Расскажем об их особенностях, преимуществах и недостатках.
Какие существуют операции для лечения варикоцеле? В чем их особенности, преимущества и недостатки? Почему микрохирургическая варикоцелэктомия является лучшей из существующих операций для лечения варикоцеле?
Для того, чтобы лучше понимать и оценивать возможную эффективность тех или иных операций при варикоцеле, необходимо понимать по каким венам осуществляется венозный отток из яичка.
Рис. 3 Схематическое изображение венозного оттока из яичка.
Основным коллектором венозного оттока из яичка служит яичковая или глубокая сперматическая вена (на рис.3 Left testicular vein or internal spermatic vein). Кроме этого, венозная кровь покидает яичко по вене семявыносящего протока (Deferential vein) и кремастерной вене (Cremasterica vein), которые связаны с наружной срамной веной (External pudendal vein). Часть венозной крови оттекает из яичка и по вене губернакулюм (vena gubernaculum testis). Ранее полагали, что основная часть оттекающей от яичка крови идет по яичковой вене. В связи с этим наиболее исторически ранние операции Паломо (одновременная перевязка яичковой вены вместе с яичковой артерией) и Иваниссевича (попытка изолированной перевязки яичковой вены с сохранением артерии) было предложено выполнять из высокого доступа в левой подвздошной области на уровне гребня подвздошной кости. Такой доступ позволяет быстро локализовать, выделить, перевязать и пересечь яичковую вену вместе с артерией или без нее. Операция в среднем занимает не более 25–30 минут. Однако быстрота выполнения, пожалуй, единственное достоинство данных операций. Т. к. высокий доступ не обеспечивает возможности выделить все другие перечисленные выше коллекторы возможного патологического венозного оттока, операции Паломо и Иваниссевича имеют частоту рецидивов до 25%. Поскольку яичковая артерия имеет весьма небольшой диаметр (около 0,5–1 мм) сохранить ее бывает весьма проблематично. Повреждение яичковой артерии нередко приводит к атрофии яичка.
Ранее полагали, что основная часть оттекающей от яичка крови идет по яичковой вене. В связи с этим наиболее исторически ранние операции Паломо (одновременная перевязка яичковой вены вместе с яичковой артерией) и Иваниссевича (попытка изолированной перевязки яичковой вены с сохранением артерии) было предложено выполнять из высокого доступа в левой подвздошной области на уровне гребня подвздошной кости. Такой доступ позволяет быстро локализовать, выделить, перевязать и пересечь яичковую вену вместе с артерией или без нее. Операция в среднем занимает не более 25–30 минут. Однако быстрота выполнения, пожалуй, единственное достоинство данных операций. Т. к. высокий доступ не обеспечивает возможности выделить все другие перечисленные выше коллекторы возможного патологического венозного оттока, операции Паломо и Иваниссевича имеют частоту рецидивов до 25%. Поскольку яичковая артерия имеет весьма небольшой диаметр (около 0,5–1 мм) сохранить ее бывает весьма проблематично. Повреждение яичковой артерии нередко приводит к атрофии яичка.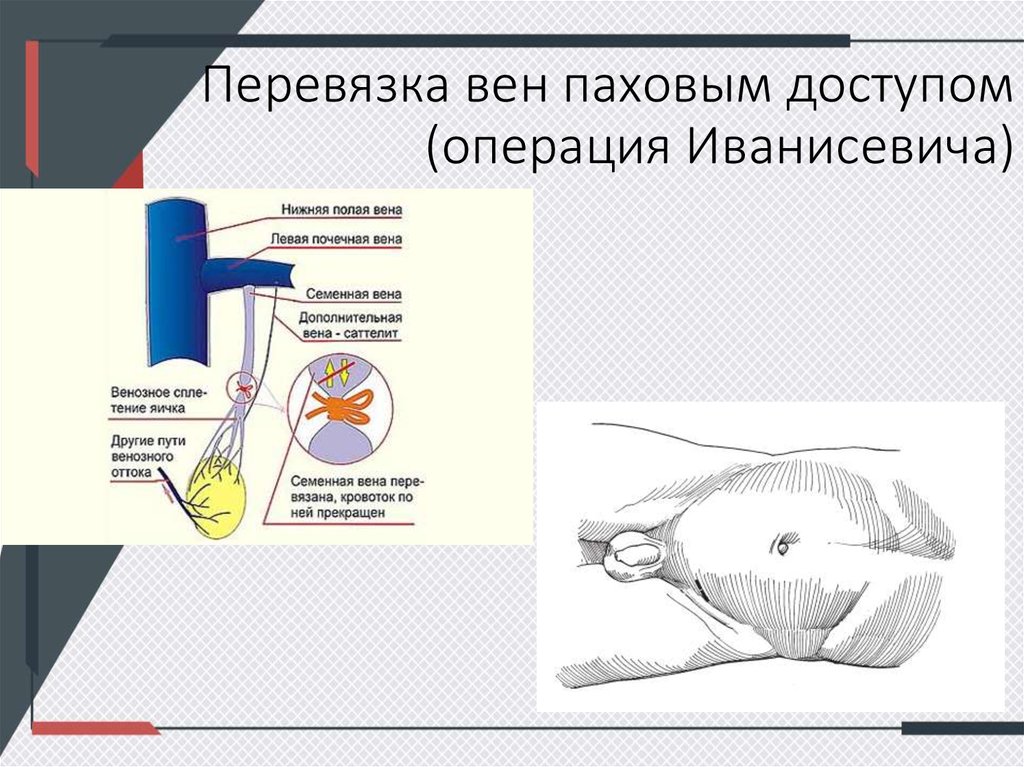 Малозаметность часто приводит к повреждению тонких и прозрачных лимфатических сосудов во время этих операций, что может быть причиной водянки яичка с частотой до 7%. Лапароскопическая операция коррекции варикоцеле является хотя и более длительным, но и менее травматичным вмешательством. Она имеет частоту рецидивов до 15% и частоту развития водянки яичка до 10%. Относительно недавно предложенная методика эмболизации (закупорки) яичковых вен с помощью пункционного введения спиралей или каких-либо других эмболизирующих субстанций весьма не обременительна для пациента, всегда позволяет сохранить яичковую артерию, практически никогда не вызывает образование водянки яичка, однако имеет частоту рецидивов до 25%. Микрохирургическая варикоцелэктомия из субингвинального (в области наружного отверстия пахового канала) доступа позволяет с гарантией блокировать кровоток по всем возможным коллекторам, сохранить неповрежденными яичковую артерию и лимфатические сосуды (и те, и другие прекрасно видны под операционным микроскопом или другой оптикой), т.
Малозаметность часто приводит к повреждению тонких и прозрачных лимфатических сосудов во время этих операций, что может быть причиной водянки яичка с частотой до 7%. Лапароскопическая операция коррекции варикоцеле является хотя и более длительным, но и менее травматичным вмешательством. Она имеет частоту рецидивов до 15% и частоту развития водянки яичка до 10%. Относительно недавно предложенная методика эмболизации (закупорки) яичковых вен с помощью пункционного введения спиралей или каких-либо других эмболизирующих субстанций весьма не обременительна для пациента, всегда позволяет сохранить яичковую артерию, практически никогда не вызывает образование водянки яичка, однако имеет частоту рецидивов до 25%. Микрохирургическая варикоцелэктомия из субингвинального (в области наружного отверстия пахового канала) доступа позволяет с гарантией блокировать кровоток по всем возможным коллекторам, сохранить неповрежденными яичковую артерию и лимфатические сосуды (и те, и другие прекрасно видны под операционным микроскопом или другой оптикой), т. е. по своим характеристикам приближается к идеальному методу лечения варикоцеле. Частота рецидивов микрохирургической варикоцелэктомии не превышает в опытных руках 0,5%. (Перевод из S.W. McCallum, S.K. Girardi and M. Goldstein, Varicocele; in Atlas of clinical Urology, Vol. 1 Impotence and Infertility/ Current Medicine Inc., 1999).
е. по своим характеристикам приближается к идеальному методу лечения варикоцеле. Частота рецидивов микрохирургической варикоцелэктомии не превышает в опытных руках 0,5%. (Перевод из S.W. McCallum, S.K. Girardi and M. Goldstein, Varicocele; in Atlas of clinical Urology, Vol. 1 Impotence and Infertility/ Current Medicine Inc., 1999).
Таким образом, микрохирургическая варикоцелэктомия по достоинству считается в настоящее время лучшим из имеющихся методов оперативного лечения варикоцеле. Она считается «золотым стандартом» в лечении варикоцеле и выполняется в лучших специализированных андрологических центрах мира.
Каковы особенности предоперационной подготовки, обезболивания и техники операции микрохирургической варикоцелэктомии?
В дополнение к стандартной предоперационной подготовке (клинический и биохимический анализы крови, общий анализ и посев мочи, анализы крови на маркеры гепатитов, СПИДа и сифилиса) часто выполняется спермограмма с тем, чтобы можно было оценить положительное влияние операции на сперматогенез. Операция выполняется в амбулаторных условиях, т. е. как только проходит действие наркоза, пациент может отправиться домой. Предпочтительным методом обезболивания является спинальная анестезия с медикаментозным сном, что обеспечивает полное отсутствие любых неприятных ощущений во время операции. Ведь малейшее шевеление пациента во время микрохирургической операции может привести к ее полному неуспеху.
Операция выполняется в амбулаторных условиях, т. е. как только проходит действие наркоза, пациент может отправиться домой. Предпочтительным методом обезболивания является спинальная анестезия с медикаментозным сном, что обеспечивает полное отсутствие любых неприятных ощущений во время операции. Ведь малейшее шевеление пациента во время микрохирургической операции может привести к ее полному неуспеху.
Мы используем методику микрохирургической варикоцелэктомии, предложенную Goldstein M., Gilbert BR, Dicker AP et al. (1992). Разрез длиной 3–4 см выполняется на уровне наружного отверстия пахового канала (рис. 4). Затем выделяется семенной канатик, который берется на держалки. Следующим этапом рассекается фасция семенного канатика, и обнажаются входящие в его состав элементы. После чего в первую очередь находится яичковая артерия, которая берется на держалку и отводится в сторону. Таким образом создается гарантия того, что она не будет повреждена.
Рис. 4 Разметка субингвинального доступа.
Далее под оптическим увеличением аккуратно выделяются вены семенного канатика из всех трех коллекторов, по которым осуществляется патологический венозный дренаж из яичка. Они перевязываются и пересекаются викриловыми лигатурами 5,0. Использование оптического увеличения во время перевязки вен позволяет очень чисто их выделить, оставить неповрежденными даже самые мелкие лимфатические сосуды и таким образом избежать такого послеоперационного осложнения, как водянка оболочек яичка. После завершения блокирования патологического венозного оттока на уровне семенного канатика в рану выводится яичко и выполняется перевязка и пересечение вен gubernaculum testis и веточек наружной семенной вены. Таким образом максимально полноценно блокируются все известные на сегодняшний день пути патологического венозного дренажа из яичка, что сводит риск рецидива варикоцеле к минимуму.
После завершения описанных выше манипуляций рана послойно ушивается, и семенной канатик помещается в свое нормальное положение. Кожа сшивается тонкими нитями викрила 4,0 . Обычно операция продолжается 1–1,5 часа. Через 6–7 дней после операции швы снимаются. По желанию пациента возможно и наложение внутрикожных косметических швов, которые рассасываются самостоятельно и не требуют снятия. После окончательного заживления послеоперационный рубец практически не заметен.
Кожа сшивается тонкими нитями викрила 4,0 . Обычно операция продолжается 1–1,5 часа. Через 6–7 дней после операции швы снимаются. По желанию пациента возможно и наложение внутрикожных косметических швов, которые рассасываются самостоятельно и не требуют снятия. После окончательного заживления послеоперационный рубец практически не заметен.
Рис. 5 Кожная рана ушита тонкими нитями викрил 4,0.
Каковы особенности ближайшего и отдаленного послеоперационного периода? Какие специальные рекомендации даются пациентам?
Через 2–3 часа после операции, когда проходит действие спинальной анестезии и медикаментозного сна, пациент может отправиться домой. Обычно на следующий день после операции оперировавший хирург вновь осматривает пациента, и если нет никаких отклонений, и были наложены внутрикожные косметические швы, следующий осмотр необходимо провести через 1 месяц после операции. Если были наложены обычные швы, для их снятия необходимо прийти к врачу на 6-й, 7-й дни после операции. Как правило, пациент после операции не теряет работоспособности, и если работа не связана с тяжелым физическим трудом, к ней можно приступать уже на следующий день после операции. Рекомендуется не поднимать тяжестей более 10 килограмм и не заниматься активной физкультурой и спортом в течение месяца после операции. Иногда в послеоперационном периоде назначают антибиотики для профилактики послеоперационных инфекционных осложнений. Для оптимального и быстрого заживления раны, мы рекомендуем пациентам воздержаться от употребления алкоголя и курения.
Как правило, пациент после операции не теряет работоспособности, и если работа не связана с тяжелым физическим трудом, к ней можно приступать уже на следующий день после операции. Рекомендуется не поднимать тяжестей более 10 килограмм и не заниматься активной физкультурой и спортом в течение месяца после операции. Иногда в послеоперационном периоде назначают антибиотики для профилактики послеоперационных инфекционных осложнений. Для оптимального и быстрого заживления раны, мы рекомендуем пациентам воздержаться от употребления алкоголя и курения.
Какие специальные инструкции существуют для иногородних пациентов?
Обычно мы рекомендуем прибыть на амбулаторный прием в клинику за 1, лучше 2 дня до предполагаемой операции. На прием врача следует предварительно записаться по телефону. Во время приема доктор осмотрит Вас и выяснит наличие и степень выраженности варикоцеле, а также изменения, которые это заболевание вызвало в яичке (атрофия), возможные расстройства сперматогенеза и гормональной функции яичка. Обычное предоперационное обследование и дополнительные тесты могут включать в себя анализы крови и мочи, ультразвуковые исследования. После завершения обследования пациенту назначается (подтверждается) дата операции. В клинику пациент прибывает утром в день операции. Вечером и утром перед операцией рекомендуется тщательно вымыться для уменьшения риска послеоперационных нагноений раны и побрить волосы в области паха. После полуночи накануне операции рекомендуется не есть и не пить. В клинике пациента осматривает анестезиолог, и с ним обсуждаются детали предстоящего наркоза. В центре имеются комфортные палаты и все необходимое для удовлетворения запросов пациента.
Обычное предоперационное обследование и дополнительные тесты могут включать в себя анализы крови и мочи, ультразвуковые исследования. После завершения обследования пациенту назначается (подтверждается) дата операции. В клинику пациент прибывает утром в день операции. Вечером и утром перед операцией рекомендуется тщательно вымыться для уменьшения риска послеоперационных нагноений раны и побрить волосы в области паха. После полуночи накануне операции рекомендуется не есть и не пить. В клинике пациента осматривает анестезиолог, и с ним обсуждаются детали предстоящего наркоза. В центре имеются комфортные палаты и все необходимое для удовлетворения запросов пациента.
Процедура, побочные эффекты, фертильность и прочее
Что такое варикоцелэктомия?
Варикоцеле — это расширение вен мошонки. Варикоцелэктомия — операция по удалению расширенных вен. Процедура проводится для восстановления нормального притока крови к репродуктивным органам.
Когда варикоцеле развивается в мошонке, оно может блокировать приток крови к остальной части репродуктивной системы. Мошонка — это мешок, в котором находятся ваши яички. Поскольку кровь не может вернуться к сердцу по этим венам, в мошонке скапливается кровь, и вены становятся ненормально большими. Это может уменьшить количество сперматозоидов.
Мошонка — это мешок, в котором находятся ваши яички. Поскольку кровь не может вернуться к сердцу по этим венам, в мошонке скапливается кровь, и вены становятся ненормально большими. Это может уменьшить количество сперматозоидов.
Варикоцеле встречается примерно у 15 процентов взрослых мужчин и у 20 процентов подростков. Обычно они не вызывают дискомфорта или симптомов. Если варикоцеле не вызывает боли или дискомфорта, врач может предложить оставить все как есть, чтобы избежать рисков хирургического вмешательства.
Варикоцеле часто появляется на левой стороне мошонки. Варикоцеле справа чаще бывает вызвано наростами или опухолями. Если у вас развилось варикоцеле с правой стороны, ваш врач может назначить варикоцелэктомию, а также удалить новообразование.
Бесплодие является частым осложнением варикоцеле. Ваш врач может порекомендовать эту процедуру, если вы хотите иметь ребенка, но у вас проблемы с зачатием. Вы также можете пройти эту процедуру, если испытываете какие-либо побочные эффекты снижения выработки тестостерона, такие как увеличение веса и снижение полового влечения.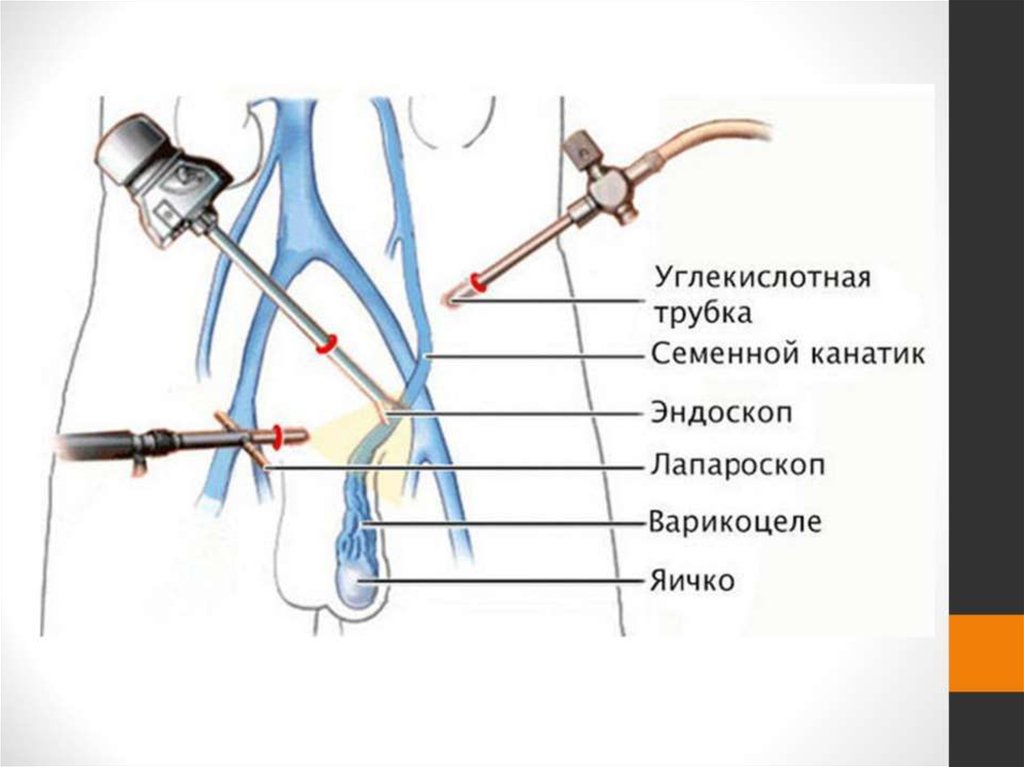
Варикоцелэктомия — амбулаторная процедура. Вы сможете вернуться домой в тот же день.
Перед операцией:
- Сообщите своему врачу, если вы принимаете лекарства или добавки. Прекратите принимать препараты для разжижения крови, такие как варфарин (кумадин) или аспирин, чтобы снизить риск кровотечения во время операции.
- Следуйте инструкциям вашего врача по голоданию. Вы не можете есть или пить за 8-12 часов до операции.
- Попросите кого-нибудь отвезти вас в операционную и обратно. Попробуйте взять выходной с работы или других обязанностей.
Когда вы прибудете на операцию:
- Вас попросят снять одежду и переодеться в больничную одежду.
- Вы ляжете на операционный стол и вам введут общую анестезию через внутривенную (IV) линию, чтобы вы уснули.
- Ваш хирург вставит мочевой катетер для удаления мочи, пока вы спите.
Наиболее распространенной операцией является лапароскопическая варикоцелэктомия. Ваш хирург выполняет эту операцию, используя несколько небольших разрезов и лапароскоп со светом и камерой, чтобы заглянуть внутрь вашего тела. Ваш хирург может провести открытую операцию, при которой делается один большой разрез, позволяющий хирургу заглянуть внутрь вашего тела без камеры.
Ваш хирург выполняет эту операцию, используя несколько небольших разрезов и лапароскоп со светом и камерой, чтобы заглянуть внутрь вашего тела. Ваш хирург может провести открытую операцию, при которой делается один большой разрез, позволяющий хирургу заглянуть внутрь вашего тела без камеры.
Для выполнения лапароскопической варикоцелэктомии хирург:
- сделайте несколько небольших надрезов в нижней части живота
- вставьте лапароскоп через один из разрезов, чтобы они могли заглянуть внутрь вашего тела с помощью экрана, который проецирует изображение с камеры
- введите газ в брюшную полость, чтобы освободить место для процедура
- вставить хирургические инструменты через другие небольшие разрезы
- использовать инструменты для разрезания любых расширенных вен, которые блокируют кровоток
- закрыть концы вен с помощью небольших зажимов или прижигая их теплом
- удалите инструменты и лапароскоп после того, как перерезанные вены запломбированы
Операция длится от одного до двух часов.
После этого вас поместят в реанимационную палату, пока вы не проснетесь. Вы потратите около одного-двух часов на восстановление, прежде чем врач разрешит вам отправиться домой.
Во время восстановления дома вам необходимо:
- принимать любые лекарства или антибиотики, которые пропишет ваш врач
- принимать обезболивающие, такие как ибупрофен (Адвил, Мотрин), чтобы уменьшить боль после операции
- следуйте инструкциям врача по очистке разрезов
- прикладывайте пакет со льдом к мошонке на 10 минут несколько раз в день, чтобы уменьшить отек не заниматься сексом до двух недель.
- Не делайте интенсивных упражнений и не поднимайте ничего тяжелее 10 фунтов.
- Не плавайте, не принимайте ванну и не погружайте мошонку в воду иным образом.
- Не садитесь за руль и не работайте с механизмами.
- Не напрягайся, когда какаешь. Подумайте о том, чтобы принять размягчитель стула, чтобы облегчить опорожнение кишечника после процедуры.

Немедленно обратитесь к врачу, если заметите что-либо из следующего:
- скопление жидкости вокруг яичка (гидроцеле)
- трудности с мочеиспусканием или полным опорожнением мочевого пузыря
- покраснение, воспаление или выделения из разрезов
- аномальные опухоль, которая не реагирует на холодную аппликацию
- инфекция
- высокая температура (101°F или выше)
- чувство тошноты
- рвота
- боль или отек ног
выработку спермы и тестостерона.
Ваш врач проведет анализ спермы, чтобы увидеть, насколько улучшится ваша фертильность. Варикоцелэктомия часто приводит к улучшению результатов анализа спермы на 60–80 процентов. Случаи беременности после варикоцелэктомии часто увеличиваются от 20 до 60 процентов.
Варикоцелэктомия — это безопасная процедура, которая имеет высокие шансы на улучшение вашей фертильности и уменьшение осложнений, связанных с закупоркой кровотока в репродуктивных органах.
Как и при любой операции, существуют определенные риски, и эта процедура может не полностью восстановить вашу фертильность. Поговорите со своим врачом о том, необходима ли эта операция и повлияет ли она на количество или качество вашей спермы.
Процедура, побочные эффекты, фертильность и многое другое
Что такое варикоцелэктомия?
Варикоцеле — это расширение вен мошонки. Варикоцелэктомия — операция по удалению расширенных вен. Процедура проводится для восстановления нормального притока крови к репродуктивным органам.
Когда варикоцеле развивается в мошонке, оно может блокировать приток крови к остальной части репродуктивной системы. Мошонка — это мешок, в котором находятся ваши яички. Поскольку кровь не может вернуться к сердцу по этим венам, в мошонке скапливается кровь, и вены становятся ненормально большими. Это может уменьшить количество сперматозоидов.
Варикоцеле встречается примерно у 15 процентов взрослых мужчин и у 20 процентов подростков. Обычно они не вызывают дискомфорта или симптомов. Если варикоцеле не вызывает боли или дискомфорта, врач может предложить оставить все как есть, чтобы избежать рисков хирургического вмешательства.
Обычно они не вызывают дискомфорта или симптомов. Если варикоцеле не вызывает боли или дискомфорта, врач может предложить оставить все как есть, чтобы избежать рисков хирургического вмешательства.
Варикоцеле часто появляется на левой стороне мошонки. Варикоцеле справа чаще бывает вызвано наростами или опухолями. Если у вас развилось варикоцеле с правой стороны, ваш врач может назначить варикоцелэктомию, а также удалить новообразование.
Бесплодие является частым осложнением варикоцеле. Ваш врач может порекомендовать эту процедуру, если вы хотите иметь ребенка, но у вас проблемы с зачатием. Вы также можете пройти эту процедуру, если испытываете какие-либо побочные эффекты снижения выработки тестостерона, такие как увеличение веса и снижение полового влечения.
Варикоцелэктомия — амбулаторная процедура. Вы сможете вернуться домой в тот же день.
Перед операцией:
- Сообщите своему врачу, если вы принимаете лекарства или добавки. Прекратите принимать препараты для разжижения крови, такие как варфарин (кумадин) или аспирин, чтобы снизить риск кровотечения во время операции.

- Следуйте инструкциям вашего врача по голоданию. Вы не можете есть или пить за 8-12 часов до операции.
- Попросите кого-нибудь отвезти вас в операционную и обратно. Попробуйте взять выходной с работы или других обязанностей.
Когда вы прибудете на операцию:
- Вас попросят снять одежду и переодеться в больничную одежду.
- Вы ляжете на операционный стол и вам введут общую анестезию через внутривенную (IV) линию, чтобы вы уснули.
- Ваш хирург вставит мочевой катетер для удаления мочи, пока вы спите.
Наиболее распространенной операцией является лапароскопическая варикоцелэктомия. Ваш хирург выполняет эту операцию, используя несколько небольших разрезов и лапароскоп со светом и камерой, чтобы заглянуть внутрь вашего тела. Ваш хирург может провести открытую операцию, при которой делается один большой разрез, позволяющий хирургу заглянуть внутрь вашего тела без камеры.
Для выполнения лапароскопической варикоцелэктомии хирург:
- сделайте несколько небольших надрезов в нижней части живота
- вставьте лапароскоп через один из разрезов, чтобы они могли заглянуть внутрь вашего тела с помощью экрана, который проецирует изображение с камеры
- введите газ в брюшную полость, чтобы освободить место для процедура
- вставить хирургические инструменты через другие небольшие разрезы
- использовать инструменты для разрезания любых расширенных вен, которые блокируют кровоток
- закрыть концы вен с помощью небольших зажимов или прижигая их теплом
- удалите инструменты и лапароскоп после того, как перерезанные вены запломбированы
Операция длится от одного до двух часов.
После этого вас поместят в реанимационную палату, пока вы не проснетесь. Вы потратите около одного-двух часов на восстановление, прежде чем врач разрешит вам отправиться домой.
Во время восстановления дома вам необходимо:
- принимать любые лекарства или антибиотики, которые пропишет ваш врач
- принимать обезболивающие, такие как ибупрофен (Адвил, Мотрин), чтобы уменьшить боль после операции
- следуйте инструкциям врача по очистке разрезов
- прикладывайте пакет со льдом к мошонке на 10 минут несколько раз в день, чтобы уменьшить отек не заниматься сексом до двух недель.
- Не делайте интенсивных упражнений и не поднимайте ничего тяжелее 10 фунтов.
- Не плавайте, не принимайте ванну и не погружайте мошонку в воду иным образом.
- Не садитесь за руль и не работайте с механизмами.
- Не напрягайся, когда какаешь. Подумайте о том, чтобы принять размягчитель стула, чтобы облегчить опорожнение кишечника после процедуры.


 Выделение и перевязка вены производится со стороны брюшной полости.
Выделение и перевязка вены производится со стороны брюшной полости.