Боли в животе после дефекации
Содержание
1. Вступление
2. Характер и причины боли
Дефекацией называется естественный процесс опорожнения кишечника. Выделение каловых масс происходит из прямой кишки, которая относится к толстому кишечнику. Накопленные отходы жизнедеятельности оказывают давление на сфинктеры, их у человека два, внутренний и внешний. В норме дефекация происходит безболезненно и не доставляет человеку дискомфортных ощущений. Частота этого процесса зависит от индивидуальных особенностей организма, режима питания и функции желудочно-кишечного тракта. В идеале потребность испражниться наступает 1-2 раза в сутки. Если что-то в работе ЖКТ нарушается, то меняется структура стула и его частотность. Жидкие каловые массы или слишком твердые – тревожный симптом, требующий коррекции его первопричины. При запоре может произойти травматизация слизистой прямой кишки, что будет сопровождаться болью и потенциально грозит осложнениями.
Дефекацией в организме человека управляют рефлексы. Как только скапливается достаточное количество каловых масс в прямой кишке, мозг получает соответствующий сигнал. Некоторые неврологические патологии могут вызывать сбои на этом этапе, что препятствует нормальному опорожнению кишечника.
Болевые ощущения во время и после акта дефекации могут быть различными. Человек может испытывать неприятные ощущения в зоне анального отверстия, в животе, пояснице. Часто наблюдается явление иррадиирования, когда дискомфорт распространяется в соседние области. Характер боли люди описывают также по-разному. Кто-то ощущает пульсацию, другие испытывают рези, тянущую или ноющую боль. Все эти описательные характеристики имеют значение для врача в процессе сбора анамнеза и постановки диагноза.
Одна из главных причин дискомфорта при посещении туалета – обострение геморроя. В ряде случает хроническое течение этого заболевания переходит в острый процесс, может произойти выпадение и защемление геморроидального узла. Причина такого состояния в застойном процессе в венах, расположенных вокруг прямой кишки. В свою очередь такое состояние возникает в результате гиподинамии, из-за неадекватной или нехарактерной физической нагрузки, при беременности и родах. Спровоцировать обострение может как резкий подъем тяжестей, так и нарушение диеты. Отсутствие регулярных физических нагрузок угнетающе действует не только на кровоток, но и на работу мышечных структур, ответственных за испражнение.
Причина такого состояния в застойном процессе в венах, расположенных вокруг прямой кишки. В свою очередь такое состояние возникает в результате гиподинамии, из-за неадекватной или нехарактерной физической нагрузки, при беременности и родах. Спровоцировать обострение может как резкий подъем тяжестей, так и нарушение диеты. Отсутствие регулярных физических нагрузок угнетающе действует не только на кровоток, но и на работу мышечных структур, ответственных за испражнение.
Запор или механическая травма прямой кишки могут стать причиной появления трещины анального прохода. Трещина представляет собой дефект слизистой оболочки кишки, в процессе дефекации она будет доставлять острый дискомфорт, возможны кровянистые выделения. Потенциально трещина представляет опасность возможным инфицированием тканей через нее, возникновением нагноения и абсцесса. Эти состояния грозят ухудшением самочувствия, лихорадкой, слабостью.
Отсутствие нормального режима питания и повседневной активности приводят еще к одному заболеванию, способному провоцировать боль после дефекации – дивертикулезу. Эта патология появляется при ухудшении сократительной способности кишки и представляет собой появление небольших выпячиваний стенки. Дивертикулы обычно не доставляют дискомфорта, но в случае воспаления становятся источником боли, которая будет ощущаться внизу живота, поясничной области и паху.
Эта патология появляется при ухудшении сократительной способности кишки и представляет собой появление небольших выпячиваний стенки. Дивертикулы обычно не доставляют дискомфорта, но в случае воспаления становятся источником боли, которая будет ощущаться внизу живота, поясничной области и паху.
Если окружающие анальный проход ткани воспаляются, формируя гнойный очаг, то это состояние называется парапроктитом. Острый парапроктит протекает болезненно, сопровождается повышением температуры тела, сильной болью, дефекация при этом может быть затруднена.
Среди патологий толстого кишечника, способных вызывать боль при дефекации, стоит отметить язвенный колит и болезнь Крона. Это проблемы воспалительного характера, вызванные аутоиммунными процессами. В период затихания симптоматики и при отсутствии триггерных факторов они могут не беспокоить, но в остром периоде доставляют боль. При дефекации возможно выделение крови, среди симптомов – повышение температуры тела, озноб, необоснованное другими причинами похудение.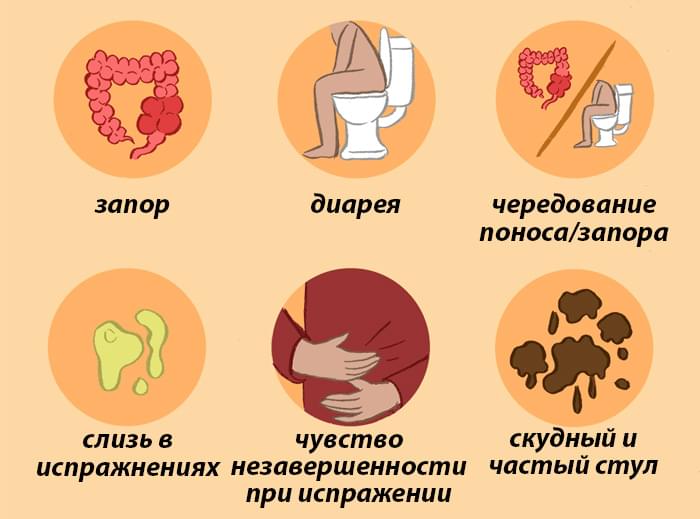
Среди возможных источников боли после дефекации есть и онкологические заболевания. Обычно пациенты обнаруживают такую симптоматику как потеря аппетита, кровянистые выделения, упадок сил, снижение массы тела.
У женщин боли внизу живота и в промежности могут быть связаны с гинекологическими патологиями.
Лечение зависит от диагноза, тактику терапии определяет врач. В зависимости от тяжести состояния и степени запущенности заболевания, могут использоваться методы консервативного и оперативного характера. Диагностика включает опрос и осмотр пациента, проведение лабораторных и инструментальных исследований. Кроме помощи колопроктолога, возможно, пациенту потребуется консультация врача-гастроэнтеролога, онколога, невролога.
Нужна помощь специалиста? Ждем на прием в нашем многопрофильном медицинском центре. Звоните +7 (4842) 20-70-20! Звоните +7 (4842) 20-70-20!
Вопросы-ответы
С собой приносить ничего не нужно! Медицинский центр предоставит одноразовое комфортное белье и прочие расходные предметы. Наша задача — решить деликатную проблему максимально комфортно для вас.
Наша задача — решить деликатную проблему максимально комфортно для вас.
Если нет жалоб и ближайшие родственники не имели онкологических заболеваний прямой кишки, рекомендуется посещать проктолога раз в 5 лет.
Если есть жалобы и генетическая предрасположенность, незамедлительно обратитесь к врачу!
Проктологический осмотр проводится с минимальным дискомфортом для пациента. Диагноз ставит врач, основываясь на показаниях ректороманоскопии и аноскопии. Это абсолютно безболезненные процедуры. Колоноскопию в некоторых случаях можно делать с анестезией. Но нельзя проводить при беременности (за редким исключением, при прямой угрозе жизни и здоровью).
Нужно обратить внимание на оттенок крови в кале. Чем он темнее — тем выше поражен участок желудочно-кишечного тракта. Ярко-красная кровь сигнализирует о повреждении прямой кишки или анального отверстия. Скрытая кровь в каловых массах может говорить о наличии онкологии.
Обычно именно так и происходит. При условии, что нет абсолютных противопоказаний или особых требований к подготовке. При наличии относительных противопоказаний терапия откладывается до их устранения.
При наличии относительных противопоказаний терапия откладывается до их устранения.
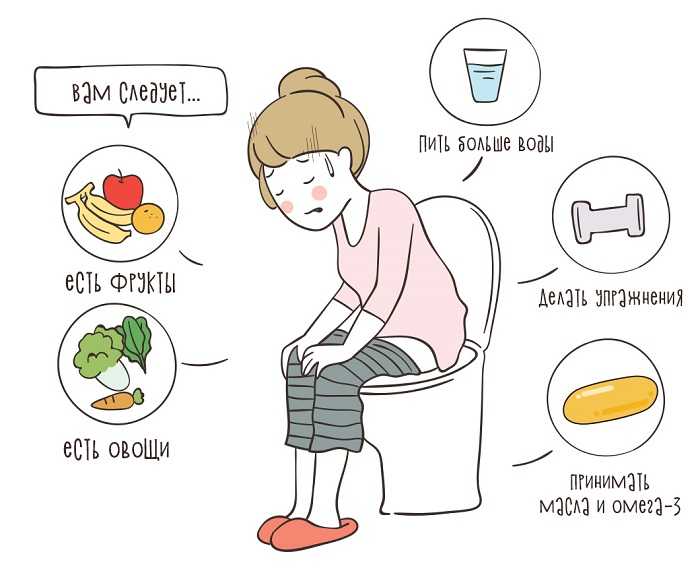
правильное питание и правильные продукты
Вздутие живота чаще всего является симптомом запора (говоря научным языком, констипации или обстипации), то есть это симптом замедления кишечного транзита, которое может быть связано с уменьшением объема и веса стула, хотя и необязательно.
Главными противниками плоского живота и основными причинами метеоризма являются режим питания, недостаточное потребление жидкости, неправильное пищевое поведение, сидячий образ жизни, стресс, изменения окружающей среды и образа жизни. Продукты-враги плоского живота – это те продукты, которых следует избегать при запорах и вздутии.
Продукты-враги плоского живота
- Продукты, богатые углеводами, вызывающие брожение в кишечнике, а также животные жиры.
- Сладости, подслащенные и газированные напитки, раздражающие стенки кишечника и вызывающие газообразование.
- Колбасные изделия и жирное мясо, которые не только способствуют образованию запоров, но и являются врагами благополучия кишечника и здоровья в целом.

- Жареная пища – она плохо усваивается желудком и раздражает кишечник, вызывает застои и замедляет весь процесс пищеварения.
- Хлебобулочные изделия и выпечка из белой пшеничной муки высшего сорта.
- Алкоголь, который не только раздражает стенки кишечника, но и вызывает нарушения пищеварения, препятствуя правильному усвоению питательных веществ, витаминов и минеральных солей, полезных для поддержания безупречного функционирования организма.
Но нельзя ограничиться всего лишь исключением из рациона этих врагов плоского живота. В основе запоров и вздутия живота лежат еще и вредные привычки в питании: поспешный прием пищи, разговоры во время еды, жевательная резинка и т.д.
Полезные лайфхаки:
Физические нагрузки, например, такие, как быстрая пешеходная прогулка или езда на велосипеде – отлично скажутся на всем организме.
Специалисты рекомендуют уделять физической нагрузке не менее 3 часов в неделю (около получаса в день).
Потребление большого количества жидкости (не сладкой) облегчает опорожнение кишечника, уменьшая вздутие живота.
Для достижения оптимального результата рекомендуется выпивать не менее 2 литров воды в день и пить во время еды.
Также необходимо находить время, чтобы сходить в туалет после еды (лучше после завтрака утром или после обеда), т.е. когда дефекация более вероятна из-за повышенных сокращений кишечника, вызванных наполнением желудка (гастроколический рефлекс).
Что такое запор?
Термин констипация/обстипация происходит от греческого слова styphein (узкий) и указывает на затруднения в опорожнении кишечника. Это определение включает в себя ряд симптомов, сгруппированных в настоящее время под более точным определением Синдрома Обструктивной Дефекации (СОД), таких как чрезмерное усилие при дефекации, ощущение неполного опорожнения кишечника, вздутие живота, злоупотребление слабительными средствами или необходимость делать частые клизмы и так далее.
- Нормальная частота опорожнения кишечника сугубо индивидуальна и зависит от нескольких факторов, например, от половой принадлежности.

- У мужчин, как правило, опорожнение кишечника происходит более регулярно, чем у женщин – обычно один раз в день.
- У женщин же считается нормальным, если кишечник опорожняется 2-3 раза в неделю. Как правило, стул выходит без усилий или дискомфорта и без чрезмерного напряжения живота
Если опорожнение кишечника не происходит более трех дней, диагностируется запор. Позыв к опорожнению должен нарастать по мере заполнения прямой кишки каловыми массами.
Если человек не ощущает этой потребности даже в течение нескольких дней, это означает, что его прямая кишка не заполнена. В этом случае вполне вероятно, что кишечный транзит замедлен (истинный запор). Однако, если человек ощущает позыв, но не может произвести дефекацию, либо происходит частичное/неполное опорожнение кишечника, это означает, что его прямая кишка заполнена каловыми массами, но что-то препятствует правильному опорожнению (запор из-за затрудненной дефекации)
Помимо вздутия живота, запор может быть причиной таких осложнений, как геморрой или трещины.
Диета при вздутии живота и запорах
Важным фактором, влияющим на функции кишечника, вздутие живота, а, следовательно, и на возможность появления запоров, несомненно, является питание. Несбалансированное питание – это высокое потребление продуктов, богатых животными жирами (таких как мясо, молочные продукты и яйца), сахаром (например, торты и различные сладости) и низкое потребление клетчатки (то есть овощей, фруктов и цельных злаков). Следует отметить, что среди всех волокон именно клетчатка определяет перистальтику кишечника и способствует его нормальной работе, т.е. тем сокращениям, которые необходимы для продвижения каловой массы по кишечному тракту до его самой конечной части, то есть прямой кишки, и, наконец, выброса.
Исследования в этой области установили, что диета с высоким содержанием клетчатки приводит к увеличению каловой массы, что, в свою очередь, увеличивает частоту опорожнений. Это означает, что минимальные изменения в питании (но также и в образе жизни) могут помочь решить проблему запоров без обращения к врачу или приема лекарств.
Потребление большего количества продуктов с высоким содержанием клетчатки, таких как цельные злаки, фрукты и овощи, безусловно, может улучшить функцию кишечника. Сбалансированный рацион обязательно должен включать не менее 25-30 граммов клетчатки в день. Однако эта рекомендация не годится в том случае, если человек страдает синдромом раздраженного кишечника (диарея), расстройством кишечника, которое может усугубиться при питании с использованием продуктов, богатых волокнами, склонными к брожению.
Снизить вздутие живота: вареные или сырые овощи?
Среди продуктов, способствующих опорожнению кишечника, уменьшению вздутия и созданию более плоского живота, есть овощи, которые можно есть вареными или сырыми, в зависимости от ваших предпочтений.
Среди овощей наиболее подходящими являются шпинат, брокколи, стручковая фасоль, кабачки и артишоки, приготовленные на пару и в виде соте. Альтернативными способами приготовления овощей и удержания влаги являются пюре или супы.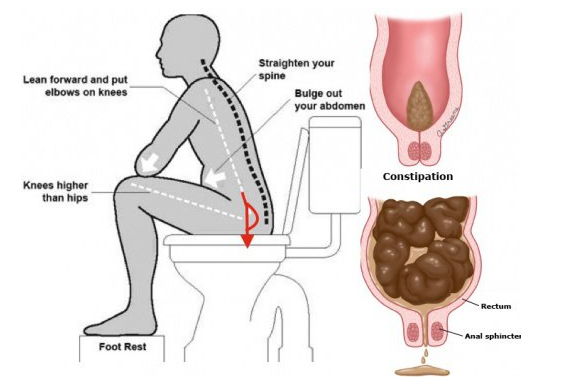
Скажите «Да» таким зерновым, как отруби, пшеница и бобовые культуры. Эти продукты богаты нерастворимой клетчаткой, облегчающей кишечный транзит.
Среди фруктов отдавайте предпочтение киви (лучше есть утром натощак), грушам, сливам, инжиру и абрикосам. Съедобную кожуру лучше употреблять, чем счищать. Фрукты могут помочь даже в приготовленном виде.
Добавление в блюдо оливкового масла первого холодного отжима помогает стулу оставаться мягким даже при длительном транзите через кишечник, способствуя его естественному опорожнению.
Употребляйте йогурт или кисломолочные продукты.
Лактобактерии играют важную роль в поддержании функций кишечника и могут быть введены в рацион также с помощью препаратов и БАДов – например, Lactoflorene Плоский живот®.
Среди продуктов питания, к употреблению которых следует относиться с умеренностью, есть те, которые определяются как вяжущие, поскольку они содержат вещества, которые не усваиваются и вызывают расслабление стенок толстой кишки. Это нарушает нормальную перистальтику кишечника, необходимую для продвижения масс к прямой кишке. К этой категории продуктов питания относятся картофель, морковь, лимоны, рис, бананы.
Это нарушает нормальную перистальтику кишечника, необходимую для продвижения масс к прямой кишке. К этой категории продуктов питания относятся картофель, морковь, лимоны, рис, бананы.
Другие причины вздутия живота и запоров
Кроме продуктов-врагов плоского живота, могут быть и другие причины вздутия живота и запоров.
Синдром раздраженного кишечника
Этот синдром часто сопровождается запорами и вздутием живота. Чрезмерные сокращения или спазмы мускулатуры толстой кишки замедляют прохождение каловых масс внутри кишечника, что также приводит к увеличению реабсорбции воды, а это, в свою очередь, вызывает все более жесткий стул и, как следствие, запор.
Путешествия
Многие люди страдают от запоров во время путешествий. Это связано с изменениями в распорядке дня, режиме питания, типе воды и сложностью в поиске подходящего туалета.
Беременность
В этом случае запор обусловлен гормональными изменениями.
Трещины и геморрой
В таких ситуациях возникает боль в анальном канале и возникает спазм анального сфинктера, который может препятствовать дефекации.
Лекарственные препараты
Многие лекарства являются причиной возникновения запоров. В частности, опиоидные анальгетики, антациды, содержащие алюминий или кальций, спазмолитические препараты, антидепрессанты, транквилизаторы, железо, противосудорожные препараты при эпилепсии, противопаркинсонические препараты, сердечные препараты или блокаторы кальциевых каналов от давления.
Нарушения моторики толстой кишки
В этих случаях пищеварительный тракт переваривает пищу медленнее, чем обычно. Поэтому требуется больше времени, чтобы каловые массы сформировались, продвинулись по кишечнику, а затем вышли.
Дисфункция тазового дна
В этих случаях мышцы, отвечающие за дефекацию (мышцы тазового дна), работают неправильно. Они не расслабляются достаточно, чтобы каловые массы могли выйти. В других случаях они могут быть недостаточно сжаты для продвижения каловых масс по толстому кишечнику.
Злоупотребление слабительными
Люди, которые обычно принимают большое количество стимулирующих слабительных средств, становятся зависимыми от них и могут нуждаться в постепенном увеличении дозы до тех пор, пока кишечник не потеряет чувствительность и не перестанет работать совсем.
Гормональные нарушения
Запор могут вызвать отклонения в работе щитовидной железы.
Специфические заболевания
Склеродермия, волчанка, рассеянный склероз, болезнь Паркинсона и инсульт могут вызвать запор.
Потеря организмом солей
Обезвоживание с потерей солей, например, при рвоте или диарее, может стать причиной последующих запоров.
Механическое сжатие
Послеоперационный рубцовый стеноз, хроническое воспаление дивертикулов, опухоли и рак могут вызвать сдавливание кишечника и, как следствие, запор.
Повреждения нервов
Травма или опухоль позвоночника может вызвать запор из-за повреждения нервов, контролирующих мышцы, отвечающие за дефекацию.
ЧУВСТВУЙ ЛЕГКОСТЬ КАЖДЫЙ ДЕНЬ С
ПЛОСКИЙ ЖИВОТ
без глютена
без лактозы
Метеоризм — вздутие живота вследствие избыточного скопления газов в кишечнике
- восстановление баланса микрофлоры кишечника
- устранение абдоминального болевого синдрома, диареи и запора
- усвоение сложных углеводов и молочных продуктов
- снятие стрессового напряжения
произведено в италии
6 эффективных средств от запоров (плюс 3 неэффективных)
Чувствуете заложенность, спазмы или вздутие живота? Мы все были там раньше. Запор — это когда ваши испражнения становятся трудными или происходят реже, чем обычно.
Запор — это когда ваши испражнения становятся трудными или происходят реже, чем обычно.
Бороться с запорами сложно, но есть способы борьбы с ним.
«Избегайте любых быстрых решений для вашего запора», — говорит гастроэнтеролог Деррик Эйхеле, доктор медицины. «Лучше всего использовать проверенные средства, такие как физические упражнения, вода или слабительные, если это необходимо для нормального, здорового стула».
Если вы пробовали эти средства, но запоры по-прежнему возникают, обратитесь к лечащему врачу. При необходимости они могут направить вас к гастроэнтерологу. Иногда виновником является медицинская причина, например, синдром раздраженного кишечника (СРК) или прием некоторых лекарств.
Постоянный запор?
Позвоните по телефону 800.922.0000 , чтобы записаться на прием к лечащему врачу.
1. Вода благотворно влияет на организм
Употребление достаточного количества воды помогает желудочно-кишечному тракту (ЖКТ) создать правильную консистенцию стула.
«Вода необходима для всех ваших органов», — говорит доктор Эйхеле. «Таким образом, ваша толстая кишка будет вытягивать воду из вашей пищи, чтобы доставить ее в ваше сердце, мозг и легкие». Если вы не пьете достаточно жидкой воды, ваш кишечник будет удерживать ограниченный ресурс. А потом – запор.
При мягком стуле (который легче всего) выпейте. «Для достижения наилучших результатов выпивайте от 48 до 64 унций воды каждый день, но не всю сразу», — говорит доктор Эйхеле. Выпивайте стакан воды по восемь унций несколько раз в течение дня для достижения наилучших результатов.
2. Упражнения заставляют двигаться
«Упражнения определенно помогают при запорах», — говорит доктор Эйхеле. «В некоторых культурах после еды люди идут на прогулку. Это стимулирует процесс пищеварения».
10- или 15-минутная прогулка после еды означает, что ваша толстая кишка тоже начнет двигаться, что является здоровой, нормальной реакцией.
Если вы слышали о «кишке бегуна», применяется тот же принцип. «Бегуны на длинные дистанции иногда испытывают трудности из-за гиперактивности толстой кишки», — говорит доктор Эйхеле.
«Бегуны на длинные дистанции иногда испытывают трудности из-за гиперактивности толстой кишки», — говорит доктор Эйхеле.
3. Клетчатка борется как с запорами, так и с диареей
«Овощи очень полезны, потому что они содержат много клетчатки, которая помогает регулировать пищеварение», — говорит доктор Эйхеле. «Преимущество клетчатки в том, что она улучшает как диарею, так и запоры. Она помогает удерживать воду при запорах, а людям с диареей она увеличивает объем стула, помогая сформировать его».
- Нерастворимая клетчатка удерживает воду, делая стул более мягким и легким. Источники нерастворимой клетчатки включают коричневый рис, цельные зерна, зеленую фасоль, брокколи и капусту 9.0043
- Растворимая клетчатка увеличивает объем фекалий, предотвращая диарею. Источники растворимой клетчатки включают яблоки, ягоды, бобы, орехи, семена и овес
.
Если вы не привыкли есть клетчатку, постепенное ее увеличение поможет вашему организму приспособиться. Вы можете испытывать спазмы, метеоризм и вздутие живота из-за того, что съели слишком много клетчатки за один раз. «Понемногу добавляйте клетчатку в свой рацион в течение нескольких дней. В долгосрочной перспективе вы почувствуете себя намного лучше», — советует доктор Эйхеле. Упражнения, питье и клетчатка — проверенные способы облегчить запор, — говорит гастроэнтеролог Деррик Эйкеле. доктор медицинских наук
Вы можете испытывать спазмы, метеоризм и вздутие живота из-за того, что съели слишком много клетчатки за один раз. «Понемногу добавляйте клетчатку в свой рацион в течение нескольких дней. В долгосрочной перспективе вы почувствуете себя намного лучше», — советует доктор Эйхеле. Упражнения, питье и клетчатка — проверенные способы облегчить запор, — говорит гастроэнтеролог Деррик Эйкеле. доктор медицинских наук
4. Кофеин пробуждает толстую кишку
Кофе, газированные напитки и чай с кофеином также могут разбудить медленный кишечник.
«Кофеин может немного стимулировать движение толстой кишки», — объясняет доктор Эйхеле. «Вот почему некоторые люди чувствуют, что их утренний кофе бодрит».
5. Мягкие слабительные также могут помочь
Если упражнения и питье не улучшают состояние, вы также можете найти мягкое слабительное. «Принимать безрецептурные слабительные, как правило, нормально», — говорит доктор Эйхеле. «Осмотическое слабительное, такое как MiraLAX, может быть хорошим первым шагом. Осмотические слабительные помогают вашей толстой кишке удерживать воду».
Осмотические слабительные помогают вашей толстой кишке удерживать воду».
«Некоторые люди предпочитают добавки с клетчаткой, такие как метамуцил или подорожник», — говорит доктор Эйхеле. «Обычно это довольно мягкие слабительные средства. Но если слабительные не помогают, стоит обратиться к врачу».
6. Жевательная резинка без сахара может вызвать диарею
Могут ли некоторые жевательные резинки без сахара облегчить запор? Ну, да, но у вас также может быть диарея.
Жевательные резинки, содержащие сорбит, разновидность подсластителя, могут вызывать диарею. Некоторые люди более чувствительны к сорбиту, чем другие.
«Полиолы включают подсластители, такие как сорбит, ксилит и маннит. Некоторые из этих продуктов могут вызывать диарею, газы или метеоризм», — говорит доктор Эйхеле. «Если вы используете сорбитол для борьбы с запорами, это может изменить ситуацию в противоположном направлении. Раньше у вас был запор, а теперь у вас диарея».
«Вы можете устранить запор с помощью жевательной резинки без сахара, но вы не решите проблему, вызвавшую его», — советует доктор Эйхеле. «Перебор с любым типом слабительного вызовет диарею».
«Перебор с любым типом слабительного вызовет диарею».
Упражнения, питье и потребление клетчатки — более мягкие способы облегчить запор.
Некоторые TikTok продвигают определенные приемы для облегчения запоров. К сожалению, это всего лишь трюки. Хотя нет ничего плохого в том, чтобы попробовать их, не удивляйтесь, если эти три тактики не сработают.
1. Растирание кулаков
Специалист по акупунктуре утверждает, что растирание кулаков в течение нескольких минут способствует опорожнению кишечника. Нет никаких строгих научных доказательств в поддержку этого утверждения. Лучше всего подойдет проверенная техника, такая как легкие упражнения.
2. Приседание на стуле
Сидение в определенном положении в течение семи секунд не помогает при запорах. Тем не менее, изменение положения тела во время посещения туалета может облегчить задачу. Поставьте ноги на табурет так, чтобы колени были выше бедер.
3. Пить горячий напиток
Этот совет имеет смысл с некоторыми оговорками. Если горячий напиток содержит кофеин (см. № 4 выше), это может помочь. Кроме того, если вы будете пить достаточно горячих напитков, таких как чай, вы увеличите потребление воды, что хорошо для более мягкого стула. Но в температуре напитка нет ничего, что облегчало бы запор, так что имейте это в виду.
Если горячий напиток содержит кофеин (см. № 4 выше), это может помочь. Кроме того, если вы будете пить достаточно горячих напитков, таких как чай, вы увеличите потребление воды, что хорошо для более мягкого стула. Но в температуре напитка нет ничего, что облегчало бы запор, так что имейте это в виду.
6 советов по устранению обострений ВЗК
После постановки диагноза очень важно разработать и поддерживать эффективный план лечения в сотрудничестве с врачом. Цель лечения — добиться ремиссии болезни и сохранить ее в таком состоянии как можно дольше. Но как насчет того, чтобы справиться с неудобными и смущающими вспышками ВЗК?
Обострение — это повторное появление симптомов болезни, которые могут затруднить такие вещи, как путешествия, социальные ситуации и даже повседневную жизнь.
Симптомы обострения могут включать:
- Частая повторяющаяся диарея
- Боль в животе
- Срочная потребность в дефекации или ощущение неполной дефекации
- Лихорадка
- Потеря аппетита и потеря веса
- Усталость
- Ректальное кровотечение, ярко-красная кровь или черный дегтеобразный стул
Обострения могут возникать внезапно, когда болезнь активна, и могут быть вызваны несколькими факторами, в том числе:
- Неспособность принимать лекарства от ВЗК, пропуск доз или их неправильный прием
- Курение
- Кишечные инфекции
- Нестероидные противовоспалительные препараты (НПВП)
Хотя вы, возможно, не сможете полностью предотвратить обострения, вы можете предпринять некоторые действия, чтобы справиться с ними.
1. Регулярно посещайте врача и придерживайтесь плана лечения
Ведение болезни — это партнерство с вашей медицинской командой. Будьте в курсе визитов к врачу, задавайте вопросы и обсуждайте проблемы или побочные эффекты. Это включает в себя мониторинг вашего заболевания с помощью тестов, связанных с ВЗК, и анализа крови.
2. Отслеживайте свои симптомы
Мониторинг вашего заболевания между приемами имеет решающее значение, чтобы вы и ваш врач могли отслеживать, как ВЗК влияет на вашу жизнь. Были ли изменения? Нужно ли обсуждать какие-либо изменения в лечении или подходе? Поговорите со своим врачом о практических способах справиться с симптомами дискомфорта, в том числе о правилах гигиены, лечении диареи, обезболивании и облегчении дискомфорта в суставах.
3. Занимайтесь спортом и придерживайтесь здоровой диеты
Регулярные физические упражнения полезны для общего состояния здоровья, но они также могут снизить стресс, повысить силу, улучшить психическое здоровье и даже улучшить иммунную систему. Поговорите со своим врачом о том, как даже легкие упражнения могут помочь. Соблюдение здоровой диеты не излечивает ВЗК, но может помочь уменьшить симптомы, обеспечить организм необходимыми питательными веществами и способствовать заживлению. Ведение дневника питания может помочь вам отслеживать, как ваша диета может или не может быть связана с вашими симптомами.
Поговорите со своим врачом о том, как даже легкие упражнения могут помочь. Соблюдение здоровой диеты не излечивает ВЗК, но может помочь уменьшить симптомы, обеспечить организм необходимыми питательными веществами и способствовать заживлению. Ведение дневника питания может помочь вам отслеживать, как ваша диета может или не может быть связана с вашими симптомами.
4. Снизьте уровень стресса
Стресс не вызывает ВЗК, но может повлиять на симптомы. Могут помочь такие занятия, как дыхательные упражнения, медитация или йога. Помимо достаточного количества сна, попробуйте различные методы управления стрессом и посмотрите, что работает для вас.
5. Позаботьтесь о своем психическом здоровье
ВЗК влияет не только на ваше физическое здоровье, но и на ваше эмоциональное благополучие. Обязательно следите за своим физическим и психическим здоровьем, чтобы уныние и беспокойство не захлестнули вашу жизнь. У вас могут быть сильные чувства по поводу болезни и ее влияния на вашу повседневную жизнь и отношения. «Мы видим, что у пациентов со всеми хроническими заболеваниями более высокая частота депрессии из-за того, что они сталкиваются с событиями, меняющими жизнь, и пациенты с ВЗК не являются исключением», — объясняет Деррик Эйхеле, доктор медицинских наук, гастроэнтеролог штата Небраска. «Вот почему мы считаем важным предложить клиническим психологам в нашем центре IBD помощь в исцелении как разума, так и тела».
«Мы видим, что у пациентов со всеми хроническими заболеваниями более высокая частота депрессии из-за того, что они сталкиваются с событиями, меняющими жизнь, и пациенты с ВЗК не являются исключением», — объясняет Деррик Эйхеле, доктор медицинских наук, гастроэнтеролог штата Небраска. «Вот почему мы считаем важным предложить клиническим психологам в нашем центре IBD помощь в исцелении как разума, так и тела».
6. Создайте сеть поддержки
Создание сети поддержки поможет вам справиться и сохранить оптимизм. Вам нужны люди, к которым можно обратиться за помощью в трудную минуту. Это может включать в себя консультационную поддержку, присоединение к группе поддержки, посещение друзей и семьи или организацию работы. Хотя может быть трудно говорить о ВЗК, поддержка, которую вы получаете, может помочь облегчить жизнь, особенно во время обострения.
Жизнь с ВЗК сопряжена с трудностями, но есть помощь и надежда. «Центр Nebraska Medicine IBD — это специальное место для ухода за пациентами с конкретными проблемами, связанными с язвенным колитом и болезнью Крона», — говорит доктор Эйхеле. «Мы предлагаем многопрофильную клинику гастроэнтерологов, хирургов, медсестер, клинических фармацевтов, диетологов и психологов для удовлетворения потребностей пациентов».
«Мы предлагаем многопрофильную клинику гастроэнтерологов, хирургов, медсестер, клинических фармацевтов, диетологов и психологов для удовлетворения потребностей пациентов».
Готовы записаться на прием в Центр воспалительных заболеваний кишечника им. Фредерика Ф. Паустиана? Позвоните по номеру 402.559.0264 , чтобы начать.
11 распространенных симптомов ВЗК и способы их лечения
Получение диагноза воспалительного заболевания кишечника (ВЗК) и борьба с текущими симптомами могут быть ошеломляющими.
Подробнее
Кишечные паразиты очищают как ParaGuard: хорошо, плохо и безобразно
Вам нужно проводить дегельминтизацию два раза в год? Или может ли чистка от паразитов принести больше вреда, чем пользы?
Подробнее
Как ваш кишечник влияет на ваше тело в целом
В следующий раз, когда вы почувствуете себя подавленным, вместо того, чтобы винить в этом погоду или напряженный рабочий день, вы можете обратить внимание на то, что вы кладете себе в желудок.