Нетипичный цвет мочи, рвоты или кала: симптоматика, диагностика и лечение
- Главная
- Услуги
- Гастроэнтеролог
Цвет, форма и запах — важные диагностические показатели. Изменение этих характеристик часто свидетельствует о серьезных проблемах в организме. И каждый человек, заботящийся о собственном здоровье, обязан следить за параметрами мочи и кала. Изменение окраски или запаха этих биологических сред часто сигнализирует о начале развития опасного заболевания.
Самостоятельно разобраться в оттенках и запахах достаточно сложно. Но опытный врач-гастроэнтеролог сможет без труда. Лучшие в Калининграде специалисты работают в клинике «Эдкар». Здесь можно получить консультативную помощь и пройти обследование на современном оборудовании.
Цвет и запах мочи
Сразу хочется отметить, что некоторые продукты способны окрашивать мочу в самые непредсказуемые оттенки. Поэтому не надо впадать в панику при изменении цвета биологической жидкости. Сначала нужно проанализировать особенности меню, которое было накануне.
Поэтому не надо впадать в панику при изменении цвета биологической жидкости. Сначала нужно проанализировать особенности меню, которое было накануне.
- Так, употребление спаржи в большом количестве окрашивает мочу в зеленоватые цвета, а морковка придает насыщенные желтые и оранжевые оттенки.
- После свекольных салатов превалируют красновато-фиолетовые тона, а ягоды ежевики окрашивают мочу в ярко-красный цвет.
- На фоне приема витаминных препаратов тоже часто меняется окрас мочи.
Перечисленные варианты являются нормой, то есть нет оснований волноваться по причине изменившегося цвета мочи.
Патологическая гамма оттенков
К сожалению, не всегда изменившийся цвет урины можно объяснить издержками питания. Очень часто этот красноречивый признак говорит о наличии проблемы. Разберемся, какие оттенки должны насторожить:
- Темная моча. Такой нестандартный окрас вызывают гепатиты, проблемы с оттоком желчи.
- Красно-коричневые оттенки урины — это явный признак гепатита или отравления медью.

- Красная моча может свидетельствовать о кровотечении.
Сопутствующая симптоматика
Помимо смены окраски существуют другие критерии определения патологических изменений в организме. Например, частые позывы на мочеиспускание указывают на циститы и уретриты, а присоединение неприятного запаха говорит о наличии заболеваний:
- запах ацетона — это признак диабета;
- миндальный аромат проявляется при отравлениях цианидами;
- гнилостный запах — это симптом воспалительных процессов.
Цвет кала и запах
Начать следует с границ нормы. Для каловых масс присущи все оттенки коричневого цвета. Независимо от пищевых наклонностей такой окрас свидетельствует о нормальном метаболизме. Конечно, кал может изменить цвет при употреблении некоторых продуктов, насыщенных красящими пигментами, и приеме определенных лекарств. Но после устранения этих провоцирующих факторов все приходит в норму.
Остановимся на патологических вариантах цветовой палитры:
- Серо-белый цвет фекалий, когда кал напоминает комки глины, обычно связан с нарушением оттока желчи.
 Такая картина наблюдается при гепатитах. Временно измениться оттенок испражнений может после рентгеновского исследования с применением сульфата бария в качества контрастного компонента.
Такая картина наблюдается при гепатитах. Временно измениться оттенок испражнений может после рентгеновского исследования с применением сульфата бария в качества контрастного компонента. - Ярко-желтое окрашивание кала характерно для ферментативных нарушений, а также заболеваний поджелудочной железы. Это основополагающий признак синдрома мальабсорбции. Желтая окраска с золотистым оттенком говорит об избыточном содержании прямого билирубина.
- Каловые массы зеленого цвета — один из признаков диареи и дисбактериоза. Объясняется такой необычный окрас тем, что при этих патологиях ускоряется транзит каловых масс по кишечнику.
- Красный цвет, если это изменение не связано с употреблением томатов и ягод, свидетельствует о наличии внутреннего кровотечения. Подобная симптоматика отмечается при геморрое, анальных трещинах, язвенной болезни.
- Черный кал — признак кровотечения в верхних отделах ЖКТ. Такое состояние требует принятия экстренных мер для спасения жизни пациента.

О чем может рассказать характер рвоты
Сама по себе рвота — это патологическое явление. Поэтому цвет и запах при подобном развитии событий имеет диагностическую ценность.
- Рвота с примесью крови часто указывает на кровотечение. Такая симптоматика служит веским поводом для принятия неотложных мер.
- Кровяная рвота с пеной случается при легочных патологиях.
- Рвотные массы желтого либо зеленого цвета отмечаются при проблемах печени и желчных путей. Как правило, такое состояние наблюдается через некоторое время после употребления жирной пищи.
Разновидности рвоты
Исследование характера рвоты помогает выяснить причину ее появления. Рвотные массы могут быть:
- с резким тухлым запахом;
- с фрагментами не полностью переваренной пищи;
- с желчью и гнойным содержимым.
При диагностике врач обязательно учитывает число эпизодов рвоты за сутки, сопутствующие симптомы: понос, боли, температурный фон. Особенно опасна для жизни пациента неукротимая рвота, поскольку такая симптоматика приводит к обезвоживанию организма и резкой потере веса.
Особенно опасна для жизни пациента неукротимая рвота, поскольку такая симптоматика приводит к обезвоживанию организма и резкой потере веса.
Диагностика и лечение
Если изменение основных параметров биологических субстратов невозможно объяснить бытовыми причинами, надо обязательно посетить гастроэнтеролога. Нередко за безобидной на первый взгляд симптоматикой скрывается серьезное заболевание. Врач осмотрит больного, и на основе его жалоб назначит обследование. В подобных случаях актуален комплекс диагностических процедур:
- УЗИ органов брюшной полости;
- эндоскопические методы исследования;
- рентген с контрастным составом;
- анализы мочи, кала и крови;
- при рвоте исследуются рвотные массы.
Возможно, потребуются дополнительные виды обследования. Но этот вопрос в компетенции врача-гастроэнтеролога. Опираясь на полученные результаты, специалист подберет оптимальную схему лечения.
Клиника «Эдкар» в Калининграде располагает всем необходимым для проведения качественной диагностики и лечения. Богатый профессиональный опыт позволяет нашим врачам находить решение самых сложных проблем. А комфортные условия в клинике создают благоприятные условия для прохождения медицинских процедур.
Богатый профессиональный опыт позволяет нашим врачам находить решение самых сложных проблем. А комфортные условия в клинике создают благоприятные условия для прохождения медицинских процедур.
Запишитесь на прием к гастроэнтерологу! Сделайте шаг на пути к здоровью и долголетию!
Пожалуйста, оцените доступность описания услуги / оформление станицы
Средняя оценка страницы 4.54 на основании 13 голосов
запись на прием
Изменения цвета мочи: норма или признак заболевания?
Содержимое
- 1 Изменения цвета мочи: норма или признак болезни?
- 1.1 Физиологические причины изменения цвета мочи
- 1.2 Желтый цвет мочи: норма или отклонение?
- 1.3 Влияние пищевых продуктов на цвет мочи
- 1.4 Различные оттенки красного цвета мочи: что это значит?
- 1.5 Связь цвета мочи с уровнем гидрации организма
- 1.6 Зеленый цвет мочи: что это значит?
- 1.7 Оттенок коричневого цвета мочи: возможны ли причины кроме заболеваний?
- 1.
 8 Сине-зеленый цвет мочи: когда нужно обратиться к врачу?
8 Сине-зеленый цвет мочи: когда нужно обратиться к врачу? - 1.9 Черный цвет мочи: что он может означать для здоровья человека
- 1.10 Гематурия: симптомы и причины появления крови в моче
- 1.10.1 Что такое гематурия?
- 1.10.2 Какие могут быть причины гематурии?
- 1.10.3 Когда нужно обратиться к врачу?
- 1.11 Как правильно собрать анализ мочи для диагностики заболеваний
- 1.11.1 Подготовка к сдаче анализа мочи
- 1.11.2 Сбор анализа мочи
- 1.11.3 Диагностика заболеваний по результатам анализа мочи
- 1.12 Видео по теме:
- 1.13 Вопрос-ответ:
- 1.13.0.1 Какой цвет мочи является нормой?
- 1.13.0.2 Какие заболевания могут изменять цвет мочи?
- 1.13.0.3 Могут ли изменения цвета мочи быть связаны с диетой?
- 1.13.0.4 Какие признаки должны навести на мысль о возможной патологии при изменении цвета мочи?
- 1.13.0.5 Могут ли изменения цвета мочи произойти из-за физических нагрузок?
- 1.
 13.0.6 Может ли желтый цвет мочи говорить о наличии заболеваний?
13.0.6 Может ли желтый цвет мочи говорить о наличии заболеваний?
Изменения цвета мочи могут свидетельствовать о различных заболеваниях или быть следствием употребления определенных продуктов. Узнайте, какие изменения являются нормой, а какие могут быть признаком патологии.
В процессе мочеиспускания цвет мочи может быть различным, и в большинстве случаев это нормальное явление, связанное с уровнем гидратации организма или приемом определенных продуктов. Однако, порой изменения цвета мочи могут свидетельствовать о наличии заболевания.
Основной цвет мочи — желтый, который обусловлен наличием пигмента урохрома. Уровень желтого пигмента в моче может варьироваться в зависимости от общего здоровья человека, а также от приема определенных продуктов, таких как морковь или буряк. Однако, увеличение концентрации пигментов в моче может вызвать ее окраску в более темные или насыщенные цвета.
В то же время, некоторые заболевания мочевыделительной системы могут вызвать изменения в цвете мочи. Для того чтобы понять, являются ли такие изменения патологическими, необходимо обратиться к врачу и пройти соответствующее обследование.
Для того чтобы понять, являются ли такие изменения патологическими, необходимо обратиться к врачу и пройти соответствующее обследование.
Физиологические причины изменения цвета мочи
Изменение цвета мочи может быть связано с физиологическими причинами. Это значит, что цвет мочи может изменяться без заболевания или других серьезных проблем со здоровьем.
- Потребление жидкостей. Когда вы употребляете большое количество воды или других жидкостей, цвет мочи становится светлым. Это связано с тем, что большое количество жидкости смывает из организма различные вещества, которые могут окрашивать мочу.
- Употребление определенных продуктов. Некоторые продукты могут оказывать влияние на цвет мочи. Например, употребление свеклы, моркови, голубики или аспарагуса может окрасить мочу в красный, оранжевый или синий цвет соответственно.
- Физические упражнения. Когда вы занимаетесь спортом, ваше тело может образовывать больше солей, которые могут окрашивать мочу в темный цвет.
 Это не является серьезной проблемой здоровья и обычно проходит само по себе.
Это не является серьезной проблемой здоровья и обычно проходит само по себе.
Если вы заметили изменение цвета мочи и не обнаружили других симптомов, вероятнее всего, это связано с физиологическими причинами и не является поводом для беспокойства. Однако, если вы обнаружите другие симптомы, такие как частые мочеиспускание или боль при мочеиспускании, обратитесь к врачу для диагностики и лечения.
Желтый цвет мочи: норма или отклонение?
Желтый цвет мочи является одним из наиболее распространенных и естественных цветов, который обусловлен содержанием уробилина в моче. Уробилин это природный пигмент, который образуется в печени в процессе распада гемоглобина, и потом выводится из организма через мочевыделительную систему.
Интенсивность желтого цвета мочи может варьироваться в зависимости от уровня гидрации организма, наличия витаминов, питательных элементов и многих других факторов. Тем не менее, желтый цвет мочи может также указывать на наличие патологий в организме.
- Норма: Если желтый цвет мочи светлый, то это обычно свидетельствует о хорошей гидрации организма и нормальной функции почек.
- Отклонение: Если желтый цвет мочи насыщенный или даже оранжевый, то это может быть следствием отсутствия достаточного количества жидкости в организме, либо наличия патологии, такой как гепатит, желтуха или декомпенсированная форма цирроза печени.
Таким образом, желтый цвет мочи не всегда является показателем наличия патологий, но в некоторых случаях может свидетельствовать о проблемах в организме. Если желтый цвет мочи насчитывается насыщенным несколько дней подряд, следует обратиться за консультацией к врачу.
Влияние пищевых продуктов на цвет мочи
Цвет мочи может меняться в зависимости от различных факторов, включая пищевые продукты, которые мы употребляем. Организм нашего тела может обрабатывать и утилизировать питательные вещества и добавки, которые содержатся во многих продуктах, что может повлиять на итоговый цвет мочи.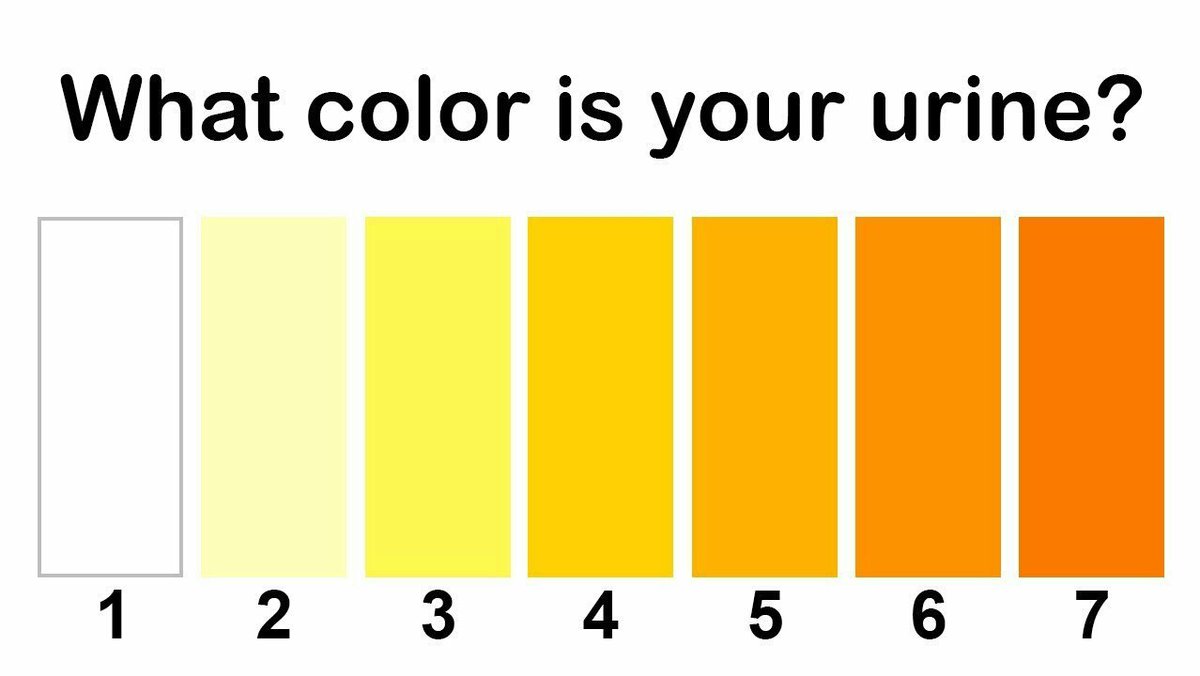
Например, употребление большого количества бобов, свеклы или черники может привести к изменению цвета мочи на красный или розовый. Это происходит из-за наличия в этих продуктах цветящих пигментов, таких как антоцианы, которые попадают в мочу и меняют ее цвет.
В то же время, употребление большого количества витамина С, который содержится в таких продуктах, как апельсины, киви или зеленый перец, может изменить цвет мочи на ярко желтый или даже оранжевый. Это происходит из-за того, что кислород витамина С окисляет пигменты, содержащиеся в моче, и они становятся более яркими.
- Другие продукты, которые могут повлиять на цвет мочи, включают:
- мясо и другие белковые продукты, которые могут изменить цвет мочи на темно-желтый или золотистый из-за концентрации уромуксовой кислоты;
- большое количество воды, которое может разбавить цвет мочи, сделав его более светлым и бесцветным;
- крепкий чай или кофе, которые могут повысить уровень кислотности и обесцветить мочу.

Важно помнить, что изменение цвета мочи на фоне употребления определенных продуктов обычно является временным и не говорит о наличии заболеваний.
Различные оттенки красного цвета мочи: что это значит?
Часто люди обращают внимание на цвет своей мочи и могут удивиться, если обнаруживают, что он красный или красно-бурого цвета. На самом деле, такой цвет мочи может быть вызван несколькими причинами, включая патологические и неопасные факторы.
- Питательные красители: Употребление красных продуктов, таких как свекла, може вызвать красный окрас мочи. Это не является признаком заболевания и может проходити самостоятельно.
- Кровь в моче: Если моча красная и при этом обнаруживается следы крови, это может быть вызвано проблемами с почками, мочевыми путями, мочевого пузыря или простаты. Этот симптом требует обращения к врачу для диагностики причин и назначения лечения.
- Лекарства: Некоторые лекарства, такие как Нифедипин, Рифампин или Нитрофурантоин, могут вызвать красный цвет мочи.
 Это может быть временным или неизмененным пока вы принимаете лекарство.
Это может быть временным или неизмененным пока вы принимаете лекарство.
Если вы заметили, что ваша моча стала красного, красно-бурого или другого необычного цвета, это может быть признаком заболевания или неопасный фактор. В таких случаях, всегда лучше посоветоваться с врачом для выяснения причин изменения цвета мочи и назначения необходимого лечения.
Связь цвета мочи с уровнем гидрации организма
Цвет мочи может быть связан с различными факторами, одним из которых является уровень гидрации организма. Если человек употребляет достаточное количество воды и других жидкостей, его моча будет светлой и прозрачной.
Если же человек не получает достаточно жидкости, его моча может стать темной и насыщенной цветом. Это связано с тем, что почки выделяют мочу более концентрированной, чем при нормальной гидрации. Кроме того, если организм испытывает дегидрацию, моча может содержать большее количество солей и других веществ, что также может влиять на ее цвет.
Прозрачная моча обычно является признаком достаточного уровня гидрации, однако существуют и другие факторы, которые могут влиять на цвет мочи. Например, употребление некоторых продуктов может вызвать изменение цвета мочи в более насыщенный или яркий. Также некоторые лекарства могут влиять на цвет мочи и вызывать его изменение.
Например, употребление некоторых продуктов может вызвать изменение цвета мочи в более насыщенный или яркий. Также некоторые лекарства могут влиять на цвет мочи и вызывать его изменение.
В любом случае, если цвет мочи вызывает беспокойство или меняется слишком резко и длительное время, следует обратиться к врачу. Это может быть признаком различных заболеваний, в том числе и заболеваний почек.
Зеленый цвет мочи: что это значит?
Иногда при посещении туалета мы замечаем, что цвет мочи не обычный. Например, она может быть зеленого оттенка. Что это означает?
Зеленый цвет мочи может быть вызван:
- Приемом некоторых лекарственных препаратов, например, антибиотиков или витаминов группы В.
- Распадом красных кровяных телец, происходящим в моче, если вы страдаете от порфирии.
- Инфекционными заболеваниями мочевыводящей системы.
- Наличием желчных пигментов в моче, что может быть при заболеваниях печени или желчных путей.
Если вы заметили, что у вас зеленая моча, обратитесь к врачу, чтобы:
- Узнать причину изменения цвета мочи.

- Получить рекомендации по лечению, если необходимо.
Помните, что частые изменения цвета мочи без явной причины могут быть симптомами серьезных заболеваний.
Оттенок коричневого цвета мочи: возможны ли причины кроме заболеваний?
В целом, коричневый цвет мочи указывает на повышенное содержание билирубина, который обычно образуется в результате распада красных кровяных клеток. Однако, такой оттенок мочи может быть вызван не только заболеваниями печени, но также и вводом различных химических веществ, которые могут иметь бурый или коричневый оттенок.
Например, определенные лекарства, такие как лекарства от мигрени, антибиотики или слабительные, могут влиять на цвет мочи. Кроме того, некоторые пищевые продукты, такие как свекла или рябина, могут придать моче коричневый оттенок.
Важно отметить, что если коричневый оттенок мочи присутствует несколько дней и сопровождается другими симптомами, такими как боль в боку или низадреберье, жжение при мочеиспускании или повышенная температура тела, необходимо обратиться к врачу, чтобы проверить наличие заболевания.
Сине-зеленый цвет мочи: когда нужно обратиться к врачу?
Сине-зеленый цвет мочи может стать причиной беспокойства у большинства людей. Этот необычный цвет может быть связан со многими факторами, такими как употребление определенных продуктов питания, лекарств или наличие болезней. Если вы заметили, что ваша моча стала сине-зеленого цвета, то нужно обратиться к врачу для диагностики.
Первым шагом, когда вы заметили изменения в цвете мочи, должно быть признание того, исключив ли вы из рациона продукты сине-зеленой окраски, такие как щавель, артишок, синие ягоды и так далее. Если да, то велика вероятность, что изменения цвета мочи связаны с вашим питанием и ничего не требуется, кроме как изменить свой рацион. Однако, если вы не уверены в причине изменения цвета мочи, то вам нужно обратиться к врачу для более тщательной диагностики.
Более серьезные причины изменения цвета мочи могут включать заболевания почек, лечение раковых опухолей химиотерапией, цистит и другие инфекции мочевых путей. Некоторые лекарства, такие как фенотиазины, хлорохин и метиленовый синий могут также привести к изменению цвета мочи.
Некоторые лекарства, такие как фенотиазины, хлорохин и метиленовый синий могут также привести к изменению цвета мочи.
Если вы обнаружили изменение цвета мочи, а также другие симптомы, такие как болезненное мочеиспускание, ощущение жжения или боль во время мочеиспускания или выбросы мочи, то вам нужно незамедлительно обратиться к врачу. Это может быть признаком наличия болезни и требовать быстрого диагностического и лечебного вмешательства.
Черный цвет мочи: что он может означать для здоровья человека
Цвет мочи может быть важным показателем состояния здоровья, и черный цвет мочи может быть признаком некоторых серьезных заболеваний. Он может являться индикатором наличия крови или меланина в моче.
Наличие крови в моче (гематурия) может быть признаком различных состояний, включая инфекции, поражения почек или мочевыводящих путей, а также онкологические заболевания. Кровь в моче может быть ярко-красного цвета, коричневого и, в редких случаях, черного цвета.
Меланинурия, когда меланин выделяется с мочой и придает ей черный цвет, может быть признаком нарушений пигментации или заболевания кожи, таких как меланома или другие виды рака кожи. Также черный цвет мочи может быть связан с приемом некоторых лекарств и добавок.
Если вы заметили черный цвет мочи, важно посетить врача для диагностики причины. Врач может назначить анализы крови, мочи и другие исследования, чтобы определить причину черного цвета мочи и наличия других изменений в красном кровяном составе.
Медицинские специалисты не рекомендуют пренебрегать предупреждающими сигналами, такими как изменение цвета мочи. Это может быть предупреждением о серьезных проблемах со здоровьем, и раннее обращение за медицинской помощью может помочь избежать осложнений и снизить риски развития болезней.
Гематурия: симптомы и причины появления крови в моче
Что такое гематурия?
Гематурия – это наличие крови в моче. Это один из наиболее частых признаков заболеваний мочеполовой системы. Гематурия может быть микроскопической, когда кровь обнаруживается только при анализе мочи, или брутто, когда кровь видна невооруженным глазом. Обычно гематурия это признак какой-либо патологии, поэтому требуется проведение соответствующих обследований.
Это один из наиболее частых признаков заболеваний мочеполовой системы. Гематурия может быть микроскопической, когда кровь обнаруживается только при анализе мочи, или брутто, когда кровь видна невооруженным глазом. Обычно гематурия это признак какой-либо патологии, поэтому требуется проведение соответствующих обследований.
Какие могут быть причины гематурии?
Причины гематурии могут быть различными. Это может быть заболевание почек, мочевого пузыря или мочеиспускательного канала, инфекция мочеполовой системы, онкология, травма, камни и другие факторы. Гематурия может сопровождаться такими симптомами, как боль при мочеиспускании, повышение температуры тела, боли в животе и мочеиспускательном канале.
Когда нужно обратиться к врачу?
Если у вас появились симптомы гематурии, то необходимо немедленно обратиться к врачу. Выполнение дополнительных анализов и обследований помогут установить причину данного симптома и начать своевременное лечение. Самолечение может привести к негативным последствиям, которые будут сложнее устранить в будущем.
- Гематурия – это признак заболеваний мочеполовой системы.
- Причиной гематурии может быть заболевание почек, мочевого пузыря или мочеиспускательного канала, инфекция мочеполовой системы, онкология, травма, камни и другие факторы.
- Симптомы гематурии могут сопровождаться болями в области живота и мочеиспускательного канала, повышением температуры тела.
- При появлении симптомов гематурии необходимо обратиться к врачу, провести обследования и начать своевременное лечение.
Как правильно собрать анализ мочи для диагностики заболеваний
Подготовка к сдаче анализа мочи
Перед сдачей анализа мочи необходимо некоторое время воздерживаться от приема мочегонных и цветящих напитков, а также от употребления богатых белками продуктов. Важно соблюдать гигиенические требования и не забывать о тщательном мытье внешних половых органов перед сбором анализа.
Сбор анализа мочи
Сбор анализа мочи следует проводить в специально предназначенный для этого контейнер. Обязательно нужно следить за его чистотой, чтобы исключить возможное загрязнение искажающее результаты анализа.
Обязательно нужно следить за его чистотой, чтобы исключить возможное загрязнение искажающее результаты анализа.
- Сбор мочи проводится утром с первой порции мочи;
- Необходимо показать точность весов и объема контейнера на весах (желательно провести эту процедуру самостоятельно перед сбором анализа).
- Собранную мочу нужно доставить в лабораторию не позднее, чем через 2 часа после ее сбора.
Диагностика заболеваний по результатам анализа мочи
Результаты анализа мочи могут указывать на различные заболевания опорно-двигательного, мочевыводящего или расстройствами эндокринной системы. Например, белок в моче может указывать на разные заболевания (например, налет на языке говорит об острых инфекциях дыхательных путей), кровь в моче может свидетельствовать о нарушениях работы органов мочеполовой системы, а этаноловая кислота – о гиперпролактинемии.
В общем, правильно собранная моча позволяет вовремя обнаружить заболевания и начать лечение, что способствует быстрому выздоровлению пациента. Если у вас есть подозрения на какое-либо заболевание мочеполовой системы, обязательно обратитесь к урологу и проведите анализ мочи.
Если у вас есть подозрения на какое-либо заболевание мочеполовой системы, обязательно обратитесь к урологу и проведите анализ мочи.
Видео по теме:
Вопрос-ответ:
Какой цвет мочи является нормой?
Обычно цвет мочи варьируется от светло-желтого до средне-желтого. Нормальный цвет мочи обусловлен наличием пигмента урокрома, который образуется при распаде гемоглобина и выходит вместе с мочой. Однако нормальный цвет мочи может быть немного разным в разных условиях: например, в случае увеличения потребления жидкости цвет мочи может быть более светлым, а при потере жидкости красным или коричневым.
Какие заболевания могут изменять цвет мочи?
Многие заболевания могут привести к изменению цвета мочи: от гепатита, до инфекций мочевыводящих путей и опухолей мочевого пузыря. Красные и коричневые тона мочи могут свидетельствовать о наличии крови в моче. Синюю или зеленую мочу можно наблюдать при приеме определенных лекарственных препаратов или у взрослых при нарушении процесса метаболизма треонина.
Красные и коричневые тона мочи могут свидетельствовать о наличии крови в моче. Синюю или зеленую мочу можно наблюдать при приеме определенных лекарственных препаратов или у взрослых при нарушении процесса метаболизма треонина.
Могут ли изменения цвета мочи быть связаны с диетой?
Да, некоторые продукты могут изменять цвет мочи. Например, после употребления красной свеклы цвет мочи становится красным, а после употребления спаржи – зеленым или синим. Реже, но иногда еду с яркими пигментами, такую как морковь, могут привести к изменению цвета мочи.
Какие признаки должны навести на мысль о возможной патологии при изменении цвета мочи?
Если изменения цвета мочи сочетаются с другими симптомами, например, боли в животе, большим количеством пены в моче, частым мочеиспусканием или другими необычными признаками, следует обратиться к врачу. Если нет других симптомов – стоит следить за течением процесса. В случае, если изменения сохраняются или усиливаются, также следует обратиться к врачу.
Могут ли изменения цвета мочи произойти из-за физических нагрузок?
Да, иногда усиленные физические нагрузки могут привести к появлению красноватого или коричневого оттенка мочи. Это происходит из-за нарушения цепей связанных с кровообращением в организме.
Может ли желтый цвет мочи говорить о наличии заболеваний?
Вообще желтый цвет мочи является нормальным, если он не слишком насыщенный или темный. Однако, иногда высокая концентрация пигмента может свидетельствовать о заболеваниях печени. В этом случае, обратиться к врачу стоит, если цвет мочи сохраняется долгое время, сопровождается постоянной жаждой, болью в правом подреберье, слабостью и головокружением.
Алкаптонурия — NHS
Алкаптонурия, или болезнь черной мочи, является очень редким наследственным заболеванием, которое препятствует полному расщеплению в организме двух строительных блоков белка (аминокислот), называемых тирозином и фенилаланином.
Это приводит к накоплению в организме химического вещества, называемого гомогентизиновой кислотой.
Это может окрасить мочу и части тела в темный цвет и со временем привести к ряду проблем со здоровьем.
Аминокислоты обычно расщепляются в ходе ряда химических реакций. Но при алкаптонурии образующееся попутно вещество, гомогентизиновая кислота, не может далее расщепляться.
Это связано с тем, что фермент, который обычно расщепляет его, не работает должным образом. Ферменты – это белки, которые вызывают химические реакции.
Одним из самых ранних признаков заболевания являются темные пятна на подгузниках, так как гомогентизиновая кислота окрашивает мочу в черный цвет при контакте с воздухом в течение нескольких часов.
Если этот признак пропущен или не замечен у младенца или ребенка, расстройство может оставаться незамеченным до совершеннолетия, так как другие заметные симптомы обычно отсутствуют, пока человеку не исполнится от 20 до 30 лет.
Признаки и симптомы у взрослых
В течение многих лет гомогентизиновая кислота медленно накапливается в тканях по всему телу.
Он может образовываться практически в любой области тела, включая хрящи, сухожилия, кости, ногти, уши и сердце. Он окрашивает ткани в темный цвет и вызывает широкий спектр проблем.
Суставы и кости
Когда человек с алкаптонурией достигает 30 лет, у него могут начаться проблемы с суставами.
Как правило, у них возникают боли в пояснице и скованность, за которыми следуют боли в коленях, бедрах и плечах. Они похожи на ранние симптомы остеоартрита.
Со временем хрящ — прочная и гибкая ткань, встречающаяся по всему телу, — может стать хрупкой и сломаться, что приведет к повреждению суставов и позвоночника. Могут потребоваться операции по замене сустава.
Глаза и уши
У многих людей появляются коричневые или черные пятна на белках глаз.
Еще одним признаком алкаптонурии у многих взрослых является утолщение ушного хряща. Хрящ также может выглядеть синим, серым или черным. Это называется охроноз.
Ушная сера может быть черной или красновато-коричневой.
Алкаптонурия может вызывать появление темных пятен на белках глаз.
Алкаптонурия может утолщать ушной хрящ и придавать ему сине-черный вид.
Кожа и ногти
Алкаптонурия может привести к обесцвечиванию пота, который может испачкать одежду и вызвать у некоторых людей появление синих или черных пятен на коже. Ногти также могут стать голубоватыми или коричневатыми.
Изменения цвета кожи наиболее заметны на участках, подверженных воздействию солнца и в местах расположения потовых желез – на щеках, лбу, в подмышечных впадинах и в области половых органов.
Затрудненное дыхание
Если кости и мышцы вокруг легких становятся жесткими, это может помешать расширению грудной клетки и привести к одышке или затрудненному дыханию.
Проблемы с сердцем, почками и предстательной железой
Отложения гомогентизиновой кислоты вокруг сердечных клапанов могут привести к их сужению, отвердению и почернению. Кровеносные сосуды также могут стать жесткими и ослабнуть.
Это может привести к болезни сердца и может потребовать замены сердечного клапана.
Отложения также могут привести к образованию камней в почках, мочевом пузыре и простате.
Как наследуется алкаптонурия
Каждая клетка тела содержит 23 пары хромосом. Они несут гены, которые вы унаследовали от своих родителей.
Одна из каждой пары хромосом наследуется от каждого родителя, что означает (за исключением половых хромосом) в каждой клетке есть две копии каждого гена.
Ген, вовлеченный в алкаптонурию, представляет собой ген HGD. В нем содержатся инструкции по созданию фермента, называемого гомогентизатоксидазой, который необходим для расщепления гомогентизиновой кислоты.
Чтобы у вас развилась алкаптонурия, вам нужно унаследовать две копии неисправного гена HGD (по одной от каждого родителя). Шансы на это невелики, поэтому заболевание встречается очень редко.
Родители человека с алкаптонурией часто сами являются носителями только одной копии неисправного гена, что означает, что у них не будет никаких признаков или симптомов заболевания.
Как лечить алкаптонурию
Алкаптонурия — это пожизненное заболевание.
Лекарство под названием нитизинон используется для замедления прогрессирования алкаптонурии у взрослых.
Обезболивающие и изменение образа жизни могут помочь вам справиться с симптомами.
Нитизинон
Нитизинон снижает уровень гомогентизиновой кислоты в организме. Его предлагают в Национальном центре алкаптонурии, лечебном центре для всех пациентов с алкаптонурией на базе Королевской университетской больницы Ливерпуля.
Узнайте о Национальном центре алкаптонурии и лечении нитизиноном на веб-сайте Общества алкаптонурии. Ваш врач или диетолог оценит и посоветует вам об этом.
Упражнения
Если алкаптонурия вызывает боль и скованность, вы можете подумать, что упражнения усугубят ваши симптомы. Но регулярные легкие упражнения действительно могут помочь, нарастив мышечную массу и укрепив суставы.
Упражнения также помогают снять стресс, похудеть и улучшить осанку, что может облегчить ваши симптомы.
Но избегайте упражнений, дающих дополнительную нагрузку на суставы, таких как бокс, футбол и регби. Легкие упражнения, такие как йога и пилатес, могут помочь на ранних стадиях, тогда как езда на велосипеде, ходьба и плавание могут больше подходить для тяжелой алкаптонурии.
Легкие упражнения, такие как йога и пилатес, могут помочь на ранних стадиях, тогда как езда на велосипеде, ходьба и плавание могут больше подходить для тяжелой алкаптонурии.
Ваш врач общей практики или физиотерапевт может помочь вам разработать подходящий план упражнений для выполнения дома. Важно следовать этому плану, так как есть риск, что неправильные упражнения могут повредить ваши суставы.
Обезболивающее
Поговорите с врачом об обезболивающих и других методах обезболивания.
Найдите советы по управлению уровнем боли с помощью 10 способов уменьшить боль.
Эмоциональная поддержка
Диагноз алкаптонурия поначалу может сбивать с толку. Как и многие люди с хроническими заболеваниями, те, кто узнает, что у них алкаптонурия, могут чувствовать тревогу или депрессию.
Но есть люди, с которыми можно поговорить и которые могут помочь. Поговорите со своим врачом общей практики, если вы чувствуете, что вам нужна поддержка, чтобы справиться с болезнью. Вы также можете посетить веб-сайт AKU Society, благотворительной организации, предлагающей поддержку пациентам, их семьям и лицам, осуществляющим уход.
Поговорите со своим врачом общей практики, если вы чувствуете, что вам нужна поддержка, чтобы справиться с болезнью. Вы также можете посетить веб-сайт AKU Society, благотворительной организации, предлагающей поддержку пациентам, их семьям и лицам, осуществляющим уход.
Хирургия
Иногда может потребоваться хирургическое вмешательство, если суставы повреждены и нуждаются в замене, или если сердечные клапаны или сосуды затвердели.
Ваш врач может порекомендовать:
- замену тазобедренного сустава
- замену коленного сустава
- Замена аортального клапана
Прогноз
Люди с алкаптонурией имеют нормальную продолжительность жизни. Однако со временем у них появятся такие симптомы, как боль и потеря подвижности в суставах и позвоночнике, что может повлиять на качество жизни.
Работа и выполнение напряженной физической активности, как правило, становятся очень трудными, и в конечном итоге вам могут понадобиться средства передвижения, такие как инвалидное кресло, чтобы передвигаться.
Посетите веб-сайт AKU Society для получения дополнительной информации и поддержки.
Предоставление вашей информации
Если вы или ваш ребенок страдаете алкаптонурией, ваша медицинская бригада передаст соответствующую информацию о пациенте в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать лучшие способы профилактики и лечения этого заболевания. Вы можете отказаться от регистрации в любое время.
Узнайте больше о реестре NCARDRS на GOV.UK
Последняя проверка страницы: 10 марта 2022 г.
Срок следующего рассмотрения: 10 марта 2025 г.
Рак почки: причины, симптомы и диагностика
Почки представляют собой два бобовидных органа, каждый размером с кулак. Они расположены в животе по обе стороны от позвоночника. Почки отфильтровывают отходы из вашей крови и производят мочу. Существуют различные виды рака, которые могут поражать почки.
По оценкам Национального института рака (NCI), в 2021 году в США было диагностировано более 76 000 новых случаев рака почки, что составляет около 4 процентов всех новых случаев рака, диагностированных в этом году.
В то время как заболеваемость раком почки, по-видимому, увеличивается, NCI также отмечает неуклонное снижение уровня смертности от этого рака. Возможно, это связано с более ранним обнаружением, а также с новыми методами лечения.
Читайте дальше, чтобы узнать важные факты о раке почки, которые вы можете обсудить со своим врачом, включая возможные симптомы, причины, методы лечения и многое другое.
Рак почки обычно не вызывает никаких симптомов на ранних стадиях, когда новообразование небольшое. По мере прогрессирования рака симптомы могут включать:
- постоянная боль в спине, особенно под ребрами
- кровь в моче
- боль в пояснице
- шишка на боку или в пояснице
- утомляемость
- рецидивирующая лихорадка
- потеря аппетита
- необъяснимая потеря веса
- анемия
Хотя существует множество факторов риска развития рака почки, конкретных известных причин не существует.
Что есть известно об эволюции рака почки, так это то, что он подобен развитию всех видов рака — в том, что он начинается с аномальных клеток в организме, которые растут и превращаются в опухоли.
Раки также получили свои имена в честь места, где они впервые появились. Таким образом, при раке почки эти аномальные клетки сначала развиваются в почках и могут распространиться на другие части тела.
По данным Центров по контролю и профилактике заболеваний (CDC), курение является наиболее распространенным фактором риска развития рака почки. Другие возможные факторы риска рака почки могут включать:
- ожирение
- гипертонию
- семейный анамнез рака почки
- пожилой возраст
- мужчина
- длительный прием нестероидных противовоспалительных препаратов (НПВП)
- наличие хронической болезни почек (ХБП)
- наличие длительного гепатита С
- наличие камней в почках
- Серповидно-клеточная анемия
- Воздействие токсинов на рабочем месте, таких как трихлорэтилен, гербициды и асбест
Существует также несколько наследственных состояний, которые могут увеличить риск развития рака почки. К ним относятся болезнь фон Гиппеля-Линдау, наследственный папиллярный почечно-клеточный рак и туберозный склероз.
Несколько типов рака могут поражать почки:
Почечно-клеточная карцинома (ПКР)
ПКР также известна как почечно-клеточная аденокарцинома. По данным Американского онкологического общества (ACS), 9 из 10 случаев рака почки относятся к этому типу, что делает ПКР наиболее распространенным типом рака почки. Он начинается в той части почки, которая фильтрует кровь, и обычно поражает одну опухоль в одной почке.
По данным Американского онкологического общества (ACS), 9 из 10 случаев рака почки относятся к этому типу, что делает ПКР наиболее распространенным типом рака почки. Он начинается в той части почки, которая фильтрует кровь, и обычно поражает одну опухоль в одной почке.
Чаще всего поражает мужчин в возрасте от 50 до 70 лет.
Светлоклеточный почечно-клеточный рак
Этот подтип ПКР составляет примерно 7 из 10 случаев ПКР. Это называется «прозрачная клетка» из-за бледного или прозрачного внешнего вида клеток в лаборатории.
Несветлоклеточный почечно-клеточный рак
Этот подтип ПКР встречается реже и не выглядит прозрачным под микроскопом. Несветлоклеточный почечно-клеточный рак включает два типа: папиллярный ПКР и хромофобный ПКР.
Рак почечной лоханки
Рак почечной лоханки начинается в той части почки, где собирается моча.
Саркома почки
Хотя саркома почки встречается не так часто, это тип рака почки, который начинается в соединительной ткани или кровеносных сосудах.
Опухоль Вильмса
Опухоль Вильмса считается несветлоклеточным ПКР. Это наиболее распространенный тип рака почки у детей в возрасте до 5 лет, а также у некоторых взрослых.
Типы рака почки, которые считаются редкими, могут включать:
- ПКР собирательных трубок
- мультилокулярный кистозный ПКР
- ПКР, ассоциированный с нейробластомой
- Медуллярная карцинома
- Муцинозная тубулярная и веретеноклеточная карцинома
Диагноз рака почки требует сбора анамнеза и физического осмотра. Ваш врач будет искать вздутие живота или шишку в животе. У мужчин врач может также обнаружить расширенную, перекрученную вену или варикоцеле в мошонке.
Некоторые диагностические тесты, которые можно использовать для выявления рака почки, включают:
Анализ мочи
Анализ мочи может позволить вашему врачу определить наличие крови в моче. Он также может выявить другие признаки инфекции. Раковые клетки также могут быть обнаружены таким образом.
Общий анализ крови
Почки вырабатывают гормон эритропоэтин, который стимулирует выработку эритроцитов. Общий анализ крови может выявить высокое количество эритроцитов, что указывает на полицитемию. Полицитемия возникает, когда организм перепроизводит эритроциты, что может привести к сгущению крови и потенциально привести к другим осложнениям.
Анализы биохимии крови
Анализы биохимии крови могут помочь определить, насколько хорошо функционируют ваши почки. Рак почки также может влиять на уровень некоторых химических веществ в крови, таких как ферменты печени и кальций.
УЗИ брюшной полости и почек
УЗИ брюшной полости позволяет определить размер и форму почек. Если опухоль присутствует, она может выявить ее размер и консистенцию. Иногда УЗИ может пропустить небольшие образования или небольшие камни в почках, поэтому может быть использован другой визуализирующий тест.
Почечная ангиография (аретериограмма)
В ходе этого исследования врач вводит катетер через крупную артерию в ноге или в паху к почечной артерии. В артерию введут специальный краситель. После того, как краситель будет введен, они сделают серию рентгеновских снимков. Это поможет вашему врачу подробно увидеть кровоснабжение ваших почек. При наличии опухоли можно увидеть кровоснабжение опухоли.
В артерию введут специальный краситель. После того, как краситель будет введен, они сделают серию рентгеновских снимков. Это поможет вашему врачу подробно увидеть кровоснабжение ваших почек. При наличии опухоли можно увидеть кровоснабжение опухоли.
Внутривенная пиелограмма
В ходе этого теста медицинский работник введет специальный краситель в одну из ваших вен. Краситель позволяет более четко увидеть ваши почки с помощью рентгеновских лучей. Этот тест может помочь вашему врачу найти опухоль или обструкцию.
Компьютерная томография брюшной полости
Компьютерная томография — это неинвазивное исследование, в котором используются рентгеновские лучи для создания изображений поперечного сечения вашего тела. Он позволяет просматривать:
- кости
- мышцы
- жир
- органы
- кровеносные сосуды
С его помощью можно определить, распространился ли рак за пределы почки.
Для определения распространения рака почки также можно использовать следующие тесты:
- МРТ брюшной полости
- сканирование костей
- рентген грудной клетки
- ПЭТ
- КТ грудной клетки
рак распространился. Все эти факторы также учитываются при определении вариантов лечения.
Все эти факторы также учитываются при определении вариантов лечения.
Стадия рака почки определяется на основании следующих факторов:
- Стадия I: Рак почки стадии I ограничен почкой. На этой стадии опухоль составляет менее 7 сантиметров (см) в диаметре.
- Стадия II: На этой стадии опухоль может быть больше 7 см в одной почке или распространиться на жировую ткань или ткани почки. Рак не распространился на лимфатические узлы или другие органы.
- Стадия III: Опухоль может быть любого размера и может распространяться на кровеносные сосуды. Он не распространился на лимфатические узлы или другие органы.
- Стадия IV: На стадии IVa опухоль может распространиться на надпочечники, близлежащие лимфатические узлы или соседние органы. Обозначение стадии IVb указывает на то, что рак распространился или дал метастазы в отдаленные лимфатические узлы и органы.
Лечение рака почки направлено на удаление опухоли из организма. Обычно это делается хирургическим путем. Операция может быть радикальной или консервативной.
Обычно это делается хирургическим путем. Операция может быть радикальной или консервативной.
Однако метастатический рак почки — рак почки, который распространился на другие части тела — нельзя лечить только хирургическим путем. После того, как хирургическим путем будет удалено максимально возможное количество опухоли, могут потребоваться другие методы лечения. Они могут включать иммунотерапию, таргетную терапию и лучевую терапию.
Радикальная нефрэктомия
Радикальная нефрэктомия — это хирургическая процедура, при которой удаляется почка. Весь орган удаляется вместе с некоторыми окружающими тканями и лимфатическими узлами. Также может быть удален надпочечник. Операция может быть выполнена через большой разрез или с помощью лапароскопа, который состоит из тонкой трубки с крошечной камерой на одном конце.
Консервативная нефрэктомия
Консервативная нефрэктомия удаляет только опухоль, лимфатические узлы и некоторые окружающие ткани. Часть почки остается. Это также известно как нефронсберегающая нефрэктомия. Опухолевые клетки также можно разрушить замораживанием, которое называется криохирургией, или радиочастотной абляцией, при которой применяется тепло.
Это также известно как нефронсберегающая нефрэктомия. Опухолевые клетки также можно разрушить замораживанием, которое называется криохирургией, или радиочастотной абляцией, при которой применяется тепло.
Лучевая терапия
Лучевая терапия может использоваться для повреждения или разрушения раковых клеток с помощью волн высокой энергии. Это может остановить их рост и распространение. Облучение часто проводится для нацеливания на раковые клетки, которые могут остаться после операции. Это считается местным лечением, что означает, что оно часто используется только для определенной области тела.
Химиотерапия
Химиотерапия — это химическая лекарственная терапия, используемая для лечения рака. Он нацелен на быстрорастущие раковые клетки и влияет на весь организм. Это может быть рекомендовано врачом, если рак распространился или дал метастазы из почек в другие части тела.
Иммунотерапия
Иммунотерапия — это специальное лечение, которое помогает вашей собственной иммунной системе распознавать раковые клетки и более эффективно бороться с раком. Примеры иммунотерапии, используемой для лечения рака почки, включают пембролизумаб (Кейтруда) и ниволумаб (Опдиво).
Примеры иммунотерапии, используемой для лечения рака почки, включают пембролизумаб (Кейтруда) и ниволумаб (Опдиво).
Таргетные препараты
Таргетные препараты предназначены для блокирования определенных аномальных сигналов, присутствующих в клетках рака почки. Они могут помочь остановить образование новых кровеносных сосудов для снабжения раковых клеток питательными веществами. Примеры таргетных препаратов включают:
- акситиниб (Инлита)
- ленватиниб (Ленвима)
- пазопаниб (Вотриент)
- сорафениб (Нексавар)
- сунитиниб (Сутент)
Клинические испытания
Клинические испытания могут предложить дополнительные возможности для пациентов с раком почки. Они проверяют варианты лечения, которые еще не были одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) для конкретного диагноза. Клинические испытания могут предоставить дополнительную возможность для людей, которые не добились успеха с другими вариантами.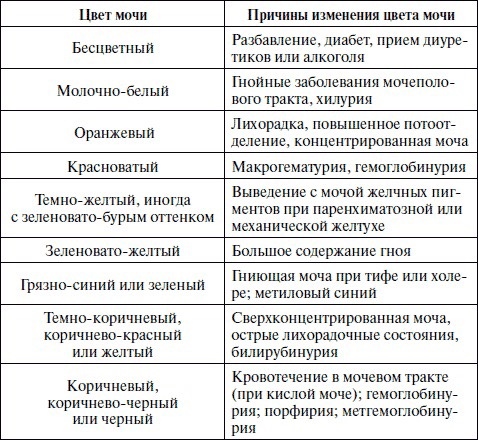
В некоторых случаях клинические испытания могут покрываться страховкой или оплачиваться спонсором, который покрывает расходы участников.
Многие современные методы лечения рака также начинались как клинические испытания. Если вы заинтересованы в участии в клинических испытаниях по лечению рака почки, обратитесь к своему врачу или найдите клинические испытания рядом с вами.
Прогноз для людей с раком почки различается. Это зависит от того, как быстро рак пойман и как он реагирует на лечение.
Приблизительно 65 процентов случаев рака почки и почечной лоханки диагностируются до того, как они распространились. Рак может распространяться или метастазировать в другую почку. Однако, скорее всего, он распространится на легкие. Метастатический рак труднее поддается лечению.
Рак почки также может осложняться:
- высоким кровяным давлением
- высоким уровнем кальция в крови
- перепроизводством эритроцитов
- проблемами с печенью
Выживаемость при раке почки выше, когда условие лечили на ранних стадиях. Например, ACS сообщает, что наблюдаемая пятилетняя выживаемость при раке почки 1 стадии составляет 80 процентов. Имейте в виду, что наблюдаемые показатели выживаемости являются приблизительными. Они основаны на группах людей.
Например, ACS сообщает, что наблюдаемая пятилетняя выживаемость при раке почки 1 стадии составляет 80 процентов. Имейте в виду, что наблюдаемые показатели выживаемости являются приблизительными. Они основаны на группах людей.
Прогноз для человека с раком почки может зависеть от его возраста, общего состояния здоровья, других состояний здоровья, стадии рака на момент постановки диагноза и степени его распространения.
Здоровый образ жизни — лучший способ снизить риск развития рака почки. Конкретные шаги, которые вы можете предпринять для снижения риска, могут включать:
- отказ от курения
- сбалансированное питание
- поддержание здорового веса
- защита от химических токсинов на работе
- контроль артериального давления
Рак почки чаще всего начинается только с одной почки. Вы все еще можете испытывать ранние симптомы, такие как боль в спине или кровь в моче. Важно не отставать от ваших ежегодных визитов к врачу и сразу же консультироваться с врачом, если вы испытываете какие-либо необычные симптомы.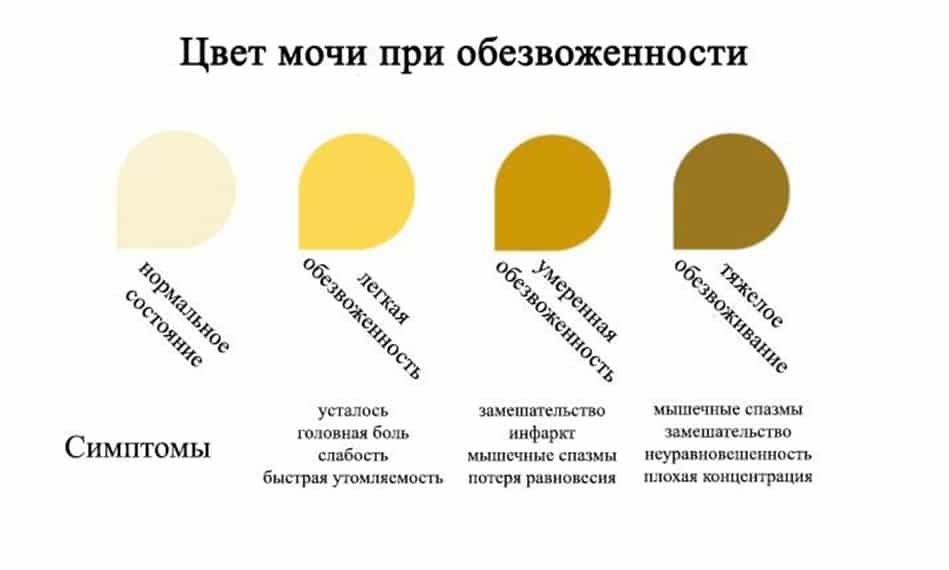


 Такая картина наблюдается при гепатитах. Временно измениться оттенок испражнений может после рентгеновского исследования с применением сульфата бария в качества контрастного компонента.
Такая картина наблюдается при гепатитах. Временно измениться оттенок испражнений может после рентгеновского исследования с применением сульфата бария в качества контрастного компонента.
 8 Сине-зеленый цвет мочи: когда нужно обратиться к врачу?
8 Сине-зеленый цвет мочи: когда нужно обратиться к врачу? 13.0.6 Может ли желтый цвет мочи говорить о наличии заболеваний?
13.0.6 Может ли желтый цвет мочи говорить о наличии заболеваний?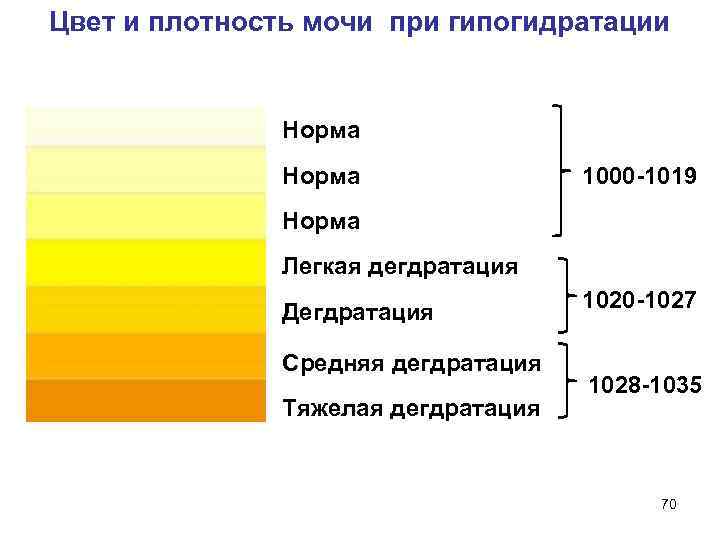 Это не является серьезной проблемой здоровья и обычно проходит само по себе.
Это не является серьезной проблемой здоровья и обычно проходит само по себе.
 Это может быть временным или неизмененным пока вы принимаете лекарство.
Это может быть временным или неизмененным пока вы принимаете лекарство.