Кортизол
Кортизол – гормон, образующийся в надпочечниках. Участвует в обмене белков, жиров, углеводов, в развитии стрессовых реакций.
Синонимы русские
Гидрокортизон.
Синонимы английские
Compound F, Cortisol, Hydrocortisone.
Метод исследования
Конкурентный твердофазный хемилюминесцентный иммуноферментный анализ.
Диапазон определения: 3 — 17500 нмоль/л.
Единицы измерения
Нмоль/л (наномоль на литр).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 12 часов перед сдачей крови.
- Исключить прием эстрогенов, андрогенов за 48 часов до исследования.
- Исключить физическое и эмоциональное перенапряжение в течение 24 часов до исследования.
- Не курить 3 часа сдачи крови.
Общая информация об исследовании
Кортизол – это гормон, который образуется в коре надпочечников. Он защищает организм от стресса, регулирует уровень артериального давления, участвует в обмене белков, жиров и углеводов.
Он защищает организм от стресса, регулирует уровень артериального давления, участвует в обмене белков, жиров и углеводов.
Выделение кортизола регулируется адренокортикотропным гормоном (АКТГ), вырабатывающимся в гипофизе – небольшой железе, находящейся на нижней части головного мозга. Концентрации АКТГ и кортизола в крови регулируются по методу обратной связи. Снижение концентрации кортизола повышает выработку АКТГ, в результате чего стимулируется производство этого гормона до момента, пока он не придет в норму. Повышение концентрации кортизола в крови, напротив, приводит к уменьшению выработки АКТГ.
Поэтому концентрация кортизола в крови может меняться при увеличении или уменьшении выделения как самого кортизола в надпочечниках, так и АКТГ в гипофизе, например при опухоли гипофиза, выделяющей АКТГ.
Снижение выработки кортизола может сопровождаться неспецифичными симптомами: похудением, слабостью, усталостью, снижением артериального давления, болью в животе. При сочетании сниженной продукции кортизола и сильного стресса иногда развивается адреналовый криз, который требует экстренной медицинской помощи.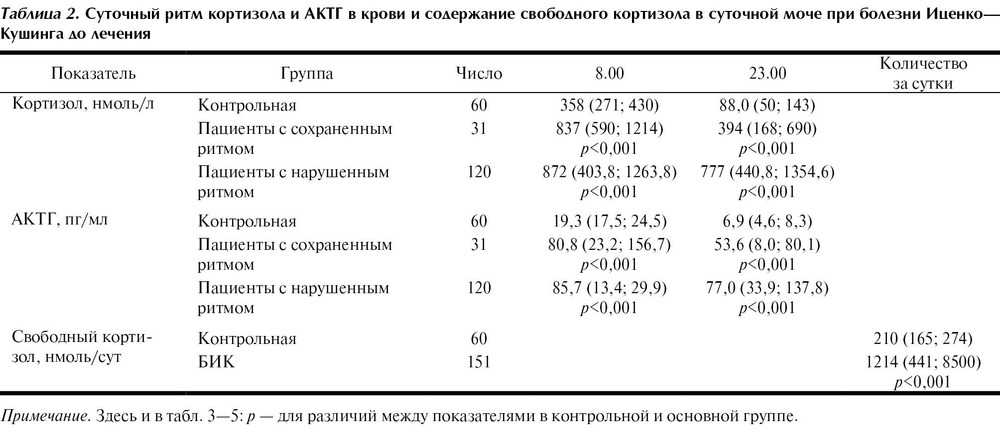
Избыток кортизола приводит к повышению артериального давления и уровня сахара в крови, к ожирению, истончению кожи и появлению фиолетовых растяжек по бокам живота.
Для чего используется исследование?
- Для диагностики синдрома или болезни Иценко – Кушинга и болезни Аддисона – серьезных эндокринологических заболеваний.
- Для оценки эффективности лечения синдрома или болезни Иценко – Кушинга и болезни Аддисона.
Когда назначается исследование?
- При подозрении на синдром или болезнь Иценко – Кушинга (симптомы: повышение артериального давления, ожирение, дистрофия мышц, растяжки на животе) или болезнь Аддисона (симптомы: слабость, усталость, пониженное артериальное давление, пигментация кожи).
- В случаях неэффективности попыток нормализовать повышенное артериальное давление.
- Через определенные промежутки времени, когда пациент лечится от синдрома/болезни Иценко – Кушинга или болезни Аддисона.

Что означают результаты?
Референсные значения
Для проб, взятых в утренние часы (6-10 часов): 166 — 507 нмоль/л.
Для проб, взятых в вечерние часы (16-20 часов): 73,8 — 291 нмоль/л.
В норме вечером уровень кортизола снижен и достигает максимума после пробуждения. Если человек часто работает в ночные смены или не соблюдает режим сна, то этот ритм может сбиться. Как правило, нарушен он и при болезни Иценко – Кушинга.
Повышенный или нормальный уровень кортизола в утренних пробах при отсутствии его снижения к вечеру позволяет предположить избыточную продукцию кортизола. Часто избыточное образование кортизола связано с повышенной продукцией АКТГ в гипофизе – болезнью Иценко – Кушинга. Обычно причиной этого является аденома гипофиза, а также опухоли, вырабатывающие АКТГ вне гипофиза.
Повышенная активность надпочечников и выработка ими избыточных количеств кортизола – синдром Иценко – Кушинга – может быть связан с доброкачественной или злокачественной опухолью надпочечников, а также с тем, что пациент длительное время принимает глюкокортикостероиды, как, например, при системной красной волчанке или бронхиальной астме.
Причины повышения уровня кортизола
- Болезнь Кушинга:
- аденома гипофиза,
- опухоли гипоталамуса – эндокринного органа, регулирующего работу гипофиза,
- АКТГ-вырабатывающие опухоли других органов (яичек, бронхов, яичников).
- Синдром Кушинга:
- доброкачественная или злокачественная опухоль надпочечников,
- гиперплазия (разрастание) коры надпочечников,
- кортизолвырабатывающие опухоли других органов.
- Ожирение.
- Гипертиреоз – повышение функции щитовидной железы.
Если количество кортизола в крови снижено и его уровень повышается после стимуляции АКТГ, вероятнее всего, проблема связана с недостаточной выработкой АКТГ гипофизом. Если после стимуляции АКТГ уровень кортизола не изменяется или повышается лишь слегка, то, очевидно, надпочечники повреждены. Патологию, связанную с недостаточной выработкой АКТГ или повреждением надпочечников, называют надпочечниковой (адреналовой) недостаточностью. Поражение надпочечников, при котором они не вырабатывают достаточного количества кортизола, – это болезнь Аддисона.
Поражение надпочечников, при котором они не вырабатывают достаточного количества кортизола, – это болезнь Аддисона.
Причины понижения уровня кортизола
- Болезнь Аддисона:
- поражение коры надпочечников, приводящее к снижению выработки кортизола,
- аутоиммунное поражение, т.е. то, которое возникает в результате образования антител к клеткам коры надпочечников,
- туберкулезное поражение.
- Врождённая гиперплазия (разрастание) надпочечников – адреногенитальный синдром.
- Сниженная продукция АКТГ в гипофизе, например, из-за опухоли головного мозга – краниофарингиомы.
- Гипотиреоз.
- Длительный прием кортикостероидов (дексаметазона, преднизолона), вызванный системными заболеваниями соединительной ткани, бронхиальной астмой.
Что может влиять на результат?
- Повышают уровень кортизола:
- беременность,
- стресс (травма, хирургическая операция),
- верошпирон, оральные контрацептивы, алкоголь, никотин.

- Понижают уровень кортизола:
- дексаметазон, преднизолон.
Важные замечания
- Взятие нескольких образцов за один день позволяет оценить суточный «ритм» кортизола. Даже при максимальных значениях в пределах нормы может быть выявлено, что к вечеру его уровень не снижается.
- Часто анализ проводится несколько раз с интервалом в пару дней для того, чтобы исключить влияние на результат стрессовых факторов.
- Если есть подозрение на болезнь Иценко – Кушинга, то обычно для анализа берется как кровь для определения уровня общего кортизола, так и моча для оценки содержания в ней свободного кортизола. Иногда применяется исследование слюны.
Также рекомендуется
- Кортизол в моче
- Альдостерон
- Адренокортикотропный гормон (АКТГ)
Кто назначает исследование?
Врач-терапевт, врач общей практики, врач-эндокринолог, врач-кардиолог.
Гормон стресса: как определить повышенный кортизол и что с этим делать
. И что делать, чтобы привести его в норму
Обновлено 31 октября 2022, 12:42
Shutterstock
Стресс невозможно выключить усилием воли. Еще в начале ХХ века русские физиологи во главе с академиком Иваном Павловым доказали, что это физиологический процесс. Его суть — в запуске целого каскада биохимических реакций, которыми в первую очередь управляет кортизол. Его так и называют: гормон стресса. Разбираемся, почему так важно отслеживать его уровень, и что делать, если он вышел из-под контроля.
Кортизол — один из гормонов, вырабатываемых корой надпочечников — парных секреторных органов, расположенных в верхней части почек.
Эволюционно его механизм активности был связан с продолжительным периодом борьбы организма с нехваткой пищи. Как следствие, ключевой функцией кортизола стала защита организма от внешних стрессов за счет регулирования артериального давления.
Кортизол вовлечен во многие жизненно важные механизмы. Вот лишь то немногое, что делает этот гормон:
Вот лишь то немногое, что делает этот гормон:
- принимает участие в обмене белков, углеводов и липидов;
- выполняет ряд регуляторных функций, например стимулирует выработку глюкозы из аминокислот печени и расщепление жиров для получения энергии;
- реагирует на воспалительные процессы в организме;
- участвует во многих обменных процессах, например помогает регулировать уровень сахара в крови;
- играет роль в процессе пробуждения после сна: когда вы просыпаетесь, уровень гормона повышается, достигая пика через 30 минут, а затем постепенно снижается в течение дня.
Как именно взаимосвязаны стресс и кортизол
Когда тело чувствует угрозу — неважно, физическую или психологическую, — мозг посылает сигнал в надпочечники, и в ответ они вырабатывают кортизол. Благодаря этому гормону улучшается концентрация внимания, усиливается кровообращение и синтез глюкозы — все это вкупе помогает организму выделять дополнительную энергию, чтобы успешно преодолевать стресс.
По сути, кортизол обеспечивает функционирование организма в стрессовой ситуации и помогает быстро принять решение «бить или бежать» — так формулируется старейший эволюционный механизм. Однако есть одна особенность: природой не предполагалось, что человек будет находиться в стрессовой ситуации длительное время. И потому запасы кортизола отнюдь не бесконечны.
Стресс в современных условиях — это не конкретная угроза жизни, как в древности. Это ежеминутное давление социума, включая сегодняшний медиашторм.
Shutterstock
Несмотря на всю пользу кортизола, современный наэлектризованный информационный и эмоциональный фон приводит к слишком частому и долгосрочному повышению его уровня, что наносит существенный урон как организму, так и внешности. Например, хронический стресс вызывает дисфункцию кортизола, что приводит к воспалению, депрессии и ускоренному старению клеток. Также кортизол в зашкаливающем количестве способен подстегнуть развитие остеопороза, мышечной дистрофии и снизить противоопухолевый иммунитет.
Софья МелкомянАкушер-гинеколог, репродуктолог, главный врач Клиники семейного здоровья и репродукции GM Clinic
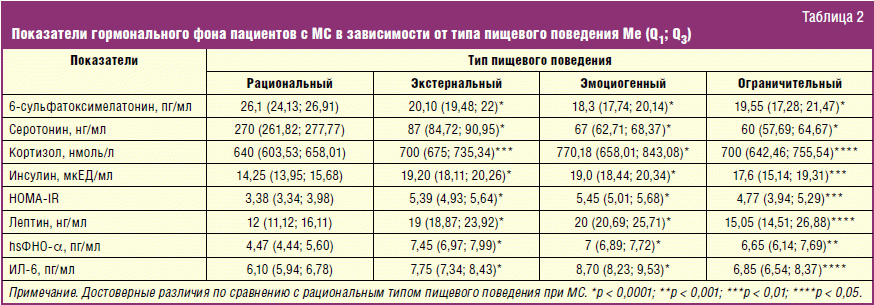
«Кортизол стоит в одном ряду со всеми остальными стрессовыми гормонами — адреналином и норадреналином. То есть при любом стрессе уровень этого гормона повышается. Его выброс в течение дня неравномерный — разный в утреннее, дневное и вечернее время. Также есть сезонные колебания уровня кортизола.
Если стресс разовый, то никаких вредных последствий в связи с повышением этого гормона нет. По сути, он является адаптативным — организм повышает его, чтобы осилить стрессовую или повышенную нагрузку, поднять работоспособность. Но если перенапряжение носит хронический характер, то тут уже начинаются осложнения, причем самые разные. Поскольку кортизол встроен в гормональную систему коррекции, получается, что его хронический избыток, который, как ни парадоксально, в конечном итоге может приводить к его же недостатку, может начинать проявляться негативно и дисбалансировать все системы организма.
Симптомокомплекс может быть самым разным, начиная от бессонницы и заканчивая отеками. У каждого это проявляется по-своему. Однако абсолютно у всех начинает стремительно снижаться качество жизни и возникать сопутствующие заболевания. Как следствие, это негативно влияет на здоровье, внешность и общее самочувствие».
Если представить себе гормональную систему в виде пирамиды, то в основании будет находиться кортизол, а на самой вершине — ценные половые гормоны, которые не только отвечают за продолжение рода, но и обеспечивают здоровье сосудов и соединительной ткани, крепость мышц, молодость и красоту кожи. Все эти гормоны вырабатываются из одного и того же субстрата. Когда его становится недостаточно, организм отказывается от производства половых гормонов и пускает все ресурсы на производство необходимого для выживания кортизола.
Если вы заметили, что стали быстрее уставать и труднее соображать, если в середине дня вас начинает ни с того ни с сего клонить в сон и наблюдается постоянный упадок сил, если у вас выпадают волосы, а либидо постепенно сходит на нет — это верные сигналы того, что вы столкнулись с синдромом обкрадывания, как его называют эндокринологи.
Shutterstock
Работает это так: все стероидные гормоны, в том числе кортизол и половые гормоны (тестостерон, эстроген и прогестерон), синтезируются из одних и тех же предшественников. Когда во время стресса потребности организма в кортизоле вырастают, а запасы этого гормона на фоне стресса истощаются, организм компенсирует нехватку кортизола снижением синтеза половых гормонов. Причина — выживание организма куда важнее его размножения.
Чем это чревато? Вы можете смотреться в зеркало и испытывать ощущение, что как будто постарели. На самом деле, это, увы, не иллюзия — все так и есть. Ничего не проходит без последствий для нашего тела. Даже при условии, что гормоны вернутся в норму, стресс может «распаковаться» негативными проявлениями в полной мере через 4–6 месяцев, а у кого-то и быстрее: могут усугубляться проблемы с кожей и волосами, обостряться хронические заболевания — и не только.
Наталья ТаныгинаВрач-эндокринолог Центра молекулярной диагностики CMD Перово ЦНИИ эпидемиологии Роспотребнадзора
«Избыток кортизола очень ярко отражается на внешности, так как этот гормон влияет на распределение подкожно-жировой клетчатки.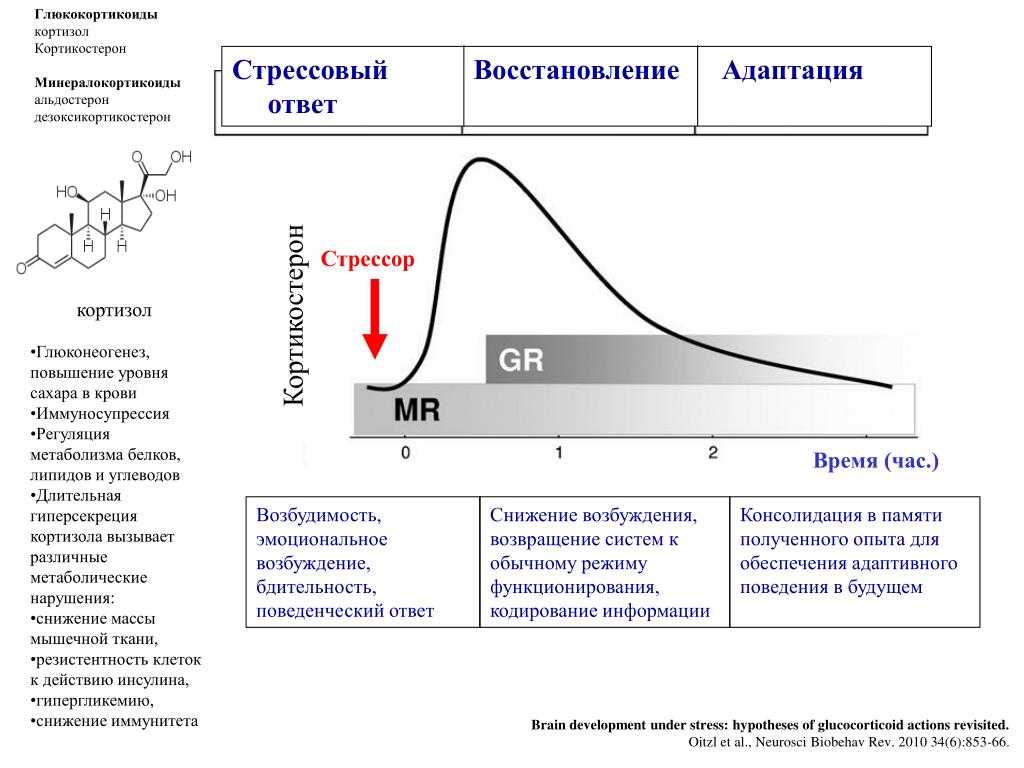 Будучи в избытке, он утончает кожу, отчего при наборе веса на ней образуются широкие бордовые растяжки. Такие люди попадают под наблюдение эндокринолога, проходят сложные обследования и получают лечение. В случае, когда подобных клинических проявлений нет, заподозрить повышение уровня кортизола очень сложно, а подтвердить гормонально — еще сложнее.
Будучи в избытке, он утончает кожу, отчего при наборе веса на ней образуются широкие бордовые растяжки. Такие люди попадают под наблюдение эндокринолога, проходят сложные обследования и получают лечение. В случае, когда подобных клинических проявлений нет, заподозрить повышение уровня кортизола очень сложно, а подтвердить гормонально — еще сложнее.
Дело в том, что этот гормон очень лабилен, его колебания в течение дня настолько велики, что для него существует две нормы: утренняя и вечерняя. Кроме того, у кортизола есть «контролер» в гипофизе, его уровень тоже должен быть измерен и изменен. В дополнение к этому часто проводится анализ суточной мочи на кортизол. И только если все эти параметры покажут нарушения, врач вправе диагностировать гиперкортицизм или гиперкортизолемию — то есть ощутимое увеличение уровня кортизола в организме».
Высокий кортизол: что делать?
Все до банального просто: возвращайтесь к режиму дня, спорту, правильному питанию. С каких именно шагов начать?
Shutterstock
- Нормализуйте сон.
 Если спать не по расписанию, то на следующий день человек в среднем съедает на 30% больше калорий. Спать нужное количество часов (у каждого оно свое) недостаточно, важны подходящие условия — максимальная темнота и прохлада в спальне, за 30–60 минут до сна убираем подальше гаджеты и выключаем телевизор и лэптоп.
Если спать не по расписанию, то на следующий день человек в среднем съедает на 30% больше калорий. Спать нужное количество часов (у каждого оно свое) недостаточно, важны подходящие условия — максимальная темнота и прохлада в спальне, за 30–60 минут до сна убираем подальше гаджеты и выключаем телевизор и лэптоп. - Добавьте антистресс-питание. Жирная рыба (сельдь, сардины, скумбрия, лосось, треска, дикая форель), фисташки, зеленые листовые овощи, ферментированные овощи, бананы, орехи и семена, авокадо, яйца, черника, брокколи и брюссельская капуста, черный шоколад, морская капуста. Исключите кофе, крепкий чай, алкоголь. Если не можете без чая и кофе, оставьте максимум две чашки в день.
- Восполняйте дефициты. Важны и витамины, и жирные кислоты, и микроэлементы. Это С, D и витамины группы В (при высоком кортизоле по результатам анализа витамин В5 противопоказан), хелатные формы магния, омега-3, хром, цинк, коллаген 1-го и 3-го типа, адаптогены: женьшень, элеутерококк, родиола (адаптогены противопоказаны при аутоиммунных заболеваниях, при истощении и гипертиреозе).

- Старайтесь расслабляться. Запишитесь на курс массажа, спа-процедуры. Дома можно принимать ванны с магнием.
Софья Мелкомян: «Какая здесь может быть профилактика? Первое — минимизировать негативное информационное воздействие и уходить от хронического стресса. Второе — нормализовать сон по количеству и качеству. Третье — стараться рационально и сбалансированно питаться. Также крайне важно добавлять физическую активность — очень хороши прогулки на свежем воздухе. Все это гарантированно позитивно влияет на стабилизацию кортизола.
Если же запустить этот вопрос, последствия могут быть самыми разными, и, увы, все они будут со знаком «минус». Это могут быть как психологические расстройства (депрессии), так и нарушения работы органов (хронические заболевания, нарушение пищевого поведения). На фоне гиперкортизолемии в зоне риска оказывается и сердечно-сосудистая система».
Мария ШиршаковаВрач-косметолог, дерматовенеролог, кандидат медицинских наук. Главный врач клиники Марии Ширшаковой
Главный врач клиники Марии Ширшаковой
«Хронический стресс приводит к изменению антиоксидантного потенциала организма — проще говоря, к более раннему старению. Если не устранить первопричину (высокий кортизол), любой эстетический результат от бьюти-процедур будет недолговечным.
Последовательность действий должна быть такой. Сначала делаем все для снижения гормона стресса. Опираясь на рекомендации лечащего врача, нужно пройти обследование, подобрать заместительную терапию и биодобавки для устранения существующих дефицитов. Это первостепенная задача. Затем убираем мышечную спастику — нейтрализуем чрезмерное напряжение в области челюстей. В этом отлично поможет лицевой массаж с акцентом на жевательные мышцы. Далее нужно поработать с овалом лица и «выставить» контур нижней челюсти, после чего зафиксировать получившийся результат в боковых пределах. В этом вопросе не обойтись без ультразвуковой подтяжки лица — это можно сделать, записавшись на сеанс на аппаратах Ulthera или Ultraformer. Следующий шаг — убираем заломы возле уголков рта: их еще называют «морщины марионетки» — это делается с помощью инъекций филлеров. Только после этого имеет смысл перейти к работе с качеством и гиперчувствительностью кожи. В этом помогут фотоомоложение, биоревитализация, мезотерапия и всевозможные уходы для лица.
Следующий шаг — убираем заломы возле уголков рта: их еще называют «морщины марионетки» — это делается с помощью инъекций филлеров. Только после этого имеет смысл перейти к работе с качеством и гиперчувствительностью кожи. В этом помогут фотоомоложение, биоревитализация, мезотерапия и всевозможные уходы для лица.
Какие еще процедуры, препараты и средства помогут отвоевать у повышенного кортизола душевное спокойствие и юный «экстерьер»
Из процедур
Капельницы с железом и глутатионом, плацентарная терапия «Лаеннек», биоревитализация, мезотерапия, микротоки, курс процедур на аппаратах Artistic & Co. (в салоне и в версии для домашнего использования).
Из косметики
Домашний уход подбирается по типу и состоянию кожи — это правило неизменно. Но так как во время стресса лицо теряет тонус и сияние, необходимо сделать ставку на антиоксидантные сыворотки. Мой выбор — CE ferulic от Skinceuticals и Power Serum от HydroPeptide. Хороши маски Black Rose Cream Mask от Sisley (мгновенно возвращает свежий вид тусклой коже) и Masque Gel от Arise (активизирует клеточный метаболизм, снимает отечность, способствует детоксикации).
Хороши маски Black Rose Cream Mask от Sisley (мгновенно возвращает свежий вид тусклой коже) и Masque Gel от Arise (активизирует клеточный метаболизм, снимает отечность, способствует детоксикации).
Из препаратов
Геморрагические капли «Лимфомиозот» курсом 8–14 дней. 15–20 капель растворяются в 100–150 мл воды и принимаются 2–3 раза в день. Успокаивают, избавляют от отеков, чистят лимфу. В их составе есть витамин D — особо важный элемент при стрессе. Перед употреблением обязательно проконсультируйтесь с лечащим врачом.
И самое главное: не заставляйте себя несмотря ни на что быть продуктивным. Самовнушения из разряда «я в порядке» не работают. Когда вы в стрессе, вы реагируете на него физиологически, хотите вы того или нет. Поэтому самое время начать относиться к себе гуманно. И помните: ваше здоровье — конечный ресурс, и оно вам еще понадобится».
Поделиться
Материалы к статье
Авторы
Теги
Юлия Самошкина
Вас может заинтересовать
Что это такое, функции, симптомы и уровни
Что такое кортизол?
Кортизол — это глюкокортикоидный гормон, который вырабатывается и выделяется вашими надпочечниками.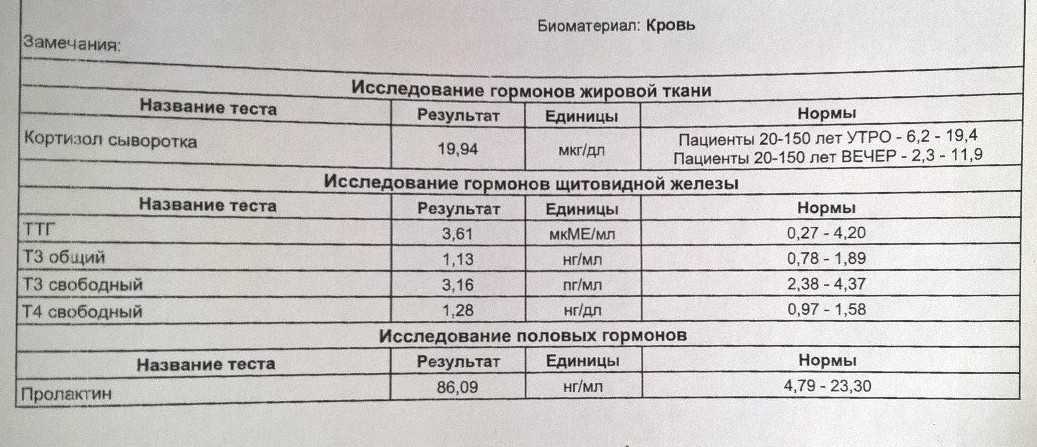
Гормоны — это химические вещества, которые координируют различные функции в вашем теле, передавая сообщения через вашу кровь к вашим органам, коже, мышцам и другим тканям. Эти сигналы сообщают вашему телу, что и когда делать.
Глюкокортикоиды представляют собой разновидность стероидных гормонов. Они подавляют воспаление во всех тканях вашего тела и контролируют обмен веществ в мышцах, жире, печени и костях. Глюкокортикоиды также влияют на циклы сна-бодрствования.
Ваши надпочечники, также известные как надпочечники, представляют собой маленькие железы треугольной формы, расположенные над каждой из двух почек. Они являются частью вашей эндокринной системы.
Кортизол является важным гормоном, который влияет почти на каждый орган и ткань вашего тела. Он играет множество важных ролей, в том числе:
- Регулирование реакции организма на стресс.
- Помогает контролировать использование организмом жиров, белков и углеводов или метаболизм.
- Подавление воспаления.

- Регуляция артериального давления.
- Регуляция уровня сахара в крови.
- Помогает контролировать цикл сна и бодрствования.
Ваше тело постоянно контролирует уровень кортизола, чтобы поддерживать постоянный уровень (гомеостаз). Уровень кортизола выше нормы или ниже нормы может нанести вред вашему здоровью.
Является ли кортизол гормоном стресса?
Кортизол широко известен как «гормон стресса». Тем не менее, он имеет много важных эффектов и функций во всем организме, помимо регулирования реакции организма на стресс.
Также важно помнить, что с биологической точки зрения существует несколько различных видов стресса, в том числе:
- Острый стресс : Острый стресс возникает, когда вы подвергаетесь внезапной опасности в течение короткого периода времени. Например, едва избежать автомобильной аварии или погони за животным — ситуации, вызывающие острый стресс.
- Хронический стресс : Хронический (длительный) стресс возникает, когда вы испытываете постоянные ситуации, которые вызывают разочарование или тревогу.
 Например, тяжелая или разочаровывающая работа или хроническое заболевание могут вызвать хронический стресс.
Например, тяжелая или разочаровывающая работа или хроническое заболевание могут вызвать хронический стресс. - Травматический стресс : Травматический стресс возникает, когда вы переживаете опасное для жизни событие, которое вызывает страх и чувство беспомощности. Например, экстремальное погодное явление, такое как торнадо, война или сексуальное насилие могут вызвать травматический стресс. В некоторых случаях эти события могут привести к посттравматическому стрессовому расстройству (ПТСР).
Ваш организм вырабатывает кортизол, когда вы испытываете любой из этих видов стресса.
Что кортизол делает с моим телом?
Почти все ткани вашего тела имеют глюкокортикоидные рецепторы. Из-за этого кортизол может воздействовать почти на все системы органов вашего тела, включая:
- Нервную систему.
- Иммунная система.
- Сердечно-сосудистая система.
- Дыхательная система.
- Половые системы (женские и мужские).

- Опорно-двигательный аппарат.
- Покровная система (кожа, волосы, ногти, железы и нервы).
В частности, кортизол влияет на ваше тело следующим образом:
- Регулирование стресса вашего тела ответ : Во время стресса ваше тело может вырабатывать кортизол после высвобождения своих гормонов «бей или беги», таких как адреналин, поэтому вы продолжаете оставаться в состоянии повышенной готовности. Кроме того, кортизол вызывает высвобождение глюкозы (сахара) из печени для быстрого получения энергии во время стресса.
- Регуляция обмена веществ : Кортизол помогает контролировать использование организмом жиров, белков и углеводов для получения энергии.
- Подавление воспаления : Кортизол может повышать иммунитет, ограничивая воспаление. Однако, если у вас постоянно высокий уровень кортизола, ваше тело может привыкнуть к слишком большому количеству кортизола в крови, что может привести к воспалению и ослаблению иммунной системы.

- Регулирование кровяного давления : Точный способ, которым кортизол регулирует кровяное давление у людей, неясен. Однако повышенный уровень кортизола может вызвать высокое кровяное давление, а уровень кортизола ниже нормы может вызвать низкое кровяное давление.
- Повышение и регулирование уровня сахара в крови : В нормальных условиях кортизол уравновешивает действие инсулина, гормона, вырабатываемого поджелудочной железой, для регулирования уровня сахара в крови. Кортизол повышает уровень сахара в крови, высвобождая запасенную глюкозу, в то время как инсулин снижает уровень сахара в крови. Хронически высокий уровень кортизола может привести к постоянному высокому уровню сахара в крови (гипергликемия). Это может вызвать диабет 2 типа.
- Помощь в контроле цикла сна и бодрствования : В обычных условиях у вас более низкий уровень кортизола вечером, когда вы ложитесь спать, и пиковый уровень утром непосредственно перед пробуждением.
 Это говорит о том, что кортизол играет важную роль в инициации бодрствования и играет роль в циркадном ритме вашего тела.
Это говорит о том, что кортизол играет важную роль в инициации бодрствования и играет роль в циркадном ритме вашего тела.
Оптимальный уровень кортизола необходим для жизни и поддержания некоторых функций организма. Если у вас постоянно высокий или низкий уровень кортизола, это может оказать негативное влияние на ваше общее состояние здоровья.
Как мой организм контролирует уровень кортизола?
В вашем организме есть сложная система регулирования уровня кортизола.
Ваш гипоталамус, небольшая область вашего мозга, участвующая в гормональной регуляции, и ваш гипофиз, крошечная железа, расположенная под вашим мозгом, регулируют выработку кортизола в ваших надпочечниках. Когда уровень кортизола в вашей крови падает, ваш гипоталамус высвобождает кортикотропин-рилизинг-гормон (CRH), который направляет гипофиз на выработку адренокортикотропного гормона (АКТГ). Затем АКТГ стимулирует надпочечники к выработке и высвобождению кортизола.
Чтобы иметь оптимальный уровень кортизола в организме, гипоталамус, гипофиз и надпочечники должны функционировать должным образом.
Какие тесты могут проверить уровень кортизола?
Медицинские работники могут измерить уровень кортизола с помощью анализов крови, мочи (моча) или слюны (слюна). Они определят, какой тест лучше всего подходит в зависимости от ваших симптомов.
Каков нормальный уровень кортизола?
Уровень кортизола в крови, моче и слюне обычно достигает максимума рано утром и снижается в течение дня, достигая самого низкого уровня около полуночи. Этот шаблон может измениться, если вы работаете в ночную смену и спите в разное время дня.
Для большинства тестов, измеряющих уровень кортизола в крови, нормальные диапазоны:
- С 6:00 до 8:00: от 10 до 20 микрограммов на децилитр (мкг/дл).
- Около 16:00: от 3 до 10 мкг/дл.
Нормальные диапазоны могут варьироваться от лаборатории к лаборатории, время от времени и от человека к человеку. Если вам нужно пройти тест на уровень кортизола, ваш поставщик медицинских услуг интерпретирует ваши результаты и сообщит вам, нужно ли вам пройти дополнительное тестирование.
Что вызывает высокий уровень кортизола?
Ненормально высокий уровень кортизола (гиперкортизолизм) в течение длительного периода времени обычно считается синдромом Кушинга, который является редким заболеванием. Причины повышенного уровня кортизола и синдрома Кушинга включают:
- Прием большого количества кортикостероидных препаратов, таких как преднизолон, преднизолон или дексаметазон, для лечения других состояний.
- Опухоли, продуцирующие адренокортикотропный гормон (АКТГ). Они обычно находятся в гипофизе. Реже нейроэндокринные опухоли в других частях тела, например в легких, могут вызывать высокий уровень кортизола.
- Опухоли надпочечников или чрезмерный рост ткани надпочечников (гиперплазия), которые вызывают избыточную выработку кортизола.
Каковы симптомы высокого уровня кортизола?
Симптомы синдрома Кушинга зависят от того, насколько повышен уровень кортизола. Общие признаки и симптомы повышенного уровня кортизола включают:
- Увеличение веса, особенно лица и живота.

- Жировые отложения между лопатками.
- Широкие пурпурные растяжки на животе (животе).
- Мышечная слабость в плечах и бедрах.
- Высокий уровень сахара в крови, который часто переходит в диабет 2 типа.
- Высокое кровяное давление (гипертония).
- Чрезмерное оволосение (гирсутизм) у лиц женского пола при рождении.
- Слабые кости (остеопороз) и переломы.
Что вызывает низкий уровень кортизола?
Уровень кортизола ниже нормы (гипокортизолизм) считается недостаточностью надпочечников. Различают два типа надпочечниковой недостаточности: первичную и вторичную. К причинам надпочечниковой недостаточности относятся:
- Первичная недостаточность надпочечников : Первичная недостаточность надпочечников чаще всего вызывается аутоиммунной реакцией, при которой иммунная система атакует здоровые клетки надпочечников по неизвестной причине. Это называется болезнью Аддисона. Ваши надпочечники также могут быть повреждены в результате инфекции или потери крови в тканях (надпочечниковое кровоизлияние).
 Все эти ситуации ограничивают выработку кортизола.
Все эти ситуации ограничивают выработку кортизола. - Вторичная недостаточность надпочечников : Если у вас недостаточно активный гипофиз (гипопитуитаризм) или опухоль гипофиза, это может ограничивать выработку АКТГ. АКТГ сигнализирует вашим надпочечникам о выработке кортизола, поэтому ограниченный АКТГ приводит к ограниченной выработке кортизола.
Уровень кортизола может быть ниже нормы после прекращения лечения кортикостероидными препаратами, особенно если вы прекращаете их прием очень быстро после длительного периода использования.
Каковы симптомы низкого уровня кортизола?
Симптомы снижения уровня кортизола ниже нормы или надпочечниковой недостаточности включают:
- Усталость.
- Непреднамеренная потеря веса.
- Плохой аппетит.
- Низкое кровяное давление (гипотония).
Как снизить уровень кортизола?
Если у вас синдром Кушинга (очень высокий уровень кортизола), вам потребуется лечение для снижения уровня кортизола. Лечение обычно включает медикаментозное и/или хирургическое вмешательство. Вам также потребуется медицинская помощь, если у вас уровень кортизола ниже нормы.
Лечение обычно включает медикаментозное и/или хирургическое вмешательство. Вам также потребуется медицинская помощь, если у вас уровень кортизола ниже нормы.
В целом, есть несколько повседневных вещей, которые вы можете делать, чтобы снизить уровень кортизола и поддерживать его на оптимальном уровне, в том числе:
- Получите качественный сон : Хронические проблемы со сном, такие как обструктивное апноэ во сне, бессонница или работа в ночную смену, связаны с повышенным уровнем кортизола.
- Регулярные физические упражнения : Несколько исследований показали, что регулярные физические упражнения помогают улучшить качество сна и уменьшить стресс, что со временем может помочь снизить уровень кортизола.
- Научитесь ограничивать стресс и модели мышления, вызывающие стресс : Зная о своем образе мышления, дыхании, частоте сердечных сокращений и других признаках напряжения, вы сможете распознать стресс, когда он начинается, и предотвратить его ухудшение.

- Упражнения на глубокое дыхание : Контролируемое дыхание помогает стимулировать парасимпатическую нервную систему, систему «отдыха и пищеварения», которая помогает снизить уровень кортизола.
- Развлекайтесь и смейтесь : Смех способствует выбросу эндорфинов и подавляет кортизол. Участие в хобби и веселых мероприятиях также может способствовать хорошему самочувствию, что может снизить уровень кортизола.
- Поддерживать здоровые отношения : Отношения являются важным аспектом нашей жизни. Напряженные и нездоровые отношения с близкими или коллегами могут вызывать частый стресс и повышать уровень кортизола.
Когда мне следует обратиться к врачу по поводу уровня кортизола?
Если у вас появились симптомы синдрома Кушинга или надпочечниковой недостаточности, обратитесь к своему лечащему врачу.
Если вас беспокоит ваш ежедневный уровень стресса, поговорите со своим врачом о шагах, которые вы можете предпринять, чтобы минимизировать стресс и сохранить здоровье.
Записка из клиники Кливленда
Кортизол — это важный гормон, который влияет на несколько аспектов вашего тела. Хотя есть несколько вещей, которые вы можете сделать, чтобы попытаться ограничить стресс и, следовательно, управлять уровнем кортизола, иногда аномально высокий или низкий уровень кортизола находится вне вашего контроля.
Если вы испытываете симптомы высокого или низкого уровня кортизола, такие как увеличение или потеря веса и высокое или низкое кровяное давление, соответственно, важно связаться с вашим поставщиком медицинских услуг. Они могут провести несколько простых тестов, чтобы определить, ответственны ли ваши надпочечники или гипофиз за ваши симптомы.
Диагностика, симптомы, лечение и что это такое
Обзор
Нейроэндокринная опухоль: диагностика, симптомы, лечение и что это такое
Что такое нейроэндокринная опухоль (НЭО)?
Нейроэндокринные опухоли — это группа необычных опухолей, которые начинаются в специализированных клетках нейроэндокринной системы. Эти клетки сочетают в себе черты нервных клеток и эндокринных клеток, продуцирующих гормоны. Они связывают вашу эндокринную систему, которая управляет вашими гормонами, и вашу нервную систему. Нейроэндокринные клетки разбросаны по всему телу.
Эти клетки сочетают в себе черты нервных клеток и эндокринных клеток, продуцирующих гормоны. Они связывают вашу эндокринную систему, которая управляет вашими гормонами, и вашу нервную систему. Нейроэндокринные клетки разбросаны по всему телу.
НЭО имеет несколько типов и подтипов с симптомами, которые могут быть ошибочно приняты за другие менее серьезные состояния. Когда-то считавшийся редким раком, все больше и больше людей получают диагноз NET благодаря улучшенным диагностическим тестам, которые быстрее выявляют NET. Ранняя диагностика и лечение продолжают увеличивать число людей, годами живущих с НЭО.
Как работают нейроэндокринные клетки?
Нейроэндокринные клетки действуют как дорожные полицейские, следящие за оживленными перекрестками и сообщающие водителям, когда нужно остановиться и поехать. Как и они, эндокринные клетки отслеживают сигналы нервной системы. Когда они получают сигнал, ваши клетки приказывают эндокринной системе вырабатывать гормоны. Гормоны — это химические вещества, которые координируют различные функции организма, сообщают вашему телу, что и когда делать.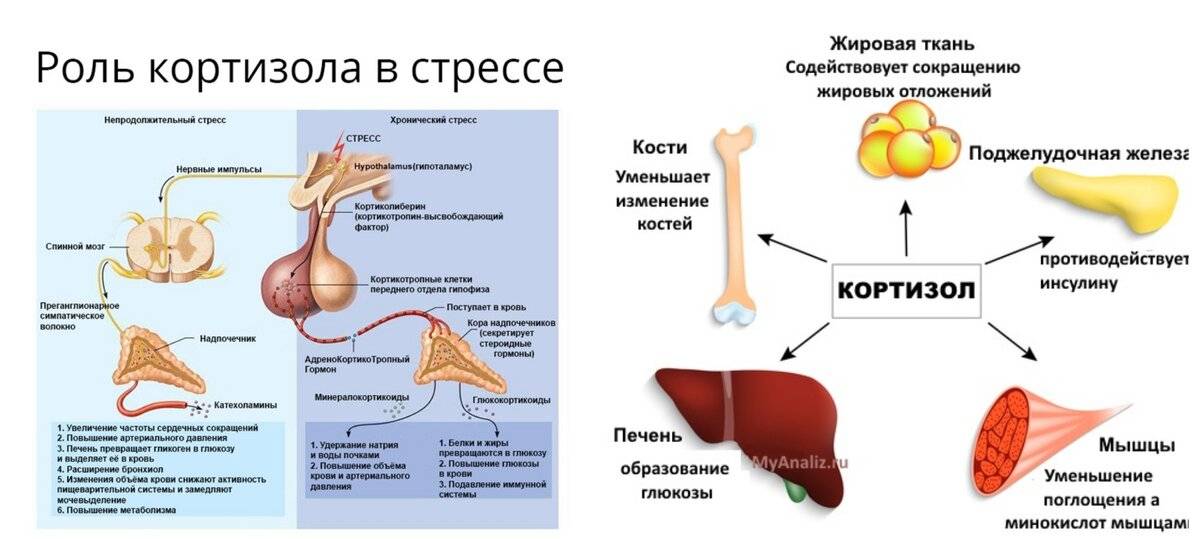
Но ваши нейроэндокринные клетки делают больше, чем просто следят за сигналами и запускают поток гормонов. Они также производят и выделяют гормоны, которые контролируют деятельность органа, в котором они расположены. Например, нейроэндокринные клетки в кишечнике (пищеварительной системе) вырабатывают гормоны, которые стимулируют выработку пищеварительных соков и координируют работу мышц, перемещающих пищу по кишечнику.
Нейроэндокринные опухоли возникают, когда ваши эндокринные клетки начинают бесконтрольно делиться и размножаться, в конечном итоге становясь опухолями, которые могут поражать органы, в которых расположены клетки.
Какие существуют типы нейроэндокринных опухолей?
Нейроэндокринные опухоли классифицируются как первичные или вторичные опухоли. Первичная опухоль — это рак, который не распространился на другие части тела. Вторичная опухоль — это сеть, которая распространилась, как правило, на лимфатические узлы в лимфатической системе, печень или кости.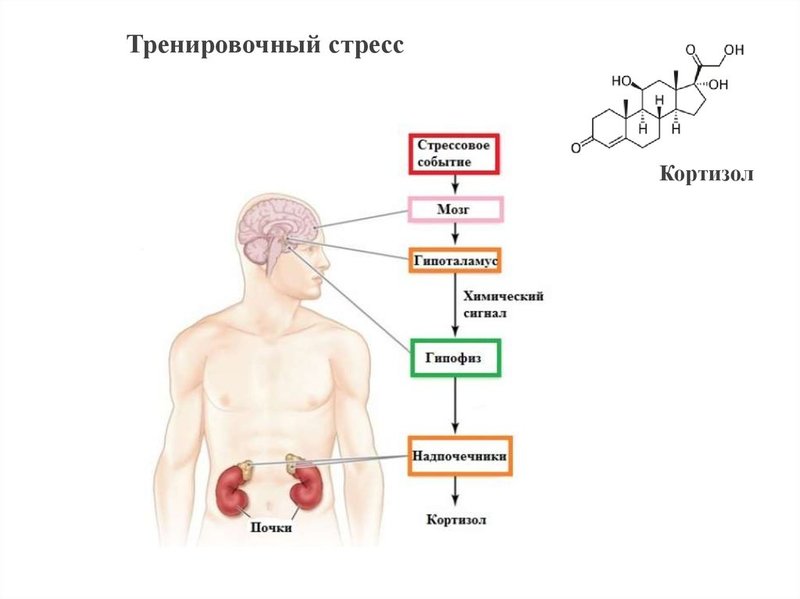
Типы NET основаны на их расположении. Например, нейроэндокринная опухоль в кишечнике — это нейроэндокринная опухоль желудочно-кишечного тракта. Вот наиболее распространенные типы первичных нейроэндокринных опухолей:
- Желудочно-кишечный тракт. НЭО чаще всего развиваются в желудочно-кишечном тракте, особенно в толстой кишке (20%), тонкой кишке (19%) и аппендиксе (4%). Желудочно-кишечный тракт играет центральную роль в переваривании пищи и жидкости, а также в переработке отходов. НЭО желудочно-кишечного тракта раньше называли карциноидными опухолями.
- Легкие. Легкие являются вторым наиболее частым местом расположения НЭО. Около 30% НЭО возникают в бронхиальной системе, которая несет воздух в легкие. НЭО легких также раньше называли карциноидными опухолями.
- Поджелудочная железа. Приблизительно 7% НЭО могут развиваться в поджелудочной железе, грушевидной железе, расположенной в брюшной полости между желудком и позвоночником.
 НЭО поджелудочной железы (ПНЭО), которые раньше назывались опухолями островковых клеток, составляют около 7% всех случаев рака поджелудочной железы.
НЭО поджелудочной железы (ПНЭО), которые раньше назывались опухолями островковых клеток, составляют около 7% всех случаев рака поджелудочной железы.
Кого поражают эти опухоли?
Нейроэндокринные опухоли могут развиться почти у любого человека, включая детей, но НЭО очень редко встречаются у детей, подростков и молодых людей. Средний возраст при постановке диагноза составляет от 50 до 60 лет. Вероятность развития нейроэндокринных опухолей у женщин несколько выше, чем у мужчин.
Насколько распространено это состояние?
Нейроэндокринные опухоли поражают примерно 5 из 100 000 человек. Каждый год диагностируется более 12 000 новых случаев, и сегодня в США проживает до 125 000 человек с этими опухолями.
Симптомы и причины
Каковы симптомы нейроэндокринных опухолей?
Симптомы нейроэндокринной опухоли зависят от локализации раковых клеток. При этом состояние, называемое карциноидным синдромом, является симптомом нейроэндокринной карциномы желудочно-кишечного тракта (ЖКТ) и НЭО легких. Как и при многих формах рака, не все симптомы означают, что у вас рак. Поговорите со своим лечащим врачом, если заметите изменения в своем организме, похожие на симптомы, перечисленные ниже.
Как и при многих формах рака, не все симптомы означают, что у вас рак. Поговорите со своим лечащим врачом, если заметите изменения в своем организме, похожие на симптомы, перечисленные ниже.
Что такое карциноидный синдром?
Карциноидный синдром возникает, когда НЭО вырабатывают больше гормонов, чем вам нужно. Менее чем у 10% людей с НЭО развивается карциноидный синдром. Дискомфортная гиперемия головы и шеи является наиболее частым и ранним симптомом карциноидного синдрома. Другие симптомы:
- Спазмы в животе и диарея.
- Жирные какашки с неприятным запахом.
- Отек или припухлость стоп и голеней. Это также может быть симптомом сердечной недостаточности.
- Свистящее дыхание и одышка.
- Некоторые люди могут потерять интерес к сексу или иметь эректильную дисфункцию.
- Желтуха, когда кожа и белки глаз становятся желтыми.
Что вызывает нейроэндокринные опухоли?
Исследователи не знают, что вызывает рост клеток, вызывающий НЭО. Однако они связывают НЭО с наследственными синдромами, в том числе:
Однако они связывают НЭО с наследственными синдромами, в том числе:
- Множественная эндокринная неоплазия типа 1 (МЭН1): это состояние вызывает гиперактивность щитовидной железы, паращитовидных желез или надпочечников или образование опухолей.
- Множественная эндокринная неоплазия 2 типа (МЭН2): это состояние вызывает гиперактивность поджелудочной железы, гипофиза или паращитовидной железы или образование опухолей.
- Синдром фон Хиппеля-Линдау: это редкое заболевание, при котором доброкачественные опухоли растут в различных частях тела.
- Нейрофиброматоз типа 1: это редкое заболевание, при котором опухоли растут на коже и нервах, поражая глаза и другие части тела.
- Комплекс туберозного склероза: симптомы этого состояния включают эпилепсию, аутизм или задержку развития, а также родимые пятна на коже в раннем детстве.
Диагностика и тесты
Как диагностируются нейроэндокринные опухоли?
Поставщики медицинских услуг диагностируют НЭО на основании типа НЭО, который, по их мнению, у вас может быть. Например, они могут использовать эндоскопическую ультрасонографию для диагностики нейроэндокринной системы поджелудочной железы. Наиболее часто используемые тесты включают:
Например, они могут использовать эндоскопическую ультрасонографию для диагностики нейроэндокринной системы поджелудочной железы. Наиболее часто используемые тесты включают:
- Биопсия: Поставщики медицинских услуг проводят биопсию для получения клеток, жидкостей, тканей или новообразований для исследования под микроскопом.
- Биопсия центральной иглы. Медицинские работники используют тонкую иглу и шприц для извлечения жидкости и ткани из образований, которые выглядят ненормально.
- Анализ мочи: Поставщики проверяют вашу мочу на наличие признаков заболеваний.
- Биохимические тесты: Эти тесты измеряют количество или активность определенного фермента или белка в образцах крови, мочи или тканей.
- Компьютерная томография (КТ): при КТ используется серия рентгеновских лучей и компьютер для создания трехмерных изображений мягких тканей и костей.
- Магнитно-резонансная томография (МРТ): это безболезненный тест, в котором используется большой магнит, радиоволны и компьютер для получения очень четких изображений органов и структур вашего тела.

- Позитронно-эмиссионное сканирование (ПЭТ): Медицинские работники вводят в ваше тело радиоактивный индикатор для выявления ранних признаков рака.
Существуют ли степени нейроэндокринных опухолей?
Да, поставщики медицинских услуг используют систему оценок для составления плана лечения. Они учитывают такие факторы, как скорость деления ваших раковых клеток и то, выглядят ли ваши раковые клетки больше как здоровые клетки, чем как раковые клетки, если смотреть под микроскопом. Понимание процесса постановки и оценки может быть полезной информацией, когда вы и ваш врач обсуждаете планы лечения.
Что такое оценки NET?
- Степень 1 (опухоль низкой степени злокачественности): эти клетки делятся с низкой скоростью и медленно растут.
- Степень 2 (опухоль промежуточной степени): эти клетки делятся со средней скоростью.
- Степень 3 (опухоль высокой степени злокачественности): эти клетки быстро делятся и, следовательно, быстро растут.

НЭО также оцениваются по степени дифференциации. Это:
- Высокодифференцированная нейроэндокринная опухоль: Ваши клетки больше похожи на здоровые клетки, чем на раковые.
- Низкодифференцированная нейроэндокринная опухоль: Ваши клетки меньше похожи на здоровые клетки и больше на раковые. Затем низкодифференцированные клетки подразделяют на классы мелкоклеточных и крупноклеточных опухолей.
Управление и лечение
Как лечат нейроэндокринные опухоли?
Хирургия является наиболее распространенным методом лечения НЭО. Если у вас большие опухоли или они распространились, другие методы лечения могут быть следующими:
- Аналоги соматостатина: Аналоги соматостатина — это тип лечения, который может остановить выработку вашим организмом слишком большого количества гормонов. Это может замедлить рост опухоли, когда раковые клетки распространились на другие части тела.

- Таргетная терапия: Таргетная терапия — это тип лечения, при котором используются препараты, воздействующие на определенные гены или белки для уничтожения раковых клеток.
- Химиотерапия : В этом лечении используются несколько типов лекарств для уничтожения раковых клеток.
Каковы осложнения этих процедур?
Лечение имеет различные побочные эффекты или осложнения. Не менее важно и то, что лечение может по-разному влиять на людей. Спросите своего поставщика медицинских услуг о побочных эффектах лечения. Они порекомендуют шаги, которые вы можете предпринять, чтобы справиться с побочными эффектами.
Профилактика
Как снизить риск?
Исследователи не знают, что заставляет нейроэндокринные клетки размножаться и превращаться в опухоли. Они связали NET с несколькими унаследованными состояниями. Попросите своего поставщика медицинских услуг помочь понять наследственные состояния и подвергает ли ваша семейная история здоровья риску развития НЭО.
Перспективы/прогноз
Чего мне ожидать, если у меня есть NET?
НЭО иногда ошибочно принимают за другие менее серьезные состояния. Ваш прогноз или ожидаемый результат зависит от нескольких факторов, в том числе от типа NET, который у вас есть, и от того, распространилась ли ваша опухоль. В среднем около 77% людей с НЭО живут через пять лет после постановки диагноза.
Завершение лечения — важная веха, но не конец вашего NET-путешествия. Сети могут расти очень медленно, поэтому ваш лечащий врач захочет отслеживать ваше самочувствие в течение нескольких лет. В некоторых случаях наличие NET может быть похоже на жизнь с хроническим заболеванием.
Жить с
Как мне позаботиться о себе, если у меня есть NET?
Нейроэндокринные опухоли и их лечение могут отнять у вас энергию и ваше тело. Существуют общие симптомы, такие как усталость (ощущение крайней усталости изо дня в день) и диарея, с которыми вам, возможно, придется справляться на протяжении всего лечения. Старайтесь как можно больше отдыхать. Если диарея является проблемой, поговорите со своим лечащим врачом о способах уменьшения ее частоты и тяжести. Вот еще несколько советов, которые могут оказаться полезными:
Старайтесь как можно больше отдыхать. Если диарея является проблемой, поговорите со своим лечащим врачом о способах уменьшения ее частоты и тяжести. Вот еще несколько советов, которые могут оказаться полезными:
- Рак может быть одиноким, а необычные виды рака могут быть еще более одинокими. Поговорите со своими поставщиками медицинских услуг о группах поддержки, чтобы вы могли связаться с людьми, которые понимают, через что вы проходите.
- Старайтесь придерживаться здоровой сбалансированной диеты. Если симптомы НЭО и побочные эффекты лечения затрудняют прием пищи, попросите диетолога порекомендовать вам продукты, которые вы можете переносить и которые помогут вам сохранить силы.
- Если вы испытываете эмоциональные трудности, спросите своего поставщика медицинских услуг об услугах, которые могут помочь вам справиться со своими чувствами, чтобы вы могли сосредоточиться на своем здоровье.
- Алкоголь может вызвать некоторые побочные эффекты NET, включая карциноидный синдром.
 Спросите своего врача об умеренном употреблении алкоголя.
Спросите своего врача об умеренном употреблении алкоголя.
Когда мне следует обратиться к поставщику медицинских услуг?
Вам следует обратиться к врачу, если вы заметите изменения в организме, напоминающие симптомы НЭО. Эти изменения могут быть не связаны с вашим диагнозом NET, и лучший способ убедиться в этом — поговорить с вашим провайдером. Вам также следует обратиться к своему врачу, если ваши симптомы или побочные эффекты лечения ухудшатся.
Когда следует обратиться в отделение неотложной помощи?
НЭО обычно не вызывают карциноидный синдром. Но одним из его симптомов является отек или припухлость ног, что может указывать на сердечную недостаточность. Обратитесь в отделение неотложной помощи, если вы заметили необычную опухоль на лодыжках и ногах и если вы вдруг почувствовали, что не можете дышать.
Какие вопросы я должен задать своему врачу о нейроэндокринных опухолях?
НЭО — это сложное заболевание, которое по-разному поражает разные части тела.



 Если спать не по расписанию, то на следующий день человек в среднем съедает на 30% больше калорий. Спать нужное количество часов (у каждого оно свое) недостаточно, важны подходящие условия — максимальная темнота и прохлада в спальне, за 30–60 минут до сна убираем подальше гаджеты и выключаем телевизор и лэптоп.
Если спать не по расписанию, то на следующий день человек в среднем съедает на 30% больше калорий. Спать нужное количество часов (у каждого оно свое) недостаточно, важны подходящие условия — максимальная темнота и прохлада в спальне, за 30–60 минут до сна убираем подальше гаджеты и выключаем телевизор и лэптоп.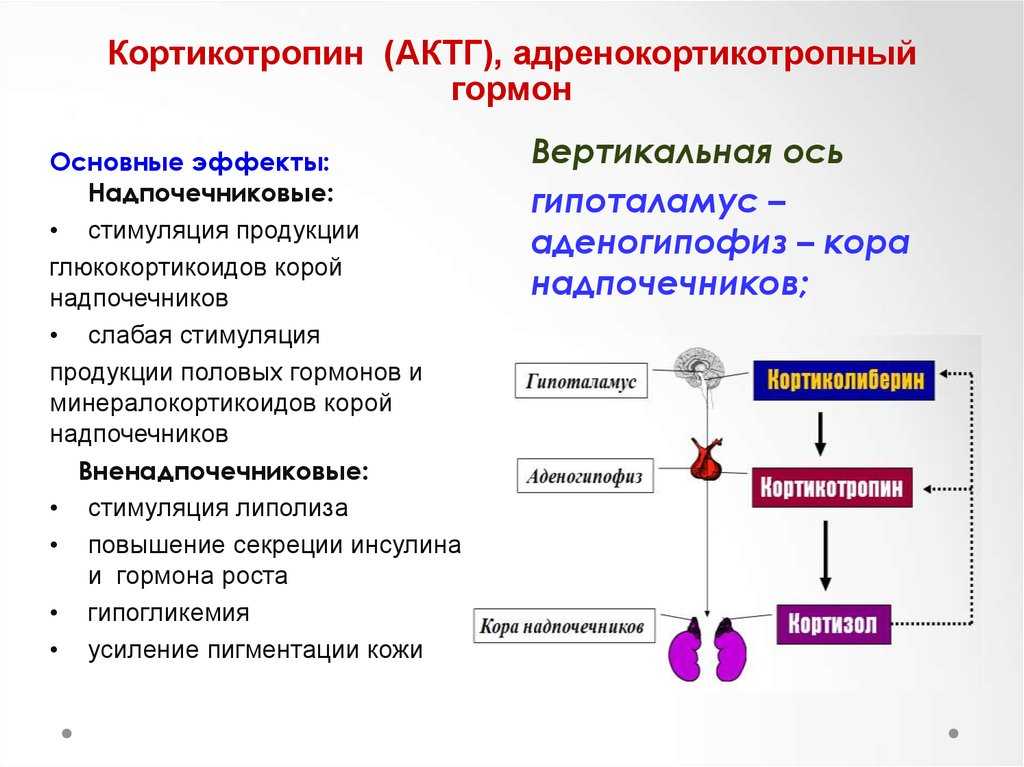

 Например, тяжелая или разочаровывающая работа или хроническое заболевание могут вызвать хронический стресс.
Например, тяжелая или разочаровывающая работа или хроническое заболевание могут вызвать хронический стресс.

 Это говорит о том, что кортизол играет важную роль в инициации бодрствования и играет роль в циркадном ритме вашего тела.
Это говорит о том, что кортизол играет важную роль в инициации бодрствования и играет роль в циркадном ритме вашего тела.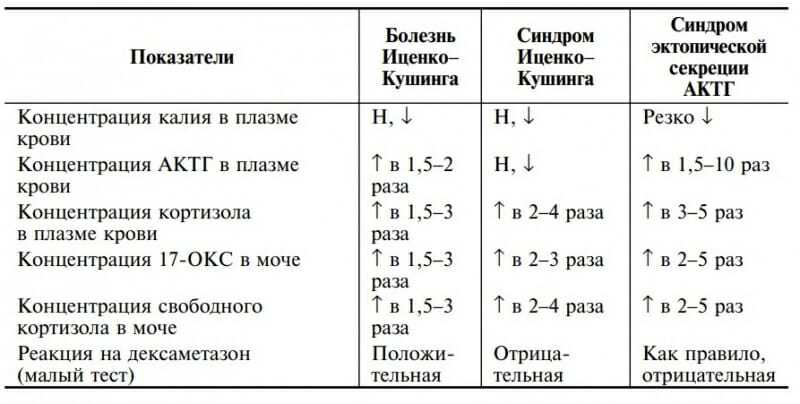
 Все эти ситуации ограничивают выработку кортизола.
Все эти ситуации ограничивают выработку кортизола.
 НЭО поджелудочной железы (ПНЭО), которые раньше назывались опухолями островковых клеток, составляют около 7% всех случаев рака поджелудочной железы.
НЭО поджелудочной железы (ПНЭО), которые раньше назывались опухолями островковых клеток, составляют около 7% всех случаев рака поджелудочной железы.


 Спросите своего врача об умеренном употреблении алкоголя.
Спросите своего врача об умеренном употреблении алкоголя.