Защемило спину? Действенные способы избавиться от боли
Боль в спине может возникнуть неожиданно и доставить большие неудобства. Если она вдруг появляется в области поясницы и крестца при нагрузке, резком движении, – это «прострел». Так в народе называют заболевание позвоночника – люмбаго.
Что такое люмбаго? Это острая боль в спине. При люмбаго боль возникает обычно в нижней части спины, может появиться онемение ягодиц, а если болезнь запустить и вовремя не обратиться к врачу, то впоследствии заболят ноги, станет трудно ходить. Люмбаго может появиться даже у молодых людей в возрасте от 25 до 45 лет.
Поднятие тежести одна из причины развития заболевания
При люмбаго боль, как правило, возникает когда вы наклоняетесь или разгибаете спину. Прихватить поясницу может и при поднятии тяжести. Выпрямиться бывает сложно, так как при дальнейших движениях боль усиливается. Часто она бывает пульсирующей, а при шевелении рукой или ногой становится только хуже.
Когда возникает сильная боль, напрягаются мышцы спины, в результате сдавливаются нервные окончания, а это снова приводит к более сильным болевым ощущениям. Порой проявляется ишиас, то есть «простреливает» ягодицы, заднюю часть бедра или даже всю ногу.
Причины заболевания могут быть разными. Это напряжение мышц поясницы, если поднимать тяжести или долго стоять в неудобной позе. Также опасны переохлаждение или травмы спины. Люмбаго могут провоцировать поясничная межпозвонковая грыжа, артрит, опухоль или иные проблемы с позвоночником, в том числе и врожденные. Осложняют ситуацию длительные физические нагрузки или, напротив, неподвижный образ жизни.
Что делать при люмбаго
Чаще всего приступ люмбаго длится недолго – от нескольких минут до получаса
Чаще всего приступ люмбаго длится недолго – от нескольких минут до получаса. Однако и этого много, ведь такая болезнь довольно мучительна. Первым делом врачи рекомендуют лечь на спину, согнуть ноги в коленях, желательно положить под них подушки или одеяло.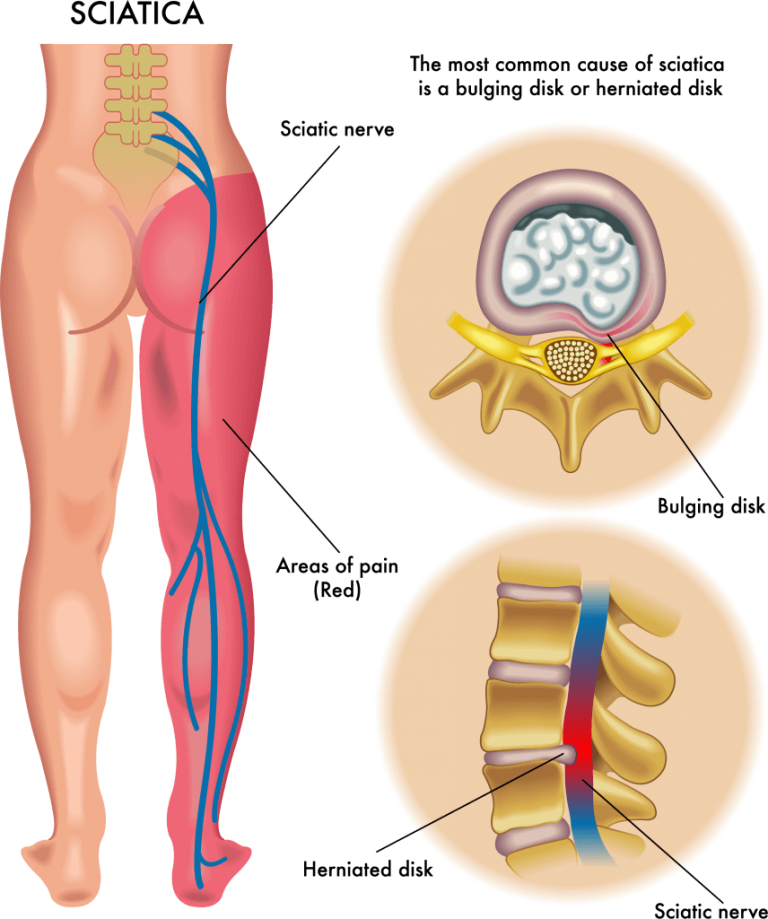 Можно и наоборот – перевернуться, опереться на локти и колени, а валик положить под живот.
Можно и наоборот – перевернуться, опереться на локти и колени, а валик положить под живот.
Надеяться, что такая боль в спине пройдет сама собой, не стоит. Лучше как можно скорее обратиться к врачу.
Помощь пациентам при люмбаго оказывают врачи-неврологи. Основу диагностики составляют рентген-обследования, компьютерная и магнитно-резонансная терапия, проверка реакции организма на физическую нагрузку и определенные движения.
Общий анализ мочи и крови покажут, есть ли в организме воспаление. Набор методов обследования определяет врач.
Как лечить спину при защемлении
В медицинском центре «Волгамед» работают специалисты, которые способны подходить к решению проблемы пациента комплексно. Невролог сначала проводит обследование. После этого может можно сделать «блокаду» – специальный укол для снятия острой боли – и начать комплексное лечение, чтобы укрепить мышцы и суставы, снять напряжение и воспаление.
Например, в первую очередь, мануальный терапевт движениями рук может определить состояние мышц, найти смещение позвонков и самое главное – исправить проблему. Такой специалист снимет спазм и боль, поставит на место «непослушный» позвонок, поможет запустить процесс восстановления.
Такой специалист снимет спазм и боль, поставит на место «непослушный» позвонок, поможет запустить процесс восстановления.
Кинезитерапевт подберет набор упражнений, которые помогут избавиться от напряжения мышц, разработать суставы, снизить болевые ощущения и снять воспаление.
Некоторым пациентам при люмбаго также прописывают рефлексотерапию. Воздействие на определенные точки организма позволит наладить работу организма, избавиться от болей, улучшить кровоснабжение.
В медицинском центре «Волгамед» проводят эффективное лечение острой боли в спине без операций. Обратиться к специалисту необходимо, чтобы понять, почему болит спина, как избавиться от люмбаго и избежать осложнений.
Залог успешного лечения – своевременное обращение к врачу. Следуйте рекомендациям специалистов.
что делать при острой боли в спине»
Доктор Иванов знает, что должно быть в домашней аптечке, если вдруг «прострелило» спину
У многих людей, особенно в пожилом возрасте, случаются так называемые прострелы — очень сильная острая боль в спине, которая не дает разогнуться. Как снять эту нестерпимую боль, если врача нет рядом? В своей новой статье доктор Александр Иванов дает алгоритм действий при острой боли в спине и рассказывает, какие лекарства должны быть в каждой домашней аптечке на такой случай.
Как снять эту нестерпимую боль, если врача нет рядом? В своей новой статье доктор Александр Иванов дает алгоритм действий при острой боли в спине и рассказывает, какие лекарства должны быть в каждой домашней аптечке на такой случай.
«У многих людей, особенно в пожилом возрасте, случаются так называемые прострелы — очень сильная острая боль в спине, которая не дает разогнуться»
Фото: pixabay.com
ПРАКТИЧНЫЕ СОВЕТЫ
В этой статье я не призываю к самолечению, а даю практичные советы, которые помогут вам, когда вдруг «прострелило» спину, а врача нет рядом.
УСПОКОЙТЕСЬ И ЗАЙМИТЕ УДОБНУЮ ПОЗУ
После возникновения острой боли в спине дайте покой своему телу, постарайтесь меньше двигаться. В острый период движение может усилить боль. Если заклинило поясницу, прилягте на спину, согните колени и положите под коленные суставы подушки — так вы уменьшите натяжение седалищного нерва и боль. Иногда облегчение может принести поза «лежа на животе», под живот также можно положить подушку — так вы уменьшите прогиб в пояснице и натяжение мышц.
Иногда облегчение может принести поза «лежа на животе», под живот также можно положить подушку — так вы уменьшите прогиб в пояснице и натяжение мышц.
ВСТАВАЙТЕ С КРОВАТИ МЕДЛЕННО, БЕЗ РЫВКОВ
Для этого перевернитесь сначала на бок, согните ноги в коленях, вынесите ноги за край кровати и сразу же слегка оттолкнитесь руками от кровати и сядьте. Вес ног под действием гравитации помогает присесть без напряжения в мышцах спины. Поясница при этом прямая. Ложиться следует так же, но в обратном порядке.
ИСПОЛЬЗУЙТЕ КОРСЕТ
Для уменьшения локального движения в спине и обострения боли можно использовать полужесткий корсет, но не более трех-четырех часов в день! Рекомендую держать его в домашней аптечке.
«Для уменьшения болевого синдрома можно использовать противоспалительные мази или перцовый пластырь»
Фото: pixabay. com
com
… А ТАКЖЕ МАЗИ И ПЕРЦОВЫЙ ПЛАСТЫРЬ
Для уменьшения болевого синдрома можно использовать противовоспалительные мази или перцовый пластырь. Хорошо зарекомендовал себя последний, в нем содержится вещество из красного стручкового перца — капсаицин, который обладает выраженным противовоспалительным эффектом. Нужно предварительно обезжирить кожу и приклеить пластырь на 5–7 дней.
Альтернативой пластырю может быть мазь с противовоспалительный эффектом, например, «Диклофенак-гель» или «Фастум-гель». Эти мази и гели обязательно должны быть в домашней аптечке у каждого.
НАЛОЖИТЕ ЛЕДЯНОЙ КОМПРЕСС
Если пластыря и мази не оказалось, можно сделать холодовой компресс — приложить пузырь со льдом на зону болезненности. Воздействовать холодом нужно в течение 10 минут. Как показывает практика, такой компресс хорошо обезболивает, его можно делать несколько раз в день.
ПОМОГУТ АППЛИКАТОРЫ
Для снятия мышечного напряжения в острый и подострый период боли используйте игольчатый аппликатор Кузнецова или любой его аналог. Необходимо воздействовать на зону болезненности не менее 20 минут для того, чтобы получить расслабляющий эффект. Расположите аппликатор на ровной и твердой поверхности и лягте на него сверху. Желательно, чтобы воздействие иголок было непосредственно на кожу, без одежды. Первые 3–4 минуты может быть легкий дискомфорт, который быстро уходит.
Необходимо воздействовать на зону болезненности не менее 20 минут для того, чтобы получить расслабляющий эффект. Расположите аппликатор на ровной и твердой поверхности и лягте на него сверху. Желательно, чтобы воздействие иголок было непосредственно на кожу, без одежды. Первые 3–4 минуты может быть легкий дискомфорт, который быстро уходит.
«У каждого в аптечке должны быть лекарства с противовоспалительным эффектом (НПВС)»
Фото: pixabay.com
КАКИЕ ЛЕКАРСТВА МОЖНО ПРИНЯТЬ
У каждого в аптечке должны быть лекарства с противовоспалительным эффектом (НПВС), например, «Найз», «Нимесил», «Мелоксикам». Использовать эти лекарства нужно с осторожностью из-за их токсичности и побочных эффектов. Следуйте инструкции и рекомендациям врача, так как могут быть противопоказания. К медикаментам следует прибегнуть, если в результате вышеописанных мероприятий болевой синдром не уменьшился.
ИДИТЕ К ВРАЧУ
В любой ситуации как можно скорее следует обратиться к врачу-неврологу или к врачу-остеопату для выяснения причины боли и постановки диагноза. Правильно проведенное лечение поможет избежать обострений в дальнейшем.
ЧТО НЕ НАДО ДЕЛАТЬ В ОСТРЫЙ ПЕРИОД
1. Делать массаж, так как это усилит отек и боль. Легкий массаж показан только в подострый период.
2. Греться в бане или сауне. Прогревание может усиливать отек и боль при ишиасе, но при мышечной боли поможет ее убрать. Поскольку вы точно не знаете причину боли, то лучше не экспериментировать.
3. Двигаться через боль. При воспалении и отеке движение может усугубить процесс и усилить боль. Показан постельный режим. Лучше взять больничный на два-три дня, чем через боль ходить на работу, а потом получить осложнение.
ЧТО ДОЛЖНО БЫТЬ В ДОМАШНЕЙ АПТЕЧКЕ
Итак, подытожим, что должно быть в домашней аптечке при периодических болях в спине и шее:
1. Аппликатор Кузнецова либо его аналог (Ляпко, Редокс и т. п.)
Аппликатор Кузнецова либо его аналог (Ляпко, Редокс и т. п.)
2. Полужесткий корсет.
3. Перцовый пластырь.
4. Мазь с НПВС («Диклофенак», «Фастум», «Долобене» и т. п.).
5. Пузырь со льдом
6. НПВС («Нимесил», «Мелоксикам» и т. д.).
Будьте здоровы!
Искренне ваш,
Иванов Александр Александрович — кандидат медицинских наук, врач-остеопат, невролог, натуропат, член российской остеопатической ассоциации, популяризатор здорового образа жизни и осознанного подхода к здоровью.
Персональный сайт www.osteopat-ivanov.ru
Мнение автора может не совпадать с позицией редакции
Фото на анонсе: «БИЗНЕС Online».
Мнение авторов блогов не обязательно отражает точку зрения редакции
14 способов облегчить боль в спине
Медицинское заключение Сабрины Фелсон, доктора медицинских наук, 10 февраля 2023 г.
Когда у вас болит спина, спать может быть трудно. Это может быть порочный круг, потому что, когда вы не высыпаетесь, боль в спине может усиливаться.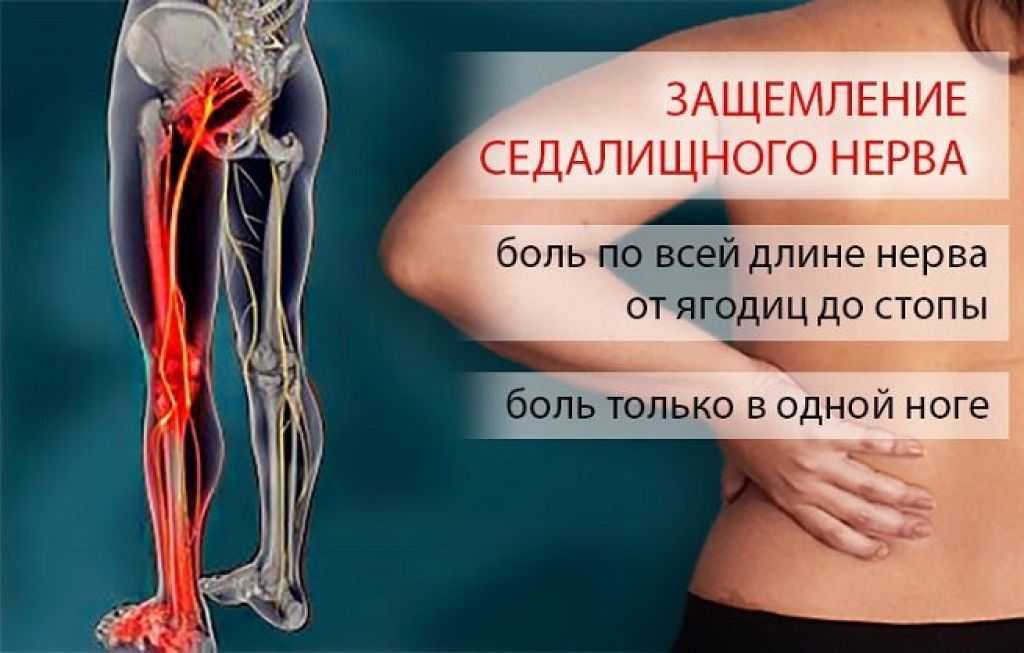 Неправильное положение во сне также может усугубить боль в спине. Попробуйте лечь на бок. Положите подушку между коленями, чтобы позвоночник оставался в нейтральном положении и снималась нагрузка на спину. Если вам нужно спать на спине, подложите под колени подушку. Обязательно спите на удобном жестком матрасе.
Неправильное положение во сне также может усугубить боль в спине. Попробуйте лечь на бок. Положите подушку между коленями, чтобы позвоночник оставался в нейтральном положении и снималась нагрузка на спину. Если вам нужно спать на спине, подложите под колени подушку. Обязательно спите на удобном жестком матрасе.
Бабушка была права! Сутулость вредна для вас. А плохая осанка может усугубить боль в спине, особенно если вы долго сидите. Не наклоняйтесь над клавиатурой. Сядьте прямо, расслабьте плечи и прислонитесь телом к спинке стула. Попробуйте положить между поясницей и сиденьем подушку или свернутое полотенце. Держите ноги ровно на полу.
Существует два вида безрецептурных обезболивающих, которые часто помогают при болях в спине: нестероидные противовоспалительные препараты (НПВП) и ацетаминофен. Оба имеют некоторые побочные эффекты, и некоторые люди не могут их принимать. Поговорите со своим врачом, прежде чем принимать обезболивающие. И не ждите, что лекарства сами по себе решат вашу проблему с болью. Исследования показывают, что вам, вероятно, потребуется более одного вида лечения.
Исследования показывают, что вам, вероятно, потребуется более одного вида лечения.
Некоторым людям могут потребоваться отпускаемые по рецепту НПВП или опиоидные препараты для облегчения боли. Важно поговорить со своим врачом или фармацевтом, если вы принимаете какие-либо другие лекарства, включая лекарства, отпускаемые без рецепта, чтобы избежать передозировки некоторых активных ингредиентов. Ваш врач может также назначить миорелаксанты, чтобы облегчить болезненные мышечные спазмы.
Даже если у вас нет депрессии, ваш врач может назначить антидепрессанты как часть лечения хронической боли в пояснице. Непонятно, как антидепрессанты помогают облегчить хроническую боль. Считается, что влияние антидепрессантов на химические мессенджеры может влиять на болевые сигналы в организме.
Физиотерапевты могут научить вас сидеть, стоять и двигаться таким образом, чтобы ваш позвоночник оставался в правильном положении и уменьшал нагрузку на спину. Они также могут научить вас специальным упражнениям, укрепляющим основные мышцы, поддерживающие спину.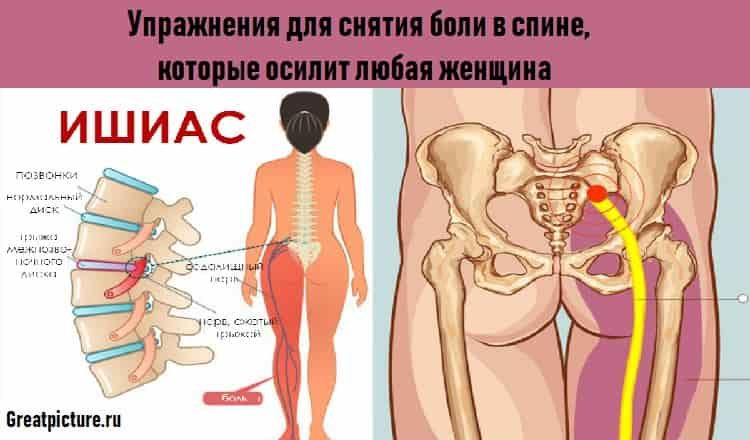 Сильный корпус — один из лучших способов предотвратить появление болей в спине в будущем. Исследования показывают, что когда вы увеличиваете силу, гибкость и выносливость, боли в спине уменьшаются, но на это требуется время.
Сильный корпус — один из лучших способов предотвратить появление болей в спине в будущем. Исследования показывают, что когда вы увеличиваете силу, гибкость и выносливость, боли в спине уменьшаются, но на это требуется время.
Раньше врачи прописывали постельный режим при болях в спине. Но теперь мы знаем, что лежать неподвижно — одна из худших вещей, которые вы можете сделать. Это может усилить боль в спине и привести к другим осложнениям. Не отдыхайте больше дня или двух. Важно снова встать и медленно начать двигаться. Было установлено, что упражнения являются одним из наиболее эффективных способов быстрого облегчения боли в спине. Попробуйте плавание, ходьбу или йогу.
Регулярное прикладывание льда к болезненным участкам спины может помочь уменьшить боль и воспаление, вызванное травмой. Попробуйте это несколько раз в день по 20 минут каждый раз. Оберните пакет со льдом тонким полотенцем, чтобы защитить кожу. Через несколько дней переключитесь на тепло. Приложите грелку или теплый компресс, чтобы расслабить мышцы и увеличить приток крови к пораженному участку.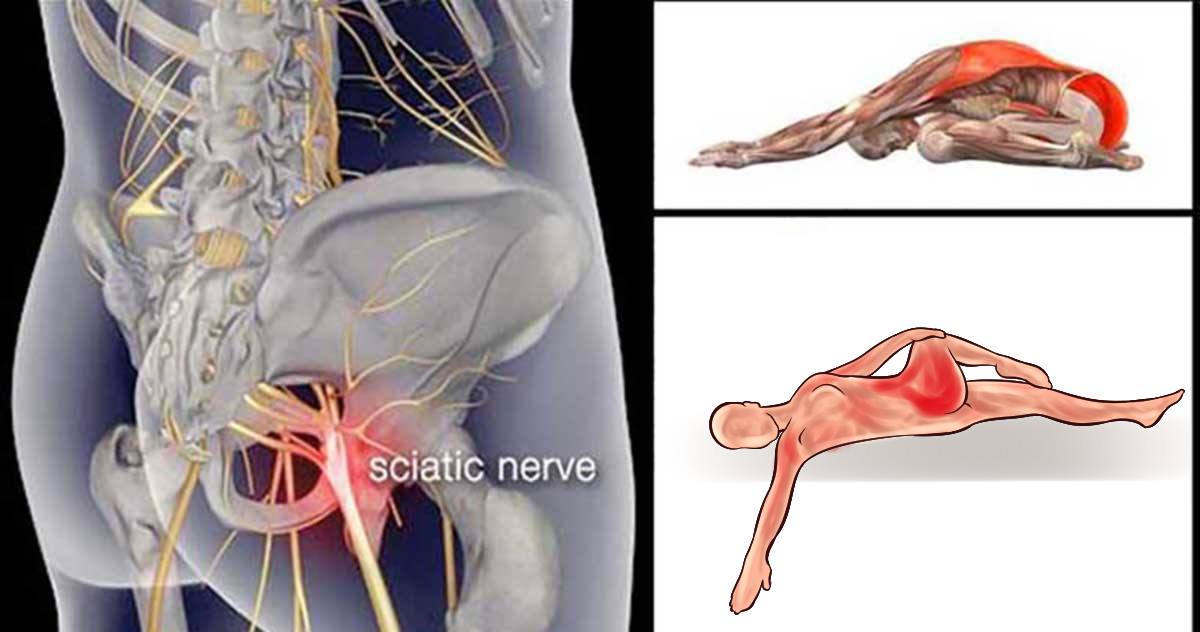 Вы также можете попробовать теплые ванны, чтобы помочь расслабиться. Во избежание ожогов и повреждения тканей никогда не спите на грелке.
Вы также можете попробовать теплые ванны, чтобы помочь расслабиться. Во избежание ожогов и повреждения тканей никогда не спите на грелке.
Действительно ли массаж облегчает боль в спине, когда вы встаете из-за стола? Недавнее исследование показало, что один еженедельный массаж в течение 10-недельного периода улучшает боль и улучшает функционирование людей с хронической болью в спине. Преимущества длились около шести месяцев, но уменьшились через год. Еще один практический подход — манипуляции с позвоночником. Выполняемое лицензированным специалистом, это лечение может помочь облегчить структурные проблемы позвоночника и восстановить утраченную подвижность.
В настоящее время проводятся исследования некоторых методов лечения, которые стимулируют нервы для уменьшения хронической боли в спине. Ваш врач может рассмотреть возможность добавления иглоукалывания к вашему плану лечения, если вы не находите облегчения при более консервативном лечении. Другой метод, который может предложить ваш врач, — это чрескожная электрическая стимуляция нервов (ЧЭНС), во время которой слабые электрические импульсы доставляются к нервам, чтобы блокировать входящие болевые сигналы.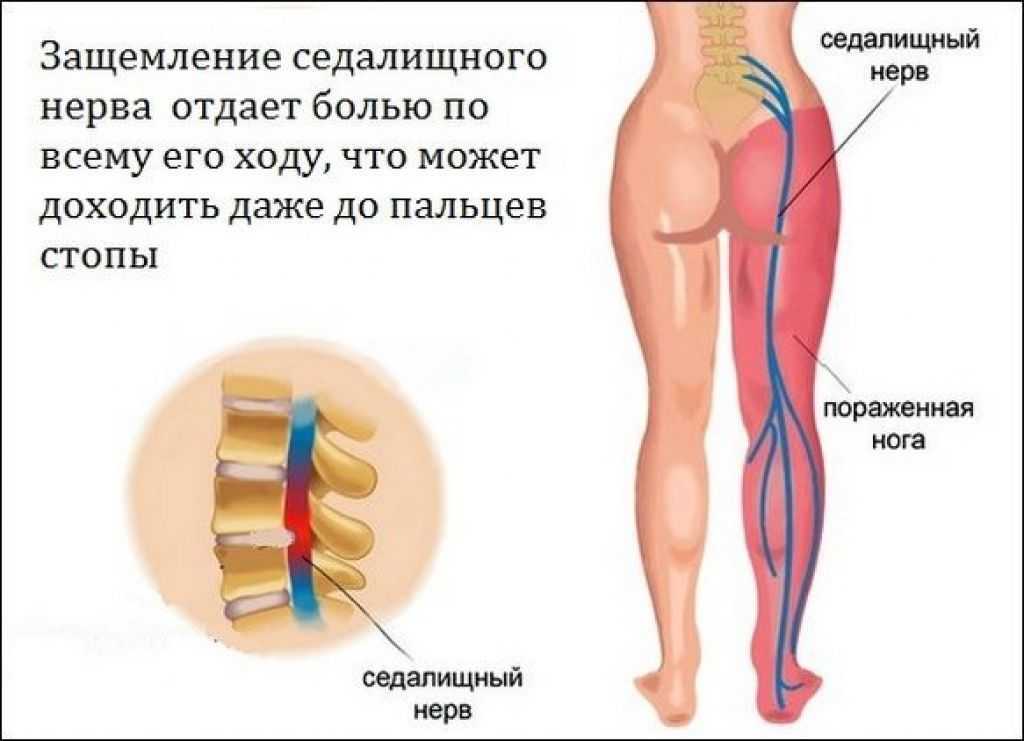
Обращение к психологу с болями в спине может показаться странным. Но исследования показывают, что когнитивно-поведенческая терапия очень эффективна в краткосрочной и долгосрочной перспективе при лечении хронической боли в спине. Например, когнитивно-поведенческая терапия может быть нацелена на то, как люди с болями в спине думают о физической активности и почему они могут ее избегать, чтобы помочь изменить то, как они реагируют на активность. Люди, которые занимаются КПТ, сообщают о значительном уменьшении боли и инвалидности.
Биологическая обратная связь использует специальную машину, которая помогает вам тренировать свой мозг, чтобы контролировать вашу реакцию на боль. Вы научитесь контролировать свое дыхание, частоту сердечных сокращений, кровоток и мышечное напряжение. Некоторые исследования показали, что это лучше, чем лекарства в ослаблении боли в спине, уменьшая интенсивность боли примерно на 30%. Самое приятное: у него нет побочных эффектов.
Врач может порекомендовать спинальную инъекцию, чтобы уменьшить боль в спине. Существуют различные типы инъекций, которые могут использовать врачи, специализирующиеся на обезболивании. Например, инъекция кортикостероида может помочь уменьшить воспаление, вызывающее боль. В зависимости от типа инъекции ваш врач может ограничить количество доз в год, чтобы избежать возможных побочных эффектов.
Существуют различные типы инъекций, которые могут использовать врачи, специализирующиеся на обезболивании. Например, инъекция кортикостероида может помочь уменьшить воспаление, вызывающее боль. В зависимости от типа инъекции ваш врач может ограничить количество доз в год, чтобы избежать возможных побочных эффектов.
Если выпячивание диска давит на нерв, хирург может порекомендовать дискэктомию для удаления некоторого количества материала диска. Или ламинэктомия может быть рекомендована для декомпрессии области, где есть давление на нервы или спинной мозг. Спондилодез может быть сделан, чтобы помочь стабилизировать позвоночник. Как и все операции, они сопряжены с риском и не всегда успешны. Так что они должны быть вариантами последней инстанции.
ИЗОБРАЖЕНИЯ ПРЕДОСТАВЛЕНЫ:
1) Ballyscanlon / Digital Vision
2) Dave & Les Jacobs / Cultura
3) CHASSENET / BSIP
4) Steve Cole / the Agency Collection
5) Герберт Керер / имиджмейкер
6) Сет Джоэл / Выбор фотографа
7) Кассио Васконселлос / SambaPhoto
8) CHASSENET / BSIP
9) CHASSENET / BSIP
10) Andy Crawford / Dorling Kindersley
11) Laurence Mouton / Es Collection 900 36 12) Уилл и Дени Макинтайр / Photo Researchers, Inc.
13) Corbis / Corbis RF
14) altrendo images / altrendo
Национальный институт неврологических расстройств и инсульта: «Информационный бюллетень по боли в пояснице».
Университет Иллинойса в Урбана-Шампейн: «Снятие острой боли в спине».
Национальный фонд сна: «Боль и сон».
Кундерманн, Б. Исследования и управление болью, весна 2004 г.; том 9: стр 25-32.
Национальный информационный центр здравоохранения: «Профилактика болей в спине».
New York Times, Здоровье: «Сядьте прямо. Ваша спина благодарна вам».
Американская академия семейных врачей: «Обезболивающие: понимание ваших безрецептурных вариантов».
Turk, D. The Lancet, 25 июня 2011 г.; том 377: стр. 2226-2235.
American Pain Foundation, Pain SAFE: «Нестероидные противовоспалительные препараты (НПВП)».
Лечение боли: «Лекарство для облегчения боли».
Spine-health.com: «Мышечные релаксанты», «Инъекции для облегчения боли в спине».
Дхармшакту, П. Журнал клинической фармакологии; 17 марта 2011 г.
Уркхарт, Д. Кокрановская база данных систематических обзоров; 2008, выпуск 1.
Скляревский В. Спайн, 1 июня 2010 г.; том 35: стр E578-E585.
Орегонский университет здоровья и науки: «Физическая терапия».
Черкин Д. Анналы внутренних болезней; 5 июля 2011 г.; том 155: стр. 1-9.
Берман, Б. Медицинский журнал Новой Англии; 29 июля 2010 г .; том 363: стр. 454-461.
Отделение медицины боли и паллиативной помощи: «Стимулирующие подходы».
Lamb, S. Lancet, 13 марта 2010 г.; том 375: стр. 916-923.
Дэвид Фиш, доктор медицины, магистр здравоохранения, адъюнкт-профессор ортопедии, Медицинская школа Дэвида Геффена, Калифорнийский университет в Лос-Анджелесе.
© 2023 WebMD, LLC. Все права защищены. Просмотреть политику конфиденциальности и доверительную информацию
Изображения ишиаса: симптомы, причины и лечение
Медицинское заключение Пунам Сачдев от 06 марта 2022 г.
Ишиас относится к боли в спине, вызванной проблемами с седалищным нервом.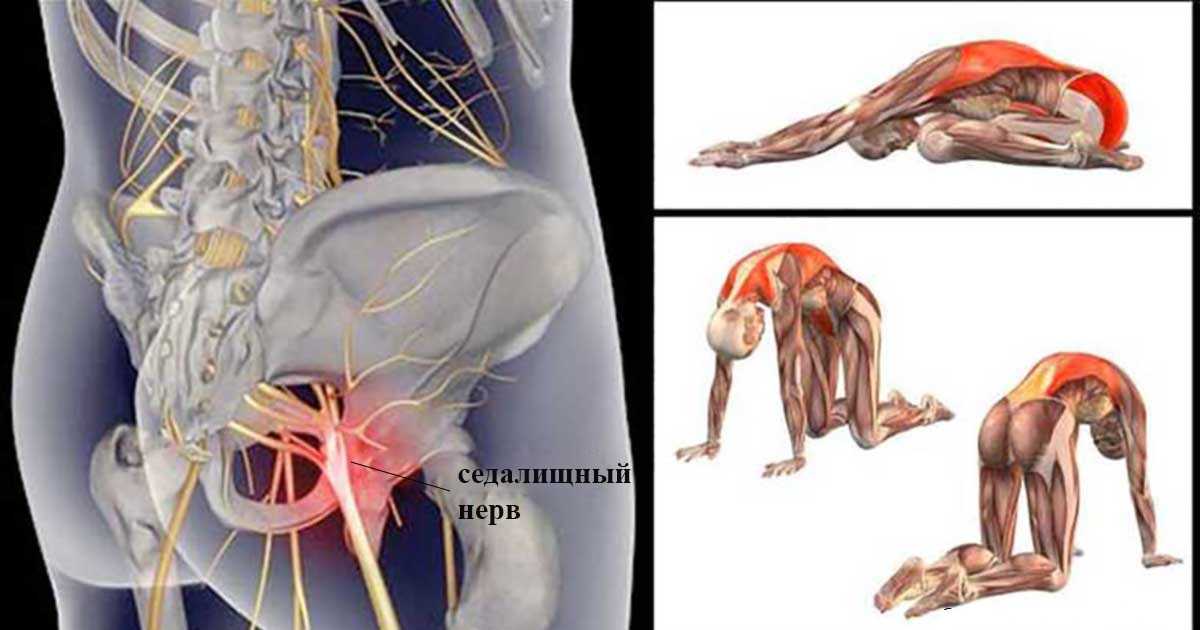 Это большой нерв, который проходит от нижней части спины вниз по задней части каждой ноги. Когда что-то повреждает или оказывает давление на седалищный нерв, это может вызвать боль в нижней части спины, которая распространяется на бедро, ягодицы и ногу. до 90% людей выздоравливают от ишиаса без хирургического вмешательства.
Это большой нерв, который проходит от нижней части спины вниз по задней части каждой ноги. Когда что-то повреждает или оказывает давление на седалищный нерв, это может вызвать боль в нижней части спины, которая распространяется на бедро, ягодицы и ногу. до 90% людей выздоравливают от ишиаса без хирургического вмешательства.
Наиболее распространенным симптомом ишиаса является боль в пояснице, которая распространяется через бедро и ягодицу и вниз по одной ноге. Боль обычно затрагивает только одну ногу и может усиливаться, когда вы сидите, кашляете или чихаете. Иногда нога может чувствовать онемение, слабость или покалывание. Симптомы ишиаса, как правило, появляются внезапно и могут длиться в течение нескольких дней или недель.
До 85% американцев в течение жизни испытывают ту или иную боль в спине. Но это не всегда связано с седалищным нервом. Во многих случаях боль в спине является результатом чрезмерного растяжения или напряжения мышц нижней части спины. Что чаще всего отличает ишиас, так это то, как боль иррадиирует вниз по ноге и в стопу.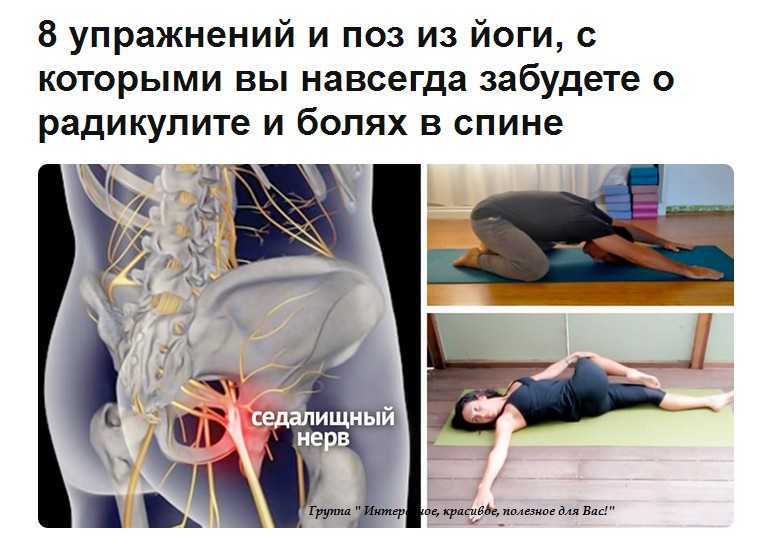 Это может ощущаться как судорога в ногах, которая длится несколько дней.
Это может ощущаться как судорога в ногах, которая длится несколько дней.
Большинство людей, страдающих ишиасом, находятся в возрасте от 30 до 50 лет. Вероятность развития этой проблемы у женщин во время беременности выше из-за давления на седалищный нерв со стороны развивающейся матки. Другие причины включают грыжу диска и дегенеративный артрит позвоночника.
Наиболее частой причиной ишиаса является грыжа диска. Диски действуют как подушки между позвонками позвоночника. Эти диски становятся слабее с возрастом и становятся более уязвимыми для травм. Иногда гелеобразный центр диска продавливает его внешнюю оболочку и давит на корешки седалищного нерва. Примерно у 1 из 50 человек в какой-то момент жизни возникает грыжа межпозвонкового диска. До четверти из них будут иметь симптомы, которые длятся более 6 недель.
Естественный износ позвонков может привести к сужению позвоночного канала. Это сужение, называемое спинальным стенозом, может оказывать давление на корешки седалищного нерва. Стеноз позвоночника чаще встречается у взрослых старше 60 лет.
Стеноз позвоночника чаще встречается у взрослых старше 60 лет.
В редких случаях ишиас может быть результатом роста опухолей внутри или вдоль спинного мозга или седалищного нерва. По мере роста опухоли она может сдавливать нервы, отходящие от спинного мозга.
Пириформная мышца находится глубоко внутри ягодиц. Он соединяет нижний отдел позвоночника с верхней частью бедренной кости и проходит непосредственно над седалищным нервом. Если эта мышца переходит в спазм, она может оказывать давление на седалищный нерв, вызывая симптомы ишиаса. Синдром грушевидной мышцы чаще встречается у женщин.
Возможно, вы не считаете слишком много наличных источником боли, но толстый кошелек может спровоцировать синдром грушевидной мышцы. Заболевание может затронуть мужчин, которые носят бумажник в заднем кармане брюк. Это оказывает хроническое давление на грушевидную мышцу и со временем может повредить седалищный нерв. Вы можете избежать этой проблемы, если будете держать бумажник в переднем кармане или кармане куртки.
Сакроилеит — это воспаление одного или обоих крестцово-подвздошных суставов, места, где нижний отдел позвоночника соединяется с тазом. Сакроилеит может вызывать боль в ягодицах, нижней части спины и даже распространяться на одну или обе ноги. Боль может усиливаться при длительном стоянии или подъеме по лестнице. Сакроилеит может быть вызван артритом, травмой, беременностью или инфекцией.
Другие причины ишиаса включают воспаление мышц, инфекцию или травму, такую как перелом. В общем, любое состояние, которое раздражает или сдавливает седалищный нерв, может вызвать симптомы. В некоторых случаях конкретная причина ишиаса не может быть найдена.
Чтобы определить, есть ли у вас радикулит, врач спросит вас, как возникла боль и где именно она локализуется. Вас могут попросить присесть, пройтись на пятках или носках или поднять ногу, не сгибая колено. Эти мышечные тесты могут помочь вашему врачу определить, раздражен ли седалищный нерв.
Ваш врач может назначить визуализирующие обследования, такие как МРТ, чтобы получить дополнительную информацию о местонахождении и причине раздражения нерва. МРТ может показать выравнивание позвоночных дисков, связок и мышц. Компьютерная томография с использованием контрастного вещества также может дать полезную картину спинного мозга и нервов. Определение причины ишиаса может помочь определить курс лечения. Рентген может помочь выявить аномалии костей, но не может обнаружить проблемы с нервами.
МРТ может показать выравнивание позвоночных дисков, связок и мышц. Компьютерная томография с использованием контрастного вещества также может дать полезную картину спинного мозга и нервов. Определение причины ишиаса может помочь определить курс лечения. Рентген может помочь выявить аномалии костей, но не может обнаружить проблемы с нервами.
Если у вас развилась потеря контроля над мочевым пузырем или кишечником, немедленно обратитесь к врачу. Это может быть признаком неотложной медицинской помощи, требующей хирургического вмешательства, чтобы избежать необратимого повреждения. К счастью, это осложнение встречается редко. В большинстве случаев ишиас проходит в течение нескольких дней или недель и не причиняет долговременного вреда.
Есть шаги, которые вы можете предпринять дома, чтобы облегчить боль при ишиасе. Грелка или пакет со льдом могут быть особенно полезны. Прикладывайте тепло или лед примерно на 20 минут каждые два часа. Поэкспериментируйте, чтобы увидеть, что приносит больше облегчения, или попробуйте чередовать их.
Болеутоляющие средства, отпускаемые без рецепта, могут обеспечить кратковременное облегчение при ишиасе. Возможными вариантами являются ацетаминофен и нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен и напроксен. Ваш врач может сделать вам инъекцию стероида, чтобы еще больше уменьшить воспаление.
Пока ишиас заживает, старайтесь оставаться активными. Движение действительно может помочь уменьшить воспаление и боль. Физиотерапевт может показать вам, как аккуратно растянуть подколенное сухожилие и нижнюю часть спины. Занятия тай-чи или йогой могут помочь стабилизировать пораженную область и укрепить мышцы кора. В зависимости от вашего состояния здоровья некоторые упражнения могут быть не рекомендованы. Ваш врач может также порекомендовать короткие прогулки.
В тяжелых случаях врач может порекомендовать инъекции стероидов в область позвоночника для уменьшения воспаления. Он доставляет лекарство непосредственно в область вокруг седалищного нерва.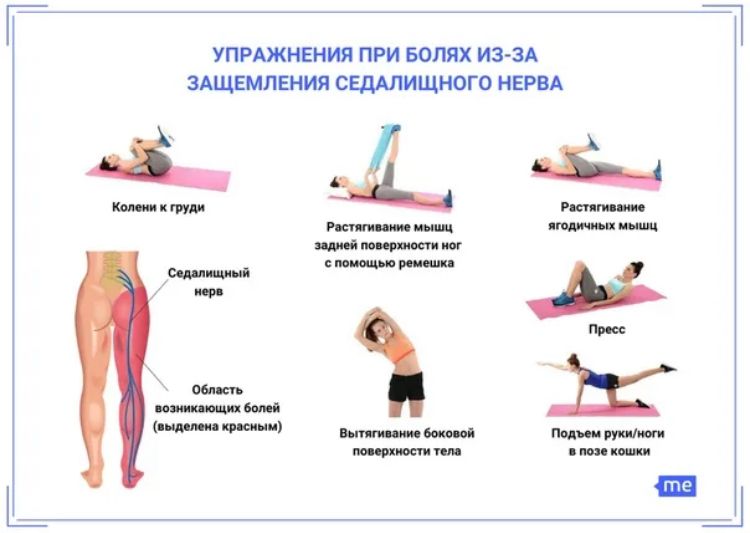
Если ишиас вызван грыжей межпозвоночного диска и по прошествии четырех-шести недель все еще вызывает сильную боль, возможно хирургическое вмешательство. Хирург удалит часть грыжи диска, чтобы уменьшить давление на седалищный нерв. Около 90% пациентов получают облегчение от этого типа операции. Другие хирургические процедуры могут облегчить ишиас, вызванный спинальным стенозом.
После операции на спине вам, как правило, следует избегать вождения автомобиля, поднятия тяжестей или наклонов вперед в течение примерно месяца. Ваш врач может порекомендовать физиотерапию, чтобы помочь вам укрепить мышцы спины. Когда восстановление будет завершено, вы, скорее всего, сможете вернуться к своим обычным занятиям.
Имеются данные о том, что иглоукалывание, массаж, йога и хиропрактика могут облегчить типичную боль в пояснице. Но необходимы дополнительные исследования, чтобы определить, полезны ли эти методы лечения ишиаса.
Если у вас когда-то был ишиас, есть шанс, что он вернется.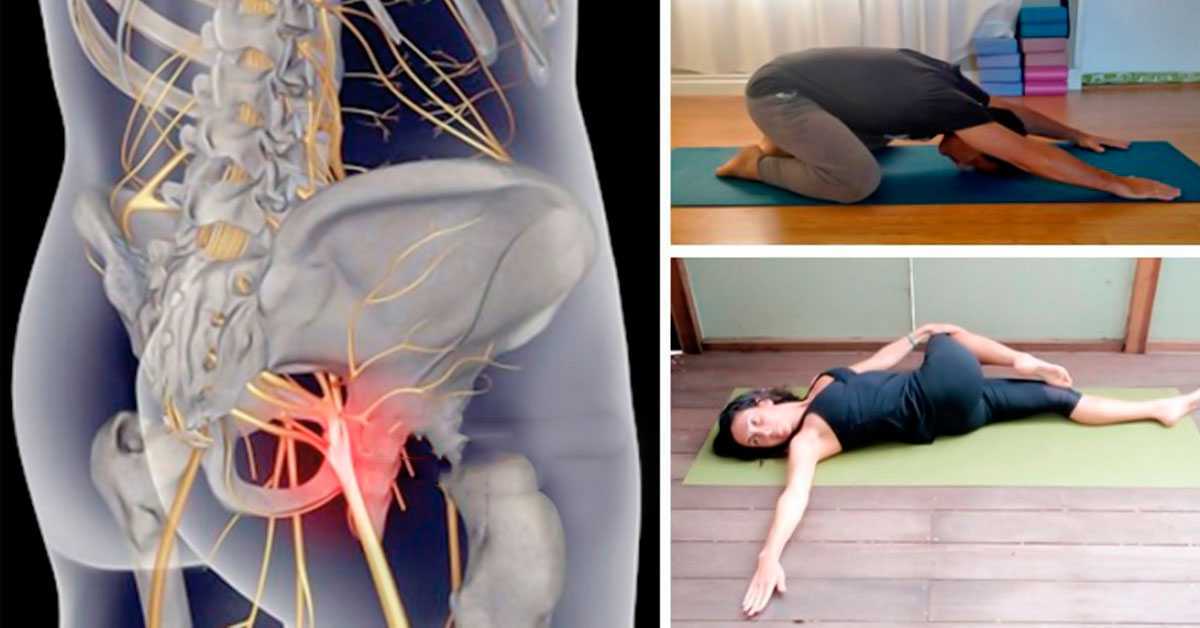 Но есть шаги, которые вы можете предпринять, чтобы уменьшить шансы:
Но есть шаги, которые вы можете предпринять, чтобы уменьшить шансы:
- Регулярно занимайтесь спортом.
- Поддерживайте хорошую осанку.
- Согните колени, чтобы поднять тяжелые предметы.
Эти шаги могут помочь вам избежать травм спины, которые могут привести к ишиасу.
ИЗОБРАЖЕНИЯ ПРЕДОСТАВЛЕНЫ:
(1) Primal Pictures, 3D4Medical/Photo Researchers Inc
(2) BrandX, 3D4Medical/Photo Researchers
(3) Corbis
(4) Zia So leil/Iconica
(5) Саймон Фрейзер / Photo Researchers, Inc.
(6) Scott Camazine / Photo Researchers, Inc.
(7) Living Art Enterprises / Photo Researchers, Inc.
(8) Joseph Bloch / Phototake
(9) Stockbyte
(10) ISM/Phototake
( 11) Микеле Константини
(12) Резиновый мяч
(13) Enamul Hoque/Photographer’s Choice
(14) Steve Pomberg/WebMD
(15) Digital Vision
(16) Fridhelm Volk/Doc-Stock
(17) Lori Greig/Flickr
(18) ER продукция/Смешать изображения
(19) Микеле Константини/PhotoAlto
(20) iStockfoto
(21) Ян Хутон/SPL
ССЫЛКИ:
Medline Plus: «Ишиас».
