Почему болит живот? Запоры связаны со стрессом? Как правильно питаться? Гастроэнтеролог отвечает на неудобные вопросы о кишечнике
Работа кишечника – тема очень деликатная. И не каждый готов долго и подробно говорить с врачом о цвете своего стула, запорах или ощущениях. Мы собрали все нескромные (но очень важные) вопросы об этом органе и попросили врача-гастроэнтеролога на них ответить.
Лилия Аношко
врач-гастроэнтеролог, диетолог
► Какие проблемы решает врач-гастроэнтеролог?
– Врач-гастроэнтеролог занимается диагностикой и лечением болезней пищеварительной системы. К ним относят болезни пищевода, желудка, кишечника, печени и поджелудочной железы.
►
Какие самые частые болезни кишечника у белорусов? Что их вызывает?
– Самое частое заболевание – это синдром раздраженного кишечника (СРК). При этом в органе нет воспалительных процессов или повреждений. Как правило, возникают такие проблемы из-за нарушений сокращения кишечника и повышенной чувствительности к обычным продуктам питания.
Симптомами СРК являются боль в животе и нарушение стула на протяжении последних шести месяцев. Причинами этого могут быть перенесенные кишечные инфекции, прием антибиотиков, стрессы, повышенная тревожность.
Лечение назначается с целью нормализовать перистальтику кишечника и его чувствительность. Питание подбирается строго индивидуально, так как симптомы у всех людей возникают на различные продукты.
►
Какой в норме должен быть стул? Из-за чего у меня может быть запор или диарея?
– У человека в норме дефекация происходит в среднем один раз в сутки (от одного-двух раз в день до одного раза в два дня). При этом стул мягкий, оформленный в виде «колбаски», а при походе в туалет нет длительных и сильных натуживаний.
После акта дефекации у человека возникает чувство комфорта и полного опорожнения кишечника.
Хронические запоры могут развиваться на фоне нехватки пищевых волокон, снижения выработки гормонов щитовидной железы, при стрессе, приеме определенных медикаментов. Хроническая диарея развивается при целиакии, стрессе, дисбиозе на фоне хронических заболеваний других органов пищеварения.
Хроническая диарея развивается при целиакии, стрессе, дисбиозе на фоне хронических заболеваний других органов пищеварения.
Во всех случаях нужно обязательно обратиться к врачу, уточнить причину нарушений в работе кишечника и назначить грамотное лечение.
►
Может ли кишечник «подсказать», что я неправильно питаюсь? На какие симптомы при этом надо обращать внимание?
– Кишечник может «подсказать» о нехватке пищевых волокон – в этом случае у человека появятся запоры. А высокобелковое питание может привести к дисбиозу кишечника с развитием вздутия живота.
►
Отказ от мяса – это хорошо или плохо для работы кишечника? А фрукторианство и сыроедение?
– Питание с отказом от мяса (птицы, рыбы) считается здоровым в том случае, если в рационе питания сохраняются молочные продукты и яйца. А вот фрукторианство и сыроедение не являются сбалансированными рационами, поэтому не должны быть рекомендованы для здорового питания.
►
Как понять, что у меня непереносимость лактозы, глютена? Что с этим делать?
– При подозрении на непереносимость лактозы можно пройти дыхательный тест (его проводят, например, в 10-й городской больнице). Если у человека действительно есть лактазная недостаточность, ему придется ограничить употребление молочных продуктов.
При подозрении на непереносимость глютена сдается кровь на антитела к глиадину. При выявлении целиакии из питания исключает все продукты с содержанием глютена.
►
Нужно ли «чистить» кишечник? И если да, то как правильно это делать?
– Человеку для поддержания здоровья кишечника необходимо употреблять с продуктами питания достаточное количество пищевых волокон (например, каши, бобовые, орехи, отруби, овощи, фрукты и др.). Они связывают тяжелые металлы, канцерогены, являются едой для нашей микрофлоры кишечника.
Отдельно никаких процедур делать не надо, ведь слизистая кишечника обновляется за 4 дня.
►
Когда и как часто надо обследовать кишечник?
– Здоровому человеку до 50 лет обследовать кишечник не нужно. При появлении каких-либо проблем назначают исследования кала на скрытую кровь, белки воспаления, паразитозы. При необходимости проводят эндоскопическое обследование кишечника – колоноскопию.
►
Как не пропустить рак кишечника? На какие «звоночки» обращать внимание?
– Риск развития рака кишечника возникает у людей старше 50 лет – это единственный вид рака, который можно предупредить. Заболевание развивается из полипов, которые можно удалить. Для этого проводят эндоскопическое обследование кишечника и удаляют полипы специальной петлей.
Рекомендованный возраст профилактического осмотра – 50–60 лет. Если нет возможности проводить колоноскопию ежегодно, можно сдавать анализ кала на скрытую кровь.
►
Как кишечник влияет на работу остальных органов?
– Кишечник – удивительный орган. В его лимфоидной ткани находится около 80% иммунных клеток организма. Чем лучше мы кормим микрофлору пищевыми волокнами (например, каши, бобовые, орехи, отруби, овощи, фрукты и др.) – тем лучше наш иммунитет.
Чем лучше мы кормим микрофлору пищевыми волокнами (например, каши, бобовые, орехи, отруби, овощи, фрукты и др.) – тем лучше наш иммунитет.
►
У меня часто урчит живот – какие могут быть причины и как их избегать?
– Причин вздутия и урчания в животе очень много. Необходимо обратить внимание на питание и наличие в нем газообразующих продуктов и пищевых волокон. Если питание не является причиной, то необходимо обратиться к врачу и обследоваться.
►
Вздутие живота, изжога, отрыжка – это все связано непосредственно с работой кишечника?
– Изжога и отрыжка – симптомы заболевания пищевода. Они никак не связаны с работой кишечника. Причиной их развития является плохая работа клапана между желудком и пищеводом.
►
Как стресс сказывается на работе кишечника?
– Основной причиной (в 70%) развития функциональных заболеваний кишечника являются психологические факторы. В медицине это называется психосоматика. Чаще всего функциональными заболеваниями кишечника страдают люди с высоким уровнем тревоги и депрессии.
Перепечатка материалов CityDog.by возможна только с письменного разрешения редакции. Подробности здесь.
поделиться
Синдром раздраженного кишечника
Кишечник человека представляет собой гофрированную трубку, длиной 7-8 м. Она подразделяется на два отдела — тонкую и толстую кишку. Тонкая кишка (длина ее колеблется от 5 до 6 м) связывает желудок с толстой кишкой. Главная функция тонкой кишки – переваривание пищи, поступившей из желудка, и всасывание необходимых организму питательных веществ. Толстая кишка, длиной до 1,5 м заканчивается прямой кишкой и задним проходом. Основное назначение толстой кишки – всасывание воды и формирование каловых масс.
Синдром раздраженного кишечника – это чрезмерно чувствительная кишка, болезненно реагирующая на самые обычные жизненные ситуации, такие как завтрак, сборы на работу, предстоящее свидание, не говоря уже о таких событиях, как праздничный ужин, вызов к начальнику, ссора с близкими людьми.
Как же проявляется повышенная чувствительность кишки? Прежде всего, нарушением продвижения содержимого по своему логическому пути сверху вниз. Пищевой комок или продвигается быстрее, чем в норме, совершая маятникообразные движения, или остается в каком-либо сегменте кишки, или даже движется в обратном направлении.
Пищевой комок или продвигается быстрее, чем в норме, совершая маятникообразные движения, или остается в каком-либо сегменте кишки, или даже движется в обратном направлении.
Cиндром раздраженного кишечника отличается от язвы желудка, воспаления легких и остеохондроза.
Основное отличие состоит в отсутствии морфологической основы заболевания. Что это означает? Хорошо известно, что, например, при язвенной болезни существует дефект слизистой оболочки желудка или двенадцатиперстной кишки, при воспалении легких — участок уплотнения легочной ткани, при остеохондрозе – уменьшение высоты межпозвонкового пространства. То есть, во всех вышеперечисленных примерах есть так называемый субстрат заболевания – то, что вызывает жалобы. При синдроме раздраженного кишечника жалобы есть, а субстрата нет, по крайней мере, современными диагностическими исследованиями он не определяется.
Для синдрома раздраженного кишечника существуют диагностические критерии, так называемые «Римские критерии», получившие свое название в связи с тем, что впервые были опубликованы в Риме. Согласно «Римским критериям», на протяжении 12 недель за истекший год (не обязательно следующих друг за другом) могут беспокоить боль или дискомфорт в животе, вздутие живота, которые облегчаются после опорожнения кишечника, связаны с изменением частоты стула или его консистенции. Боль может изменяться от ощущения легкого дискомфорта, до нестерпимой, может не иметь четкой локализации, распространяясь по всему животу, или в разное время возникать в различных областях живота. Боль может быть самая разная – жгучая, тупая, ноющая, режущая, распирающая, сжимающая и.т.д. Она обычно усиливается после приема пищи. Очень важным моментом является отсутствие болей в ночные часы. Вы не просыпаетесь от боли.
Согласно «Римским критериям», на протяжении 12 недель за истекший год (не обязательно следующих друг за другом) могут беспокоить боль или дискомфорт в животе, вздутие живота, которые облегчаются после опорожнения кишечника, связаны с изменением частоты стула или его консистенции. Боль может изменяться от ощущения легкого дискомфорта, до нестерпимой, может не иметь четкой локализации, распространяясь по всему животу, или в разное время возникать в различных областях живота. Боль может быть самая разная – жгучая, тупая, ноющая, режущая, распирающая, сжимающая и.т.д. Она обычно усиливается после приема пищи. Очень важным моментом является отсутствие болей в ночные часы. Вы не просыпаетесь от боли.
Однако, если у Вас нарушен сон и Вы проснулись ночью, то боли могут тут же возникнуть. Вздутие живота обычно нарастает в течение дня, достигая максимума к вечеру, и заметно усиливается после еды (чаще всего после обеда).
Стул чаще всего отмечается в утренние часы, после завтрака, количество опорожнений кишечника составляет от 2 до 5, с небольшими временными промежутками. Неотложные позывы на дефекацию могут возникать после каждого приема пищи. Характерно также появление позывов на дефекацию в таких ситуациях, когда ее совершение не представляется возможной – совещание, поездки в метро, пригородных поездах, при стрессовых ситуациях. Достаточно часто из-за возникновения неотложных позывов на дефекацию Вы отказываетесь от посещения театров, кино и других общественных мест. Однако диарея никогда не возникает в ночные часы. Кроме того, масса кала остается нормальной, и, как правило, не превышает 200 г в сутки.
Неотложные позывы на дефекацию могут возникать после каждого приема пищи. Характерно также появление позывов на дефекацию в таких ситуациях, когда ее совершение не представляется возможной – совещание, поездки в метро, пригородных поездах, при стрессовых ситуациях. Достаточно часто из-за возникновения неотложных позывов на дефекацию Вы отказываетесь от посещения театров, кино и других общественных мест. Однако диарея никогда не возникает в ночные часы. Кроме того, масса кала остается нормальной, и, как правило, не превышает 200 г в сутки.
Достаточно часто остается чувство неполного опорожнения кишечника. В стуле могут быть слизь, непереваренные кусочки пищи, однако никогда – кровь или гной. Непосредственно перед актом дефекации отмечается усиление болей и значительное уменьшение их после него. Чаще всего стул бывает «овечьим», т.е. состоящим из мелких плотных фрагментов, «пробкообразным» – т.е. первые порции кала более плотные, чем последующие, может быть также стул в виде карандаша – узкие длинные ленты. Могут возникать так называемые запорные поносы – жидкий стул после нескольких дней его задержки.
Могут возникать так называемые запорные поносы – жидкий стул после нескольких дней его задержки.
Вас может преследовать масса других проблем, таких как ощущение кома в горле при глотании, боли в эпигастральной области, чувство быстрого насыщения, тошнота и боли в правом подреберье, боли в левой половине грудной клетки, в мышцах, в суставах, в спине, головные боли, сердцебиение, ощущение перебоев в работе сердца, невозможность спать на левом боку, ощущение неполного вдоха, внутренней дрожи, учащенное мочеиспускание, снижение веса, шум в ушах, чувство слабости, ощущение «приливов» и сухость во рту.
Распространенность данного заболевания среди населения колеблется в разных странах от 9 до 48%. Однако, в связи с достаточно деликатным характером жалоб, к врачу обращаются только 14-66% больных. Чаще всего болеют городские жители в возрасте от 30 до 40 лет, причем женщины в 3-4 раза чаще, чем мужчины. Чаще всего синдром раздраженного кишечника развивается после психотравмирующих ситуаций, таких как развод, тяжелая утрата, потеря работы или других значимых происшествий, значительно реже – после перенесенной пищевой токсикоинфекции; возможна также наследственная предрасположенность. Некоторые ученые придерживаются мнения, что употребление в пищу шоколада, кофе, алкоголя, чечевицы, бобов, молочных продуктов, а также обильная еда, изменение привычного характера питания во время командировок и путешествий может явиться пусковым моментом в возникновении симптомов заболевания.
Некоторые ученые придерживаются мнения, что употребление в пищу шоколада, кофе, алкоголя, чечевицы, бобов, молочных продуктов, а также обильная еда, изменение привычного характера питания во время командировок и путешествий может явиться пусковым моментом в возникновении симптомов заболевания.
Что делать, если у Вас есть все вышеперечисленные симптомы или их часть? Необходимо обязательно обратиться к врачу. Во-первых, для того, чтобы подтвердить диагноз. К сожалению, существуют различные состояния, при которых клиническая картина заболевания частично или даже практически полностью соответствует вышеописанной, но диагноз в итоге ставится иной, лечение требуется совершенно другое, и, иногда неотложное. Во-вторых, в случае подтвержденного диагноза, лечение должно быть обязательно подобрано специалистом с учетом многих факторов.
Жизненный прогноз при этом заболевании благоприятен. Синдром раздраженного кишечника не приводит к развитию злокачественных опухолей кишки или таким заболеваниям, как неспецифический язвенный колит или болезнь Крона. Однако желательно находиться под наблюдением доктора, в компетентности которого Вы уверены, которому Вы полностью доверяете и можете рассказать о самых незначительных изменениях в своем самочувствии и причинах, которые, на Ваш взгляд, их вызвали. Необходимо обращать внимание на то, как Вы питаетесь. Совершенно недопустимо есть 1-2 раза в день и помногу. Такой режим питания вне всякого сомнения вызовет и боли в животе, и вздутие живота, и нарушение стула. Прием пищи чаще 4-5 раз в день и небольшими порциями облегчит ваше самочувствие. У части больных определенный набор продуктов питания, приводит к усилению симптомов, поэтому целесообразно вести так называемый «пищевой дневник», для того чтобы определить продукты, которые могут вызвать ухудшение состояния. Необходимо записывать, какие продукты Вы употребляли в течение дня, и какие неприятные ощущения при этом возникали. Фрагмент «пищевого дневника» представлен ниже.
Однако желательно находиться под наблюдением доктора, в компетентности которого Вы уверены, которому Вы полностью доверяете и можете рассказать о самых незначительных изменениях в своем самочувствии и причинах, которые, на Ваш взгляд, их вызвали. Необходимо обращать внимание на то, как Вы питаетесь. Совершенно недопустимо есть 1-2 раза в день и помногу. Такой режим питания вне всякого сомнения вызовет и боли в животе, и вздутие живота, и нарушение стула. Прием пищи чаще 4-5 раз в день и небольшими порциями облегчит ваше самочувствие. У части больных определенный набор продуктов питания, приводит к усилению симптомов, поэтому целесообразно вести так называемый «пищевой дневник», для того чтобы определить продукты, которые могут вызвать ухудшение состояния. Необходимо записывать, какие продукты Вы употребляли в течение дня, и какие неприятные ощущения при этом возникали. Фрагмент «пищевого дневника» представлен ниже.
| Продукт | Симптом |
| рис | – |
| кофе | дважды неоформленный стул со слизью |
| картофель отварной | вздутие живота, избыточное газообразование |
Лекарства, излечивающего синдром раздраженного кишечника, не существует. Имеются лишь лекарственные препараты, облегчающие симптомы заболевания. Они достаточно эффективны и, в большинстве своем, не вызывают побочных эффектов. Выбор конкретного того или иного лекарственного средства зависит от того, какой именно симптом заболевания беспокоит Вас в настоящее время больше всего. При болях в животе могут быть назначены средства, ослабляющие двигательную активность кишки, при поносах — закрепляющие препараты, при запорах — слабительные, при вздутии живота — медикаменты, уменьшающие газообразование.
Имеются лишь лекарственные препараты, облегчающие симптомы заболевания. Они достаточно эффективны и, в большинстве своем, не вызывают побочных эффектов. Выбор конкретного того или иного лекарственного средства зависит от того, какой именно симптом заболевания беспокоит Вас в настоящее время больше всего. При болях в животе могут быть назначены средства, ослабляющие двигательную активность кишки, при поносах — закрепляющие препараты, при запорах — слабительные, при вздутии живота — медикаменты, уменьшающие газообразование.
Помните! Выбор препарата или комбинации препаратов и длительность курса лечения определяет врач!
К сожалению, эффект от назначенного лечения иногда бывает недостаточным, иногда кратковременным, а в некоторых случаях и вовсе отсутствует, что связано с тем, что все названные выше группы препаратов действуют только на функции кишки, не влияя на другие факторы, способствующие возникновению симптомов заболевания.
Механизм развития клинических признаков (симптомов) при синдроме раздраженного кишечника можно представить следующим образом: под влиянием психологического стресса или хронической психотравмирующей ситуации; значительно реже — кишечной инфекции, у некоторых людей, к которым принадлежите и Вы, кишка становится чрезмерно чувствительной.
Во-первых, снижается порог восприятия боли и, во-вторых, интенсивность восприятия боли становится не адекватной вызывающему ее стимулу. Болевые импульсы от кишки приходят в головной мозг. Так как головной мозг получает чрезмерно сильный импульс, то и ответный сигнал, направленный им к кишке, также является избыточным. В ответ на полученный сильный импульс возникает нарушение двигательной активности кишки, что Вы ощущаете как боли в животе, вздутие живота, поносы или запоры.
Можем ли мы повлиять на интенсивность импульса, идущего от кишки к мозгу или в обратном направлении? Теоретически можем, практически же это достаточно затруднительно. Подобно тому, как воды множества ручейков, впадая в реку, несущую их к океану, становятся неразличимыми, так и сигналы от многих органов, следующие в переплетении нервных волокон к мозгу практически неразделимы, и выделить «дорожку», по которой следует информация от кишки практически невозможно.
Можем ли мы повлиять на интенсивность импульса, формирующегося в мозге? Да, и достаточно эффективно.
Во всем мире признана эффективность как медикаментозных, так и немедикаментозных методов воздействия. К немедикаментозным методам относится, например, проведение индивидуальной и групповой психотерапии, гипнотерапии; к медикаментозным — применение трициклических антидепрессантов, селективных ингибиторов обратного захвата серотонина.
Помните! Выбор метода лечения определяет врач!
Синдром раздраженного кишечника не предрасполагает к развитию опухолей или воспалительных заболеваний кишечника. Однако, для того, чтобы жить полноценной жизнью, необходимо стараться избегать переутомления, стрессовых ситуаций, употребления продуктов, приводящих к возникновению симптомов заболевания; а при ухудшении самочувствия, или в случае появления новых симптомов — посещать своего врача.
Заслуженный деятель здравоохранения РТ,
врач-терапевт высшей категории,
доктор медицинских наук, профессор
Ф.И. Мухутдинова
Что делать при сильном запоре
Автор: WebMD Editorial Contributors
В этой статье
- Симптомы запора
- Причины запора
- Как долго действуют средства от запора
- Когда мне следует позвонить своему врачу?
9000t?
Запор означает, что ваш стул затруднен или происходит реже, чем обычно. Почти каждый проходит через это в какой-то момент.
Почти каждый проходит через это в какой-то момент.
Хотя обычно это несерьезно, вы почувствуете себя намного лучше, когда ваше тело вернется в нужное русло.
Нормальная продолжительность времени между дефекациями сильно различается от человека к человеку. Некоторые люди имеют их три раза в день. У других они бывают всего несколько раз в неделю.
Однако обходиться без него дольше 3 или более дней обычно слишком долго. Через 3 дня ваш стул становится более твердым и трудным для прохождения.
Симптомы запора
У вас может быть:
- Мало опорожнений кишечника
- Проблемы с дефекацией (натуживание)
- Твердый или мелкий стул
- Ощущение, что не все выходит
- Вздутие живота
Вы также можете почувствовать, что вам нужна помощь для опорожнения кишечника, например, нажимая на живот или используя палец для удаления стула со дна.
Причины запоров
Некоторые причины запоров включают:
- Изменения в том, что вы едите или в вашей деятельности
- Недостаточное количество воды или клетчатки в вашем рационе
- Употребление большого количества молочных продуктов
- Недостаток активности
- Сопротивление позывам к дефекации
- Стресс
- Чрезмерное употребление слабительных
- Некоторые лекарства, такие как сильнодействующие обезболивающие
- Антацидные препараты, содержащие кальций или алюминий
- Расстройства пищевого поведения
- Синдром раздраженного кишечника
- Беременность
- Проблемы с нервами и мышцами в пищеварительной системе
- Рак толстой кишки
- Неврологические состояния, такие как болезнь Паркинсона или рассеянный склероз
- Низкая активность щитовидной железы (так называемый гипотиреоз)
- Избыток кальция в крови (гиперкальциемия) из-за гиперактивности паращитовидных желез, лекарств, рака (легких, молочной железы, множественной миеломы) ) или другие причины
Средства от запоров
Выполните следующие действия:
- Выпивайте от двух до четырех дополнительных стаканов воды в день, если только ваш врач не порекомендовал вам ограничить потребление жидкости по другой причине.

- Старайтесь пить теплые жидкости, особенно по утрам.
- Добавьте в свой рацион фрукты и овощи.
- Ешьте чернослив и хлопья с отрубями.
- Занимайтесь спортом большую часть дней в неделю. Когда вы двигаетесь, мышцы кишечника также становятся более активными.
- Не игнорируйте желание покакать.
Вы также можете попробовать принять слабительное. Существует несколько типов слабительных, и многие из них можно купить без рецепта. Каждый из них работает по-разному, чтобы облегчить запор. Спросите своего врача или фармацевта, какой вид может вам подойти и как долго вы должны его принимать.
Как долго длится запор?
Если запор длится 3 недели и более, пройдите обследование, чтобы убедиться, что проблема не вызвана каким-либо заболеванием. Также обратитесь к врачу, если:
- У вас никогда раньше не было запоров.
- У вас боли в животе.
- Вы заметили кровь в стуле.
- Вы худеете без всяких усилий.

Не позволяйте запорам оставаться без лечения слишком долго. При отсутствии лечения запор может привести к неприятным осложнениям, таким как геморрой и выпадение прямой кишки, состояние, при котором часть кишечника выталкивается через задний проход из-за чрезмерного напряжения.
Когда мне следует позвонить своему врачу?
Немедленно позвоните своему врачу, если у вас внезапный запор с болью в животе или спазмами, и вы вообще не можете какать или отходить газы.
Также звоните, если:
- Запор — новая проблема для вас, и изменение образа жизни не помогло.
- У вас кровь в стуле.
- Вы худеете, хотя и не пытаетесь.
- У вас сильная боль при дефекации.
- Ваш запор длится более 2 недель.
- Размер, форма и консистенция вашего стула резко изменились.
Ваш врач может порекомендовать некоторые анализы для выявления причины вашего запора:
- Анализы крови для проверки уровня гормонов
- Анализы, которые проверяют мышцы вашего заднего прохода двоеточие
- Колоноскопия для выявления непроходимости толстой кишки
Что это означает и причины
Мы включаем продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает только те бренды и продукты, за которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продуктов соблюдали стандарты безопасности и эффективности, мы:
- Оценили ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все заявления о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует передовым отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Узнайте больше о нашем процессе проверки.
Было ли это полезно?
Боль в животе обычно сопровождается запором, который возникает, когда у вас есть трудности или невозможность дефекации.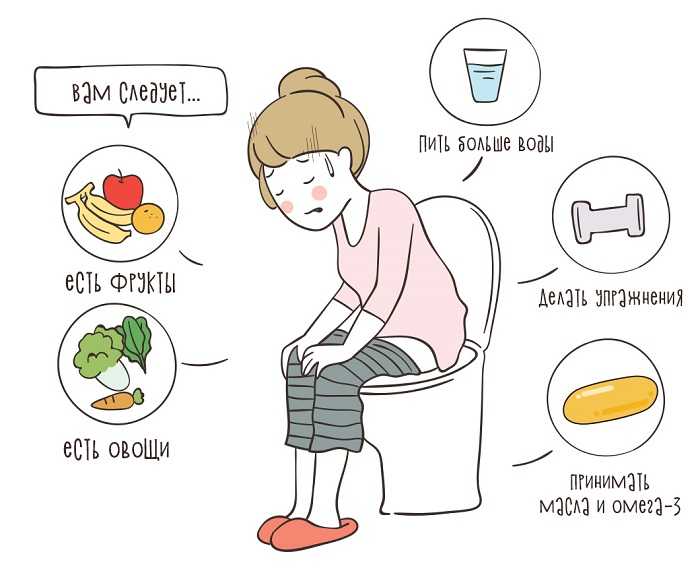 Обратитесь к врачу, чтобы исключить основную медицинскую причину.
Обратитесь к врачу, чтобы исключить основную медицинскую причину.
Общие симптомы запора могут включать:
- опорожнение кишечника менее трех раз в неделю или реже, чем обычно
- боль в животе со вздутием живота или без него
- стул твердый, комковатый и сухой
- неспособность полностью опорожнить кишечник
- ощущение, что есть что-то блокирует стул
- чувство необходимости надавить на живот, чтобы помочь опорожнению кишечника
- напряжение при опорожнении кишечника
Симптомы боли в животе, связанные с запором, могут включать:
- вздутие живота
- плохой аппетит или отсутствие аппетита
- спазмы
- общая боль в животе
Запор, который включает боль в животе, является частым явлением. В большинстве случаев это вызвано скоплением газа в животе или необходимостью опорожнить кишечник. Легкая или умеренная боль в животе и запор вместе обычно не вызывают беспокойства.
Причины болей в животе и запоров разнообразны. Некоторые широкие сегменты причин включают ваш образ жизни, лекарства, которые вы принимаете, и состояние здоровья. В каждом из этих сегментов есть несколько вещей, которые могут привести к боли в животе и запорам.
Образ жизни и повседневные причины
Причины, связанные с образом жизни, могут включать:
- недостаточное потребление пищевых продуктов с клетчаткой, таких как овощи, фрукты или крупы
- изменение в вашем распорядке дня или пищевых привычках, например диета
- стресс
- нет питье достаточного количества воды, чтобы стул оставался мягким и стимулировал опорожнение кишечника
- недостаточная физическая активность
- путешествия
- старение
- игнорирование необходимости опорожнения кишечника
Лекарства
Лекарства, которые могут вызывать боль в животе и запор, могут включать:
- добавки железа
- добавки кальция
- диуретики
- обезболивающие или наркотические препараты 0007 лекарство для контроля мышечных спазмов
- антациды
- некоторые антидепрессанты
Заболевания
Заболевания, которые могут вызывать боль в животе и запор, могут включать:
- воспалительные заболевания кишечника
- синдром раздраженного кишечника
- дивертикулит
- беременность
- диабет
- гипотиреоз
- рассеянный склероз 7 болезнь Парксона
- травмы головного мозга
- тревога
- депрессия
- анальная трещина
- непроходимость кишечника
- рак толстой или прямой кишки
- инсульт
- ослабление мышц таза
9000 07 травмы спинного мозга
Лечение болей в животе и запоров зависит от причины. Большая часть лечения будет варьироваться от изменения образа жизни или диеты до лекарств. В некоторых хронических случаях может потребоваться хирургическое вмешательство при закупорке, разрывах заднего прохода или состояниях, при которых другие методы лечения не могут помочь.
Большая часть лечения будет варьироваться от изменения образа жизни или диеты до лекарств. В некоторых хронических случаях может потребоваться хирургическое вмешательство при закупорке, разрывах заднего прохода или состояниях, при которых другие методы лечения не могут помочь.
Процедуры для здорового образа жизни
- Постепенно увеличивайте количество продуктов с высоким содержанием клетчатки в своем рационе. Ешьте свежие фрукты и овощи, цельнозерновые хлопья и цельнозерновой хлеб.
- Увеличьте количество воды, которую вы пьете каждый день. Вот сколько вы должны стремиться пить каждый день.
- Увеличьте объем физической активности, которую вы получаете каждый день.
- Не откладывайте опорожнение кишечника и не торопите его. Идите в туалет как можно скорее, когда почувствуете желание. Не торопитесь, чтобы весь стул прошел.
Лекарства
- Слабительные и стимулирующие средства.
 Они могут способствовать перемещению и размягчению стула, стимулируя опорожнение кишечника. Покупайте слабительные здесь.
Они могут способствовать перемещению и размягчению стула, стимулируя опорожнение кишечника. Покупайте слабительные здесь. - Минеральное масло или другие смазочные материалы. Они могут смягчить стул и облегчить его отхождение. Покупайте минеральное масло здесь.
- Пищевые добавки. Покупайте добавки с клетчаткой здесь.
- Клизмы. Клизмы могут смягчить стул и стимулировать дефекацию. Вот как управлять им.
- Смягчители стула. Они могут размягчить стул, чтобы он мог пройти. Покупайте размягчители стула здесь.
- Суппозитории. Вот как использовать ректальные суппозитории. Здесь можно купить ректальные суппозитории онлайн.
- Рецептурные препараты. Лекарства, отпускаемые по рецепту, могут работать по-разному. Большинство из них втягивают больше воды в кишечник и стимулируют мышцы кишечника, чтобы способствовать дефекации.

Подробнее о различиях между размягчителями стула и слабительными.
Другие виды лечения
- Хирургия. Хирургия может лечить закупорки, разрывы, опухоли или другие структурные причины запоров.
- Укрепление или тренировка мышц таза. Вы можете научить мышцы таза расслабляться и сокращаться в нужное время, чтобы облегчить опорожнение кишечника.
Во многих случаях запор можно вылечить самостоятельно, используя безрецептурные лекарства или изменив образ жизни. Однако, если ваш запор не проходит с помощью обычных домашних средств, обратитесь к врачу.
Также обратитесь к врачу, если у вас есть симптомы потенциально более серьезного заболевания. Эти симптомы включают в себя:
- кровотечение из прямой кишки
- кровь в стуле
- сильное истощение, которое продолжается в течение длительного времени
- необъяснимая потеря веса необъяснимое
- сильная боль в животе
- живот болезненный при прикосновении
Боль в животе и запор являются частыми симптомами.



 Они могут способствовать перемещению и размягчению стула, стимулируя опорожнение кишечника. Покупайте слабительные здесь.
Они могут способствовать перемещению и размягчению стула, стимулируя опорожнение кишечника. Покупайте слабительные здесь.