Магнитно-резонансная томография (МРТ) простаты
Главная » Виды исследований » МРТ простаты
Бесплатно подберем клинику или диагностический центр.
Звоните 8(499) 116-77-86
Подобрать клинику
Записаться на МРТ
Магнитно-резонансная томография (МРТ) является неинвазивным медицинским диагностическим методом, с помощью которого возможно диагностировать и лечить различные заболевания.
МРТ использует мощное магнитное поле, частотные радиоимпульсы и компьютерную обработку полученных данных, что позволяет получить детальные изображения органов, мягких тканей, костей и практически всех внутренних структур тела.
Изображения могут быть визуализированы на мониторе компьютера, передаваться в электронном виде, распечатаны или скопированы на цифровой носитель. МРТ не использует ионизирующее излучение (рентгеновские лучи).
Предстательная железа входит в состав органов мужской репродуктивной системы. Она расположена в передней части прямой кишки и под мочевым пузырем, а также огибает начальную часть уретры. Простата производит жидкость необходимую для того ,чтобы сперма была полноценной . УЗИ и МРТ являются наиболее часто используемыми методами визуализации предстательной железы ( простаты).
Она расположена в передней части прямой кишки и под мочевым пузырем, а также огибает начальную часть уретры. Простата производит жидкость необходимую для того ,чтобы сперма была полноценной . УЗИ и МРТ являются наиболее часто используемыми методами визуализации предстательной железы ( простаты).
Показания для МРТ предстательной железы
Чаще всего, показанием для МРТ предстательной железы является диагностика рака простаты. МРТ простаты обычно используется для оценки степени рака предстательной железы, определения того, является рак ограниченным в пределах железы или имеется распространение за пределы предстательной железы.
Иногда МРТ предстательной железы используется для диагностики других заболеваний простаты, в том числе:
- Инфекции (простатит, абсцесс простаты)
- Увеличение простаты (аденома)
- Врожденные дефекты (аномалии)
- Послеоперационные осложнения на органах таза
Подготовка к МРТ простаты
МРТ простаты, как правило, проводится с использованием специального трансректального датчика, который вводится в прямую кишку, но возможно проведение исследования и без такого датчика. Прямая кишка находится внутри таза, непосредственно за предстательной железой. Размещение трансректального датчика (катушки) в прямую кишку, близко к простате, помогает генерировать более детальные изображения предстательной железы и окружающих структур, а также позволяет выполнить магнитного резонансную (МР) спектроскопию, которая может помочь получить дополнительную информацию о химическом контенте клеток, образующих предстательную железа. Кроме того, МРТ простаты может оценивать движение молекул воды (так называемый диффузии воды) и кровоток (изображение перфузии) в пределах простаты, чтобы помочь дифференцировать нормальную ткань простаты от патологической ткани.
Прямая кишка находится внутри таза, непосредственно за предстательной железой. Размещение трансректального датчика (катушки) в прямую кишку, близко к простате, помогает генерировать более детальные изображения предстательной железы и окружающих структур, а также позволяет выполнить магнитного резонансную (МР) спектроскопию, которая может помочь получить дополнительную информацию о химическом контенте клеток, образующих предстательную железа. Кроме того, МРТ простаты может оценивать движение молекул воды (так называемый диффузии воды) и кровоток (изображение перфузии) в пределах простаты, чтобы помочь дифференцировать нормальную ткань простаты от патологической ткани.
Как правило, при других исследованиях не требуются ограничения в еде перед исследованием МРТ. Если же проводится МРТ простаты, тем более, с применением датчика, то необходимо ограничить прием тяжелой пищи с клетчаткой за 12 часов до исследования и если исследование проводится с использованием трансректального датчика необходимо также очистить прямую кишку с помощью клизмы перед исследованием.
Пациент может использовать специальную одноразовую одежду или находиться во время процедуры в своей одежде, если она свободная и не имеет металлической фурнитуры. том. Если планируется введение контраста, то лаборанту МРТ необходима информация о наличии аллергии на контрастное вещество или бронхиальной астмы. Контрастное вещество, которое наиболее часто используется для МРТ исследований, содержит металлическое вещество (гадолиний). И хотя гадолиний очень редко приводит к осложнениям, в отличие от контраста с содержанием йода (который применяется при КТ исследованиях), тем не менее, его введение нежелательно при наличии серьезных соматических заболеваний, особенно хронических заболеваний почек. При наличии клаустрофобии МРТ исследование рекомендуется проводить на аппаратах открытого типа.
Все объекты с содержанием металла должны быть удалены до проведения МРТ. Это такие предметы как:
- Ювелирные изделия, часы, кредитные карты и слуховые аппараты, которые могут быть повреждены
- Булавки, шпильки, металлические молнии и аналогичные металлические предметы, которые могут привести к искажению изображения МРТ
- Съемные зубные протезы с наличием в составе металла
- Ручки, карманные ножи и очки
- Пирсинг на теле
Проведение МРТ противопоказано при наличии у пациента имплантов или имплантированных электронных устройств:
- Кохлеарные имплантаты
- Некоторые виды клипсов, используемых на аневризмах головного мозга
- Некоторые виды металлических спиралей, размещенные в пределах кровеносных сосудов (стенты)
- Искусственные клапаны сердца
- Имплантированные инфузионные помпы
- Имплантированные электронные устройства, в том числе дефибриллятор, кардиостимулятор.

- Эндопротезы суставов (с содержанием металла)
- Имплантированные стимуляторы нервов
- Металлические штифты, винты, пластины, стенты или хирургические скобы
- Металлические части в теле человека (например, пули или осколки), так как мощное магнитное поле может привести к смещению металлических объектов и повреждению тканей. И поэтому, в таких случаях необходимо до МРТ исследования провести рентгенографию.
Сопровождающие детей родители также должны убрать все металлические предметы и сообщить наличие в теле объектов с содержанием металла.
Процедура выполнения МРТ простаты
Традиционный аппарат МРТ (закрытого типа) представляет собой большую цилиндрическую трубку окруженную магнитом. Пациент во время исследования лежит на подвижном столе, который двигается в центр магнита. Существуют также МРТ аппараты открытого типа, где магнит не полностью окружает пациента, а открыт по бокам. Исследования на аппаратах открытого типа (а они преимущественно низкопольные) полезны для исследования пациентов с клаустрофобией или с большим весом. В последнее время появились аппарата открытого типа с высоким полем ( 1 и более Тесла), которые позволяют получить качественное изображение, в отличие от основных моделей открытых МРТ, где магнитное поле низкое и изображение менее качественное. При МРТ исследования простаты с использованием эндоректальной катушки, медсестра или врач размещает катушку в одноразовую манжету, смазывают и вставляют в прямую кишку. После вставки манжета, которая окружает катушку, надувается, что позволяет удерживать ее в прямой кишке во время исследования. Когда исследование завершено, манжету сдувают и катушку удаляют из прямой кишки. Во время выполнения процедуры МРТ пациент должен лежать неподвижно в течение определенного времени (в среднем 25-30 минут). При исследовании с контрастом длительность исследования будет больше. МР-спектроскопия, которая дает возможность получить дополнительную информацию о клеточных химических веществах может быть проведена при необходимости во время МРТ исследования и может добавить около 15 минут к времени исследования.
В последнее время появились аппарата открытого типа с высоким полем ( 1 и более Тесла), которые позволяют получить качественное изображение, в отличие от основных моделей открытых МРТ, где магнитное поле низкое и изображение менее качественное. При МРТ исследования простаты с использованием эндоректальной катушки, медсестра или врач размещает катушку в одноразовую манжету, смазывают и вставляют в прямую кишку. После вставки манжета, которая окружает катушку, надувается, что позволяет удерживать ее в прямой кишке во время исследования. Когда исследование завершено, манжету сдувают и катушку удаляют из прямой кишки. Во время выполнения процедуры МРТ пациент должен лежать неподвижно в течение определенного времени (в среднем 25-30 минут). При исследовании с контрастом длительность исследования будет больше. МР-спектроскопия, которая дает возможность получить дополнительную информацию о клеточных химических веществах может быть проведена при необходимости во время МРТ исследования и может добавить около 15 минут к времени исследования. Процедура МРТ абсолютно безболезненна и, тем не менее, некоторые пациенты могут ощущать чувство тепла в области, где проводится исследование, что является нормальной реакцией тканей на магнитное поле. В ходе введения эндоректальной катушки также пациент может почувствовать давление в прямой кишке, аналогичное таковому при пальцевом ректальном исследовании. Как правило, пациент находится один в аппаратной МРТ во время исследования, но между врачом рентгенологом и пациентом есть двухсторонняя аудиосвязь и врач видит пациента. После прохождения процедуры МРТ пациенту не требуется время на адаптацию. После проведения МРТ могут потребоваться дополнительные обследования для уточнения диагноза ( например, сцинтиграфия)
Процедура МРТ абсолютно безболезненна и, тем не менее, некоторые пациенты могут ощущать чувство тепла в области, где проводится исследование, что является нормальной реакцией тканей на магнитное поле. В ходе введения эндоректальной катушки также пациент может почувствовать давление в прямой кишке, аналогичное таковому при пальцевом ректальном исследовании. Как правило, пациент находится один в аппаратной МРТ во время исследования, но между врачом рентгенологом и пациентом есть двухсторонняя аудиосвязь и врач видит пациента. После прохождения процедуры МРТ пациенту не требуется время на адаптацию. После проведения МРТ могут потребоваться дополнительные обследования для уточнения диагноза ( например, сцинтиграфия)
Преимущества и риски
Преимущества
- МРТ является неинвазивным методом визуализации, который не подвергает организм воздействию ионизирующего излучения
- Изображения мягкотканых структур организма, в том числе простаты и других органов малого таза более четкие и подробные, чем при использовании других методов визуализации.
 Эта деталь делает МРТ ценным инструментом для ранней диагностики и оценки степени развития опухолей, таких как рак простаты
Эта деталь делает МРТ ценным инструментом для ранней диагностики и оценки степени развития опухолей, таких как рак простаты - МРТ оказался ценным в диагностике широкого спектра заболеваний, включая рак, доброкачественные заболевания, таких как доброкачественная гиперплазия предстательной железы и инфекции
- МР-спектроскопия помогает анализировать химический состав простаты, что может быть полезным в раннем выявлении рака предстательной железы
- МРТ исследование позволяет диагностировать аномалии, которые могут быть не видны из-за костей при использовании других методов визуализации
- Контрастный материал, используемый в МРТ исследовании, гораздо реже вызывает аллергическую реакцию, чем контрастных материалы на основе йода, используемые при рентгенологических методах исследований
Риски
МРТ не представляет практически никакой опасности для обычного пациента, когда соблюдаются соответствующие правила техники безопасности.
- Несмотря на то, что сильное магнитное поле не является вредным сам по себе, имплантированные медицинские устройства, с содержанием металла, могут работать некорректно или испортиться во время МРТ исследования
- Существует очень незначительный риск аллергической реакции, если проводится исследование с контрастным веществом. Такие реакции обычно мягкие и легко купируются с помощью лекарств
- Нефрогенный системный фиброз в настоящее время является признанным, но редким, осложнением МРТ исследования с контрастом и считается, что это осложнение вызвано вследствие инъекций высоких доз гадолиния пациентам с очень плохой функции почек. Тщательная оценка функции почек до введения контраста с гадолинием сводит к минимуму риск этого очень редкого осложнения
Ограничения для МРТ простаты
Высокое качество изображения удается добиться только в том случае, если пациент способен оставаться совершенно неподвижным во время проведения МРТ исследования.
При больших размерах пациент может не поместиться в МРТ аппарат. Наличие имплантата или металлических предметов может ухудшить качество изображения.
МРТ не всегда может выявить различия между тканью рака и воспалительным процессом или наличие продуктов крови в предстательной железе, которые иногда остаются после биопсии простаты. Для того чтобы избежать диагностических ошибок.
Задать вопрос
МРТ предстательной железы с контрастированием
МРТ предстательной железы с контрастированием – высокоточная диагностическая процедура. С ее помощью можно выявить многие патологии, в том числе и новообразования на начальных стадиях. Благодаря магнитно-резонансной томографии с контрастированием специалисты исследуют ткани простаты в разных плоскостях с шагом в миллиметры. По результатам исследования врач поставит точный диагноз и подберет эффективную тактику лечения.
Магнитно-резонансная томография предстательной железы с контрастированием
Суть МРТ заключается в использовании магнитного поля большой мощности, которое вырабатывается аппаратом диагностики. В ответ на него атомы в тканях тела человека начинают выделять энергию. Именно этот процесс и фиксируется оборудованием. Среди преимуществ метода диагностики:
В ответ на него атомы в тканях тела человека начинают выделять энергию. Именно этот процесс и фиксируется оборудованием. Среди преимуществ метода диагностики:
- это абсолютно безопасная и неинвазивная процедура. Во время сканирования пациент не сталкивается с неприятными ощущениями;
- возможность получения четких послойных снимков, по которым выстраивают 3Д-модели;
- высокая информативность полученных данных, по которым выявляют даже мельчайшие новообразования;
- возможность повторения диагностики неограниченное количество раз в виду отсутствия лучевой нагрузки на организм.
Что показывает процедура
Магнитно-резонансная томография предстательной железы с контрастированием показана при появлении различных проблем с половой функцией у мужчины. Обследование выявляет патологии на ранних стадиях, что позволяет своевременно начать их лечение. С помощью МРТ выявляют воспалительные процессы, гиперплазию, добро- и злокачественные новообразования. Кроме того, по результатам магнитно-резонансной томографии предстательной железы с контрастированием можно определить простатит инфекционной и неинфекционной природы, кисты, абсцесс, врожденные аномалии развития половых органов.
Кроме того, по результатам магнитно-резонансной томографии предстательной железы с контрастированием можно определить простатит инфекционной и неинфекционной природы, кисты, абсцесс, врожденные аномалии развития половых органов.
Диагностика показана пациентам, у которых имеется подозрение на рак: исследование показывает степень распространения онкологии, метастазы, поражение лимфатических узлов. МРТ применяется для предоперационной диагностики, выявления осложнений после хирургического вмешательства и наблюдения за эффективностью лечения.
Показания к МРТ предстательной железы с контрастом
Показания для выполнения магнитно-резонансной томографии предстательной железы обширны. Исследование проводится всем мужчинам, которые имеют проблемы с половой сферой. Среди поводов для диагностики:
- нарушение потенции;
- преждевременная эякуляция;
- болезненность после полового акта;
- воспаление простаты;
- изменение размера и консистенции предстательной железы;
- затрудненное мочеиспускание;
- примеси крови в моче;
- неполное опустошение мочевого пузыря;
- очаговое повышение температуры.

Еще одним показанием для проведения МРТ предстательной железы с контрастированием является повышенный уровень ПСА – простатспецифического антигена. Этот показатель отражает риск развития рака простаты, также применяется для контроля эффективности лечения этой патологии. Магнитно-резонансная томография показана мужчинам, которые страдают от бесплодия.
МРТ предстательной железы применяется на только для определения или уточнения диагноза, но и определения стадии заболевания, наблюдения за динамикой терапии. Как правило, на это обследование отправляют онкологи и урологи.
Противопоказания
Магнитно-резонансная томография является полностью безопасным исследованием. Процедура не оказывает никакой лучевой нагрузки на организм. Несмотря на это, ограничения для ее проведения все-таки существуют. Среди абсолютных противопоказаний:
- первый триместр беременности;
- кардио-, нейростимуляторы;
- эндопротезы, протезы внутреннего уха;
- инсулиновые помпы;
- искусственные клапаны сердца, шунты;
- любые металлические элементы в организме.

Относительными противопоказаниями является лишний вес пациента (каждый томограф имеет свое ограничение по этому параметру), клаустрофобия, психические отклонения. МРТ не назначают пациентам, которые не могут сохранять неподвижность в течение определенного времени, которым необходима постоянная поддерживающая терапия. Отдельно выделяют ряд противопоказаний для применения контраста. Среди них:
- почечная и печеночная недостаточность;
- сахарный диабет;
- тяжелая форма бронхиальной астмы;
- высокий уровень креатинина в крови;
- аллергия на йод.
Если пациент принимает препараты на основе метформина, то за 2 дня до МРТ с контрастированием их необходимо отменить. Возобновляют прием также через 2 суток.
Подготовка к процедуре
Чтобы магнитно-резонансная томография предстательной железы с контрастированием была максимально информативной, к процедуре необходимо подготовиться.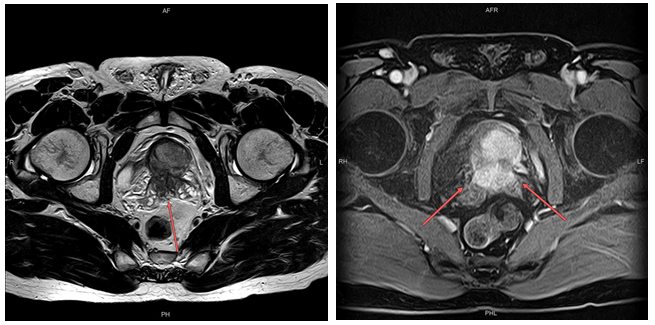 Специалисты рекомендуют соблюдать следующие правила:
Специалисты рекомендуют соблюдать следующие правила:
- за 3 дня до диагностики следует полностью отказаться от употребления газообразующих продуктов: бобовых, капусты, винограда, молока. Под запретом алкогольные и газированные напитки, крепкие чай и кофе. Полностью откажитесь от жирной, жареной, высококалорийной пищи, сдобной выпечки, маринованных овощей;
- за 2 дня перейдите на легкое питание. Лучше всего, чтобы в рационе преобладали зерновые каши, нежирные бульоны;
- если избежать метеоризма не получается, за сутки до исследования примите лекарство, расслабляющее гладкую мускулатуру кишечника или подавляющее газообразование – Но-шпу, Эспумизан;
- по рекомендации врача может быть проведена очищающая клизма или назначены препараты для очистки кишечника;
- приходить на МРТ предстательной железы с контрастированием следует строго после 8-часового голодания. За 2 часа допустимо выпить стакан чистой воды;
- обязательно снимите все ювелирные и другие украшения, застежки;
- приходите в одежде, на которой нет никаких металлических элементов: молний, декоративных вставок;
- воздержитесь от похода в уборную перед диагностикой, так как сканирование проводится с наполненным мочевым пузырем;
- пациентам, которые переживают за ход исследования и боятся замкнутого пространства, рекомендуется выпить седативный препарат.

Как проходит диагностика
Контрастное вещество – специальный красящий препарат, который после введения стремительно распространяется по телу и накапливается в патологических участках. Его применение позволяет значительно повысить информативность снимков, определить гиперваскулярные процессы. Сегодня в качестве контраста выступает вещество гадолиний. Препараты на его основе полностью безопасны, не оказывают токсического воздействия на организм, практически не вызывают побочные эффекты.
Контрастные препараты вводят внутривенно через катетер. Через 10-15 минут активное вещество распространяется по организму, начинается магнитно-резонансная томография. Пациента проводят к кушетке томографа, помогают расположиться. Затем в руку кладут сигнальную грушу: при необходимости человек, сжимая ее, экстренно остановит сканирование. Длительность всей процедуры в среднем составляет 40-60 минут.
Магнитно-резонансная томография предстательной железы может проводиться с динамическим контрастированием. Особенность такой процедуры в том, что красящий препарат вводится в процессе МРТ. С помощью обследования оценивают скорость распространения контрастного вещества, динамику его накопления и выведения. Эта информация позволяет врачу определить характер образования, дифференцировать доброкачественную гиперплазию и рак простаты.
Особенность такой процедуры в том, что красящий препарат вводится в процессе МРТ. С помощью обследования оценивают скорость распространения контрастного вещества, динамику его накопления и выведения. Эта информация позволяет врачу определить характер образования, дифференцировать доброкачественную гиперплазию и рак простаты.
Восстановление после МРТ с контрастированием
У некоторых пациентов после магнитно-резонансной томографии предстательной железы с контрастированием возникают побочные эффекты. Обычно они связаны с головной болью, головокружением, повышением артериального давления. Это вполне нормальное явление и не требует никаких действий.
Также может возникнуть аллергическая реакция на контрастный препарат. Она проявляется в виде кожной сыпи, повышения температуры тела, зуда кожного покрова. В таком случае необходимо принять антигистаминный препарат. Гадолиний выводится из организма естественным путем, антидот не нужен.
Расшифровка результатов
Результаты магнитно-резонансной томографии предстательной железы представляют собой множество срезов с шагом в несколько миллиметров. Это позволяет подробно изучить исследуемую область и выявить даже зарождающиеся новообразования. Магнитно-резонансная томография простаты – единственный метод диагностики, который полностью визуализирует капсулу предстательной железы. Она нарушается при развитии любых онкологических процессов в органе.
Это позволяет подробно изучить исследуемую область и выявить даже зарождающиеся новообразования. Магнитно-резонансная томография простаты – единственный метод диагностики, который полностью визуализирует капсулу предстательной железы. Она нарушается при развитии любых онкологических процессов в органе.
Применение контрастного вещества дает возможность оценить кровоснабжение в зоне. Гадолиний, который является основным подобных компонентов препаратов, накапливается в патологических очагах.
- Злокачественные новообразования обладают большим количеством кровеносных сосудов, что хорошо визуализируется по результатам МРТ. Если в какой-то зоне контраст проявляется быстро и преимущественно локализуется по краям, то диагностируется раковая опухоль. При динамическом контрастировании она характеризуется ранним и сильным накоплением гадолиния. По срезам врач оценивает размер новообразования, его распространенность.
- Доброкачественные опухоли отличаются медленным накоплением контрастного вещества.
 При этом красящий пигмент задерживается дольше.
При этом красящий пигмент задерживается дольше. - Участки воспаления, кровоизлияния или фиброза отличаются пониженной интенсивностью магнитно-резонансного сигнала.
Использование специальных компьютерных программ позволяет определить вероятность наличия онкологии. Томография выявляет метастазы в костных тканях, которые не визуализируются на КТ или рентгене. Также с помощью исследования диагностируют кисты семенных пузырьков.
Выполнить магнитно-резонансную томографию предстательной железы с контрастированием вы сможете в диагностическом центре «Медскан» в Москве. Опытные специалисты оперативно проведут диагностику и расшифруют полученные данные. Среди наших сотрудников только опытные и квалифицированные врачи, которые работают, согласно международным нормам. Чтобы записаться на прием, свяжитесь с администратором.
Визуализация простаты — StatPearls — NCBI Bookshelf
Введение
Простата представляет собой железу в форме грецкого ореха, часть мужской репродуктивной системы, которая вырабатывает и выделяет жидкую щелочную жидкость в эякуляте. Она содержит железистые и стромальные элементы, которые подвержены увеличению и развитию аденокарциномы у пожилых пациентов. Инфекция распространена среди относительно молодых пациентов. Визуализация играет жизненно важную роль в диагностике различной патологии предстательной железы, включая раннее выявление карциномы. Визуализация также помогает получить образцы тканей, дренировать абсцесс и пост- коллекции процедур, а также стадию и последующее злокачественное новообразование.
Она содержит железистые и стромальные элементы, которые подвержены увеличению и развитию аденокарциномы у пожилых пациентов. Инфекция распространена среди относительно молодых пациентов. Визуализация играет жизненно важную роль в диагностике различной патологии предстательной железы, включая раннее выявление карциномы. Визуализация также помогает получить образцы тканей, дренировать абсцесс и пост- коллекции процедур, а также стадию и последующее злокачественное новообразование.
Анатомия
Предстательная железа расположена в полости таза ниже мочевого пузыря, окружая простатический отдел уретры. Железа состоит из вершины, опирающейся на мочеполовую диафрагму, основания, прикрепленного к шейке мочевого пузыря, и нижнелатеральных поверхностей, покоящихся на мышце, поднимающей задний проход над мочеполовой диафрагмой.
Анатомически делится на две латеральные (правую и левую) и одну срединную долю. Гистологически он имеет центральную зону (ЦЗ), включающую 25% массы предстательной железы, которая образует основу; периферическая зона (ПЗ), окружающая центральную часть, составляющая 25% массы предстательной железы; и переходная зона (TZ), которая окружает переднебоковую часть уретры в виде подковы. Важно знать эти гистологические зоны, потому что 70% аденокарцином возникают из периферической зоны, а 20% — из переходной зоны. Только 10% аденокарцином возникают из центральной зоны. Простатит чаще возникает в центральной зоне. Доброкачественная гиперплазия предстательной железы обычно расширяет переходную зону, образуя аденому.
Важно знать эти гистологические зоны, потому что 70% аденокарцином возникают из периферической зоны, а 20% — из переходной зоны. Только 10% аденокарцином возникают из центральной зоны. Простатит чаще возникает в центральной зоне. Доброкачественная гиперплазия предстательной железы обычно расширяет переходную зону, образуя аденому.
Простые рентгенограммы
Простые рентгенограммы имеют ограниченную полезность для оценки простаты, но редко используются в качестве обследования скелета для оценки или отслеживания метастазов.
Другие методы визуализации, такие как сканирование костей, используются для оценки метастазов в костях, а КТ грудной клетки, брюшной полости и таза используется для определения стадии рака предстательной железы. МРТ предстательной железы чувствительна и специфична для оценки злокачественности предстательной железы и местного распространения. КТ/МРТ также используется для введения семян радиации перед лучевой терапией.
Компьютерная томография
Детальная анатомия предстательной железы плохо определяется на КТ, как и ее патология. Он может показать гиперплотную центральную зону с плотностью от 40 до 60 единиц Хаунсфилда (HU), а периферическая зона может казаться гиподенсивной между 10-5 HU плотностью.
Он может показать гиперплотную центральную зону с плотностью от 40 до 60 единиц Хаунсфилда (HU), а периферическая зона может казаться гиподенсивной между 10-5 HU плотностью.
БПХ
КТ обычно не проводится для диагностики, но ДГПЖ идентифицируется, когда предстательная железа выходит за пределы лобкового симфиза на аксиальной визуализации. ДГПЖ также может быть диагностирована на КТ с объемом более 30 мл (измеряется с помощью изображений реформата коронки).
Воспаление простаты
При простатите железа выглядит диффузно гиподенсированной с симметричным или асимметричным увеличением. Абсцессы предстательной железы представляют собой четко очерченные гипоаттенуирующие (приблизительно плотность жидкости, от -19 до 13 единиц Хаунсфилда) области с усилением периферического края. Прогрессирование заболевания можно отслеживать с помощью компьютерной томографии или в качестве альтернативы сонографии.[1]
Простата CA
Злокачественное новообразование предстательной железы проявляется в виде областей с усилением контраста, особенно в венозной фазе. Эти области могут быть фокальными или диффузными и обнаруживаются в пределах периферической зоны. КТ играет важную роль в визуализации карциномы для оценки местного и отдаленного распространения.
Эти области могут быть фокальными или диффузными и обнаруживаются в пределах периферической зоны. КТ играет важную роль в визуализации карциномы для оценки местного и отдаленного распространения.
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ) является отличным методом визуализации предстательной железы благодаря лучшему контрастному разрешению. МРТ позволяет дифференцировать анатомические зоны и их аномалии. МРТ предстательной железы выполняется с тазовой катушкой и чувствительна при обнаружении злокачественных новообразований и оценке их локального распространения. Использование эндоректальной катушки обеспечивает больше информации и лучшее разрешение. Благодаря недавним достижениям, таким как мультипараметрическая МРТ (мп-МРТ), функциональная МРТ и биопсия под контролем МРТ, МРТ становится все более полезной для выявления рака предстательной железы низкой степени злокачественности или малого объема. Необходимые последовательности МРТ включают Т2-взвешенную визуализацию, диффузионно-взвешенную визуализацию (DWI) наряду с визуализацией кажущегося коэффициента диффузии (ADC) и визуализацию с динамическим внутривенным контрастированием (DCE). DWI анализирует диффузию молекул воды на клеточном уровне. ADC — это качественная мера средней диффузии воды на воксель. DWI особенно важен в диагностике карциномы предстательной железы и простатита, включая абсцесс.[3]
DWI анализирует диффузию молекул воды на клеточном уровне. ADC — это качественная мера средней диффузии воды на воксель. DWI особенно важен в диагностике карциномы предстательной железы и простатита, включая абсцесс.[3]
Нормальная анатомия
Периферическая зона однородно гиперинтенсивна на Т2-взвешенном изображении (T2WI) с гипоинтенсивной капсулой. Переходная зона показывает неоднородность, в то время как семенные пузырьки кажутся однородно гиперинтенсивными на T2WI.
БПХ
МРТ очерчивает зональную анатомию, ее элементы и объем железы, а также зональный объем. ДГПЖ проявляется как гетерогенная ТЗ на T2WI. Из-за увеличения железистой или стромальной ткани увеличенные узлы при ДГПЖ показывают повышенный или пониженный сигнал на T2WI. Увеличение желез проявляется в виде ярких сигналов на T2WI, в то время как фибромышечные и стромальные элементы темные на T2WI. Оценка стромально-железистого соотношения помогает выбрать соответствующую медикаментозную терапию. [4] Расширение стромы может имитировать рак переходной зоны из-за низкой интенсивности на T2WI, ограничения диффузии и усиления контраста, как при карциноме предстательной железы. Стромальную гиперплазию можно отличить по более четкому и инкапсулированному внешнему виду [5].
[4] Расширение стромы может имитировать рак переходной зоны из-за низкой интенсивности на T2WI, ограничения диффузии и усиления контраста, как при карциноме предстательной железы. Стромальную гиперплазию можно отличить по более четкому и инкапсулированному внешнему виду [5].
На МРТ ДГПЖ можно разделить на семь типов. Тип 0 = нет/небольшое зональное расширение. Тип 2 = ретроуретральный. Тип 3 = ретроуретральный + двусторонний ТЗ. Тип 4 = на ножке (множественные или одиночные). Тип 5 = ножка + двусторонний TZ +/- ретроуретральный. Тип 6 = субтригональное или эктопическое увеличение. Тип 7= другие комбинации. Помимо диагностики ДГПЖ, МРТ играет важную роль в выявлении карциномы, когда у пациента с ДГПЖ повышен уровень ПСА и имеется подозрение или высокий риск развития рака предстательной железы.[4]
Инфекция простаты
Бактериальный простатит бывает острым или хроническим и чаще встречается в периферической зоне. Острый простатит проявляется гиперинтенсивностью Т2 с повышенным контрастным усилением. Хронический простатит обычно гипоинтенсивен на Т2 и показывает слабое усиление контраста. Хронический простатит демонстрирует усиление диффузной рестрикции из-за инфильтрата воспалительных клеток. Эти находки имитируют карциному предстательной железы. Однако степень ограничения диффузии ниже, чем у карциномы. Ненекротический гранулематозный простатит также выглядит гипоинтенсивным на Т2 с ограничением диффузии, но, в отличие от хронического простатита, на постконтрастных изображениях усиления нет. Зона некроза гранулематозного простатита показывает повышенный сигнал на T2WI. У пациентов с распространением гранулем за пределы предстательной железы их сложно отличить от карциномы.[5][6]
Хронический простатит обычно гипоинтенсивен на Т2 и показывает слабое усиление контраста. Хронический простатит демонстрирует усиление диффузной рестрикции из-за инфильтрата воспалительных клеток. Эти находки имитируют карциному предстательной железы. Однако степень ограничения диффузии ниже, чем у карциномы. Ненекротический гранулематозный простатит также выглядит гипоинтенсивным на Т2 с ограничением диффузии, но, в отличие от хронического простатита, на постконтрастных изображениях усиления нет. Зона некроза гранулематозного простатита показывает повышенный сигнал на T2WI. У пациентов с распространением гранулем за пределы предстательной железы их сложно отличить от карциномы.[5][6]
Простатит может прогрессировать в абсцессы, которые являются гиперинтенсивными на Т2, гипоинтенсивными на Т1 и показывают периферическое усиление контраста. Абсцессы демонстрируют ограничение диффузии и низкое значение ADC.[7]
Злокачественное новообразование предстательной железы
Карцинома предстательной железы связана с высокой заболеваемостью и смертностью во всем мире. МРТ, особенно мп-МРТ, полезна для выявления рака и помогает избежать ненужной биопсии. МРТ перед биопсией и биопсия под контролем МРТ более эффективны, чем биопсия под контролем ТРУЗИ [8]. МРТ перед биопсией помогает избежать ошибок при стадировании, которые могут возникнуть из-за артефактов биопсии.[9]] МРТ также выявляет передние, боковые и верхушечные опухоли, которые могут быть пропущены при биопсии. Злокачественные образования обычно располагаются в периферической зоне с гипоинтенсивностью на T2WI, очаговым усилением и низкой диффузионной способностью. Нечетко очерченные и гипоинтенсивные на Т2 очаги в ПЗ очень подозрительны на карциному. Хотя в переходной зоне злокачественные новообразования встречаются реже, неограниченные, спикулярные, относительно гипоинтенсивные на Т2 очаги вызывают подозрение.
МРТ, особенно мп-МРТ, полезна для выявления рака и помогает избежать ненужной биопсии. МРТ перед биопсией и биопсия под контролем МРТ более эффективны, чем биопсия под контролем ТРУЗИ [8]. МРТ перед биопсией помогает избежать ошибок при стадировании, которые могут возникнуть из-за артефактов биопсии.[9]] МРТ также выявляет передние, боковые и верхушечные опухоли, которые могут быть пропущены при биопсии. Злокачественные образования обычно располагаются в периферической зоне с гипоинтенсивностью на T2WI, очаговым усилением и низкой диффузионной способностью. Нечетко очерченные и гипоинтенсивные на Т2 очаги в ПЗ очень подозрительны на карциному. Хотя в переходной зоне злокачественные новообразования встречаются реже, неограниченные, спикулярные, относительно гипоинтенсивные на Т2 очаги вызывают подозрение.
МРТ также используется для оценки метастазов, которые не визуализируются при сканировании костей или КТ. Он также используется для оценки патологических переломов и связанных с ними осложнений.
Система отчетов и данных визуализации простаты PI-RADS — это стандартизированная классификация, основанная на результатах мп-МРТ, обновленных в 2015 г., известная как PI-RADS версии 2 = PI-RADS™ v2. В соответствии с ним наличие клинически значимой карциномы подразделяется на следующие категории:
PI-RADS 1 — крайне маловероятно — нормальный T2WI и DW/ADC.
PI-RADS 2 – Маловероятно описанная неоднородность на T2WI и гипоинтенсивность PZ на DW/ADC.
PI-RADS 3 – неоднозначно-гетерогенное поражение с затемненными краями на T2WI; гиперинтенсивный на DW и гипоинтенсивный на ADC.
PI-RADS 4 –Вероятно- Неограниченное
PI-RADS 5 — весьма вероятно — аналогично PI-RADS 4, но поражение > 1,5 см или распространение за пределы предстательной железы.
Ультрасонография
Ультразвук широко используется для оценки предстательной железы, а также для выполнения биопсии предстательной железы под контролем. Трансабдоминальное (ТАУЗИ) или трансректальное (ТРУЗИ) УЗИ можно использовать для оценки предстательной железы, а трансректальное УЗИ предпочтительнее для биопсии. Предстательная железа исследуется с помощью ТАУЗИ с помощью датчика, расположенного непосредственно над лобковым симфизом, с наполненным жидкостью мочевым пузырем, служащим акустическим окном. Средние нормальные размеры составляют от 3,75 до 4,00 × 2,5–3,00 × 3,1–3,8 см (ширина x высота x длина) при объеме от 20 до 25 см. Объем простаты рассчитывается по формуле для измерения любой эллипсоидальной структуры: 0,5236 × высота (В) × ширина (Ш) × длина (Д).[10]
Трансабдоминальное (ТАУЗИ) или трансректальное (ТРУЗИ) УЗИ можно использовать для оценки предстательной железы, а трансректальное УЗИ предпочтительнее для биопсии. Предстательная железа исследуется с помощью ТАУЗИ с помощью датчика, расположенного непосредственно над лобковым симфизом, с наполненным жидкостью мочевым пузырем, служащим акустическим окном. Средние нормальные размеры составляют от 3,75 до 4,00 × 2,5–3,00 × 3,1–3,8 см (ширина x высота x длина) при объеме от 20 до 25 см. Объем простаты рассчитывается по формуле для измерения любой эллипсоидальной структуры: 0,5236 × высота (В) × ширина (Ш) × длина (Д).[10]
TAUS ограничен у пациентов с ожирением, и у них наполнение мочевого пузыря не позволяет правильно оценить объем предстательной железы. В таких случаях проводят ТРУЗИ. ТРУЗИ также необходимо при подозрении на патологию предстательной железы во время клинического обследования, повышенном простатспецифическом антигене (ПСА) в сыворотке крови, воспалении/абсцессе предстательной железы и последующем наблюдении за раком предстательной железы, поскольку ТРУЗИ позволяет провести детальную оценку простаты.
Для ТРУЗИ эндоректальный датчик с частотой от 8 до 10 МГц аккуратно вводится в прямую кишку. Объем простаты измеряется аналогично TRAS путем получения ширины, высоты и длины. Железу оценивают по форме, симметрии, эхогенности и целостности капсулы предстательной железы. Перипростатические структуры, например, семенные пузырьки, сосудисто-нервные пучки и кровеносные сосуды, оценивают на наличие любых аномалий, особенно при подозрении на карциному предстательной железы [11].
Эластография является важным вспомогательным средством, выполняемым во время ТРУЗИ для оценки плотности ткани предстательной железы. Области повышенной плотности часто выявляются при эластографии, которая не показывает какой-либо аномальной эхогенности при визуализации в оттенках серого.
Доброкачественная гиперплазия предстательной железы
ТАС ИЛИ ТРУЗИ оценивает объем предстательной железы для определения тактики лечения, т. е. объем предстательной железы более 80 см3 дает право на открытую операцию-аденомэктомию; в противном случае предпочтительным методом лечения является трансуретральная резекция. Европейская ассоциация урологов (EAU) предлагает измерять объем предстательной железы с помощью ТРУЗИ и объем остаточного мочевого пузыря после опорожнения мочи с помощью ТАУЗИ. Ультразвуковое исследование должно быть дополнено визуализацией верхних мочевых путей для оценки степени дилатации мочевыводящих путей.
Европейская ассоциация урологов (EAU) предлагает измерять объем предстательной железы с помощью ТРУЗИ и объем остаточного мочевого пузыря после опорожнения мочи с помощью ТАУЗИ. Ультразвуковое исследование должно быть дополнено визуализацией верхних мочевых путей для оценки степени дилатации мочевыводящих путей.
Воспаление простаты
Простатит обычно является клиническим диагнозом. Эхография при простатите часто выявляет увеличенную и/или деформированную железу с негомогенной эхогенной текстурой. Острый простатит может привести к паренхиматозному абсцессу, который выглядит как гипоэхогенное или жидкостное образование в паренхиме предстательной железы. УЗИ проводят не только для диагностики, но и для планирования эвакуации под контролем УЗИ. Ультразвук полезен при внутрипростатических инъекциях антибиотиков при хроническом простатите, когда боль усиливается.[12]
Новообразование предстательной железы
Злокачественное новообразование предстательной железы трудно диагностировать на УЗИ, поскольку опухоль часто изоэхогенна окружающей здоровой железе. Это может быть гипоэхогенно. УЗИ с цветным доплером или энергетическим допплером может выявить ангиогенез, показывая расширенные и извитые сосуды, но не может обнаружить небольшие опухолевые очаги. Диагностическая ценность УЗИ составляет от 30% до 40%.[11] Поэтому он в основном используется в качестве руководства для биопсии предстательной железы. Доказано, что он улучшает обнаружение рака, особенно у мужчин с положительным соотношением ПСА и ПСА.[13] УЗИ часто помогает определить местное распространение опухоли и, таким образом, определить стадию рака.
Это может быть гипоэхогенно. УЗИ с цветным доплером или энергетическим допплером может выявить ангиогенез, показывая расширенные и извитые сосуды, но не может обнаружить небольшие опухолевые очаги. Диагностическая ценность УЗИ составляет от 30% до 40%.[11] Поэтому он в основном используется в качестве руководства для биопсии предстательной железы. Доказано, что он улучшает обнаружение рака, особенно у мужчин с положительным соотношением ПСА и ПСА.[13] УЗИ часто помогает определить местное распространение опухоли и, таким образом, определить стадию рака.
Некоторые достижения, такие как эластография, определяют различия консистенции и помогают в диагностике опухолей и биопсии под контролем. При эластографии консистенция новообразования кажется более плотной, чем окружающая нормальная ткань. 3D ТРУЗИ позволяет компьютерно обрабатывать секционные изображения предстательной железы и добавлять более подробную информацию о морфологии, окружающих структурах и т. д. [11]. УЗИ с контрастным усилением обладает высокой чувствительностью для дифференциации новообразования от нормальной ткани предстательной железы и более полезно для биопсии под контролем УЗИ [14].
Ядерная медицина
Ядерная медицина играет важную роль в диагностике, стадировании/повторном стадировании и лечении карциномы предстательной железы. Скелетные метастазы могут быть выявлены при сканировании костей. Позитронно-эмиссионная томография (ПЭТ) — это исследование, которое оценивает злокачественную активность и ее распространение в организме. В частности, радиоактивный индикатор на основе производного холина, 18F-фторхолин (F-FCH), в настоящее время используется для диагностики рака предстательной железы. ПЭТ в сочетании с КТ (ПЭТ/КТ) и МРТ (ПЭТ/МРТ) добавляет метаболические/функциональные данные, полученные с помощью ПЭТ, к результатам КТ или МРТ.[15][16]
Простатспецифический мембранный антиген (PSMA) экспрессируется на клеточной поверхности карциномы, узловых метастазов и метастазов в кости. Ga-меченый ингибитор PSMA является широко используемым индикатором ПЭТ, который в настоящее время становится популярным не только для диагностики, но и для терапии [16].
Ангиография
Ангиография может использоваться для эмболизации артерий предстательной железы (ПАЭ) у пациентов с ДГПЖ и кровотечением. Это интервенционный метод лечения пациентов с симптомами нижних мочевыводящих путей (СНМП), вторичными по отношению к доброкачественной гиперплазии предстательной железы (ДГПЖ). PAE улучшает СНМП.
Клиническое значение
Визуализация предстательной железы играет жизненно важную роль в выявлении различных патологий, включая инфекцию, увеличение и карциному. Это имеет решающее значение для постановки рака. PI-RADS — это стандартизированная классификация, основанная на данных МРТ, которая помогает в дальнейшем лечении. Процедуры под контролем УЗИ или МРТ также широко используются как для диагностики, так и для терапии.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Рисунок
Срединный сагиттальный разрез таза, крестца, брюшины, пузырного слоя, фасций мочеполовой диафрагмы; Верхний и нижний слои, мочевой пузырь, простата, лобковый симфиз, прямая кишка, анальный канал, пещеристые тела полового члена и мочеиспускательный канал, луковица, мошонка, мочеполовая диафрагма, (подробнее. ..)
..)
Рисунок
Трансректальная биопсия предстательной железы под ультразвуковым контролем. Оранжевые стрелки — простата; Черные стрелки – игла для биопсии. Предоставлено доктором Шайлендрой Валундж, доктором медицины
Рисунок
МРТ нормальной простаты с использованием эндоректальной катушки (черная спираль в прямой кишке). A: Корональный T2, B: Аксиальный T2, C: Диффузионно-взвешенное изображение (DW), D: Кажущийся коэффициент диффузии (ADC). Нет признаков какого-либо повышенного ограничения DW или темнового поражения в ADC, предполагающих (подробнее…)
Рисунок
МРТ простаты: PIRADS-2; A: Сагиттальный T2, B: Корональный T2, C: Аксиальный T2, D: DW, E: ADC;
Нечеткое поражение в периферической зоне; показывает слабую гиперинтенсивность на DW и слабое подавление на ADC (ограниченная диффузия). Предоставлено Рэндаллом Джонсом, (подробнее…)
Рисунок
МРТ простаты: PIRADS-3; A: осевой T2, B: DW, C: АЦП; Фокальная область с интенсивностью T2 Hypo показывает слабое ограничение диффузии (оранжевая стрелка). Предоставлено Randall Jones, DE, PhD, MBA, Bot Image, Inc.
Предоставлено Randall Jones, DE, PhD, MBA, Bot Image, Inc.
Ссылки
- 1.
Thornhill BA, Morehouse HT, Coleman P, Hoffman-Tretin JC. Абсцесс предстательной железы: данные КТ и УЗИ. AJR Am J Рентгенол. 1987 г., май; 148 (5): 899–900. [PubMed: 3554922]
- 2.
Jia JB, Houshyar R, Verma S, Uchio E, Lall C. Рак предстательной железы на компьютерной томографии: прямое сравнение с многопараметрической магнитно-резонансной томографией и патологией тканей. Евр Дж Радиол. 2016 Январь; 85 (1): 261-267. [PubMed: 26526901]
- 3.
Stabile A, Giganti F, Emberton M, Moore CM. МРТ в диагностике рака простаты: нужно ли добавлять стандартную выборку? Обзор за последние 5 лет. Рак простаты Prostatic Dis. 2018 ноябрь;21(4):473-487. [В паблике: 30104656]
- 4.
Гунейли С., Уорд Э., Томас С., Юсуф А.Н., Трилиски И., Пэн Ю., Антик Т., Ото А. Магнитно-резонансная томография доброкачественной гиперплазии предстательной железы.
 Диагн Интерв Радиол. 2016 май-июнь;22(3):215-9. [Бесплатная статья PMC: PMC4859736] [PubMed: 27015442]
Диагн Интерв Радиол. 2016 май-июнь;22(3):215-9. [Бесплатная статья PMC: PMC4859736] [PubMed: 27015442]- 5.
Kitzing YX, Prando A, Varol C, Karczmar GS, Maclean F, Oto A. Доброкачественные состояния, имитирующие карциному простаты: особенности МР-изображения с гистопатологией Корреляция. Рентгенография. 2016 янв-февраль;36(1):162-75. [Бесплатная статья PMC: PMC5496681] [PubMed: 26587887]
- 6.
Bour L, Schull A, Delongchamps NB, Beuvon F, Muradyan N, Legmann P, Cornud F. Многопараметрические МРТ-признаки гранулематозного простатита и туберкулезного абсцесса простаты. Диагноз Interv Imaging. 2013 Январь; 94 (1): 84-90. [PubMed: 23079151]
- 7.
Сингх П., Ядав М.К., Сингх С.К., Лал А., Ханделвал Н. Серия случаев: МРТ с диффузионным взвешиванием при абсцессе предстательной железы. Indian J Radiol Imaging. 2011 Январь; 21 (1): 46-8. [Бесплатная статья PMC: PMC3056370] [PubMed: 21431033]
- 8.
Kasivisvanathan V, Rannikko AS, Borghi M, Panebianco V, Mynderse LA, Vaarala MH, Briganti A, Budäus L, Hellawell G, Hindley RG, Roobol MJ, Eggener S, Ghei M, Villers A, Бладу Ф.
 , Вильерс ГМ, Вирди Дж., Бокслер С., Роберт Г., Сингх П.Б., Вендеринк В., Хадащик Б.А., Руффион А., Ху Дж.С., Марголис Д., Крузе С., Клотц Л., Танеджа С.С., Пинто П., Гилл И., Аллен С. , Гиганти Ф., Фриман А., Моррис С., Пунвани С., Уильямс Н.Р., Брю-Грейвс С., Дикс Дж., Таквоенги И., Эмбертон М., Мур С.М., сотрудники исследовательской группы PRECISION. МРТ-целевая или стандартная биопсия для диагностики рака предстательной железы. N Engl J Med. 2018 10 мая; 378(19): 1767-1777. [Бесплатная статья PMC: PMC9084630] [PubMed: 29552975]
, Вильерс ГМ, Вирди Дж., Бокслер С., Роберт Г., Сингх П.Б., Вендеринк В., Хадащик Б.А., Руффион А., Ху Дж.С., Марголис Д., Крузе С., Клотц Л., Танеджа С.С., Пинто П., Гилл И., Аллен С. , Гиганти Ф., Фриман А., Моррис С., Пунвани С., Уильямс Н.Р., Брю-Грейвс С., Дикс Дж., Таквоенги И., Эмбертон М., Мур С.М., сотрудники исследовательской группы PRECISION. МРТ-целевая или стандартная биопсия для диагностики рака предстательной железы. N Engl J Med. 2018 10 мая; 378(19): 1767-1777. [Бесплатная статья PMC: PMC9084630] [PubMed: 29552975]- 9.
ван дер Леест М., Исраэль Б., Корнел Э.Б., Замечник П., Шутс И.Г., ван дер Лелий Х., Падхани А.Р., Роверс М., ван Оортс I, Sedelaar M, Hulsbergen-van de Kaa C, Hannink G, Veltman J, Barentsz J. Высокая диагностическая эффективность протоколов короткой магнитно-резонансной томографии для обнаружения рака простаты у мужчин, ранее не подвергавшихся биопсии: следующий шаг в доступности магнитно-резонансной томографии. Евр Урол. 2019 ноябрь;76(5):574-581.
 [В паблике: 31167748]
[В паблике: 31167748]- 10.
Руководство разработано в сотрудничестве с Американским колледжем радиологии; Общество радиологов по УЗИ. Практическое руководство AIUM по проведению ультразвукового исследования предстательной железы (и окружающих структур). J УЗИ Мед. 2015 авг;34(8):1-6. [PubMed: 26206816]
- 11.
Tyloch JF, Wieczorek AP. Стандарты ультразвукового исследования предстательной железы. Часть 1. Дж. Ультрасон. 2016 дек;16(67):378-390. [Бесплатная статья PMC: PMC5269525] [PubMed: 28138409]
- 12.
Tyloch JF, Wieczorek AP. Стандарты ультразвукового исследования предстательной железы. Часть 2. Дж. Ультрасон. 2017 март; 17(68):43-58. [Статья PMC бесплатно: PMC5392554] [PubMed: 28439429]
- 13.
Стаматиу К., Алевизос А., Каранасиу В., Мариолис А., Михас С., Папатанасиу М., Бовис К., Софрас Ф. Влияние дополнительной выборки на Биопсия под контролем ТРУЗИ для диагностики рака предстательной железы.
 Урол Интерн. 2007;78(4):313-7. [Пубмед: 17495488]
Урол Интерн. 2007;78(4):313-7. [Пубмед: 17495488]- 14.
Taymoorian K, Thomas A, Slowinski T, Khiabanchian M, Stephan C, Lein M, Deger S, Lenk S, Loening SA, Fischer T. Трансректальная широкополосная допплерография с внутривенным введением контрастного вещества для визуализации простаты и биопсии у мужчин с повышенным уровнем ПСА и предыдущими отрицательными результатами биопсии. Противораковый Рез. 2007 ноябрь-декабрь; 27(6C):4315-20. [PubMed: 18214038]
- 15.
Ананд С.С., Сингх Х., Дэш А.К. Клиническое применение ПЭТ и ПЭТ-КТ. Мед J вооруженных сил Индии. 2009 г.Октябрь; 65 (4): 353-8. [Статья PMC бесплатно: PMC4921358] [PubMed: 27408291]
- 16.
Куккурулло В., Ди Стасио Г.Д., Манси Л. Ядерная медицина при раке простаты: новая эра для радиоактивных индикаторов. World J Nucl Med. 2018 апрель-июнь;17(2):70-78. [Бесплатная статья PMC: PMC5
1] [PubMed: 29719480]
Визуализация простаты — StatPearls — NCBI Bookshelf
Введение
Простата представляет собой железу в форме грецкого ореха, часть мужской репродуктивной системы, которая вырабатывает и выделяет жидкая щелочная жидкость в эякуляте Содержит железистые и стромальные элементы, которые подвержены увеличению и развитию аденокарциномы у пожилых пациентов Инфекция часто встречается у пациентов относительно молодого возраста Визуализация играет важнейшую роль в диагностике различной патологии предстательной железы, в том числе в раннем выявлении Визуализация также помогает получить образцы тканей, дренировать абсцесс и послеоперационные скопления, а также определить стадию и отслеживание злокачественных новообразований.
Анатомия
Предстательная железа расположена в полости таза ниже мочевого пузыря, окружая простатический отдел уретры. Железа состоит из вершины, опирающейся на мочеполовую диафрагму, основания, прикрепленного к шейке мочевого пузыря, и нижнелатеральных поверхностей, покоящихся на мышце, поднимающей задний проход над мочеполовой диафрагмой.
Анатомически делится на две латеральные (правую и левую) и одну срединную долю. Гистологически он имеет центральную зону (ЦЗ), включающую 25% массы предстательной железы, которая образует основу; периферическая зона (ПЗ), окружающая центральную часть, составляющая 25% массы предстательной железы; и переходная зона (TZ), которая окружает переднебоковую часть уретры в виде подковы. Важно знать эти гистологические зоны, потому что 70% аденокарцином возникают из периферической зоны, а 20% — из переходной зоны. Только 10% аденокарцином возникают из центральной зоны. Простатит чаще возникает в центральной зоне. Доброкачественная гиперплазия предстательной железы обычно расширяет переходную зону, образуя аденому.
Простые рентгенограммы
Простые рентгенограммы имеют ограниченную полезность для оценки простаты, но редко используются в качестве обследования скелета для оценки или отслеживания метастазов.
Другие методы визуализации, такие как сканирование костей, используются для оценки метастазов в костях, а КТ грудной клетки, брюшной полости и таза используется для определения стадии рака предстательной железы. МРТ предстательной железы чувствительна и специфична для оценки злокачественности предстательной железы и местного распространения. КТ/МРТ также используется для введения семян радиации перед лучевой терапией.
Компьютерная томография
Детальная анатомия предстательной железы плохо определяется на КТ, как и ее патология. Он может показать гиперплотную центральную зону с плотностью от 40 до 60 единиц Хаунсфилда (HU), а периферическая зона может казаться гиподенсивной между 10-5 HU плотностью.
БПХ
КТ обычно не проводится для диагностики, но ДГПЖ идентифицируется, когда предстательная железа выходит за пределы лобкового симфиза на аксиальной визуализации. ДГПЖ также может быть диагностирована на КТ с объемом более 30 мл (измеряется с помощью изображений реформата коронки).
ДГПЖ также может быть диагностирована на КТ с объемом более 30 мл (измеряется с помощью изображений реформата коронки).
Воспаление простаты
При простатите железа выглядит диффузно гиподенсированной с симметричным или асимметричным увеличением. Абсцессы предстательной железы представляют собой четко очерченные гипоаттенуирующие (приблизительно плотность жидкости, от -19 до 13 единиц Хаунсфилда) области с усилением периферического края. Прогрессирование заболевания можно отслеживать с помощью компьютерной томографии или в качестве альтернативы сонографии.[1]
Простата CA
Злокачественное новообразование предстательной железы проявляется в виде областей с усилением контраста, особенно в венозной фазе. Эти области могут быть фокальными или диффузными и обнаруживаются в пределах периферической зоны. КТ играет важную роль в визуализации карциномы для оценки местного и отдаленного распространения.
Магнитно-резонансная томография
Магнитно-резонансная томография (МРТ) является отличным методом визуализации предстательной железы благодаря лучшему контрастному разрешению. МРТ позволяет дифференцировать анатомические зоны и их аномалии. МРТ предстательной железы выполняется с тазовой катушкой и чувствительна при обнаружении злокачественных новообразований и оценке их локального распространения. Использование эндоректальной катушки обеспечивает больше информации и лучшее разрешение. Благодаря недавним достижениям, таким как мультипараметрическая МРТ (мп-МРТ), функциональная МРТ и биопсия под контролем МРТ, МРТ становится все более полезной для выявления рака предстательной железы низкой степени злокачественности или малого объема. Необходимые последовательности МРТ включают Т2-взвешенную визуализацию, диффузионно-взвешенную визуализацию (DWI) наряду с визуализацией кажущегося коэффициента диффузии (ADC) и визуализацию с динамическим внутривенным контрастированием (DCE). DWI анализирует диффузию молекул воды на клеточном уровне. ADC — это качественная мера средней диффузии воды на воксель. DWI особенно важен в диагностике карциномы предстательной железы и простатита, включая абсцесс.
МРТ позволяет дифференцировать анатомические зоны и их аномалии. МРТ предстательной железы выполняется с тазовой катушкой и чувствительна при обнаружении злокачественных новообразований и оценке их локального распространения. Использование эндоректальной катушки обеспечивает больше информации и лучшее разрешение. Благодаря недавним достижениям, таким как мультипараметрическая МРТ (мп-МРТ), функциональная МРТ и биопсия под контролем МРТ, МРТ становится все более полезной для выявления рака предстательной железы низкой степени злокачественности или малого объема. Необходимые последовательности МРТ включают Т2-взвешенную визуализацию, диффузионно-взвешенную визуализацию (DWI) наряду с визуализацией кажущегося коэффициента диффузии (ADC) и визуализацию с динамическим внутривенным контрастированием (DCE). DWI анализирует диффузию молекул воды на клеточном уровне. ADC — это качественная мера средней диффузии воды на воксель. DWI особенно важен в диагностике карциномы предстательной железы и простатита, включая абсцесс. [3]
[3]
Нормальная анатомия
Периферическая зона однородно гиперинтенсивна на Т2-взвешенном изображении (T2WI) с гипоинтенсивной капсулой. Переходная зона показывает неоднородность, в то время как семенные пузырьки кажутся однородно гиперинтенсивными на T2WI.
БПХ
МРТ очерчивает зональную анатомию, ее элементы и объем железы, а также зональный объем. ДГПЖ проявляется как гетерогенная ТЗ на T2WI. Из-за увеличения железистой или стромальной ткани увеличенные узлы при ДГПЖ показывают повышенный или пониженный сигнал на T2WI. Увеличение желез проявляется в виде ярких сигналов на T2WI, в то время как фибромышечные и стромальные элементы темные на T2WI. Оценка стромально-железистого соотношения помогает выбрать соответствующую медикаментозную терапию.[4] Расширение стромы может имитировать рак переходной зоны из-за низкой интенсивности на T2WI, ограничения диффузии и усиления контраста, как при карциноме предстательной железы. Стромальную гиперплазию можно отличить по более четкому и инкапсулированному внешнему виду [5].
На МРТ ДГПЖ можно разделить на семь типов. Тип 0 = нет/небольшое зональное расширение. Тип 2 = ретроуретральный. Тип 3 = ретроуретральный + двусторонний ТЗ. Тип 4 = на ножке (множественные или одиночные). Тип 5 = ножка + двусторонний TZ +/- ретроуретральный. Тип 6 = субтригональное или эктопическое увеличение. Тип 7= другие комбинации. Помимо диагностики ДГПЖ, МРТ играет важную роль в выявлении карциномы, когда у пациента с ДГПЖ повышен уровень ПСА и имеется подозрение или высокий риск развития рака предстательной железы.[4]
Инфекция простаты
Бактериальный простатит бывает острым или хроническим и чаще встречается в периферической зоне. Острый простатит проявляется гиперинтенсивностью Т2 с повышенным контрастным усилением. Хронический простатит обычно гипоинтенсивен на Т2 и показывает слабое усиление контраста. Хронический простатит демонстрирует усиление диффузной рестрикции из-за инфильтрата воспалительных клеток. Эти находки имитируют карциному предстательной железы. Однако степень ограничения диффузии ниже, чем у карциномы. Ненекротический гранулематозный простатит также выглядит гипоинтенсивным на Т2 с ограничением диффузии, но, в отличие от хронического простатита, на постконтрастных изображениях усиления нет. Зона некроза гранулематозного простатита показывает повышенный сигнал на T2WI. У пациентов с распространением гранулем за пределы предстательной железы их сложно отличить от карциномы.[5][6]
Однако степень ограничения диффузии ниже, чем у карциномы. Ненекротический гранулематозный простатит также выглядит гипоинтенсивным на Т2 с ограничением диффузии, но, в отличие от хронического простатита, на постконтрастных изображениях усиления нет. Зона некроза гранулематозного простатита показывает повышенный сигнал на T2WI. У пациентов с распространением гранулем за пределы предстательной железы их сложно отличить от карциномы.[5][6]
Простатит может прогрессировать в абсцессы, которые являются гиперинтенсивными на Т2, гипоинтенсивными на Т1 и показывают периферическое усиление контраста. Абсцессы демонстрируют ограничение диффузии и низкое значение ADC.[7]
Злокачественное новообразование предстательной железы
Карцинома предстательной железы связана с высокой заболеваемостью и смертностью во всем мире. МРТ, особенно мп-МРТ, полезна для выявления рака и помогает избежать ненужной биопсии. МРТ перед биопсией и биопсия под контролем МРТ более эффективны, чем биопсия под контролем ТРУЗИ [8]. МРТ перед биопсией помогает избежать ошибок при стадировании, которые могут возникнуть из-за артефактов биопсии.[9]] МРТ также выявляет передние, боковые и верхушечные опухоли, которые могут быть пропущены при биопсии. Злокачественные образования обычно располагаются в периферической зоне с гипоинтенсивностью на T2WI, очаговым усилением и низкой диффузионной способностью. Нечетко очерченные и гипоинтенсивные на Т2 очаги в ПЗ очень подозрительны на карциному. Хотя в переходной зоне злокачественные новообразования встречаются реже, неограниченные, спикулярные, относительно гипоинтенсивные на Т2 очаги вызывают подозрение.
МРТ перед биопсией помогает избежать ошибок при стадировании, которые могут возникнуть из-за артефактов биопсии.[9]] МРТ также выявляет передние, боковые и верхушечные опухоли, которые могут быть пропущены при биопсии. Злокачественные образования обычно располагаются в периферической зоне с гипоинтенсивностью на T2WI, очаговым усилением и низкой диффузионной способностью. Нечетко очерченные и гипоинтенсивные на Т2 очаги в ПЗ очень подозрительны на карциному. Хотя в переходной зоне злокачественные новообразования встречаются реже, неограниченные, спикулярные, относительно гипоинтенсивные на Т2 очаги вызывают подозрение.
МРТ также используется для оценки метастазов, которые не визуализируются при сканировании костей или КТ. Он также используется для оценки патологических переломов и связанных с ними осложнений.
Система отчетов и данных визуализации простаты PI-RADS — это стандартизированная классификация, основанная на результатах мп-МРТ, обновленных в 2015 г., известная как PI-RADS версии 2 = PI-RADS™ v2. В соответствии с ним наличие клинически значимой карциномы подразделяется на следующие категории:
В соответствии с ним наличие клинически значимой карциномы подразделяется на следующие категории:
PI-RADS 1 — крайне маловероятно — нормальный T2WI и DW/ADC.
PI-RADS 2 – Маловероятно описанная неоднородность на T2WI и гипоинтенсивность PZ на DW/ADC.
PI-RADS 3 – неоднозначно-гетерогенное поражение с затемненными краями на T2WI; гиперинтенсивный на DW и гипоинтенсивный на ADC.
PI-RADS 4 –Вероятно- Неограниченное
PI-RADS 5 — весьма вероятно — аналогично PI-RADS 4, но поражение > 1,5 см или распространение за пределы предстательной железы.
Ультрасонография
Ультразвук широко используется для оценки предстательной железы, а также для выполнения биопсии предстательной железы под контролем. Трансабдоминальное (ТАУЗИ) или трансректальное (ТРУЗИ) УЗИ можно использовать для оценки предстательной железы, а трансректальное УЗИ предпочтительнее для биопсии. Предстательная железа исследуется с помощью ТАУЗИ с помощью датчика, расположенного непосредственно над лобковым симфизом, с наполненным жидкостью мочевым пузырем, служащим акустическим окном. Средние нормальные размеры составляют от 3,75 до 4,00 × 2,5–3,00 × 3,1–3,8 см (ширина x высота x длина) при объеме от 20 до 25 см. Объем простаты рассчитывается по формуле для измерения любой эллипсоидальной структуры: 0,5236 × высота (В) × ширина (Ш) × длина (Д).[10]
Предстательная железа исследуется с помощью ТАУЗИ с помощью датчика, расположенного непосредственно над лобковым симфизом, с наполненным жидкостью мочевым пузырем, служащим акустическим окном. Средние нормальные размеры составляют от 3,75 до 4,00 × 2,5–3,00 × 3,1–3,8 см (ширина x высота x длина) при объеме от 20 до 25 см. Объем простаты рассчитывается по формуле для измерения любой эллипсоидальной структуры: 0,5236 × высота (В) × ширина (Ш) × длина (Д).[10]
TAUS ограничен у пациентов с ожирением, и у них наполнение мочевого пузыря не позволяет правильно оценить объем предстательной железы. В таких случаях проводят ТРУЗИ. ТРУЗИ также необходимо при подозрении на патологию предстательной железы во время клинического обследования, повышенном простатспецифическом антигене (ПСА) в сыворотке крови, воспалении/абсцессе предстательной железы и последующем наблюдении за раком предстательной железы, поскольку ТРУЗИ позволяет провести детальную оценку простаты.
Для ТРУЗИ эндоректальный датчик с частотой от 8 до 10 МГц аккуратно вводится в прямую кишку. Объем простаты измеряется аналогично TRAS путем получения ширины, высоты и длины. Железу оценивают по форме, симметрии, эхогенности и целостности капсулы предстательной железы. Перипростатические структуры, например, семенные пузырьки, сосудисто-нервные пучки и кровеносные сосуды, оценивают на наличие любых аномалий, особенно при подозрении на карциному предстательной железы [11].
Объем простаты измеряется аналогично TRAS путем получения ширины, высоты и длины. Железу оценивают по форме, симметрии, эхогенности и целостности капсулы предстательной железы. Перипростатические структуры, например, семенные пузырьки, сосудисто-нервные пучки и кровеносные сосуды, оценивают на наличие любых аномалий, особенно при подозрении на карциному предстательной железы [11].
Эластография является важным вспомогательным средством, выполняемым во время ТРУЗИ для оценки плотности ткани предстательной железы. Области повышенной плотности часто выявляются при эластографии, которая не показывает какой-либо аномальной эхогенности при визуализации в оттенках серого.
Доброкачественная гиперплазия предстательной железы
ТАС ИЛИ ТРУЗИ оценивает объем предстательной железы для определения тактики лечения, т. е. объем предстательной железы более 80 см3 дает право на открытую операцию-аденомэктомию; в противном случае предпочтительным методом лечения является трансуретральная резекция. Европейская ассоциация урологов (EAU) предлагает измерять объем предстательной железы с помощью ТРУЗИ и объем остаточного мочевого пузыря после опорожнения мочи с помощью ТАУЗИ. Ультразвуковое исследование должно быть дополнено визуализацией верхних мочевых путей для оценки степени дилатации мочевыводящих путей.
Европейская ассоциация урологов (EAU) предлагает измерять объем предстательной железы с помощью ТРУЗИ и объем остаточного мочевого пузыря после опорожнения мочи с помощью ТАУЗИ. Ультразвуковое исследование должно быть дополнено визуализацией верхних мочевых путей для оценки степени дилатации мочевыводящих путей.
Воспаление простаты
Простатит обычно является клиническим диагнозом. Эхография при простатите часто выявляет увеличенную и/или деформированную железу с негомогенной эхогенной текстурой. Острый простатит может привести к паренхиматозному абсцессу, который выглядит как гипоэхогенное или жидкостное образование в паренхиме предстательной железы. УЗИ проводят не только для диагностики, но и для планирования эвакуации под контролем УЗИ. Ультразвук полезен при внутрипростатических инъекциях антибиотиков при хроническом простатите, когда боль усиливается.[12]
Новообразование предстательной железы
Злокачественное новообразование предстательной железы трудно диагностировать на УЗИ, поскольку опухоль часто изоэхогенна окружающей здоровой железе. Это может быть гипоэхогенно. УЗИ с цветным доплером или энергетическим допплером может выявить ангиогенез, показывая расширенные и извитые сосуды, но не может обнаружить небольшие опухолевые очаги. Диагностическая ценность УЗИ составляет от 30% до 40%.[11] Поэтому он в основном используется в качестве руководства для биопсии предстательной железы. Доказано, что он улучшает обнаружение рака, особенно у мужчин с положительным соотношением ПСА и ПСА.[13] УЗИ часто помогает определить местное распространение опухоли и, таким образом, определить стадию рака.
Это может быть гипоэхогенно. УЗИ с цветным доплером или энергетическим допплером может выявить ангиогенез, показывая расширенные и извитые сосуды, но не может обнаружить небольшие опухолевые очаги. Диагностическая ценность УЗИ составляет от 30% до 40%.[11] Поэтому он в основном используется в качестве руководства для биопсии предстательной железы. Доказано, что он улучшает обнаружение рака, особенно у мужчин с положительным соотношением ПСА и ПСА.[13] УЗИ часто помогает определить местное распространение опухоли и, таким образом, определить стадию рака.
Некоторые достижения, такие как эластография, определяют различия консистенции и помогают в диагностике опухолей и биопсии под контролем. При эластографии консистенция новообразования кажется более плотной, чем окружающая нормальная ткань. 3D ТРУЗИ позволяет компьютерно обрабатывать секционные изображения предстательной железы и добавлять более подробную информацию о морфологии, окружающих структурах и т. д. [11]. УЗИ с контрастным усилением обладает высокой чувствительностью для дифференциации новообразования от нормальной ткани предстательной железы и более полезно для биопсии под контролем УЗИ [14].
Ядерная медицина
Ядерная медицина играет важную роль в диагностике, стадировании/повторном стадировании и лечении карциномы предстательной железы. Скелетные метастазы могут быть выявлены при сканировании костей. Позитронно-эмиссионная томография (ПЭТ) — это исследование, которое оценивает злокачественную активность и ее распространение в организме. В частности, радиоактивный индикатор на основе производного холина, 18F-фторхолин (F-FCH), в настоящее время используется для диагностики рака предстательной железы. ПЭТ в сочетании с КТ (ПЭТ/КТ) и МРТ (ПЭТ/МРТ) добавляет метаболические/функциональные данные, полученные с помощью ПЭТ, к результатам КТ или МРТ.[15][16]
Простатспецифический мембранный антиген (PSMA) экспрессируется на клеточной поверхности карциномы, узловых метастазов и метастазов в кости. Ga-меченый ингибитор PSMA является широко используемым индикатором ПЭТ, который в настоящее время становится популярным не только для диагностики, но и для терапии [16].
Ангиография
Ангиография может использоваться для эмболизации артерий предстательной железы (ПАЭ) у пациентов с ДГПЖ и кровотечением. Это интервенционный метод лечения пациентов с симптомами нижних мочевыводящих путей (СНМП), вторичными по отношению к доброкачественной гиперплазии предстательной железы (ДГПЖ). PAE улучшает СНМП.
Клиническое значение
Визуализация предстательной железы играет жизненно важную роль в выявлении различных патологий, включая инфекцию, увеличение и карциному. Это имеет решающее значение для постановки рака. PI-RADS — это стандартизированная классификация, основанная на данных МРТ, которая помогает в дальнейшем лечении. Процедуры под контролем УЗИ или МРТ также широко используются как для диагностики, так и для терапии.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Рисунок
Срединный сагиттальный разрез таза, крестца, брюшины, пузырного слоя, фасций мочеполовой диафрагмы; Верхний и нижний слои, мочевой пузырь, простата, лобковый симфиз, прямая кишка, анальный канал, пещеристые тела полового члена и мочеиспускательный канал, луковица, мошонка, мочеполовая диафрагма, (подробнее. ..)
..)
Рисунок
Трансректальная биопсия предстательной железы под ультразвуковым контролем. Оранжевые стрелки — простата; Черные стрелки – игла для биопсии. Предоставлено доктором Шайлендрой Валундж, доктором медицины
Рисунок
МРТ нормальной простаты с использованием эндоректальной катушки (черная спираль в прямой кишке). A: Корональный T2, B: Аксиальный T2, C: Диффузионно-взвешенное изображение (DW), D: Кажущийся коэффициент диффузии (ADC). Нет признаков какого-либо повышенного ограничения DW или темнового поражения в ADC, предполагающих (подробнее…)
Рисунок
МРТ простаты: PIRADS-2; A: Сагиттальный T2, B: Корональный T2, C: Аксиальный T2, D: DW, E: ADC;
Нечеткое поражение в периферической зоне; показывает слабую гиперинтенсивность на DW и слабое подавление на ADC (ограниченная диффузия). Предоставлено Рэндаллом Джонсом, (подробнее…)
Рисунок
МРТ простаты: PIRADS-3; A: осевой T2, B: DW, C: АЦП; Фокальная область с интенсивностью T2 Hypo показывает слабое ограничение диффузии (оранжевая стрелка). Предоставлено Randall Jones, DE, PhD, MBA, Bot Image, Inc.
Предоставлено Randall Jones, DE, PhD, MBA, Bot Image, Inc.
Ссылки
- 1.
Thornhill BA, Morehouse HT, Coleman P, Hoffman-Tretin JC. Абсцесс предстательной железы: данные КТ и УЗИ. AJR Am J Рентгенол. 1987 г., май; 148 (5): 899–900. [PubMed: 3554922]
- 2.
Jia JB, Houshyar R, Verma S, Uchio E, Lall C. Рак предстательной железы на компьютерной томографии: прямое сравнение с многопараметрической магнитно-резонансной томографией и патологией тканей. Евр Дж Радиол. 2016 Январь; 85 (1): 261-267. [PubMed: 26526901]
- 3.
Stabile A, Giganti F, Emberton M, Moore CM. МРТ в диагностике рака простаты: нужно ли добавлять стандартную выборку? Обзор за последние 5 лет. Рак простаты Prostatic Dis. 2018 ноябрь;21(4):473-487. [В паблике: 30104656]
- 4.
Гунейли С., Уорд Э., Томас С., Юсуф А.Н., Трилиски И., Пэн Ю., Антик Т., Ото А. Магнитно-резонансная томография доброкачественной гиперплазии предстательной железы.
 Диагн Интерв Радиол. 2016 май-июнь;22(3):215-9. [Бесплатная статья PMC: PMC4859736] [PubMed: 27015442]
Диагн Интерв Радиол. 2016 май-июнь;22(3):215-9. [Бесплатная статья PMC: PMC4859736] [PubMed: 27015442]- 5.
Kitzing YX, Prando A, Varol C, Karczmar GS, Maclean F, Oto A. Доброкачественные состояния, имитирующие карциному простаты: особенности МР-изображения с гистопатологией Корреляция. Рентгенография. 2016 янв-февраль;36(1):162-75. [Бесплатная статья PMC: PMC5496681] [PubMed: 26587887]
- 6.
Bour L, Schull A, Delongchamps NB, Beuvon F, Muradyan N, Legmann P, Cornud F. Многопараметрические МРТ-признаки гранулематозного простатита и туберкулезного абсцесса простаты. Диагноз Interv Imaging. 2013 Январь; 94 (1): 84-90. [PubMed: 23079151]
- 7.
Сингх П., Ядав М.К., Сингх С.К., Лал А., Ханделвал Н. Серия случаев: МРТ с диффузионным взвешиванием при абсцессе предстательной железы. Indian J Radiol Imaging. 2011 Январь; 21 (1): 46-8. [Бесплатная статья PMC: PMC3056370] [PubMed: 21431033]
- 8.
Kasivisvanathan V, Rannikko AS, Borghi M, Panebianco V, Mynderse LA, Vaarala MH, Briganti A, Budäus L, Hellawell G, Hindley RG, Roobol MJ, Eggener S, Ghei M, Villers A, Бладу Ф.
 , Вильерс ГМ, Вирди Дж., Бокслер С., Роберт Г., Сингх П.Б., Вендеринк В., Хадащик Б.А., Руффион А., Ху Дж.С., Марголис Д., Крузе С., Клотц Л., Танеджа С.С., Пинто П., Гилл И., Аллен С. , Гиганти Ф., Фриман А., Моррис С., Пунвани С., Уильямс Н.Р., Брю-Грейвс С., Дикс Дж., Таквоенги И., Эмбертон М., Мур С.М., сотрудники исследовательской группы PRECISION. МРТ-целевая или стандартная биопсия для диагностики рака предстательной железы. N Engl J Med. 2018 10 мая; 378(19): 1767-1777. [Бесплатная статья PMC: PMC9084630] [PubMed: 29552975]
, Вильерс ГМ, Вирди Дж., Бокслер С., Роберт Г., Сингх П.Б., Вендеринк В., Хадащик Б.А., Руффион А., Ху Дж.С., Марголис Д., Крузе С., Клотц Л., Танеджа С.С., Пинто П., Гилл И., Аллен С. , Гиганти Ф., Фриман А., Моррис С., Пунвани С., Уильямс Н.Р., Брю-Грейвс С., Дикс Дж., Таквоенги И., Эмбертон М., Мур С.М., сотрудники исследовательской группы PRECISION. МРТ-целевая или стандартная биопсия для диагностики рака предстательной железы. N Engl J Med. 2018 10 мая; 378(19): 1767-1777. [Бесплатная статья PMC: PMC9084630] [PubMed: 29552975]- 9.
ван дер Леест М., Исраэль Б., Корнел Э.Б., Замечник П., Шутс И.Г., ван дер Лелий Х., Падхани А.Р., Роверс М., ван Оортс I, Sedelaar M, Hulsbergen-van de Kaa C, Hannink G, Veltman J, Barentsz J. Высокая диагностическая эффективность протоколов короткой магнитно-резонансной томографии для обнаружения рака простаты у мужчин, ранее не подвергавшихся биопсии: следующий шаг в доступности магнитно-резонансной томографии. Евр Урол. 2019 ноябрь;76(5):574-581.
 [В паблике: 31167748]
[В паблике: 31167748]- 10.
Руководство разработано в сотрудничестве с Американским колледжем радиологии; Общество радиологов по УЗИ. Практическое руководство AIUM по проведению ультразвукового исследования предстательной железы (и окружающих структур). J УЗИ Мед. 2015 авг;34(8):1-6. [PubMed: 26206816]
- 11.
Tyloch JF, Wieczorek AP. Стандарты ультразвукового исследования предстательной железы. Часть 1. Дж. Ультрасон. 2016 дек;16(67):378-390. [Бесплатная статья PMC: PMC5269525] [PubMed: 28138409]
- 12.
Tyloch JF, Wieczorek AP. Стандарты ультразвукового исследования предстательной железы. Часть 2. Дж. Ультрасон. 2017 март; 17(68):43-58. [Статья PMC бесплатно: PMC5392554] [PubMed: 28439429]
- 13.
Стаматиу К., Алевизос А., Каранасиу В., Мариолис А., Михас С., Папатанасиу М., Бовис К., Софрас Ф. Влияние дополнительной выборки на Биопсия под контролем ТРУЗИ для диагностики рака предстательной железы.



 Эта деталь делает МРТ ценным инструментом для ранней диагностики и оценки степени развития опухолей, таких как рак простаты
Эта деталь делает МРТ ценным инструментом для ранней диагностики и оценки степени развития опухолей, таких как рак простаты
