Лечение всех видов бесплодия — Олигозооспермия
Заболевание характеризуется снижением количества сперматозоидов в семенной жидкости. При этом, в отличие от олигоспермии, объем эякулята остается в норме. В большом числе случаев, данное нарушение работы мужской репродуктивной системы подлежит успешной коррекции. Следует отметить, что олигозооспермия имеет несколько степеней, от которых зависит способность к оплодотворению. В связи с этим, при данном диагнозе бесплодие формируется не в 100% случаев.
Олигозооспермия – что это?
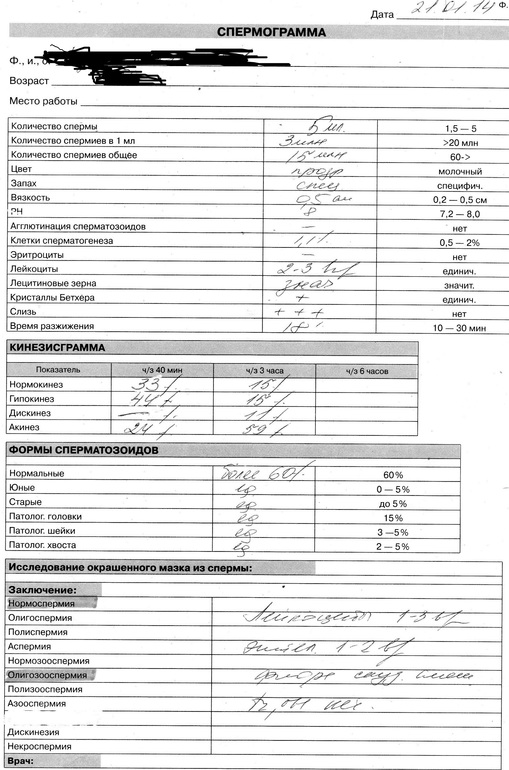
Под термином подразумевается снижение количества сперматозоидов в эякуляте. Олигозооспермия диагностируется путем двукратного выполнения спермограммы, исследования проводятся с интервалом две недели. В некоторых случаях рекомендовано проведение третьего исследования, что позволяет получить полноценную картину при спорных результатах предыдущих анализов. Анализ показателей спермограммы производится в сочетании с анализом эякулята. В некоторых случаях олигозооспермия сопровождается астенозооспермией — снижением двигательной активности сперматозоидов. Также возможно наличие тератозооспермии, которая заключается в изменении морфологических характеристик сперматозоидов.
Также возможно наличие тератозооспермии, которая заключается в изменении морфологических характеристик сперматозоидов.
Для постановки диагноза необходимо провести полноценное обследование, которое включает:
- исследование спермограммы,
- УЗИ органов малого таза,
- исследование гормонального фона,
- биопсия яичка,
- различные генетические тесты.
Причины
Как и любая патология, олигозооспермия имеет ряд причин для возникновения. Основные этиологические факторы включают:
- воспалительные процессы мочеполовой системы — микоплазмоз, хламидиоз, уретрит, простатит, везикулит и другие инфекции;
- эндокринные нарушения;
- травмы спинного мозга;
- неполноценное и недостаточное питание;
- вредные привычки;
- радиоактивное и рентгеновское излучение;
- повышенные психические и физические нагрузки;
- недоразвития яичек;
- крипторхизм.

Степени
Олигозооспермия имеет несколько степеней, от которых напрямую зависит способность к зачатию. Измерения количества сперматозоидов производится в 1 мл эякулята.
- Олигозооспермия 1 степени характеризуется содержанием 60 — 40 млн. сперматозоидов.
- Олигозооспермия 2 степени — 40-20 млн. сперматозоидов.
- Олигозооспермия 3 степени — 20-5 млн. сперматозоидов.
- Олигозооспермия 4 степени — менее 5 млн. сперматозоидов.
Многих пациентов интересует вероятность зачатия ребенка при данном диагнозе. В соответствии с вышеперечисленной классификацией был произведен расчет вероятности зачатия, который составляет при 1 степени — 26,9%, при 2 — 15,5%, при 3 — 2,7%. При 4 степени вероятность зачатия сводится к нулю.
Методы коррекции
В зависимости от причин, олигозооспермия имеет различные методы коррекции состояния.
- При воспалительных заболеваниях мужских половых органов рекомендовано провести терапию, направленную на устранение возбудителя. Такое лечение может быть назначено только на основании результатов анализов, что связано с индивидуальным подбором антибактериальной терапии при различных заболеваниях.
- Олигозооспермия может возникать в результате гормональных нарушений. В этом случае требуется пройти обследование у эндокринолога или андролога, которые смогут подобрать необходимую гормональную терапию. Как правило, после нормализации гормонального фона, количество сперматозоидов увеличивается до физиологических показателей.
- Причиной недостаточного количества сперматозоидов могут служить спайки, возникшие на фоне перенесенного инфекционного заболевания. Данное нарушение проходимости семенных путей лечится оперативным путем, в ходе которого выполняется иссечение спаек и восстановление проходимости путей.
- Олигозооспермия может возникать как результат генетических заболеваний.
 В таких ситуациях рекомендовано проведение ЭКО.
В таких ситуациях рекомендовано проведение ЭКО. - Воздействие факторов внешней среды и образа жизни также оказывает влияние на количество сперматозоидов в семенной жидкости. В данном случае лечебные мероприятия заключаются в коррекции режима дня и образа жизни.
Кроме вышеперечисленных причин, олигозооспермия может быть вызвана действием высоких температур. Как известно, оптимальная температура для сперматогенеза – до 37 С. При более высокой температуре тела или непосредственно в области мошонки, сперматогенез подвергается угнетению. В данном случае терапия заключается в нормализации температурного режима.
Вне зависимости от причины возникновения олигозооспермии, специалисты клиники «Центр ЭКО» в Екатеринбурге проводят полноценные лечебные и профилактические мероприятия. Лечение мужского бесплодия специалистами клиники имеет многолетний положительный опыт, что доказывается результатами проведенной терапии и состоянием пациентов.
Олигозооспермия: степени, причины, лечение | Можно ли забеременеть при олигозооспермии
Автор статьи
Климов Юрий Викторович
подробно
Содержание
-
Что это такое? -
Степени олигозооспермия -
Причины патологии -
Можно ли забеременеть от партнера с диагнозом олигозооспермия? -
Как улучшить сперму -
Способы лечения олигозооспермии -
Ответы на популярные вопросы
Мужской фактор бесплодия распространен не намного меньше, чем женский. Одна из самых распространенных причин тому – низкая концентрация активных сперматозоидов с правильными морфологическими признаками. Источником сперматозоидов в мужском организме является сперматогенный эпителий, распложенный в канальцах тестикул. Если генерирующий слой стенок извитых канальцев не справляется с функцией спермогенеза, происходит снижение качества эякулята вплоть до полного отсутствия в нем активных половых клеток.
Одна из самых распространенных причин тому – низкая концентрация активных сперматозоидов с правильными морфологическими признаками. Источником сперматозоидов в мужском организме является сперматогенный эпителий, распложенный в канальцах тестикул. Если генерирующий слой стенок извитых канальцев не справляется с функцией спермогенеза, происходит снижение качества эякулята вплоть до полного отсутствия в нем активных половых клеток.
Олигозооспермия не является заболеванием, каким-либо образом угрожающим организму. Этот термин лишь констатирует факт патологического изменения спермогенеза и указывает на неизбежные проблемы с зачатием. Ни на потенции, ни на половом влечении олигозооспермия как таковая не сказывается. Мужчина может вести полноценную половую жизнь, но при этом в его эякуляте будет недостаточная концентрация подвижных сперматозоидов, способных оплодотворить яйцеклетку.
Наличие олигозооспермии у мужчины определяется путем микроскопического анализа спермы. Нормой считается содержание минимум 60 миллионов сперматозоидов в 1 мл эякулята. У здоровых в репродуктивном плане мужчин концентрация половых клеток в 1 мл спермы может доходить до 150 мл. Чем выше этот показатель к максимуму нормы, тем выше вероятность естественного оплодотворения.
Нормой считается содержание минимум 60 миллионов сперматозоидов в 1 мл эякулята. У здоровых в репродуктивном плане мужчин концентрация половых клеток в 1 мл спермы может доходить до 150 мл. Чем выше этот показатель к максимуму нормы, тем выше вероятность естественного оплодотворения.
Известно, что сперматозоид, прежде чем встретится и оплодотворить яйцеклетку, должен проделать немалый путь, являясь при этом самой маленькой клеткой организма. Ему нужно пройти цервикальный канал, войти в маточную трубу, преодолеть оболочку яйцеклетки. Уже на этом этапе природа осуществляет естественный отбор, при котором цели достигают только самые активные и жизнестойкие сперматозоиды.
При угнетенной функции созревания и образования новых сперматозоидов страдает также и их качество. Низкая концентрация половых клеток в сперме нередко сопровождается и недостатком их активности, а также большого количества сперматозоидов с различными пороками морфологического характера. Таким образом, олигозооспермия становится причиной отсутствия зачатия при наличии половых отношений с абсолютно здоровой в плане деторождения женщиной.
Таким образом, олигозооспермия становится причиной отсутствия зачатия при наличии половых отношений с абсолютно здоровой в плане деторождения женщиной.
Степени олигозооспермии
Как уже было упомянуто, нижний порог нормальной концентрации сперматозоидов в эякуляте – 60 млн/мл. В зависимости от их концентрации различают следующие степени:
-
1 степень — в 1 мл семени находится от 40 до 60 млн. сперматозоидов; -
2 степень — от 20 до 40 млн сперматозоидов на 1 мл семени; -
3 степень — 5–20 млн сперматозоидов на 1 мл семени; -
4 степень — менее 5 млн сперматозоидов на 1 мл семени.
Причины патологии
Олигозооспермия, как патология, бывает врожденной и приобретенной. В первом случае речь идет о различных аномалиях, как-то: врожденное отсутствие тестикул, крипторхизм (неопущение яичка в мошонку), варикоцеле (патологическое расширение сосудов семенного канатика), недостаток клеток Лейдинга.
Приобретенная олигозооспермия может возникнуть при различных травмах яичек, а также острых или хронических заболеваний мочеполовых путей, в том числе инфекционного характера. Сюда же относятся гормональные нарушения, гиповитаминозы, истощение организма в ходе серьезных психических или физических нагрузок, интоксикации организма, различные невралгии, затрагивающие каналы иннервации половых органов, прием некоторых лекарственных препаратов, злоупотребление алкоголем и табаком, слишком частое семяизвержение, независимо от способа удовлетворения.
Нередко, чтобы улучшить качество спермы до нормального состояния пациентам достаточно воздержаться от чрезмерных половых контактов (мастурбации), нормально питаться, отдохнуть и не злоупотреблять стимуляторами (алкоголь, никотин и т.д.). Такие рекомендации дают, прежде всего, пациентам, у которых выявлена I или II стадия олигозооспермии. Если нормализация здоровый образ жизни не помогает, то в таком случае прибегают к терапевтическому и медикаментозному лечению.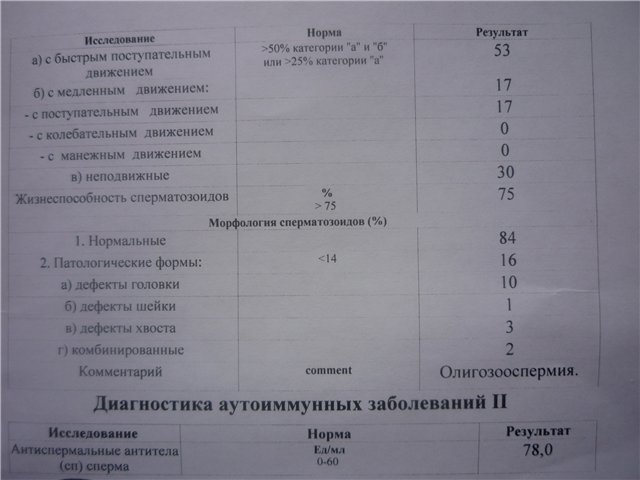
Снижение качества спермы может наблюдаться у лиц, принимающих анаболические стероиды. Гипертрофированная мышечная масса чаще всего указывает на прием стероидов, поэтому врач при первичном осмотре всегда обращает на это внимание. Пациенты, принимающие анаболические стероиды в значительных дозах, а иногда и в малых (в зависимости от препарата), как правило, становятся временно стерильными. Этот процесс обратим. Качество спермы приходит в норму самопроизвольно после отмены препарата. Но на полное восстановление нормального спермогенеза может уйти от нескольких недель до нескольких месяцев, опять же в зависимости от вида анаболических стероидов и продолжительности их приема.
Можно ли забеременеть от партнера с диагнозом олигозооспермия?
Чтобы однозначно ответить на этот вопрос, необходимо описать конкретную ситуацию партнера. Олигозооспермия выявляется в ходе исследования под названием спермограмма. Чтобы сдать этот анализ, мужчина должен собрать эякулят путем мастурбации либо при половом акте в медицинском презервативе, не содержащем смазки. Спермограмма покажет концентрацию половых клеток в эякуляте. Полученный результат будет интерпретирован в соответствии с рекомендациями ВОЗ.
Спермограмма покажет концентрацию половых клеток в эякуляте. Полученный результат будет интерпретирован в соответствии с рекомендациями ВОЗ.
Недостаточное количество сперматозоидов (менее 60 млн./мл) существенно снижает шансы естественного зачатия. Чем больше показатели отдаляются от нормы, тем меньше вероятность наступления беременности.
При легких стадиях олигозооспермии помогает искусственная инсеминация – введение подготовленной спермы в матку посредством специального гибкого катетера. Способы преодоления мужского бесплодия, причиной которого является олигозооспермия, назначает врач, рассматривая каждый случай индивидуально. Вспомогательные репродуктивные технологии в большинстве случаев помогают парам, в которых у партнера обнаружена олигозооспермия, родить здорового ребенка.
Как улучшить сперму
youtube.com/embed/oecmnCtnvGI»>
Способы лечения олигозооспермии
При диагнозе олигозооспермия лучше всего придерживаться рекомендаций врача, а не обращаться к народной медицине. Эти рекомендации будут опираться и на достижения современной науки, которые, впрочем, нередко пересекаются с опытом наших предков. Первая стадия олигозооспермии чаще всего может быть преодолена сбалансированной диетой и отдыхом, в т.ч. и от вредных привычек. Для генерации сперматозоидов организм расходует большое количество ценных для него минералов и витаминов. Нередко несколько недель диеты богатой цинком, белками, витаминами дают превосходные результаты.
Восстановление функции генерации сперматозоидов при варикоцеле и ряде других врожденных или приобретенных пороков может быть назначена хирургическая операция. Инфекции лечатся антибиотиками, а гормональные нарушения – назначением курса андрогенных и гонадотропных препаратов.
Ответы на популярные вопросы
Возможна ли беременность при олигозооспермии?
При выраженной олигозооспермии показано ЭКО после заключения андролога.
Читайте также:
Морфология сперматозоидов по Крюгеру
Что такое посткоитальный тест?
Фрагментация ДНК сперматозоидов
Автор статьи
Климов Юрий Викторович
подробно
Нехирургическое лечение олигозооспермии — PMC
1.
Зегерс-Хохшильд Ф., Адамсон Г.Д., де Музон Дж. и др.; Международный комитет по мониторингу вспомогательных репродуктивных технологий; Всемирная организация здравоохранения. Международный комитет по мониторингу вспомогательных репродуктивных технологий (ICMART) и Всемирная организация здравоохранения (ВОЗ) пересмотрели глоссарий терминологии ВРТ, 2009 г. Fertil Steril. 2009;92(5):1520-1524. [PubMed] [Google Scholar]
2.
Тома М.Э., Маклейн А.С., Луис Дж.Ф. и соавт. Распространенность бесплодия в Соединенных Штатах, оцененная с помощью текущего подхода к продолжительности и традиционного сконструированного подхода. Фертил Стерил. 2013;99(5):1324-1331.e1. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Фертил Стерил. 2013;99(5):1324-1331.e1. [Бесплатная статья PMC] [PubMed] [Google Scholar]
3.
Диагностическая оценка бесплодного мужчины: мнение комитета. Фертил Стерил. 2015;103(3):e18-e25. [PubMed] [Google Scholar]
4.
Всемирная организация здравоохранения, изд. Лабораторное руководство ВОЗ по исследованию и обработке спермы человека. 5-е изд. Женева: Всемирная организация здравоохранения; 2010. [Google Scholar]
5.
Шоу В., Падубидри В., Дафтари С., Хокинс Дж., Борн Г. Бесплодие и бесплодие. В: Учебник Шоу по гинекологии. 16-е изд. Нью-Дели, Индия: Elsevier; 2015: 237-262. [Академия Google]
6.
Пунаб М., Пуламетс О., Паджу П. и соавт. Причины мужского бесплодия у 1737 больных. Хум Репрод. 2017;32(1):18-31. [Бесплатная статья PMC] [PubMed] [Google Scholar]
7.
Анавальт Б.Д., Браунштейн Г.Д. Яички. В: Гарднер Д.Г., Шобак Д., ред. Базовая и клиническая эндокринология Гринспена. 10-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Education; 2017. Доступно по адресу: accessmedicine.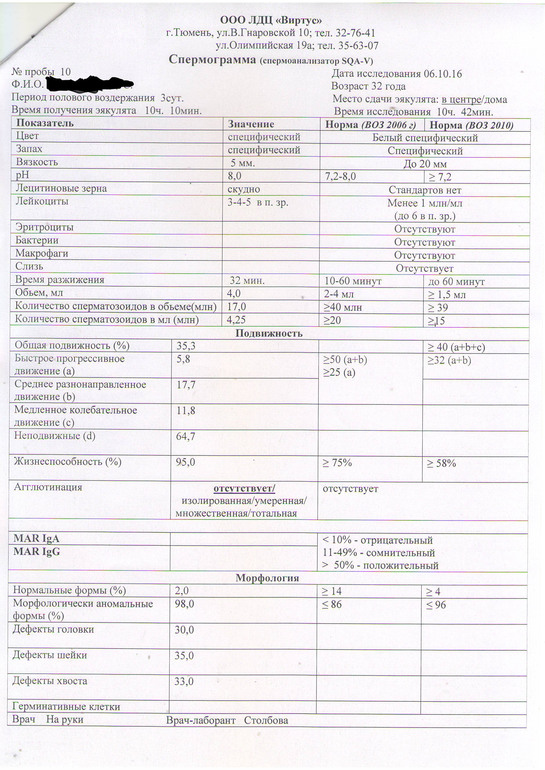 mhmedical.com/content.aspx?aid=1144817135. По состоянию на 6 апреля 2020 г. [Google Scholar]
mhmedical.com/content.aspx?aid=1144817135. По состоянию на 6 апреля 2020 г. [Google Scholar]
8.
Канджано Б., Суи Д.С., Куинтон Р., Бономи М. Генетика врожденного гипогонадотропного гипогонадизма: особенности и фенотип олигогенного заболевания. Хам Жене. 2020. doi: 10.1007/s00439-020-02147-1. [PubMed] [CrossRef] [Google Scholar]
9.
Нахтигалл Л.Б., Боеппл П.А., Пралонг Ф.П., Кроули В.Ф. мл. Идиопатический гипогонадотропный гипогонадизм у взрослых – излечимая форма мужского бесплодия. N Engl J Med. 1997;336(6):410-415. [PubMed] [Google Scholar]
10.
Сампери И., Литгоу К., Каравитаки Н. Гиперпролактинемия. Дж. Клин Мед. 2019;8(12):E2203. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11.
Лангранд С., Бихан Х., Раверо Г. и соавт. Гипоталамо-гипофизарный саркоидоз: многоцентровое исследование 24 пациентов. Qjm. 2012;105(10):981-995. [PubMed] [Google Scholar]
12.
Вахид С., Болл С. Гипофиз и наследственный гемохроматоз. Ланцет. 2001;357(9250):115. [PubMed] [Google Scholar]
13.
Яворски Б.Р., Арон Д.С., Финдлинг Дж.В., Тиррелл Дж.Б. Гипоталамус и гипофиз. В: Гарднер Д.Г., Шобак Д., ред. Базовая и клиническая эндокринология Гринспена. 10-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill Education; 2017. Доступно по адресу: accessmedicine.mhmedical.com/content.aspx?aid=1144814187. По состоянию на 6 апреля 2020 г. [Google Scholar]
14.
Энгельс М., Германн К., Фалхаммар Х. и др.; группа ДСД-ЖИЗНЬ. Функция гонад у взрослых мужчин с врожденной гиперплазией коры надпочечников. Евр Дж Эндокринол. 2018;178(3):285-294. [PubMed] [Google Scholar]
15.
Оттен Б.Дж., Стиккельбрук НММЛ, Хермус АРММ. Гипогонадизм у мужчин с врожденной гиперплазией надпочечников. В: Winters SJ, изд. Мужской гипогонадизм: основные, клинические и терапевтические принципы. Современная эндокринология. Тотова, Нью-Джерси: Humana Press; 2004: 125-137. [Академия Google]
16.
Саутрен А.Л., Оливо Дж., Гордон Г.Г., Виттек Дж., Бренер Дж., Рафии Ф. Преобразование андрогенов в эстрогены при гипертиреозе.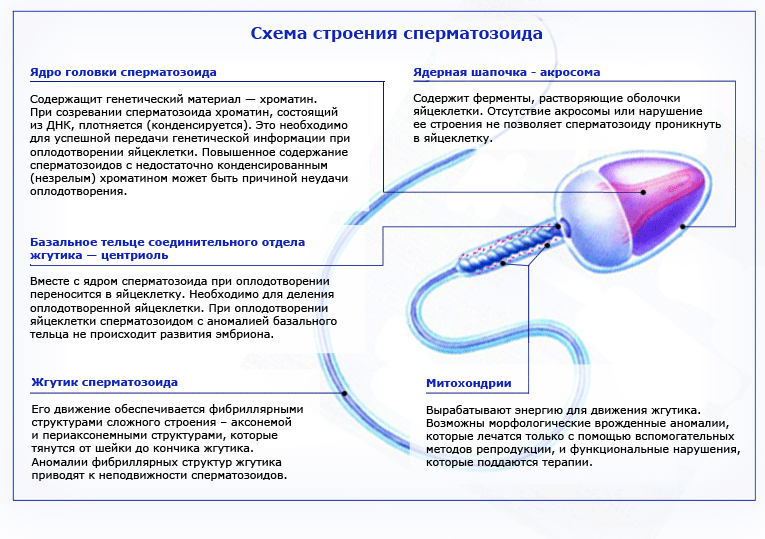 J Clin Endocrinol Metab. 1974;38(2):207-214. [PubMed] [Google Scholar]
J Clin Endocrinol Metab. 1974;38(2):207-214. [PubMed] [Google Scholar]
17.
Раджендер С., Моника М.Г., Уолтер Л., Агарвал А. Щитовидная железа, сперматогенез и мужское бесплодие. Front Biosci (Elite Ed). 2011;3:843-855. [PubMed] [Google Scholar]
18.
Вагнер М.С., Вайнер С.М., Майя А.Л. Влияет ли гормон щитовидной железы на сперматогенез? Микроск Рес Тех. 2009 г.;72(11):796-808. [PubMed] [Google Scholar]
19.
Ла Виньера С., Вита Р., Кондорелли Р.А. и соавт. Влияние заболеваний щитовидной железы на функцию яичек. Эндокринный. 2017;58(3):397-407. [PubMed] [Google Scholar]
20.
Крассас Г.Е., Понтикидес Н. Мужская репродуктивная функция в связи с изменениями щитовидной железы. Best Pract Res Clin Endocrinol Metab. 2004;18(2):183-195. [PubMed] [Google Scholar]
21.
Ансари М.С., Алмалки М.Х. Первичный гипотиреоз с заметно высоким уровнем пролактина. Фронт Эндокринол (Лозанна). 2016;7:35. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22.
Салцано А. , Д’Ассанте Р., Хини Л.М. и соавт. Синдром Клайнфельтера, резистентность к инсулину, метаболический синдром и диабет: обзор литературы и клинические перспективы. Эндокринный. 2018;61(2):194-203. [PubMed] [Google Scholar]
, Д’Ассанте Р., Хини Л.М. и соавт. Синдром Клайнфельтера, резистентность к инсулину, метаболический синдром и диабет: обзор литературы и клинические перспективы. Эндокринный. 2018;61(2):194-203. [PubMed] [Google Scholar]
23.
Бойсен А., Юул С., Гравхольт С.Х. Пренатальная и постнатальная распространенность синдрома Клайнфельтера: исследование национального реестра. J Clin Endocrinol Metab. 2003;88(2):622-626. [PubMed] [Google Scholar]
24.
Моррис Дж. К., Альберман Э., Скотт С., Джейкобс П. Увеличивается ли распространенность синдрома Клайнфельтера? Eur J Hum Genet. 2008;16(2):163-170. [PubMed] [Академия Google]
25.
Хоппс К.В., Мельник А., Гольдштейн М., Палермо Г.Д., Розенвакс З., Шлегель П.Н. Выявление сперматозоидов у мужчин с микроделециями Y-хромосомы участков AZFa, AZFb и AZFc. Хум Репрод. 2003;18(8):1660-1665. [PubMed] [Google Scholar]
26.
Краус С., Казамонти Э. Нарушение сперматогенеза и Y-хромосома. Хам Жене. 2017;136(5):637-655. [PubMed] [Google Scholar]
27.
Доле Г.Р., Халлей Д.Дж., Ван Хемел Д.О. и соавт. Генетические факторы риска у бесплодных мужчин с тяжелой олигозооспермией и азооспермией. Хум Репрод. 2002;17(1):13-16. [PubMed] [Академия Google]
28.
Массон П., Бранниган Р.Э. Варикоцеле. Урол Клин Норт Ам. 2014;41(1):129-144. [PubMed] [Google Scholar]
29.
Модгил В., Рай С., Ральф Д.Дж., Мунир А. Обновленная информация о диагностике и лечении обструкции эякуляторного протока. Нат Рев Урол. 2016;13(1):13-20. [PubMed] [Google Scholar]
30.
Левин Х., Йоргенсен Н., Мартино-Андраде А. и соавт. Временные тенденции количества сперматозоидов: систематический обзор и мета-регрессионный анализ. Обновление воспроизведения гула. 2017;23(6):646-659. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31.
Sermondade N, Faure C, Fezeu L, et al. ИМТ по отношению к количеству сперматозоидов: обновленный систематический обзор и совместный метаанализ. Обновление воспроизведения гула. 2013;19(3):221-231. [Бесплатная статья PMC] [PubMed] [Google Scholar]
32.
Макдональд А.А., Хербисон Г.П., Шоуэлл М., Фаркухар СМ. Влияние индекса массы тела на параметры спермы и репродуктивные гормоны у мужчин: систематический обзор с метаанализом. Обновление воспроизведения гула. 2010;16(3):293-311. [PubMed] [Google Scholar]
33.
Чаварро Дж. Э., Тот Т. Л., Райт Д. Л., Микер Дж. Д., Хаузер Р. Индекс массы тела в зависимости от качества спермы, целостности ДНК спермы и уровня репродуктивных гормонов в сыворотке у мужчин, посещающих клинику по лечению бесплодия. Фертил Стерил. 2010;93(7):2222-2231. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34.
Дуйтс Ф.Х., ван Вели М., ван дер Вин Ф., Джаноттен Дж. Здоровые партнеры-мужчины с избыточным весом субфертильных пар не должны беспокоиться о качестве своей спермы. Фертил Стерил. 2010;94(4):1356-1359. [PubMed] [Google Scholar]
35.
Аггерхольм А.С., Тулструп А.М., Тофт Г., Рамлау-Хансен Х., Бонде Дж.П. Является ли избыточный вес фактором риска снижения качества спермы и изменения профиля половых гормонов в сыворотке крови? Фертил Стерил. 2008;90(3):619-626. [PubMed] [Google Scholar]
2008;90(3):619-626. [PubMed] [Google Scholar]
36.
Фернандес С.Дж., Чакко Э.С., Паппачан Дж.М. Вторичный гипогонадизм, связанный с ожирением у мужчин – патофизиология, клинические проявления и лечение. Евро Эндокринол. 2019;15(2):83-90. [Бесплатная статья PMC] [PubMed] [Google Scholar]
37.
Касман А.М., Чжан К.А., Ли С., Стивенсон Д.К., Шоу Г.М., Айзенберг М.Л. Связь здоровья отца до зачатия с перинатальными исходами: анализ данных претензий США. Фертил Стерил. 2020;113(5):947-954. [PubMed] [Google Scholar]
38.
Блендон Р.Дж., Бенсон Дж.М. Общественность и эпидемия злоупотребления опиоидами. N Engl J Med. 2018;378(5):407-411. [PubMed] [Google Scholar]
39.
де Врис Ф., Брюин М., Лобатто Д.Дж. и соавт. Опиоиды и их эндокринные эффекты: систематический обзор и метаанализ. J Clin Endocrinol Metab. 2019;105(4:1020-1029). [Бесплатная статья PMC] [PubMed] [Google Scholar]
40.
Энтони Т., Альзахарани С.Ю., Эль-Гайеш С.Х. Опиоид-индуцированный гипогонадизм: патофизиология, клинический и терапевтический обзор. Clin Exp Pharmacol Physiol. 2020;47(5):741-750. [PubMed] [Google Scholar]
Clin Exp Pharmacol Physiol. 2020;47(5):741-750. [PubMed] [Google Scholar]
41.
де Ронд В., Смит Д.Л. Злоупотребление анаболическими андрогенными стероидами у молодых мужчин. Эндокр Коннект. 2020; 9 (4):R102-R111. [Бесплатная статья PMC] [PubMed] [Google Scholar]
42.
Шанкара-Нараяна Н., Ю. С., Савкович С. и соавт. Скорость и степень восстановления репродуктивной и сердечной дисфункции из-за злоупотребления андрогенами у мужчин. J Clin Endocrinol Metab 2020;105(6):1827–1839. [PubMed] [Google Scholar]
43.
Хакни AC. Гипогонадизм у тренирующихся мужчин: дисфункция или адаптационно-регуляторная перестройка? Фронт Эндокринол (Лозанна). 2020;11:11. [Бесплатная статья PMC] [PubMed] [Google Scholar]
44.
Whirledge S, Cidlowski JA. Глюкокортикоиды, стресс и фертильность. Минерва Эндокринол. 2010;35(2):109-125. [Бесплатная статья PMC] [PubMed] [Google Scholar]
45.
Салехиан Б., Кеджривал К. Атрофия мышц, вызванная глюкокортикоидами: механизмы и терапевтические стратегии. Эндокр Практ. 1999;5(5):277-281. [PubMed] [Google Scholar]
Эндокр Практ. 1999;5(5):277-281. [PubMed] [Google Scholar]
46.
Амори Дж. К., Ван С., Свердлофф Р. С. и соавт. Влияние ингибирования 5альфа-редуктазы дутастеридом и финастеридом на параметры спермы и сывороточные гормоны у здоровых мужчин. J Clin Endocrinol Metab. 2007;92(5):1659-1665. [PubMed] [Google Scholar]
47.
дю Плесси С.С., Агарвал А., сирийский А. Марихуана, фитоканнабиноиды, эндоканнабиноидная система и мужская фертильность. J Assist Reprod Genet. 2015;32(11):1575-1588. [Бесплатная статья PMC] [PubMed] [Google Scholar]
48.
Боствик Дж. Р., Гатри С. К., Эллингрод В. Л. Антипсихотическая гиперпролактинемия. Фармакотерапия. 2009;29(1):64-73. [PubMed] [Google Scholar]
49.
Норр Л., Беннедсен Б., Феддер Дж., Ларсен Э.Р. Использование селективных ингибиторов обратного захвата серотонина снижает фертильность у мужчин. Андрология. 2016;4(3):389-394. [PubMed] [Google Scholar]
50.
Мейстрих МЛ. Влияние химиотерапии и лучевой терапии на сперматогенез у человека. Фертил Стерил. 2013;100(5):1180-1186. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Фертил Стерил. 2013;100(5):1180-1186. [Бесплатная статья PMC] [PubMed] [Google Scholar]
51.
Шанкара-Нараяна Н., Ди Пьерро И., Феннелл С. и соавт. Криоконсервация спермы перед гонадотоксическим лечением: опыт одного академического центра за 4 десятилетия. Хум Репрод. 2019;34(5):795-803. [PubMed] [Google Scholar]
52.
Масарани М., Вазайт Х., Диннин М. Свотечный орхит. JR Soc Med. 2006;99(11):573-575. [Бесплатная статья PMC] [PubMed] [Google Scholar]
53.
Оверхофф С., Дам С., Риверо М.А., Феррейра У., Ширрен С. Андрологические данные при гемикастрации, отсутствии яичка и уменьшенном объеме яичка. Андрология. 1989;21(5):490-497. [PubMed] [Google Scholar]
54.
Христу М.А., Христу П.А., Маркозаннес Г., Цацулис А., Масторакос Г., Тигас С. Влияние анаболических андрогенных стероидов на репродуктивную систему спортсменов и любителей: систематический обзор и метаанализ. Спорт Мед. 2017;47(9):1869-1883. [PubMed] [Google Scholar]
55.
Barratt CLR, Björndahl L, De Jonge CJ и соавт. Диагноз мужского бесплодия: анализ фактических данных в поддержку разработки глобальных рекомендаций ВОЗ и возможностей будущих исследований. Обновление воспроизведения гула. 2017;23(6):660-680. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Диагноз мужского бесплодия: анализ фактических данных в поддержку разработки глобальных рекомендаций ВОЗ и возможностей будущих исследований. Обновление воспроизведения гула. 2017;23(6):660-680. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56.
Гузик Д.С., Оверстрит Дж.В., Фактор-Литвак П. и др.; Национальная кооперативная сеть репродуктивной медицины. Морфология, подвижность и концентрация сперматозоидов у фертильных и бесплодных мужчин. N Engl J Med. 2001;345(19):1388-1393. [PubMed] [Google Scholar]
57.
Вольф Д.П., Берд В., Дандекар П., Куигли М.М. Концентрация сперматозоидов и оплодотворение яйцеклеток человека in vitro. Биол Репрод. 1984;31(4):837-848. [PubMed] [Google Scholar]
58.
Вольф Х. Биологическое значение лейкоцитов в сперме. Фертил Стерил. 1995;63(6):1143-1157. [PubMed] [Google Scholar]
59.
Лакнер Дж., Шацль Г., Хорват С., Крацик С., Марбергер М. Значение подсчета лейкоцитов (лейкоцитов) в образцах спермы для прогнозирования присутствия бактерий. Евр Урол. 2006;49(1):148-52; обсуждение 152. [PubMed] [Google Scholar]
Евр Урол. 2006;49(1):148-52; обсуждение 152. [PubMed] [Google Scholar]
60.
Мюллер Ч. Обоснование, интерпретация, проверка и использование функциональных тестов спермы. Дж Андрол. 2000;21(1):10-30. [PubMed] [Google Scholar]
61.
Эвенсон Д.П. Анализ структуры хроматина сперматозоидов (SCSA) и другие тесты фрагментации ДНК сперматозоидов для оценки целостности ядерной ДНК сперматозоидов в связи с фертильностью. Наука о репродукции животных. 2016;169: 56-75. [PubMed] [Google Scholar]
62.
Сокол РЗ. Эндокринология мужского бесплодия: оценка и лечение. Семин репрод мед. 2009;27(2):149-158. [PubMed] [Google Scholar]
63.
Анавальт БД. Подход к мужскому бесплодию и индукции сперматогенеза. J Clin Endocrinol Metab. 2013;98(9):3532-3542. [Бесплатная статья PMC] [PubMed] [Google Scholar]
64.
Сильва К.А., Кокуцца М., Карвалью Х.Ф., Бонфа Э. Диагностика и классификация аутоиммунного орхита. Аутоиммунная версия, 2014; 13(4-5):431-434. [PubMed] [Академия Google]
65.
Анавальт Б.Д., Бебб Р.А., Мацумото А.М. и соавт. Уровни ингибина В в сыворотке отражают функцию клеток Сертоли у нормальных мужчин и мужчин с дисфункцией яичек. J Clin Endocrinol Metab. 1996;81(9):3341-3345. [PubMed] [Google Scholar]
66.
Кенни Л.Б., Антал З., Гинзберг Дж.П. и соавт. Улучшение мужского репродуктивного здоровья после рака у детей, подростков и молодых людей: прогресс и будущие направления исследований выживаемости. Дж. Клин Онкол. 2018;36(21):2160-2168. [PubMed] [Академия Google]
67.
Батиста Р.Л., Коста Э.М.Ф., Родригес А.С. и др. Синдром нечувствительности к андрогенам: обзор. Arch Endocrinol Metab. 2018;62(2):227-235. [Бесплатная статья PMC] [PubMed] [Google Scholar]
68.
Колпи Г.М., Франкавилла С., Хайдл Г. и соавт. Рекомендации Европейской академии андрологии по лечению олигоастено-тератозооспермии. Андрология. 2018;6(4):513-524. [PubMed] [Google Scholar]
69.
Викстрем А.М., Дункель Л. Синдром Клайнфельтера. Best Pract Res Clin Endocrinol Metab. 2011;25(2):239-250. [PubMed] [Google Scholar]
2011;25(2):239-250. [PubMed] [Google Scholar]
70.
Калоджеро А.Е., Джагулли В.А., Монжио Л.М. и др.; Klinefelter ItaliaN Group (KING) . Синдром Клайнфельтера: сердечно-сосудистые аномалии и метаболические нарушения. Дж Эндокринол Инвест. 2017;40(7):705-712. [PubMed] [Google Scholar]
71.
Маклахлан Р.И., О’Брайан М.К. Клинический обзор #: современное состояние генетического тестирования бесплодных мужчин. J Clin Endocrinol Metab. 2010;95(3):1013-1024. [PubMed] [Google Scholar]
72.
Крауш С., Риера-Эскамилла А. Генетика мужского бесплодия. Нат Рев Урол. 2018;15(6):369-384. [PubMed] [Google Scholar]
73.
Мартин Р.Х. Цитогенетические детерминанты мужской фертильности. Обновление воспроизведения гула. 2008;14(4):379-390. [Бесплатная статья PMC] [PubMed] [Google Scholar]
74.
Пейдж DC, Силбер S, Коричневый LG. Мужчины с бесплодием, вызванным делецией AZFc, могут производить сыновей путем интрацитоплазматической инъекции сперматозоидов, но, вероятно, передают делецию и бесплодие. Хум Репрод. 1999;14(7):1722-1726. [PubMed] [Google Scholar]
Хум Репрод. 1999;14(7):1722-1726. [PubMed] [Google Scholar]
75.
Krausz C, Chianese C. Генетическое тестирование и консультирование при мужском бесплодии. Curr Opin Endocrinol Diabetes Obes. 2014;21(3):244-250. [PubMed] [Академия Google]
76.
Хоталинг Дж., Каррелл Д.Т. Клиническое генетическое тестирование на бесплодие по мужскому фактору: текущие приложения и направления в будущем. Андрология. 2014;2(3):339-350. [PubMed] [Google Scholar]
77.
Лотти Ф., Магги М. УЗИ мужских половых органов в связи с мужским репродуктивным здоровьем. Обновление воспроизведения гула. 2015;21(1):56-83. [PubMed] [Google Scholar]
78.
Джароу Дж. П. Трансректальное УЗИ в диагностике и лечении обструкции семявыбрасывающих протоков. Дж Андрол. 1996;17(5):467-472. [PubMed] [Google Scholar]
79.
Хеллер К.Г., Клермон Ю. Сперматогенез у человека: оценка его продолжительности. Наука. 1963;140(3563):184-186. [PubMed] [Google Scholar]
80.
Янг Дж., Сюй С., Пападакис Г.Э. и соавт. Клиническое лечение врожденного гипогонадотропного гипогонадизма. Endocr Rev. 2019;40(2):669-710. [PubMed] [Google Scholar]
и соавт. Клиническое лечение врожденного гипогонадотропного гипогонадизма. Endocr Rev. 2019;40(2):669-710. [PubMed] [Google Scholar]
81.
Лю П.Ю., Бейкер Х.В., Джаядев В., Захарин М., Конвей А.Дж., Хандельсман Д.Дж. Индукция сперматогенеза и фертильности при лечении гонадотропинами бесплодных мужчин с дефицитом гонадотропина: предикторы исхода фертильности. J Clin Endocrinol Metab. 2009 г.;94(3):801-808. [PubMed] [Google Scholar]
82.
Прайор М., Стюарт Дж., МакЭлени К., Двайер А.А., Куинтон Р. Индукция фертильности у гипогонадотропных мужчин с гипогонадизмом. Клин Эндокринол (Oxf). 2018;89(6):712-718. [PubMed] [Google Scholar]
83.
Тринчард-Луган И., Хан А., Порше Х.К., Мунафо А. Фармакокинетика и фармакодинамика рекомбинантного хорионического гонадотропина человека у здоровых мужчин и женщин-добровольцев. Репрод Биомед Онлайн. 2002;4(2): 106-115. [PubMed] [Академия Google]
84.
Амори Дж. К., Ковьелло А. Д., Пейдж С. Т., Анавальт Б. Д., Мацумото А. М., Бремнер В. Дж. Уровень 17-гидроксипрогестерона в сыворотке сильно коррелирует с интратестикулярным тестостероном у нормальных мужчин с подавлением гонадотропина, получающих различные дозы хорионического гонадотропина человека. Фертил Стерил. 2008;89(2):380-386. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Дж. Уровень 17-гидроксипрогестерона в сыворотке сильно коррелирует с интратестикулярным тестостероном у нормальных мужчин с подавлением гонадотропина, получающих различные дозы хорионического гонадотропина человека. Фертил Стерил. 2008;89(2):380-386. [Бесплатная статья PMC] [PubMed] [Google Scholar]
85.
Патель А., Патель П., Битран Дж., Рамасами Р. Можно ли использовать сывороточный 17-гидроксипрогестерон и инсулиноподобный фактор 3 в качестве маркера для оценки интратестикулярного тестостерона? Перевод Андрол Урол. 2019;8(Приложение 1):S58-S63. [Бесплатная статья PMC] [PubMed] [Google Scholar]
86.
Питтелауд Н., Хейс Ф.Дж., Дуайер А., Боеппл П.А., Ли Х., Кроули В.Ф. мл. Предикторы исхода долгосрочной терапии ГнРГ у мужчин с идиопатическим гипогонадотропным гипогонадизмом. J Clin Endocrinol Metab. 2002;87(9):4128-4136. [PubMed] [Google Scholar]
87.
Мао Дж.Ф., Лю З.С., Ни М. и соавт. Терапия пульсирующим гонадотропин-рилизинг гормоном связана с более ранним сперматогенезом по сравнению с комбинированной терапией гонадотропинами у больных с врожденным гипогонадотропным гипогонадизмом. Азиат Джей Андрол. 2017;19(6): 680-685. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Азиат Джей Андрол. 2017;19(6): 680-685. [Бесплатная статья PMC] [PubMed] [Google Scholar]
88.
Фореста С., Беттелла А., Гаролла А., Амброзини Г., Ферлин А. Лечение мужского идиопатического бесплодия рекомбинантным фолликулостимулирующим гормоном человека: проспективное контролируемое рандомизированное клиническое исследование. Фертил Стерил. 2005;84(3):654-661. [PubMed] [Google Scholar]
89.
Санти Д., Граната А. Р., Симони М. Лечение ФСГ мужского идиопатического бесплодия повышает частоту наступления беременности: метаанализ. Эндокр Коннект. 2015;4(3):R46-R58. [Бесплатная статья PMC] [PubMed] [Google Scholar]
90.
Гаролла А., Геззи М., Коски И. и соавт. Лечение ФСГ у бесплодных мужчин-кандидатов на вспомогательную репродукцию улучшало фрагментацию ДНК сперматозоидов и частоту наступления беременности. Эндокринный. 2017;56(2):416-425. [PubMed] [Google Scholar]
91.
Де Роса М., Колао А., Ди Сарно А. и соавт. Лечение каберголином быстро улучшает функцию половых желез у мужчин с гиперпролактинемией: сравнение с бромокриптином. Евр Дж Эндокринол. 1998;138(3):286-293. [PubMed] [Google Scholar]
Евр Дж Эндокринол. 1998;138(3):286-293. [PubMed] [Google Scholar]
92.
Саленаве С., Трабадо С., Майоне Л., Брайли-Табард С., Янг Дж. Приобретенный мужской гипогонадотропный гипогонадизм: диагностика и лечение. Энн Эндокринол (Париж). 2012;73(2): 141-146. [PubMed] [Академия Google]
93.
Двойное слепое исследование цитрата кломифена для лечения идиопатического мужского бесплодия. Всемирная организация здравоохранения. Int J Androl. 1992;15(4):299-307. [PubMed] [Google Scholar]
94.
Chua ME, Escusa KG, Luna S, Tapia LC, Dofitas B, Morales M. Пересмотр антагонистов эстрогена (кломифен или тамоксифен) в качестве медицинской эмпирической терапии идиопатического мужского бесплодия: метаанализ. Андрология. 2013;1(5):749-757. [PubMed] [Google Scholar]
95.
Каннарелла Р., Кондорелли Р.А., Монжио Л.М., Барбагалло Ф., Калоджеро А.Е., Ла Виньера С. Эффекты селективных модуляторов рецепторов эстрогена для лечения мужского бесплодия: систематический обзор и метаанализ. Эксперт Опин Фармаколог. 2019;20(12):1517-1525. [PubMed] [Google Scholar]
Эксперт Опин Фармаколог. 2019;20(12):1517-1525. [PubMed] [Google Scholar]
96.
Шошани О., Абхьянкар Н., Муфаррех Н., Даниэль Г., Нидербергер К. Результаты применения анастрозола у мужчин с олигозооспермией и гипоандрогенной субфертильностью. Фертил Стерил. 2017;107(3):589-594. [PubMed] [Google Scholar]
97.
Дель Джудис Ф., Бусетто Г. М., Де Берардинис Э. и др. Систематический обзор и метаанализ клинических испытаний с применением ингибиторов ароматазы для лечения мужского бесплодия. Азиат Джей Андрол. 2020; 22 (4):360-367. [Бесплатная статья PMC] [PubMed] [Google Scholar]
98.
Финкельштейн Дж. С., Ли Х., Бернетт-Боуи С. А. и соавт. Половые стероиды и состав тела, сила и сексуальная функция у мужчин. N Engl J Med. 2013;369(11):1011-1022. [Бесплатная статья PMC] [PubMed] [Google Scholar]
99.
Бернетт-Боуи С.А., Маккей Э.А., Ли Х., Ледер Б.З. Влияние ингибирования ароматазы на минеральную плотность костей и обмен костной ткани у пожилых мужчин с низким уровнем тестостерона. J Clin Endocrinol Metab. 2009;94(12):4785-4792. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Clin Endocrinol Metab. 2009;94(12):4785-4792. [Бесплатная статья PMC] [PubMed] [Google Scholar]
100.
Хамада А., Агарвал А., Шарма Р., Френч Д.Б., Рагеб А., Сабанех Э.С. младший. Эмпирическое лечение низкоуровневой лейкоцитоспермии доксициклином у пациентов с мужским бесплодием. Урология. 2011;78(6):1320-1325. [PubMed] [Google Scholar]
101.
Мехта А., Сигман М. Лечение сухого эякулята: систематический обзор аспермии и ретроградной эякуляции. Фертил Стерил. 2015;104(5):1074-1081. [PubMed] [Google Scholar]
102.
Шошани О., Абхьянкар Н., Эльягуов Дж., Нидербергер К. Эффективность лечения псевдоэфедрином у мужчин с ретроградной эякуляцией. Андрология. 2017;5(4):744-748. [PubMed] [Академия Google]
103.
Агарвал А., Рана М., Цю Э., АлБунни Х., Буй А.Д., Хенкель Р. Роль окислительного стресса, инфекции и воспаления в мужском бесплодии. Андрология. 2018;50(11):e13126. [PubMed] [Google Scholar]
104.
Duca Y, Calogero AE, Cannarella R, Condorelli RA, La Vignera S. Современные и новые медицинские терапевтические средства для идиопатического мужского бесплодия. Эксперт Опин Фармаколог. 2019;20(1):55-67. [PubMed] [Google Scholar]
Современные и новые медицинские терапевтические средства для идиопатического мужского бесплодия. Эксперт Опин Фармаколог. 2019;20(1):55-67. [PubMed] [Google Scholar]
105.
Шистерман Э.Ф., Сьяарда Л.А., Клемонс Т. и соавт. Влияние добавок фолиевой кислоты и цинка у мужчин на качество спермы и живорождение среди пар, проходящих лечение от бесплодия: рандомизированное клиническое исследование. ДЖАМА. 2020;323(1):35-48. [Бесплатная статья PMC] [PubMed] [Google Scholar]
106.
Амори Дж. К., Островски К. А., Гэннон Дж. Р. и соавт. Введение изотретиноина улучшает выработку спермы у мужчин с бесплодием вследствие олигоастенозооспермии: пилотное исследование. Андрология. 2017;5(6):1115-1123. [Бесплатная статья PMC] [PubMed] [Google Scholar]
107.
Крозе А.С., де Ланге Н.М., Коллинз Дж., Эверс Дж.Л. Операция или эмболизация варикоцеле у мужчин с низкой фертильностью. Кокрановская система базы данных, ред. 2012;10:CD000479. [PubMed] [Google Scholar]
108.
Авеллино Г. Дж., Липшульц Л.И., Сигман М., Хванг К. Трансуретральная резекция семявыбрасывающих протоков: этиология обструкции и варианты хирургического лечения. Фертил Стерил. 2019;111(3):427-443. [PubMed] [Google Scholar]
Дж., Липшульц Л.И., Сигман М., Хванг К. Трансуретральная резекция семявыбрасывающих протоков: этиология обструкции и варианты хирургического лечения. Фертил Стерил. 2019;111(3):427-443. [PubMed] [Google Scholar]
109.
Бенсдорп А.Дж., Колен Б.Дж., Хайнеман М.Дж., Вандекеркхове П. Внутриматочная инсеминация при мужской недостаточности. Cochrane Database Syst, версия 2007 г.; 4(4):CD000360. [PubMed] [Google Scholar]
110.
Шлегель П.Н., Жирарди СК. Клинический обзор 87: экстракорпоральное оплодотворение при мужском факторе бесплодия. J Clin Endocrinol Metab. 1997;82(3):709-716. [PubMed] [Google Scholar]
111.
Гнот С., Максрат Б., Сконечны Т., Фриол К., Годехардт Э., Тиггес Дж. Окончательные показатели успеха ВРТ: опрос за 10 лет. Хум Репрод. 2011;26(8):2239-2246. [PubMed] [Google Scholar]
112.
Ху Л, Ляо А, Сун С, Сяо Н, Сян ВП, Сюн ЦЛ. Оценка качества донорской спермы, предоставленная шестью банками спермы: ретроспективное исследование 1877 циклов искусственного осеменения. Андрология. 2012; 44 (Приложение 1): 499-504. [PubMed] [Google Scholar]
Андрология. 2012; 44 (Приложение 1): 499-504. [PubMed] [Google Scholar]
113.
Лук Б.Х., Локе А.Ю. Влияние бесплодия на психологическое благополучие, супружеские отношения, сексуальные отношения и качество жизни пар: систематический обзор. J Sex Marital Ther. 2015;41(6):610-625. [PubMed] [Академия Google]
114.
Бечуа С., Хамама С., Скаличи Э. Мужское бесплодие: препятствие для сексуальности? Андрология. 2016;4(3):395-403. [PubMed] [Google Scholar]
115.
Берки Ф.Дж., Видемер Дж.П., Виталани Н.Д. Сообщение плохих или изменяющих жизнь новостей. Ам семейный врач. 2018;98(2):99-104. [PubMed] [Google Scholar]
116.
Касман А.М., Дель Джудис Ф., Айзенберг М.Л. Новые идеи для руководства уходом за пациентами: двунаправленная связь между мужским бесплодием и мужским здоровьем. Фертил Стерил. 2020;113(3): 469-477. [PubMed] [Google Scholar]
117.
Чой Дж. Т., Айзенберг М. Л. Мужское бесплодие как окно в здоровье. Фертил Стерил. 2018;110(5):810-814. [PubMed] [Google Scholar]
118.
Муршиди М.М., Чой Дж.Т., Айзенберг М.Л. Мужское бесплодие и соматическое здоровье. Урол Клин Норт Ам. 2020;47(2):211-217. [PubMed] [Google Scholar]
Симптомы, причины, лечение и др.
Олигоспермия: симптомы, причины, лечение и др.
- Заболевания
- Рекомендуемые
- Рак молочной железы
- ВЗК
- Мигрень
- Рассеянный склероз (РС)
- Ревматоидный артрит
- Диабет 2 типа
Ac
- Рекомендуемые
- СДВГ
- Аллергия
- Болезнь Альцгеймера и деменция
- Биполярное расстройство Болезнь
- Рак
- Болезнь Крона
- Хроническая боль
- Простуда и грипп
- ХОБЛ
- Депрессия
- Фибромиалгия
- Заболевания сердца
- Высокий уровень холестерина
- ВИЧ
- Гипертония
- ИЛФ
- Остеоартрит
- Псориаз
- Кожные заболевания и уход 9025 0
id Рефлюкс
- Темы о здоровье
- Питание
- Фитнес
- Уход за кожей
- Сексуальное здоровье
- Женское здоровье
- Психическое благополучие
- Сон
- Обзоры продуктов
- Витамины и добавки
- Сон
- Психическое здоровье
- Питание
- Домашнее тестирование
- CBD
- Men’s Health
- 9 02450 9 02450 9 5 Fresh Food Fast
- Диагностические дневники
- You’re Not Alone
- Настоящее время
- Молодежь в центре внимания
- Здоровый урожай
- Больше молчания
- Будущее здоровья
- Проблемы со здоровьем
- Осознанное питание
- Разборка сахара
- Двигайтесь своим телом
- Здоровье кишечника
- Настроение
- Настроение 900 250
- Find Care
- Первичная помощь
- Психическое здоровье
- Акушер-гинеколог
- Дерматологи
- Неврологи
- Кардиологи
- Ортопеды
- Тесты по образу жизни
- Управление весом
- У меня депрессия? Викторина для подростков
- Вы трудоголик?
- Как хорошо ты спишь?
- Инструменты и ресурсы
- Новости здравоохранения
- Найдите диету
- Найдите полезные закуски
- Лекарства от А до Я
- Здоровье от А до Я
- Рак молочной железы
- Воспалительные заболевания кишечника
- Псориатический Артрит
- Мигрень
- Рассеянный склероз
- Псориаз
- 2
- 0 5 Connect
Медицинское заключение Дэниела Муррелла, доктора медицины — Кимберли Холланд — Обновлено 29 сентября 2018 г.
Что такое олигоспермия?
Олигоспермия — это проблема мужской фертильности, характеризующаяся низким количеством сперматозоидов. Другие аспекты сексуального здоровья мужчин с этим заболеванием типичны. Это включает в себя способность получать и поддерживать эрекцию, а также производить эякуляцию при оргазме.
Количество сперматозоидов в эякуляте может меняться на протяжении всей жизни. Здоровое количество сперматозоидов часто необходимо для фертильности. Всемирная организация здравоохранения (ВОЗ) классифицирует количество сперматозоидов на уровне 15 миллионов сперматозоидов на миллилитр (мл) или выше как среднее значение. Все, что ниже этого уровня, считается низким и диагностируется как олигоспермия.
- Легкая олигоспермия — от 10 до 15 миллионов сперматозоидов/мл.
- Умеренной олигоспермией считается от 5 до 10 миллионов сперматозоидов/мл.
- Тяжелая олигоспермия диагностируется, когда количество сперматозоидов падает от 0 до 5 миллионов сперматозоидов/мл.

Неясно, у скольких мужчин в сперме мало сперматозоидов. Отчасти это связано с тем, что не у всех диагностируется это заболевание. Диагноз может быть поставлен только мужчинам, которые испытывают трудности с естественным зачатием и в конечном итоге обращаются за помощью.
Несколько состояний и факторов образа жизни могут увеличить риск олигоспермии у мужчин.
Варикоцеле
Расширенные вены на мошонке у мужчин могут нарушить приток крови к яичкам. Это может вызвать повышение температуры в яичках. Любое повышение температуры может негативно повлиять на выработку спермы. Около 40 процентов мужчин с низким количеством сперматозоидов или низким качеством спермы имеют эту распространенную проблему. Подробнее о варикоцеле.
Инфекции
Вирусы, такие как инфекции, передающиеся половым путем, могут уменьшить количество сперматозоидов в сперме.
Проблемы с эякуляцией
Хотя у многих мужчин с олигоспермией эякуляция типична, некоторые проблемы с эякуляцией могут привести к снижению количества сперматозоидов. Ретроградная эякуляция является одной из таких проблем. Это происходит, когда сперма попадает в мочевой пузырь, а не выходит из кончика полового члена.
Ретроградная эякуляция является одной из таких проблем. Это происходит, когда сперма попадает в мочевой пузырь, а не выходит из кончика полового члена.
Другие факторы, которые могут мешать типичной эякуляции, включают:
- травмы
- опухоли
- рак
- перенесенные операции
Лекарства
Проблемы с гормонами
Мозг и яички вырабатывают несколько гормонов, отвечающих за эякуляцию и выработку спермы. Дисбаланс любого из этих гормонов может снизить количество сперматозоидов.
Воздействие химических веществ и металлов
Пестициды, чистящие средства и лакокрасочные материалы — это лишь некоторые из химических веществ, которые могут уменьшить количество сперматозоидов. Воздействие тяжелых металлов, таких как свинец, также может вызвать эту проблему.
Перегрев яичек
Частое сидение, прикладывание ноутбука к гениталиям и ношение тесной одежды могут способствовать перегреву. Повышение температуры вокруг яичек может временно снизить выработку спермы. Неясно, какие долгосрочные осложнения могут возникнуть.
Неясно, какие долгосрочные осложнения могут возникнуть.
Употребление наркотиков и алкоголя
Употребление некоторых веществ, включая марихуану и кокаин, может уменьшить количество сперматозоидов. Чрезмерное употребление алкоголя может сделать то же самое. Мужчины, которые курят сигареты, могут иметь меньшее количество сперматозоидов, чем мужчины, которые не курят.
Проблемы с весом
Избыточный вес или ожирение повышают риск низкого количества сперматозоидов по нескольким причинам. Избыточный вес может напрямую уменьшить количество спермы, которое может вырабатывать ваше тело. Проблемы с весом также могут мешать выработке гормонов.
Некоторые мужчины с олигоспермией все еще могут зачать ребенка, несмотря на более низкое количество сперматозоидов. Однако оплодотворение может быть более трудным. Это может занять больше попыток, чем парам без проблем с фертильностью.
Другие мужчины с олигоспермией могут не иметь проблем с зачатием, несмотря на низкое количество сперматозоидов.
Некоторые из наиболее распространенных причин олигоспермии также повышают риск возникновения у мужчин других проблем с фертильностью. Сюда входят проблемы с подвижностью сперматозоидов.
Подвижность сперматозоидов показывает, насколько «активны» сперматозоиды в сперме мужчины. Нормальная активность позволяет сперматозоидам легко плыть к яйцеклетке для оплодотворения. Аномальная подвижность может означать, что сперматозоиды недостаточно двигаются, чтобы достичь яйцеклетки. Сперматозоиды также могут двигаться непредсказуемым образом, что может помешать им достичь яйцеклетки.
Мужчины с олигоспермией могут увеличить шансы на зачатие с помощью следующих методов:
Чаще заниматься сексом
Если вы пытаетесь завести ребенка, увеличение частоты половых актов может повысить ваши шансы на зачатие, особенно около время овуляции у вашего партнера.
Отслеживание овуляции
Время секса до овуляции может повысить ваши шансы на зачатие. Поработайте с врачом вашего партнера, чтобы найти лучшее время для полового акта для зачатия.
Не используйте смазки
Некоторые смазки и масла могут снижать подвижность сперматозоидов и препятствовать их достижению яйцеклетки. Если необходима смазка, поговорите со своим врачом о безопасном для спермы варианте.
Лечение может улучшить количество и качество спермы. Эти варианты лечения включают:
Хирургическое вмешательство
Варикоцеле часто требует хирургического вмешательства. Во время процедуры врач перекроет расширенные вены. Они перенаправят кровоток в другую вену.
Лекарства
Лекарства, включая антибиотики, для лечения инфекций и воспалений. Лечение может не улучшить количество сперматозоидов, но может предотвратить более сильное падение количества сперматозоидов.
Изменение образа жизни
Снижение веса и поддержание здорового веса может улучшить количество сперматозоидов. Это также может снизить риск многих других заболеваний. Прекратите употреблять наркотики, алкоголь и табак, чтобы увеличить количество сперматозоидов.
Гормональное лечение
Различные лекарства, инъекции и изменение образа жизни могут восстановить гормоны до здорового уровня. Когда уровень гормонов восстанавливается, количество сперматозоидов может улучшиться.
Репродуктивная помощь
Если вы по-прежнему не можете забеременеть, вы и ваш партнер можете проконсультироваться со специалистом по лечению бесплодия, чтобы изучить возможные варианты.
Низкое количество сперматозоидов снижает ваши шансы на естественное зачатие от вашего партнера. Однако они не исключают этого полностью. Многие мужчины с олигоспермией способны оплодотворить яйцеклетку своей партнерши, несмотря на меньшее количество сперматозоидов.
Узнайте у своего врача о методах или стратегиях, которые могут помочь повысить ваши шансы на зачатие.
Последнее медицинское рассмотрение состоялось 12 октября 2017 г.
Как мы рецензировали эту статью:
Healthline придерживается строгих правил выбора поставщиков и опирается на рецензируемые исследования, академические исследовательские институты и медицинские ассоциации. Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
Мы избегаем использования третичных ссылок. Вы можете узнать больше о том, как мы обеспечиваем точность и актуальность нашего контента, прочитав нашу редакционную политику.
- Брезина П.Р. и др. (2012). Влияние фармацевтических препаратов на мужскую фертильность.
ncbi.nlm.nih.gov/pmc/articles/PMC3719368/ - Cooper TG, et al. (2010). Референтные значения Всемирной организации здравоохранения для характеристик спермы человека.
who.int/reproductivehealth/topics/infertility/cooper_et_al_hru.pdf - Jarow J, et al. (2011). Оптимальная оценка бесплодия мужчины.
auanet.org/guidelines/male-infertility-optimal-evaluation-(reviewed-and-validity-confirmed-2011) - Kulkarni M, et al. (2014), Рекреационные наркотики и мужская фертильность. DOI:
10.1002/tre.414 - Laganà AS, et al. (2016). Мужское бесплодие на фоне антигипертензивной терапии: правильно ли мы решаем проблему?
ncbi. nlm.nih.gov/pmc/articles/PMC5023036/
nlm.nih.gov/pmc/articles/PMC5023036/ - Персонал клиники Мэйо. (2015). Низкое количество сперматозоидов: причины.
mayoclinic.org/diseases-conditions/low-sperm-count/basics/causes/con-20033441 - Персонал клиники Майо. (2015). Низкое количество сперматозоидов: образ жизни и домашние средства.
mayoclinic.org/diseases-conditions/low-sperm-count/basics/lifestyle-home-remedies/con-20033441 - Персонал клиники Мэйо. (2015). Низкое количество сперматозоидов: лечение и лекарства.
mayoclinic.org/diseases-conditions/low-sperm-count/basics/treatment/con-20033441 - Персонал клиники Майо. (2014). Варикоцеле: определение.
mayoclinic.org/diseases-conditions/varicocele/basics/definition/con-20024164 - Персонал клиники Майо. (2014). Варикоцеле: лечение и лекарства.
mayoclinic.org/diseases-conditions/varicocele/basics/treatment/con-20024164 - Оглиоспермия (низкое количество сперматозоидов).
 (н.д.).
(н.д.).
ncbi.nlm.nih.gov/pubmedhealth/PMHT0025036/ - Скаккебек NE. (2010). Нормальные референтные диапазоны качества спермы и их связь с плодовитостью. (2010).
ncbi.nlm.nih.gov/pmc/articles/PMC3739681/ - Каковы возможные причины мужской фертильности? (н.д.).
nichd.nih.gov/health/topics/infertility/conditioninfo/causes/Pages/causes-male.aspx - Что такое варикоцеле? (н.д.).
urologyhealth.org/urologic-conditions/varicoceles - Лабораторное руководство ВОЗ по исследованию и обработке спермы человека. (2010).
apps.who.int/iris/bitstream/10665/44261/1/9789241547789_eng.pdf?ua=1
Поделиться этой статьей 2018
Читать далее
Анализ спермы и результаты анализов
Медицинское заключение Аланы Биггерс, доктора медицинских наук, магистра здравоохранения.
Анализ спермы, также известный как тест на количество сперматозоидов, предназначен для анализа состояния спермы мужчины.
 Сперма — это жидкость, содержащая сперму, которая высвобождается во время…
Сперма — это жидкость, содержащая сперму, которая высвобождается во время…7 советов для здоровой спермы
Медицинский обзор Сюзанны Фальк, доктора медицинских наук
Количество здоровой спермы может помочь увеличить ваши шансы на зачатие. Вот семь вещей, которые вы можете сделать, чтобы способствовать здоровой сперме.
ПОДРОБНЕЕ
10 способов повысить мужскую фертильность и увеличить количество сперматозоидов
Медицинский обзор, подготовленный Джиллиан Кубала, MS, RD
Многие мужчины сталкиваются с бесплодием. Вот 10 научно обоснованных способов увеличить количество сперматозоидов и повысить общую фертильность у мужчин.
ПОДРОБНЕЕ
Что такое подвижность сперматозоидов и как она влияет на фертильность?
Медицинский осмотр Стивена О’Брайена
Узнайте о различных типах подвижности сперматозоидов и о том, действительно ли Y-хромосомы («мальчики») плавают быстрее, чем X-хромосомы («девочки»).



 В таких ситуациях рекомендовано проведение ЭКО.
В таких ситуациях рекомендовано проведение ЭКО.
 nlm.nih.gov/pmc/articles/PMC5023036/
nlm.nih.gov/pmc/articles/PMC5023036/  (н.д.).
(н.д.).  Сперма — это жидкость, содержащая сперму, которая высвобождается во время…
Сперма — это жидкость, содержащая сперму, которая высвобождается во время…