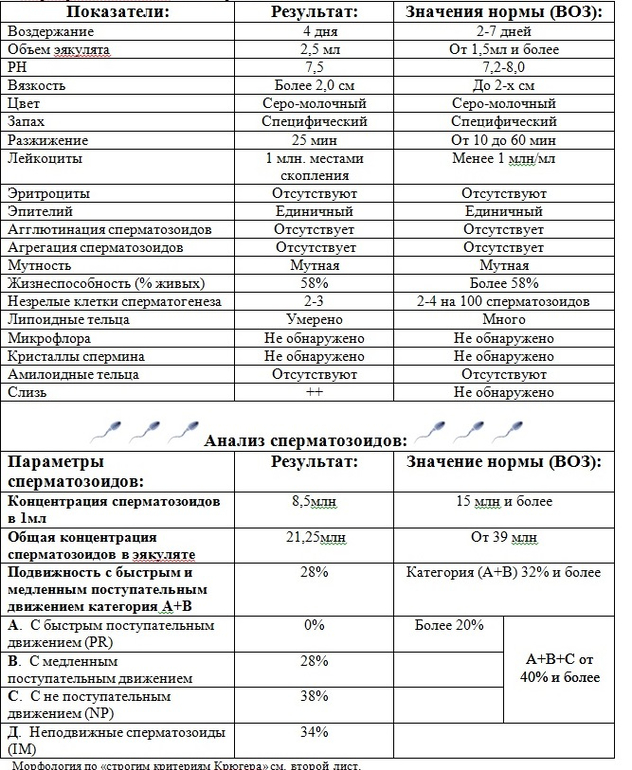
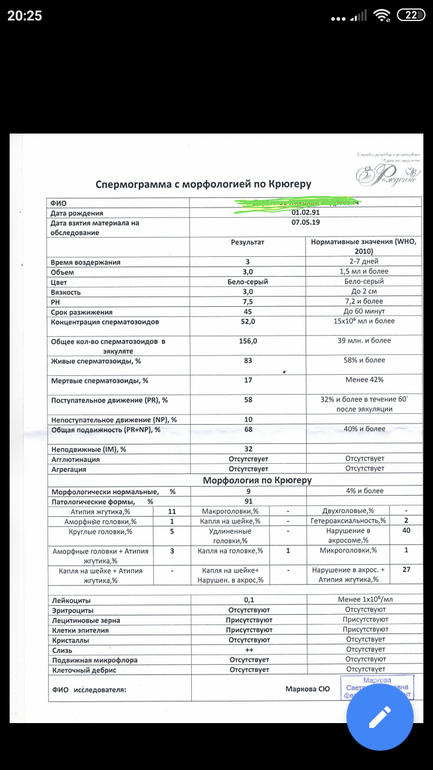
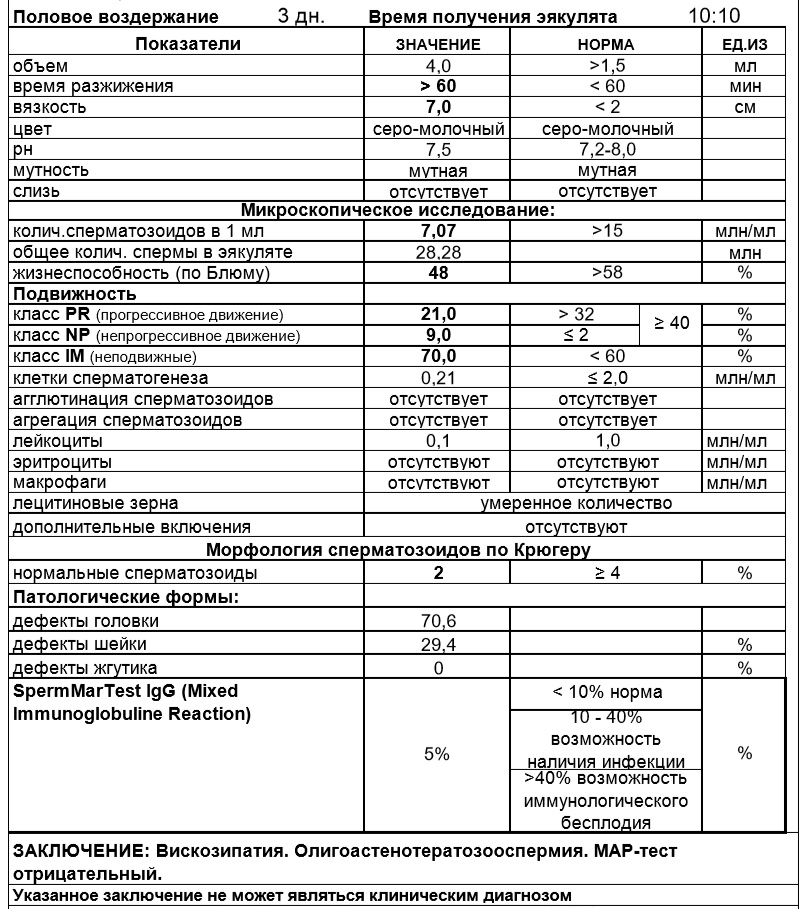
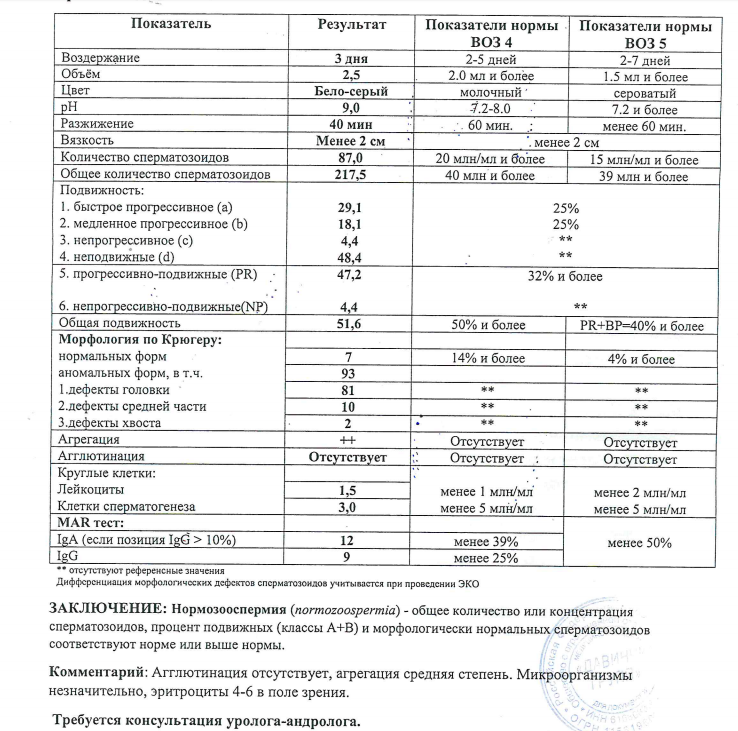
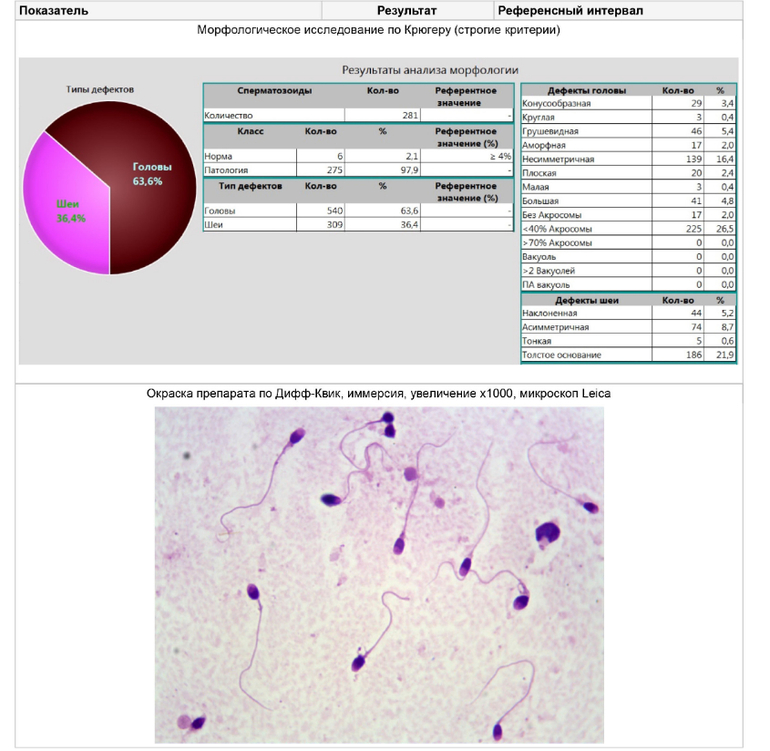
Морфология по Крюгеру
При оплодотворении яйцеклетки значение имеет не только подвижность мужских половых клеток, но и внешний их вид, то есть морфология. Спермограмма – анализ семенной жидкости, который точно выявляет аномальные сперматозоиды.
Известно, что только спермии с «правильной» формой способны двигаться целенаправленно к яйцеклетке, чтобы оплодотворить ее. Различные дефекты головки и жгутика снижают шансы на зачатие естественным путем. Поэтому врачи при подозрении на бесплодие рекомендуют развернутое исследование спермограммы: MAR – тест, биохимия спермы, морфология по Крюгеру.
Строение сперматозоидов
Сперматозоиды – мужские половые клетки, образующиеся в семенниках. У здорового представителя сильного пола в сутки образуется до 10 млн. сперматозоидов. Каждый спермий состоит из головки, промежуточного отдела и хвостика. Головка мужской половой клетки является носителем генной информации: ядро содержит 23 хромосомы. На передней части головки расположена акросома – структура, которая способствует проникновению сперматозоида в яйцеклетку. Патологические изменения головки сперматозоида являются морфологическим нарушением. Такие нарушения выявляет морфология по Крюгеру, или спермограмма по Крюгеру. Обычно патология обусловлена гормональными изменениями в организме, инфекционными заболеваниями, травмами, неблагоприятной экологической обстановкой. Данную аномалию подразделяют на несколько видов:
На передней части головки расположена акросома – структура, которая способствует проникновению сперматозоида в яйцеклетку. Патологические изменения головки сперматозоида являются морфологическим нарушением. Такие нарушения выявляет морфология по Крюгеру, или спермограмма по Крюгеру. Обычно патология обусловлена гормональными изменениями в организме, инфекционными заболеваниями, травмами, неблагоприятной экологической обстановкой. Данную аномалию подразделяют на несколько видов:
- микроцефалия
- макроцефалия
- грушевидная форма
- круглая головка
- двойная головка
- асимметричное расположение акросомы
Чем больше сперматозоидов с дефектами головки, тем выше вероятность бесплодия.
Среднюю часть сперматозоида называют телом. В «теле» находится митохондрион спиралевидной структуры, в составе которого двадцать восемь митохондрий. Спиральные митохондрии промежуточного отдела обвивают «скелет» жгутика, который представлен конструкцией из микротрубочек.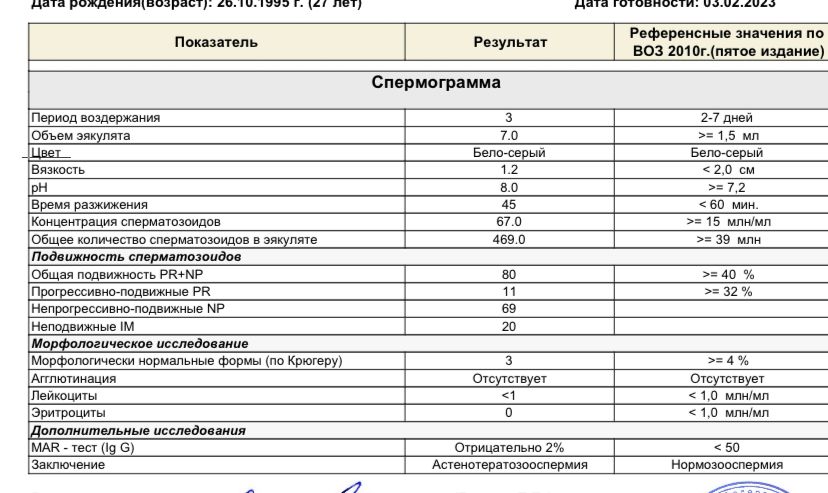 Именно митохондрии отвечают за передвижения сперматозоидов. Скорость сперматозоида – 1,5 см в минуту. Среди дефектов средней части выделяют:
Именно митохондрии отвечают за передвижения сперматозоидов. Скорость сперматозоида – 1,5 см в минуту. Среди дефектов средней части выделяют:
- неправильное прикрепление головки к «телу»
- шейка и жгутик образуют угол девяносто градусов относительно оси головки
- неравномерная средняя часть (на протяжении определяются утолщения или истончения)
- отсутствие митохондриальной оболочки
Движение мужской половой клетки осуществляется за счет волнообразных колебаний, совершаемых жгутиком. Главная составляющая жгутика – аксонема. Она состоит из тубулиновых микротрубочек и специфических белков, определяющих форму хвоста. При патологических нарушениях хвоста подвижность сперматозоида значительно снижается.
Патологии спермы
Азооспермия. При данной патологии в семенной жидкости полностью отсутствуют мужские половые клетки. При азооспермии угнетается синтез и созревание мужских половых клеток.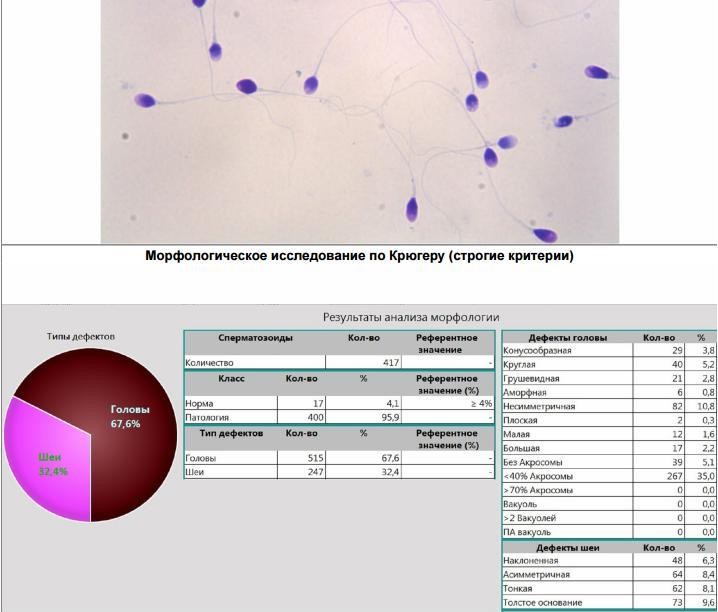 Причина – генетические нарушения, наследственность, радиоактивное излучение, алкоголь, лекарственные препараты. Часто к отсутствию спермиев приводят хронические инфекционные процессы, воспаления органов мочеполовой системы. В результате инфекции в семявыводящих путях формируются рубцы, провоцирующие обструкцию.
Причина – генетические нарушения, наследственность, радиоактивное излучение, алкоголь, лекарственные препараты. Часто к отсутствию спермиев приводят хронические инфекционные процессы, воспаления органов мочеполовой системы. В результате инфекции в семявыводящих путях формируются рубцы, провоцирующие обструкцию.
Тератозооспермия. В любом случае бесплодия назначается спермограмма. В случае тератозооспермии в эякуляте диагностируются патологические сперматозоиды, то есть мужские половые клетки с дефектами. Для выявления аномальных форм спермиев существует специфический анализ – спермограмма по Крюгеру.
На успешное оплодотворение яйцеклетки влияет множество факторов. Важным моментом является конфигурация мужских половых клеток. Доказано, что исключительно морфологически правильные сперматозоиды передвигаются с необходимой скоростью для оплодотворения яйцеклетки. Спермограмма по Крюгеру показывает, какой процент морфологически неправильных сперматозоидов содержится в семенной жидкости.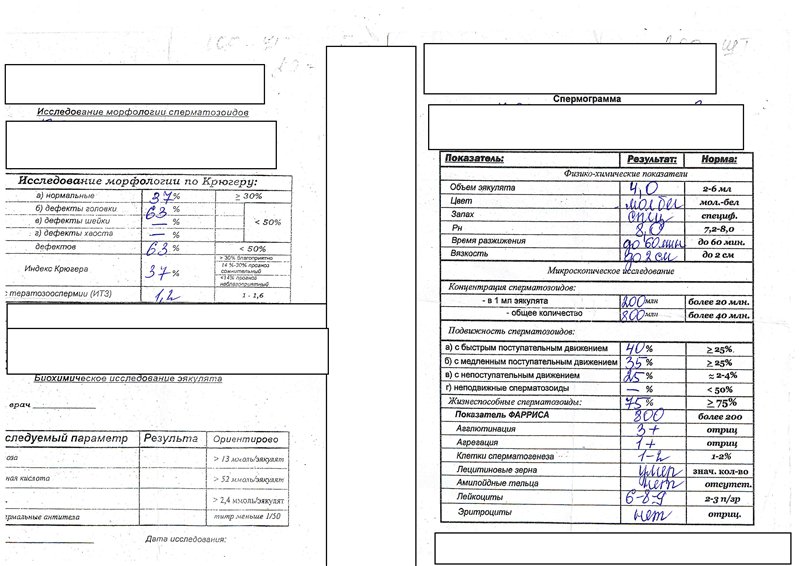 Здоровых клеток должно быть не меньше 80%. Если в спермограмме обнаруживают половые клетки с видоизмененным строением головки или «тела» более чем 50% от общей численности, то диагностируют тератозооспермию. Когда нарушена морфология (спермограмма обязательно покажет изменения), от зачатия лучше отказаться до тех пор, пока качество спермы не улучшится. Оплодотворение спермой с большим содержанием аномальных спермиев влечет нарушения развития плода и является частой причиной прерывания беременности (самопроизвольный аборт).
Здоровых клеток должно быть не меньше 80%. Если в спермограмме обнаруживают половые клетки с видоизмененным строением головки или «тела» более чем 50% от общей численности, то диагностируют тератозооспермию. Когда нарушена морфология (спермограмма обязательно покажет изменения), от зачатия лучше отказаться до тех пор, пока качество спермы не улучшится. Оплодотворение спермой с большим содержанием аномальных спермиев влечет нарушения развития плода и является частой причиной прерывания беременности (самопроизвольный аборт).
Гемоспермия. Присутствие эритроцитов в сперме не является нормой. Гемоспермией обусловлены различные заболевания мочеполовой сферы. Наиболее частой причиной изменения оттенка спермы является выполненная накануне биопсия предстательной железы. Наряду с диагностическими процедурами, вызывающими гемоспермию, стоят злокачественные новообразования мужских половых органов, камни в мочевом пузыре, полипы в мочеиспускательном канале, обструкция семявыводящего протока.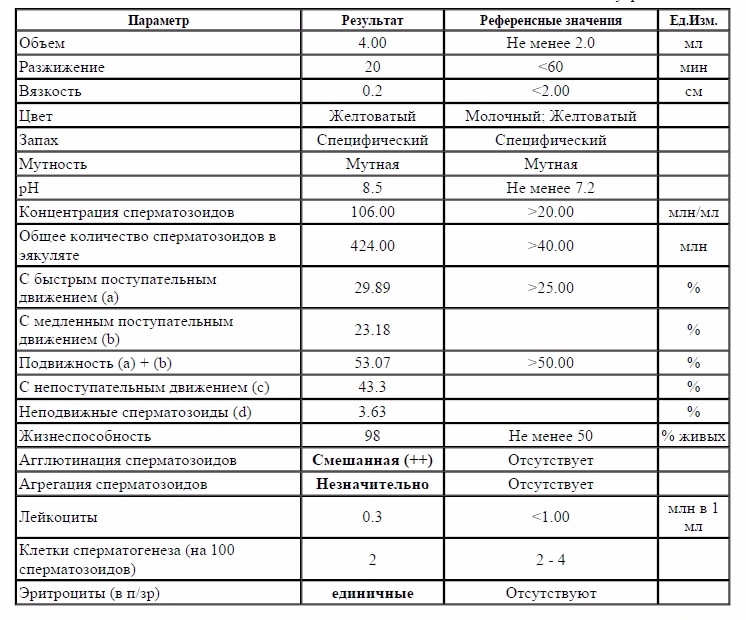 Гемоспермия не снижает жизнеспособности сперматозоидов, но является диагностическим признаком болезни мочеполовой сферы.
Гемоспермия не снижает жизнеспособности сперматозоидов, но является диагностическим признаком болезни мочеполовой сферы.
Зачатие — сложный процесс, в результате которого здоровый сперматозоид проходит по половым путям женщины и оплодотворяет яйцеклетку. Диагностировать мужскую неспособность к оплодотворению необходимо заранее, чтобы избежать бесплодия.
Разновидности спермограммы
MAR-тест.При правильном функционировании иммунной системы антителами поражаются чужеродные агенты. При отклонениях специальные белковые структуры «нападают» на собственные клетки. Такое случается и с половыми клетками. В здоровом организме сперма не контактирует с иммунными клетками, она защищена специальным барьером. Иногда барьер разрушается и организм вырабатывает антитела к собственной сперме. Для выявления иммунного бесплодия проводится MAR-тест. Данный анализ подразделяют на прямой вид и непрямой.
С помощью прямого MAR-теста определяется количество сперматозоидов, соединенных с антителами. Биологический материал для исследования – семенная жидкость. Непрямой MAR-тест проводят при исследовании плазмы крови. Он определяет титр антиспермальных антител.
Биологический материал для исследования – семенная жидкость. Непрямой MAR-тест проводят при исследовании плазмы крови. Он определяет титр антиспермальных антител.
Если MAR-тест показывает до десяти процентов сперматозоидов с антиспермальными антителами, то результат считают отрицательным, то есть норма. Если показатели свыше десяти процентов, то диагностируют иммунологическое бесплодие. Помимо численности, MAR-тест учитывает область прикрепления антител. Наиболее неблагоприятно прикрепление к головке. Получив положительный результат, не стоит паниковать. На сегодняшний существуют вспомогательные репродуктивные технологии, увеличивающие шанс зачать собственного малыша.
Спермограмма по Крюгеру. При проведении анализа «морфология по Крюгеру» проводится оценка формы сперматозоидов. Данное исследование является первым шагом в лечении и диагностике мужского бесплодия. Расшифровка показателей сложная, поэтому делать поспешные выводы, увидев отклонения от нормы, самостоятельно не стоит.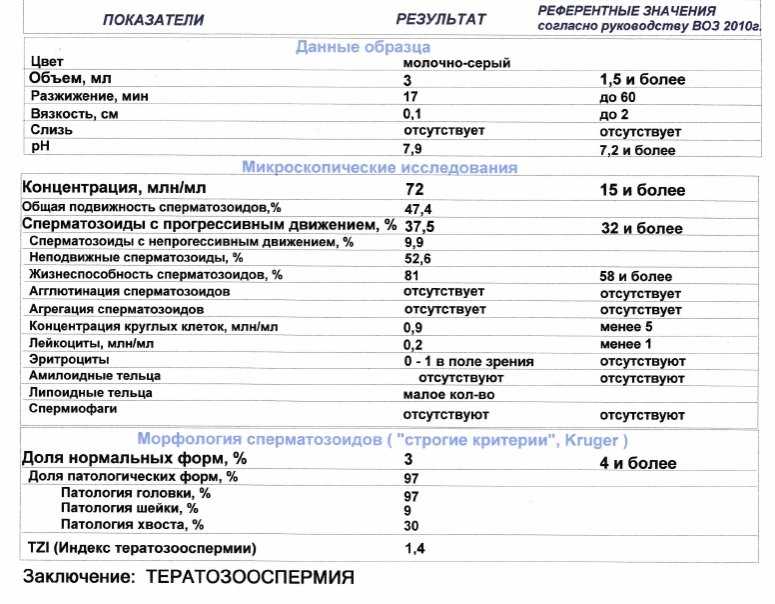 Диагноз всегда ставит врач. Перед сдачей спермы мужчина должен выполнить ряд условий:
Диагноз всегда ставит врач. Перед сдачей спермы мужчина должен выполнить ряд условий:
- воздержание от половых контактов в течение трех-семи дней
- отказ от тепловых процедур (посещение бани, сауны)
- исключить употребление алкогольных напитков
- ограничить чрезмерные физические нагрузки
Если результаты показывают, что нарушена морфология (спермограмма по Крюгеру выявляет патологически неполноценные сперматозоиды), выставляется диагноз тератозооспермия. Оптимальным методом зачатия в таких случаях является экстракорпоральное оплодотворение. Если количество сперматозоидов, способных к зачатию, до 4%, то предлагается методика ИКСИ. Единичные сперматозоиды с неправильными формами существуют в сперме каждого мужчины. Однако если их количество превышает допустимые нормы, то вероятность бесплодия составляет 100%.
Биохимия спермы. Биохимическое исследование спермы определяет состав и основные показатели семенной жидкости. Биохимические показатели зависят от деятельности половых желез и гормонального статуса. Жидкий состав спермы представлен секретом семенных пузырьков, секретом предстательной железы и жидкостью уретральных желез. Биохимия спермы включает исследование процентного содержания:
Биохимические показатели зависят от деятельности половых желез и гормонального статуса. Жидкий состав спермы представлен секретом семенных пузырьков, секретом предстательной железы и жидкостью уретральных желез. Биохимия спермы включает исследование процентного содержания:
- фруктозы
- лимонной кислоты
- цинка
Подробный биохимический анализ спермы является дополнением к оценке качества семенной жидкости при исследовании причин мужского бесплодия.
Морфология сперматозоидов по Крюгеру при мужском бесплодии. Отклонения от нормы
Известно, что к бесплодию приводят не только проблемы с репродуктивным здоровьем женщины, но и мужские факторы.
Часто оплодотворение не наступает из-за нарушения строения сперматозоидов. Методом диагностики в данном случае является спермограмма, а именно, морфология по Крюгеру.
Когда назначается морфология по Крюгеру
Морфология по Крюгеру назначается при мужском бесплодии.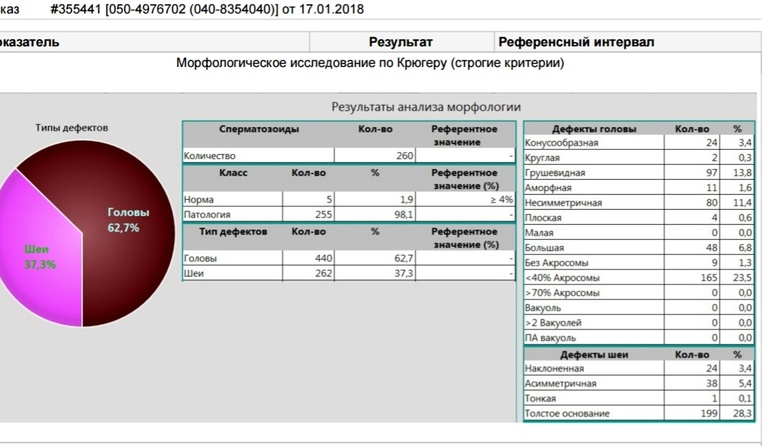 В России не приняты стандарты нормальных показателей спермограммы. Отечественные андрологи и репродуктологи пользуются показателями нормы, рекомендованными экспертами Всемирной организации здравоохранения. Вторым методом исследования, во время которого анализируется строение всей мужской половой клетки, является морфология по Крюгеру.
В России не приняты стандарты нормальных показателей спермограммы. Отечественные андрологи и репродуктологи пользуются показателями нормы, рекомендованными экспертами Всемирной организации здравоохранения. Вторым методом исследования, во время которого анализируется строение всей мужской половой клетки, является морфология по Крюгеру.
Исследование согласно нормам принятым ВОЗ. В данном случае исследованию подлежит только головка спермия, остальные части не учитываются.
Её результаты более точные и на их основании можно судить о фертильности мужчины, то есть, его способности к оплодотворению. Это более сложное исследование, требует использования специальной диагностической аппаратуры и реагентов. Оно выполняется далеко не в каждой клинике.
В чём заключается необходимость исследования морфологии сперматозоидов по Крюгеру? Мужское бесплодие в большинстве случаев вызвано тем, что из-за патологии строения сперматозоидов они становятся непригодными к зачатию. Сперматозоид состоит из головки, средней части и хвоста.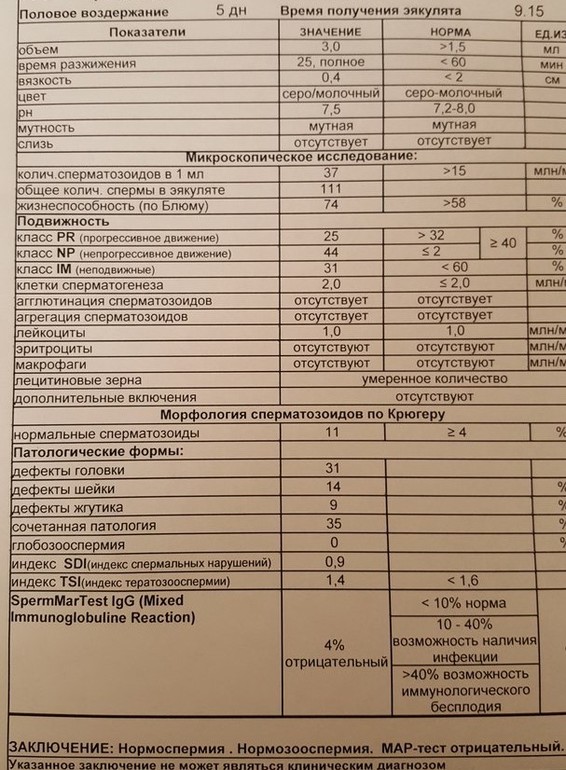 Все его составляющие могут быть деформированными, малых размеров, слабыми.
Все его составляющие могут быть деформированными, малых размеров, слабыми.
В норме показатели спермограммы при исследовании морфологии по Крюгеру выглядят таким образом:
- У зрелых мужских половых клеток имеется головка правильной формы, выделенная акросома, шейка и хвост правильной формы. От пятидесяти до семидесяти процентов площади головки занимает акросома. Некоторые сперматозоиды имеют закруглённую головку в области акросомы. Акросома при проведении морфологии по Крюгеру окрашивается красителем азурэозином. Возле головки иногда определяется рудиментарная плазматическая мембрана, которую отлично видно в электронном микроскопе.
- Длина нормальной головки сперматозоида от четырёх до пяти с половиной микрометров, а ширина составляет от 2,5 до 3,5 мкм. Ширина шейки должна быть около одного микрометра, то есть, полторы длины головки. Она не должна иметь патологических отклонений. В мембране должны быть чётко видны плазматические капли, размер которых не должен превышать одной третьей от размера самой мембраны.

- У нормального сперматозоида ровный хвост, который не закручен. Его толщина одинакова на всей протяжённости длины. Он может быть несколько суженным в средней части. Соотношение в нормальных спермиях длины хвоста и головки должно быть равным один к десяти или к девяти.
Морфология по Крюгеру. Отклонения от нормы
Морфология по Крюгеру позволяет определить наличие патологии сперматозоидов. Видоизменённая головка мужской половой клетки может иметь круглую или грушевидную форму, она может быть аморфной, конической, маленького или слишком большого размера.
В хроматине можно увидеть вакуоли, которых не должно быть в норме. Площадь акросомальной области может уменьшаться до сорока процентов. Иногда в спермии есть много головок, акросомы могут располагаться ассиметрично, в нехарактерном для нормального сперматозоида месте. Возможно нехарактерное расположение хроматина, который имеет форму круга или куба.
В средней части при выполнении морфограммы по Крюгеру можно выявить такиепатологические изменения:
- скрученная шейка;
- неправильное асиметрическое прикрепление средней части;
- её истончение;
- утолщение части спермия.

Известны такие патологические изменения хвоста сперматозоида:
- сломанный или скрученный хвост;
- малая длина хвоста;
- наличие в нём цитоплазматической капли, занимающей около одной трети площади головки.
Методика морфологии по Крюгеру
Для того чтобы провести исследования морфологии по Крюгеру, используют окраску эякулята по Папаниколау. Далее под электронным микроскопом изучают строение сперматозоидов. За один раз лаборант может подсчитать не менее двухсот сперматозоидов. Их подсчёт для обеспечения контроля качества анализа выполняют дважды. Если во время исследования находят какие-либо отклонения от нормального строения сперматозоида, то его относят в категорию патологических мужских половых клеток.
На качество сперматозоидов может влиять стресс, употребление спиртных напитков и наркотических веществ, табакокурение, а также интоксикация. Морфология сперматозоидов по Крюгеру меняется при наличии у мужчины различных заболеваний и приёме некоторых лекарственных веществ. Об этом надо уведомить лаборанта, который проводит исследование морфологии по Крюгеру.
Об этом надо уведомить лаборанта, который проводит исследование морфологии по Крюгеру.
Лучше всего сдавать семенную жидкость для анализа спустя несколько дней после выздоровления и окончания приёма медикаментов. Если морфология по Крюгеру выявит аномальные сперматозоиды, необходимо провести повторное исследование, исключив факторы, которые могут повлиять на качество спермы. В том случае, когда повторное исследование морфологии по Крюгеру покажет наличие патологически изменённых сперматозоидов, можно говорить об истинном мужском бесплодии.
Лечение мужского бесплодия
Единственным методом лечения истинного мужского бесплодия является экстракорпоральное оплодотворение. Оно возможно, если в сперме будет от четырёх до четырнадцати процентов нормальных мужских половых клеток. Если же количество неизменённых спермиев меньше четырёх процентов, то надо будет выполнить интрацитоплазматическую инъекцию сперматозоида непосредственно в яйцеклетку (ИКСИ). Это технология позволяет произвести зачатие даже если в эякуляте будет один способный к оплодотворению сперматозоид.
Иногда случается так, что во время изучения морфологии сперматозоидов по Крюгеру в образце спермы, предоставленном для исследования, не находят сперматозоидов. В таком случае их можно получить из пунктата яичка или кусочка его ткани, полученной при помощи биопсии. Это последний шанс получить генетически родного ребёнка. Если же т такой метод не приведёт к желаемому результату, придётся воспользоваться донорской спермой.
Постановка диагноза «мужское бесплодие»
Диагноз «мужское бесплодие может быть поставлен по результатам таких анализов:
- исследование показателей спермограммы;
- MAR-тест;
- оценка морфологии спермиев по Крюгеру.
При оценке качества спермы учитываются такие показатели:
- объём эякулята;
- количество сперматозоидов в одном его миллиметре;
- нормальная или нарушенная скорость движения мужских половых клеток;
- морфологию сперматозоидов;
- показатели их слипания;
- другие составляющие спермы;
- её физико-химические характеристики.

Методы улучшения качества спермы
Существует много причин, по которым нарушается морфология сперматозоидов.Исследование по Крюгеру выявляет изменения в таких случаях:
- воздействие ионизирующей радиации;
- травмы промежности;
- варикоцеле;
- вредные привычки;
- инфекционные заболевания, которые передаются половым путём;
- перенесенный в детстве эпидемический паротит или орхит после гриппа.
Для того чтобы улучшить морфологию сперматозоидов, которую анализируют во время исследования по Крюгеру, необходимо, прежде всего, отказаться от вредных привычек. Качество спермы улучшается во время занятий спортом. Следует избегать травм половых органов. Меньше ездить на велосипеде, так как во время движения травмируются гонады.
Необходимо проводить профилактические прививки мальчикам от эпидемического паротита, а во время заболевания выдерживать постельный режим и выполнять все рекомендации врача. Если во время гриппа или других инфекционных заболеваний появляются признаки орхита, необходимо срочно обратиться к врачу.
Лучшим средством профилактики образования рубцов в тестикулах будет постельный режим, наложение повязки «суспензорий» для придания яичкам приподнятого положения, а также адекватная антибиотикотерапия и приём препаратов, снижающих вероятность тромбообразования.
Повторная морфология по Крюгеру будет значительно лучшей, если мужчина будет полноценно питаться, употреблять достаточное количество белков, витаминов и минералов. Если у вас возникла необходимость выполнить морфологию по Крюгеру, обращайтесь в клинику «Центр ЭКО» в Волгограде. Наши специалисты не только профессионально выполнят исследование, но и подскажут, как улучшить качество спермы.
Тэги: Диагностика
8 сентября 2021
Спецпредложения
В нашей клинике постоянно проводятся различные акции. За консультацией по всем вопросам вы можете обращаться по телефону или в чат на сайте.
Прием гинеколога со скидкой!
Каждой женщине необходимы регулярные профилактические осмотры у врача гинеколога.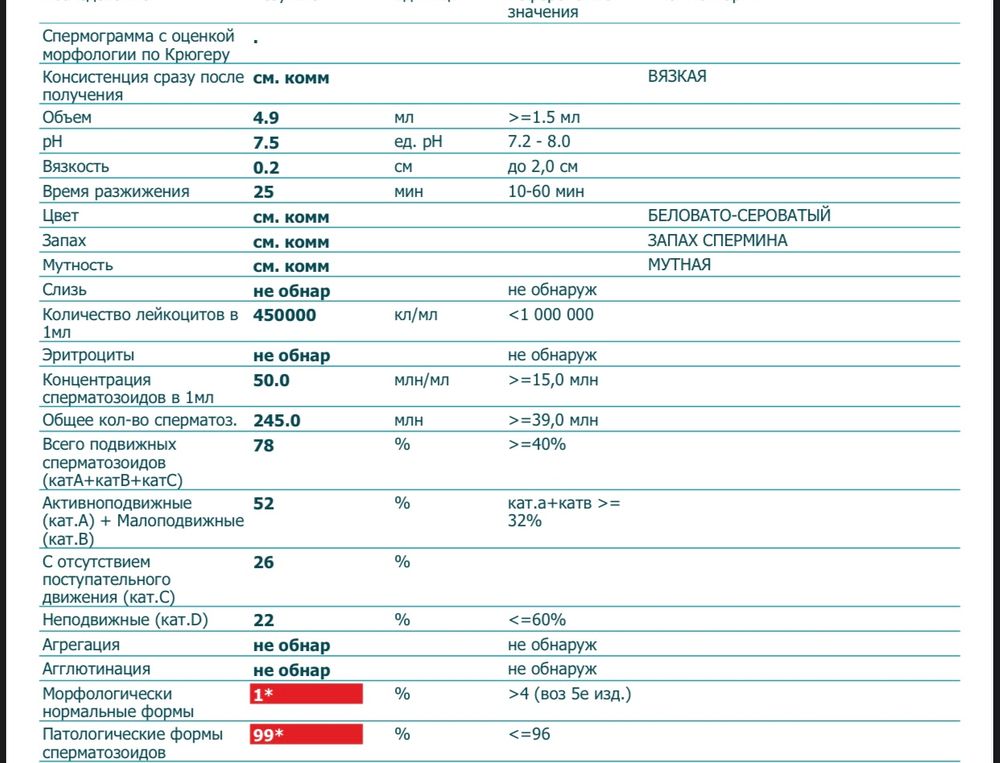
31 мая 2023
Лечение бесплодия в рассрочку
Уважаемые пациенты! Мы знаем, что даже при большом желании родительства не все имеют возможность сразу оплатить подходящую вам программу.
31 мая 2023
Первичный прием репродуктолога со скидкой 50%!
31 мая 2023
Бесплатная онлайн-консультация генетика
Уважаемые пациенты! «Центр ЭКО» предлагает вам БЕСПЛАТНО проконсультироваться у генетика .*
31 мая 2023
ЭКО по ОМС
«Центр ЭКО» является участником программы государственного финансирования лечения бесплодия.
Посмотреть все акции
Истории счастья наших пациентов
Ирина
Ирина
Я считаю, что прием прошел очень хорошо, мне понравилась доктор. Она рассказала обо всем, чего я не знала и помогла в дальнейшем обследовании. Врач взяла мазок и сделала УЗИ, процесс которого комментировала. Она показывала все на экране и перед процедурой выдала простынку и салфетки.
Анна
Анна
Обратилась к Любовь Александровне по рекомендации, теперь сама её рекомендую.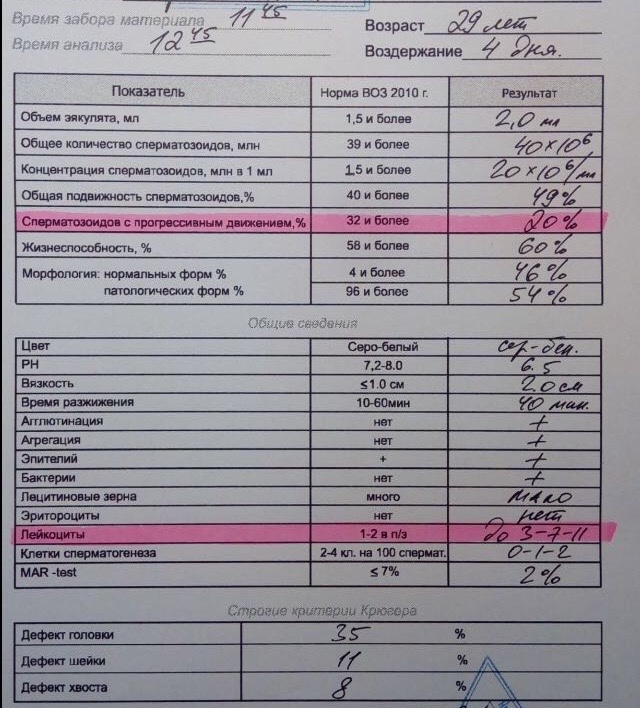 Диагноз «женское бесплодие». На протяжении нескольких месяцев у Любови Александровны проходила подготовку перед ЭКО (анализы, осмотр, УЗИ, лечение). Сейчас на 4 месяце.
Диагноз «женское бесплодие». На протяжении нескольких месяцев у Любови Александровны проходила подготовку перед ЭКО (анализы, осмотр, УЗИ, лечение). Сейчас на 4 месяце.
Валентина
Валентина
Нам с супругом ставили бесплодие в течение 4 лет, мы были практически во всех репродуктивных клиниках Волгограда в поисках хорошего врача. Было потрачено много денег и нервов, а долгожданная беременность не наступала. По рекомендации попали на приём к Донцовой Л. А.
Елена
Елена
Любовь Александровна — это доктор с большой буквы. Она всегда верит в результат своей работы, позитивна, внимательна, объясняет на понятном человеческом языке. Всегда на связи, неважно, выходной у неё или нерабочее время. Таких побольше бы специалистов.
Анна
С 2015 года очень хотелось забеременеть, но, к сожалению, не получалось. В 2020 г. впервые попала на прием к Любови Александровне, она очень внимательно выслушала, посмотрела, назначила нужные анализы.
Ирина
Мне было 36 лет, жила в Волгограде. У меня не проходимы маточные трубы, маловато фолликулов. Пришли с мужем на ЭКО по ОМС (в ЖК направление получила легко, анализы за свой счёт) к Наталье Капитоновне.
У меня не проходимы маточные трубы, маловато фолликулов. Пришли с мужем на ЭКО по ОМС (в ЖК направление получила легко, анализы за свой счёт) к Наталье Капитоновне.
Елена
Елена Викторовна — грамотный специалист в своём деле! Тактична, внимательна, очень вежлива, доброжелательна. По всем интересующим вопросам давала правильные рекомендации! Всегда на связи. Консультации, все необходимые обследования проходили на высшем уровне! Спасибо за тёплый приём!
Ирина
Ирина
В 2019 году записалась на консультацию к врачу Рубанюк Наталье Капитоновне, врач от Бога, поговорив с ней о методе лечения, я поверила ей, и не напрасно, очень хороший врач, всегда на связи, всегда все расскажет, что и как!
Анна
Клиника «ЭКО» находится рядом с нашим домом, поэтому решили ее посетить в первую очередь.
Посмотреть все отзывы
Что такое нормальная морфология сперматозоидов?
Несколько параметров спермы важны для оценки фертильности, от количества сперматозоидов до подвижности (движения) и морфологии (формы). Хотя подсчет сперматозоидов относительно прост, какова нормальная морфология сперматозоидов? Эта область анализа спермы включает в себя оценку размера и формы вашей спермы и определение того, есть ли у вас минимальный стандартный процент сперматозоидов нормальной формы в вашей сперме.
Хотя подсчет сперматозоидов относительно прост, какова нормальная морфология сперматозоидов? Эта область анализа спермы включает в себя оценку размера и формы вашей спермы и определение того, есть ли у вас минимальный стандартный процент сперматозоидов нормальной формы в вашей сперме.
Мы рассмотрим, как измеряется морфология сперматозоидов, почему это важно и как вы можете улучшить морфологию сперматозоидов, чтобы помочь себе зачать ребенка.
Основные выводы
- Морфология сперматозоидов, которая относится к размеру и форме вашей спермы, является ключевым компонентом при оценке фертильности.
- Сперматозоидам неправильной формы может быть труднее достичь яйцеклетки и оплодотворить ее. Тем не менее, беременность с плохой морфологией сперматозоидов все еще возможна, и в этой области необходимы дополнительные исследования.
- Факторы образа жизни влияют на морфологию сперматозоидов, и более здоровый образ жизни может улучшить морфологию сперматозоидов.

Что такое морфология сперматозоидов?
Морфология спермы относится к размеру и форме вашей спермы. В идеале ваша сперма должна иметь нормальную форму, которая позволит ей пройти по репродуктивному тракту и эффективно проникнуть в яйцеклетку.
Нормальная форма означает:
- Головка сперматозоида должна иметь овальную форму длиной от 5 до 6 мкм и шириной от 2,5 до 3,5 мкм.
- Средняя часть или шейка должны иметь длину от 4 до 5 мкм.
- Длина жгутика или хвоста должна быть около 50 мкм.
- Сперматозоид должен иметь нормальную акросому, колпачковую структуру над головкой спермия. Акросома содержит ферменты, которые помогают сперматозоиду проникнуть в яйцеклетку.
Сперматозоиды с проблемами морфологии могут иметь деформированную головку, слишком большую головку, два хвостика или другие дефекты.
Морфология сперматозоидов является одним из ключевых компонентов спермы, наряду с количеством сперматозоидов, подвижностью и объемом спермы, который оценивается во время анализа спермы, чтобы помочь определить уровень фертильности.
Почему важна морфология сперматозоидов
Морфология сперматозоидов важна, поскольку сперматозоиды нормальной формы могут иметь больше шансов достичь яйцеклетки и оплодотворить ее. Сперматозоиды с аномальной морфологией могут также иметь другие проблемы, влияющие на фертильность, такие как более высокий уровень фрагментации ДНК сперматозоидов.
Влияние морфологии сперматозоидов на фертильность все еще обсуждается. Наличие аномальной морфологии сперматозоидов не обязательно означает, что вы бесплодны.
На самом деле зачать ребенка можно даже при высоком проценте сперматозоидов неправильной формы. Исследование 2016 года показало, что даже среди людей с 0% нормальных форм сперматозоидов 290,2% смогли зачать естественным путем без использования экстракорпорального оплодотворения (ЭКО). Это говорит о том, что морфология сперматозоидов сама по себе не может предсказывать фертильность.
Как измеряют морфологию сперматозоидов
Морфологию сперматозоидов измеряют во время анализа спермы. Морфология оценивается путем исследования образца спермы под микроскопом при увеличении х1000 и определения процентного содержания сперматозоидов с нормальными и аномальными формами на нескольких различных участках предметного стекла.
Морфология оценивается путем исследования образца спермы под микроскопом при увеличении х1000 и определения процентного содержания сперматозоидов с нормальными и аномальными формами на нескольких различных участках предметного стекла.
В то время как некоторые аномалии сперматозоидов легко увидеть, например, отсутствие головки, множественные головки или хвост, обвивающий головку, другие могут полагаться на измерение размера и формы сперматозоидов в зависимости от используемых критериев оценки.
Какова нормальная морфология сперматозоидов?
Согласно критериям Всемирной организации здравоохранения (ВОЗ), опубликованным в 2010 г., более 4% сперматозоидов в образце спермы должны иметь нормальные формы. Некоторые клиники используют более раннее пороговое значение ВОЗ от 1999 г., согласно которому нормальные формы обнаруживаются более чем в 14% случаев.
Если вам интересно, да, это означает, что до колоссальных 96% ваших сперматозоидов, вероятно, имеют ненормальную форму! Диапазон нормальной морфологии сперматозоидов низок, и наличие значительного процента сперматозоидов аномальной формы считается нормальным.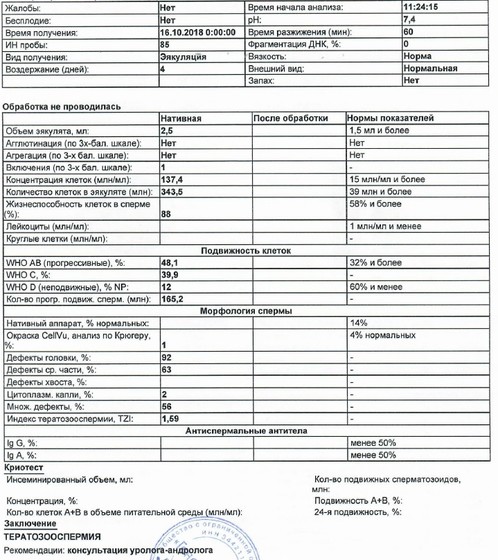
Строгие критерии Крюгера в сравнении с критериями ВОЗ
Морфологию сперматозоидов можно оценить с использованием строгих критериев Крюгера, которые были включены в самые последние критерии оценки параметров спермы ВОЗ от 2010 г., а также более старые методы из критериев оценки ВОЗ, опубликованных в 1999 г.
Более новые строгие критерии Крюгера являются более ограничительными, маркируя сперму как ненормальную, если головка имеет неправильный размер или если какой-либо другой аспект ее внешнего вида, ширины или длины отличается от стандарта. По этому методу не менее 4% сперматозоидов должны иметь нормальные формы.
Напротив, критерии ВОЗ 2004 г. были более мягкими, включая проверку того, что головка, средняя часть и хвостик каждого спермия выглядят нормальными. В результате диапазон нормальной морфологии сперматозоидов начинался с 14% сперматозоидов с нормальными формами.
Исследование, проведенное в 2021 году, сравнило два критерия в образцах спермы 691 мужчины. Было обнаружено, что два типа оценок дали почти одинаковые результаты: только у двух мужчин (0,4%) была обнаружена аномальная морфология на основе критериев Крюгера, но нормальные результаты с использованием более старых критериев ВОЗ. Исследование пришло к выводу, что дополнительные усилия, связанные с критериями Крюгера, могут быть излишними.
Было обнаружено, что два типа оценок дали почти одинаковые результаты: только у двух мужчин (0,4%) была обнаружена аномальная морфология на основе критериев Крюгера, но нормальные результаты с использованием более старых критериев ВОЗ. Исследование пришло к выводу, что дополнительные усилия, связанные с критериями Крюгера, могут быть излишними.
Что такое тератозооспермия (низкая морфология сперматозоидов)?
Тератозооспермия, или тератоспермия, возникает, когда более 85% сперматозоидов в сперме имеют аномальные формы. При 0% нормальных форм у вас тяжелая тератозооспермия.
Все сперматозоиды могут иметь одинаковую специфическую аномалию, называемую мономорфной тератозооспермией, или несколько видов аномалий, называемых полиморфной тератозооспермией. Различают два типа мономорфной тератозооспермии:
- Макрозооспермия, когда сперматозоиды имеют большую или неправильную форму головки и множественные хвостики
- Глобозооспермия, когда сперматозоиды имеют круглую головку вместо овальной и не имеют акросомы
Факторы, влияющие на морфологию сперматозоидов
Согласно исследованиям, несколько факторов образа жизни и здоровья могут влиять на морфологию сперматозоидов.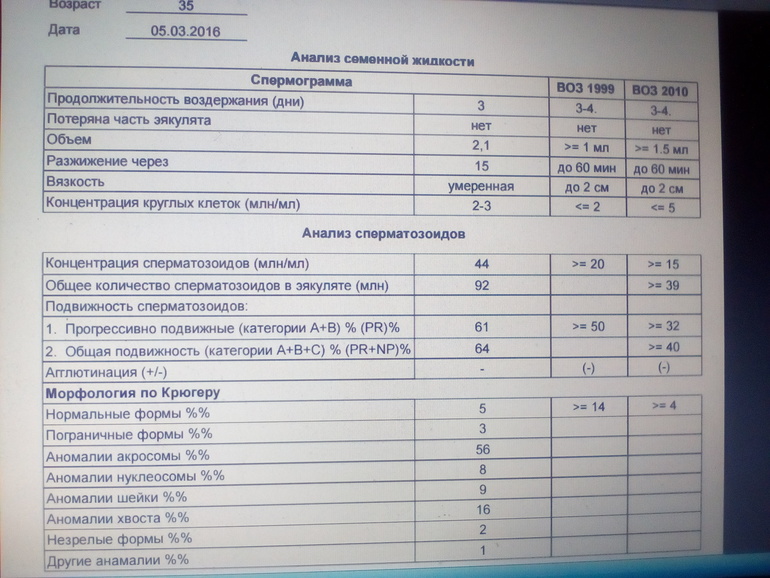 Хотя необходимы дополнительные исследования, эти факторы могут включать:
Хотя необходимы дополнительные исследования, эти факторы могут включать:
- Курение с худшими параметрами спермы у людей, выкуривающих более 10 сигарет в день
- Употребление алкоголя, особенно в умеренном или сильном количестве
- Диета в западном стиле
- Употребление кокаина и других наркотиков в течение нескольких лет
- Переживание психологического стресса с более высоким уровнем стресса, связанным со снижением нормальной морфологии сперматозоидов
- Ожирение
- Пожилой возраст, при котором нормальная морфология сперматозоидов снижается после 40 лет
Генетика также может быть причиной аномальной морфологии сперматозоидов. Генетическое заболевание глобозооспермия приводит к тому, что сперматозоиды имеют круглую головку без акросомы, что приводит к бесплодию.
Как улучшить морфологию спермы
Необходимо провести дополнительные исследования по улучшению морфологии спермы, но могут помочь следующие изменения образа жизни:
- Бросьте курить (если вы курите), сократите потребление алкоголя и избегайте наркотиков.

- Достигните и поддерживайте здоровый вес.
- Соблюдайте диету, богатую фруктами, овощами и полезными жирами.
- Снизьте уровень стресса.
- Принимайте добавки для мужской фертильности.
Если вы планируете создать семью в будущем, вы также можете рассмотреть возможность заморозки спермы. Это может помочь вам сохранить здоровье и морфологию сперматозоидов, поскольку параметры спермы имеют тенденцию ухудшаться с возрастом.
Попытка зачать ребенка с низкой морфологией сперматозоидов
Возможно зачатие ребенка с низкой морфологией сперматозоидов — в некоторых случаях, даже если ваша сперма имеет 0% нормальных форм.
Если у вас низкая морфология сперматозоидов и есть проблемы с зачатием, могут помочь вспомогательные репродуктивные технологии (ВРТ), такие как интрацитоплазматическая инъекция спермы (ИКСИ). Эта процедура, которая на один шаг превосходит ЭКО, включает в себя выбор здоровой спермы и ее введение непосредственно в яйцеклетку для достижения оплодотворения.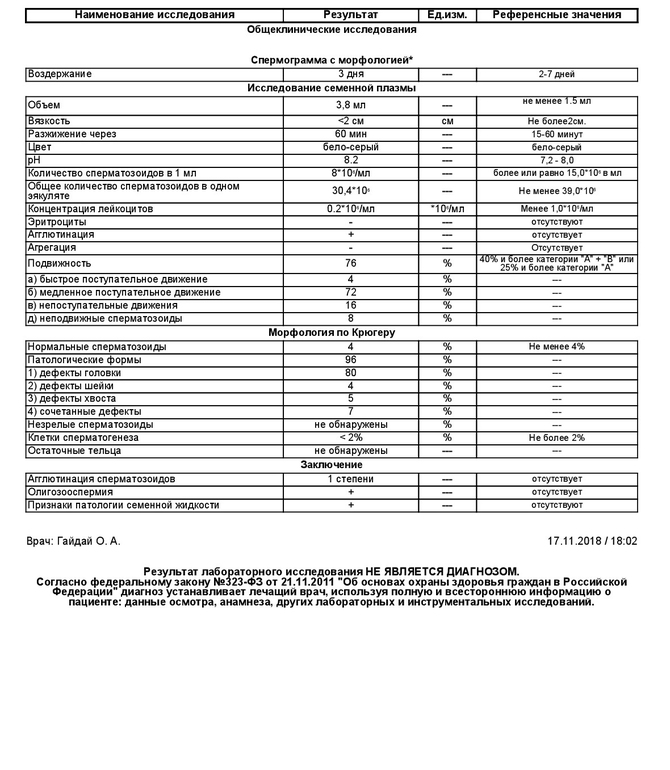
Проверьте морфологию спермы с помощью анализа спермы в домашних условиях.
Морфология сперматозоидов: тесты и результаты
Морфология сперматозоидов относится к размеру и форме отдельных сперматозоидов. Это один из, но далеко не единственный фактор, способствующий мужской фертильности.
Поделиться на PinterestРазмер и форма сперматозоидов могут влиять на мужскую фертильность.
Не все сперматозоиды одного человека выглядят одинаково. Аномалии размера и формы сперматозоидов могут возникать в головке, средней части или хвосте.
В некоторых случаях эти мутации или изменения не влияют на общую функциональность спермы. В других ситуациях сперматозоид может быть не в состоянии двигаться должным образом или достаточно быстро, чтобы достичь, проколоть или войти в оболочку яйцеклетки.
Врачи обычно оценивают морфологию сперматозоидов во время общего анализа спермы или теста на фертильность. Сам по себе аномальный или низкий показатель морфологии сперматозоидов обычно не является признаком бесплодия.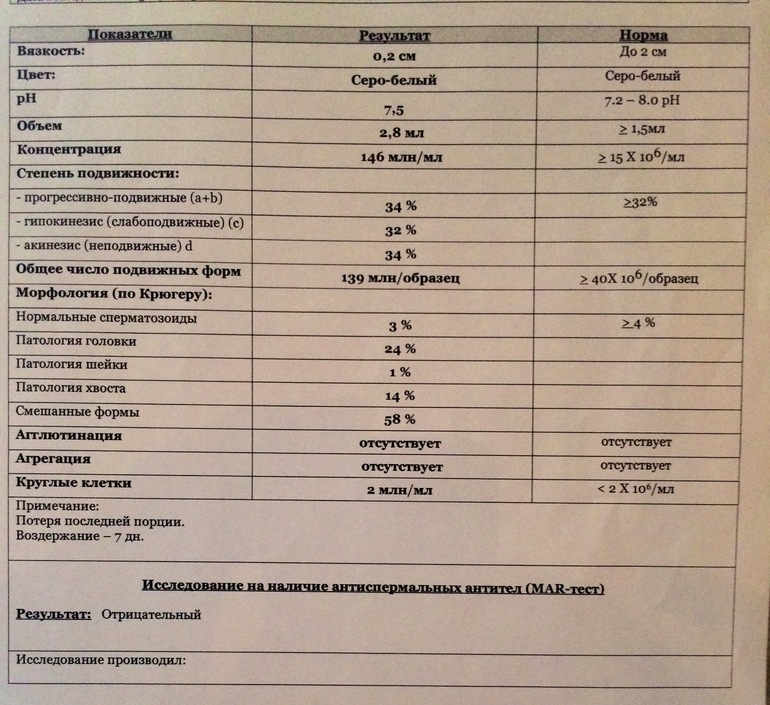
Анализы морфологии спермы исследуют образцы спермы под микроскопом и подсчитывают процент сперматозоидов с нормальной формой (NF) в общем образце.
Требования к нормально сформированной сперме включают:
- головку овальной формы с гладкими краями
- головку шириной от 2,5 до 3,5 микрометров (мкм) и длиной от 5 до 6 мкм
- акросому (мембрану с ферментами способный проникать через оболочку яйцеклетки) кончик, покрывающий от 40 до 70 процентов головки спермия
- головка, свободная от крупных вакуолей (заполненных жидкостью органелл) и имеющая не более двух мелких вакуолей, занимающих менее 20 процентов от общего объема глава
- средняя часть спермия (сегмент между головкой и хвостом) должна быть примерно такой же длины, как головка, но намного тоньше
- нескрученный хвост длиной 45 мкм, который должен быть тоньше головки и средней части спермия
- свободный из-за дефектов головки или хвоста
Лаборанты обычно проводят тесты на морфологию спермы, помещая небольшую часть спермы на предметное стекло, позволяя ей высохнуть на воздухе, а затем окрашивая ее красителем, который облегчает просмотр отдельных сперматозоидов под микроскопом .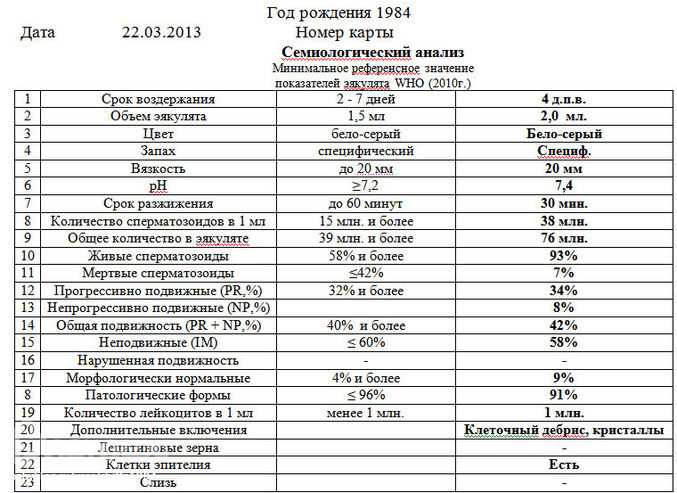
Специалисты обычно рассчитывают процент сперматозоидов NF из 200 или более сперматозоидов в одном сегменте образца.
Тесты на морфологию сперматозоидов также можно оценивать с использованием технологий анализа изображений, таких как компьютерная морфометрическая оценка сперматозоидов (CASA).
По данным Всемирной организации здравоохранения, компьютерные тесты более точны и надежны, чем ручные тесты, поскольку исключен риск человеческой ошибки.
Одного цикла тестирования недостаточно для полной оценки качества спермы или спермы.
Существует высокий уровень вариаций между разными людьми, а также между образцами одного и того же человека. Такие факторы, как человеческая ошибка, загрязнение, неправильная маркировка и время до обработки, также делают необходимым проведение нескольких тестов.
Обычно требуется три или более тестов, дающих одинаковые или похожие результаты, чтобы подтвердить такие качества, как морфология, жизнеспособность и подвижность.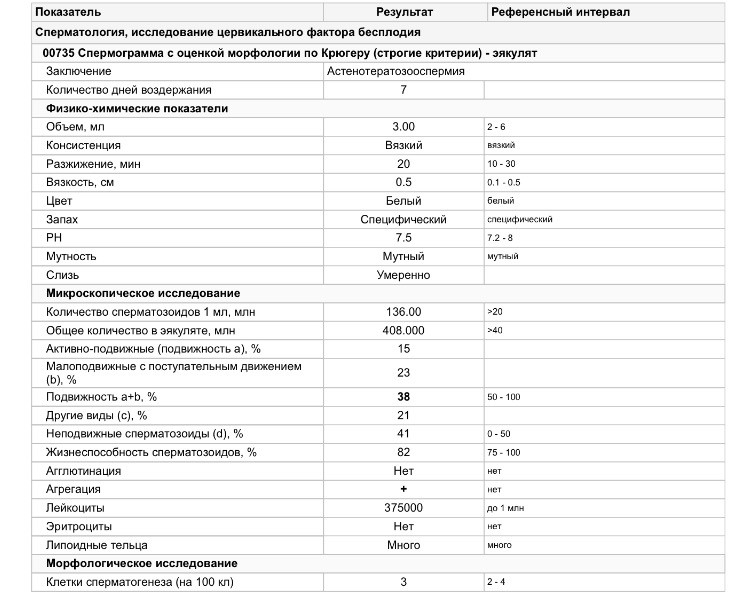
Поделиться на PinterestВо время теста на морфологию спермы образец спермы исследуется под микроскопом.
Большое количество аномально сформированных сперматозоидов в образце и низкий показатель NF являются признаками состояния, называемого тератозооспермией.
Точный диапазон может варьироваться, но обычно нормальный или здоровый диапазон морфологии сперматозоидов составляет от 4 до 14 процентов NF. Оценка ниже 4 процентов может означать, что для достижения беременности требуется больше времени, чем обычно.
Результат 0 процентов NF обычно означает, что для зачатия может потребоваться экстракорпоральное оплодотворение (ЭКО). ЭКО включает в себя сбор образца яйцеклетки и спермы, которые должны быть объединены в чашку Петри в надежде на оплодотворение.
Критерии морфологии сперматозоидов были разработаны менее десяти лет назад, поэтому до сих пор существует множество расхождений в том, как проводится тест и как интерпретируются результаты.
Также важно помнить, что сперматозоиды аномального размера или формы обычно содержат здоровый генетический материал.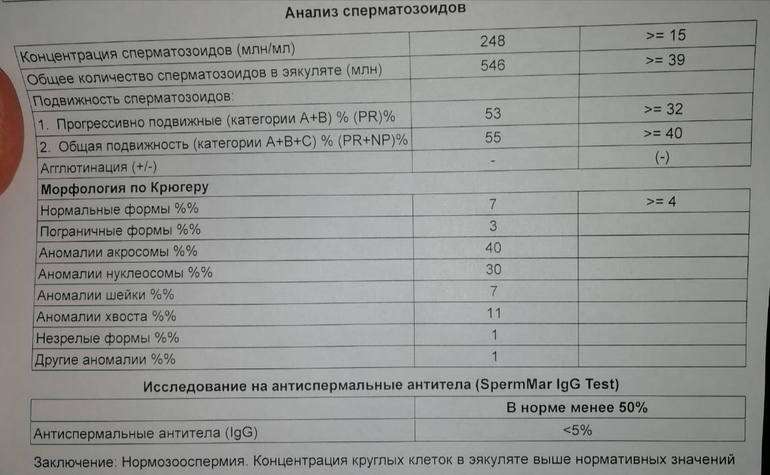 Многие фертильные мужчины имеют высокий процент аномальной спермы.
Многие фертильные мужчины имеют высокий процент аномальной спермы.
В большинстве исследований, обнаруживших связь между низкими показателями морфологии сперматозоидов и снижением коэффициента фертильности, использовались пациенты и условия ЭКО.
Мужчина, у которого показатель NF ниже 4 процентов, должен поговорить со своим врачом, чтобы исключить возможные осложнения и дополнительные состояния здоровья.
Врачи, специализирующиеся на мужском бесплодии, могут помочь определить причину патологических показателей морфологии и в некоторых случаях порекомендовать курс лечения для улучшения качества спермы.
Поделиться на Pinterest Морфология сперматозоидов — лишь один из факторов, влияющих на мужскую фертильность. Во время анализа спермы также будут проверяться вязкость спермы, объем и количество сперматозоидов.
Морфологические тесты спермы являются лишь одним из компонентов общего анализа спермы.
Различные лаборатории, медицинские кабинеты и врачи могут использовать различные процессы в рамках своих анализов спермы.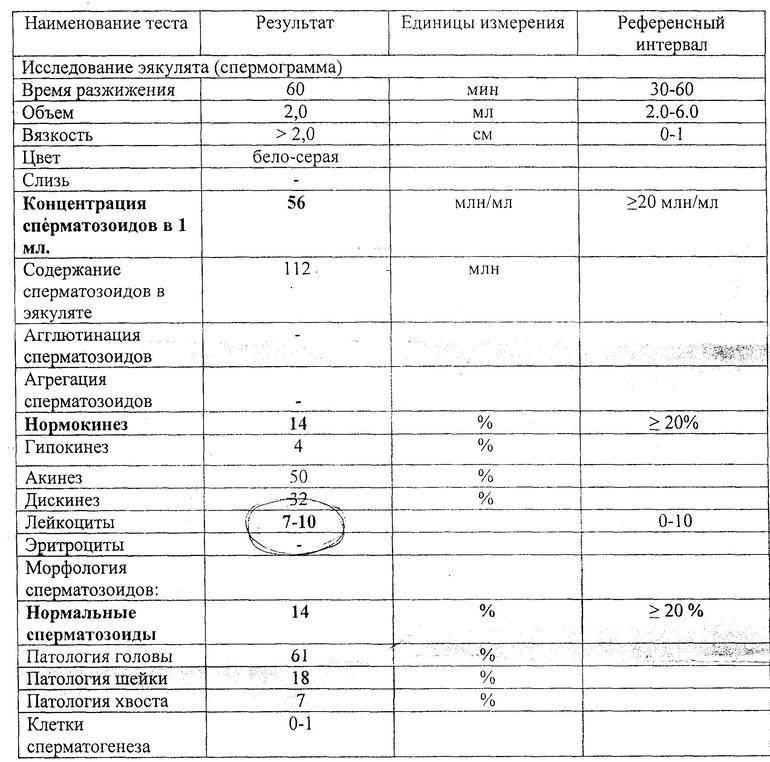
Другие факторы и уровни гормонов, обычно оцениваемые при анализе спермы, включают:
- жизнеспособность, или процентное содержание живых сперматозоидов
- подвижность, или общие модели движения и подвижную способность спермы
- концентрацию спермы
- общий объем жидкости спермы
- разжижение спермы или скорость разжижения спермы для облегчения движения спермы 10
- прочие иностранные клетки в сперме, чаще бактерии
- тестостерон
- глобулин, связывающий половые гормоны (ГСПГ)
- фолликулостимулирующий гормон (ФСГ)
- пролактин
- эстрадиол
- Форма и функция ДНК
Наличие в сперме дополнительных клеток организма, таких как эпителиальные клетки (клетки мужских протоков), иммунные клетки, такие как лейкоциты (лейкоциты) и макрофаги (иммунные клетки-мусорщики), также может быть оценены.
Точная роль и влияние морфологии сперматозоидов на фертильность являются спорными.