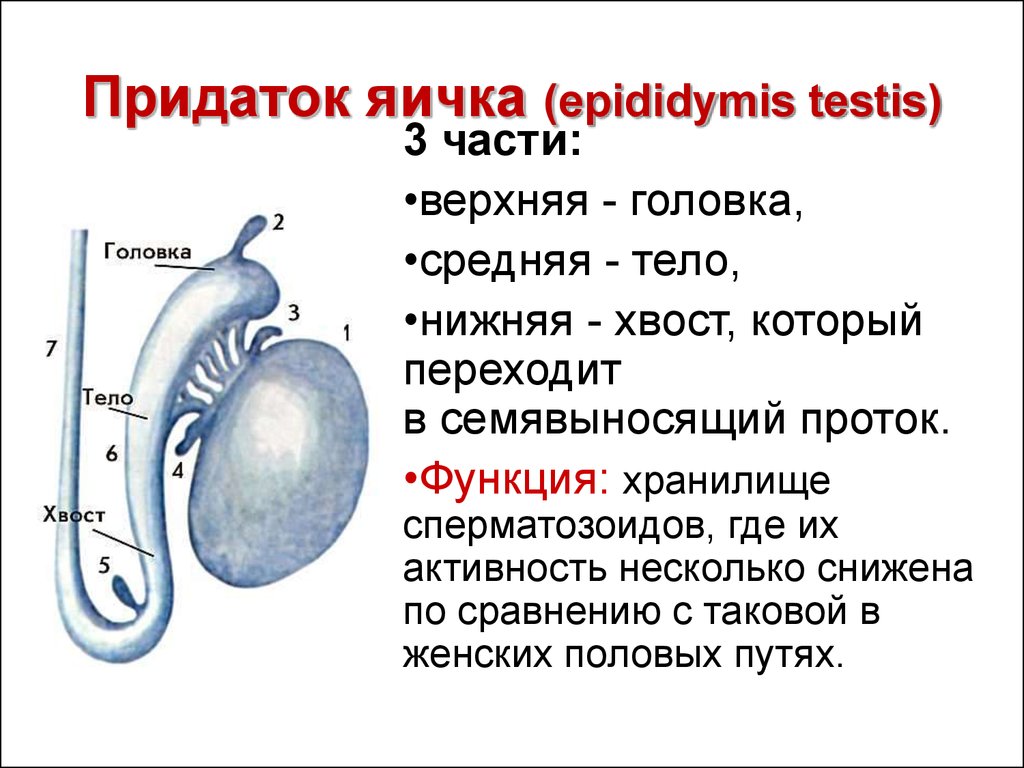
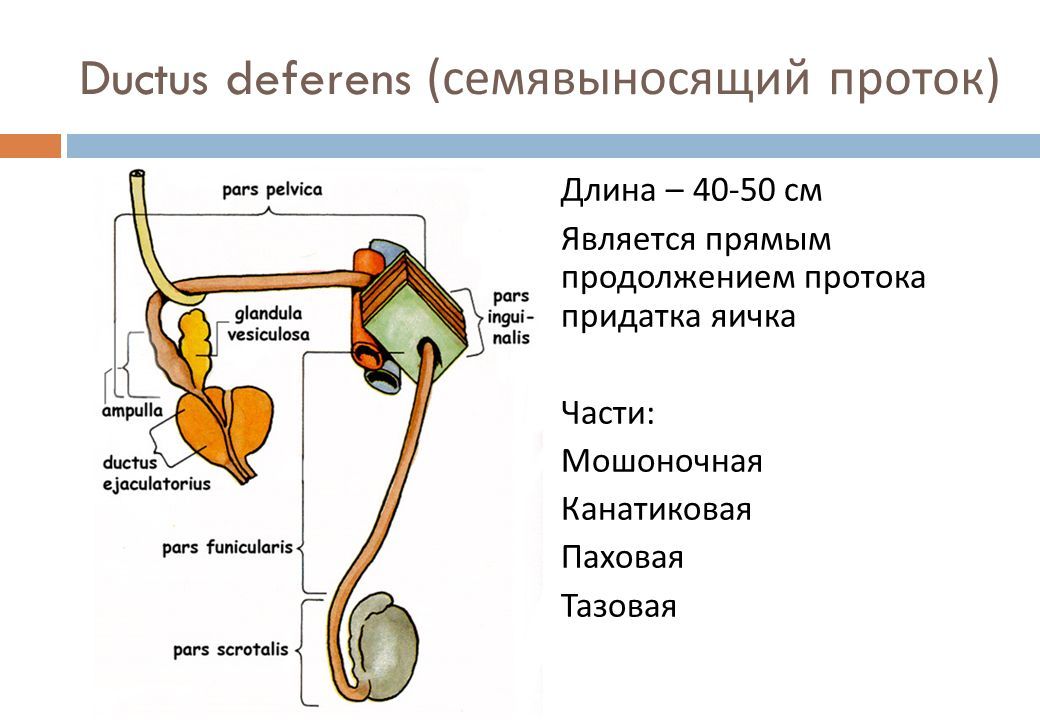
Тактика лечения пациентов различных возрастов с кистами предстательной железы
О возможностях лечения пациентов с кистами предстательной железы (ПЖ) на VI научно-практической конференции с «живой» хирургией «Лопаткинские чтения» рассказал заместитель директора по научно-лечебной работе Российского научного центра рентгенорадиологии Минздрава России, д.м.н., врач высшей категории, профессор Андрей Юрьевич Павлов
Он напомнил коллегам о том, что киста предстательной железы (ПЖ) представляет собой инкапсулированное полое образование в ткани ПЖ (простат-везикулярного комплекса), заполненное жидкостным компонентом. Говоря об эмбриогенезе ПЖ, профессор А.Ю. Павлов сообщил, что этот орган закладывается на третьем месяце внутриутробного развития, когда парамезонефральные протоки редуцируются, за исключением дистальных концов, которые впоследствии формируют предстательную маточку. В начале четвертого месяца наблюдается врастание тяжей уретрального эпителия (в которых образуются канальцы) в соединительную ткань, окружающую мочеиспускательный канал. К концу четвертого месяца образуется около 50 таких выростов, что соответствует числу простатических железок у взрослого человека. К седьмому месяцу развиваются фиброзно-мышечные перегородки, формируя дольчатое строение органа.
К концу четвертого месяца образуется около 50 таких выростов, что соответствует числу простатических железок у взрослого человека. К седьмому месяцу развиваются фиброзно-мышечные перегородки, формируя дольчатое строение органа.
Далее докладчик подробно остановился на патогенезе врожденных кист ПЖ: «Кисты простатической маточки развиваются в семенном бугорке и соединяются с задней частью уретры в результате растяжения маточки ПЖ. Они располагаются по срединной линии позади верхней половины простатической части уретры. Кисты семенных пузырьков возникают вследствие врожденной атрезии семявыбрасывающего протока. Кисты Мюллерова протока возникают из нередуцированных эмбриональных остатков этого протока. Они располагаются по срединной линии позади верхней половины простатической части мочеиспускательного канала, соединяются с семенным бугорком, однако не соединяются с задней частью уретры. Кисты ПЖ располагаются в латеральной доле и редко сочетаются с другими аномалиями».
Какую же классификацию кист ПЖ лучше использовать? Отвечая на этот вопрос, профессор А.Ю. Павлов сказал следующее: «На мой взгляд, целесообразно объединить две классификации. Первая, в которую включены 6 наименований: 1. Киста простатической маточки. 2. Киста Мюллерова протока. 3. Киста семявыбрасывающего протока. 4. Киста семявыносящего протока. 5. Киста семенного канатика. 6. Ретенционные кисты и абсцессы. И вторая с четырьмя наименованиями: 1. Срединная киста ПЖ без связи с уретрой. 2А. Срединная киста ПЖ со связью с уретрой. 2Б. Кистозное расширение простатической маточки со связью с семявыносящими путями. 3. Кистозное расширение семявыбрасывающего протока. Потому что основой, определяющей правила воздействия на кисту, вызывающую клинические проявления и заслуживающую внимание врача, является сообщение этой кисты с семявыносящими путями. Это необходимо учитывать, поскольку здесь лежит основа принятия решения о выборе тактики лечения».
Андрей Юрьевич подробно рассказал об эпидемиологии кист: «Точных данных о распространенности кист ПЖ не существует в связи с преимущественно бессимптомным течением заболевания в 95% случаев. Широкое и повсеместное распространение трансректального ультразвукового исследования (ТРУЗИ) в течение последних десятилетий улучшило возможности диагностики пациентов с кистозными образованиями ПЖ с 0,5 до 7,9%. За последние 17 лет отмечен рост мужского фактора в бесплодных браках с 22 до 41% и, как следствие, рост обращаемости пациентов с целью диагностики. Внедрение на территории США обязательного обследования ПЖ у военнослужащих и летчиков после 45-летнего возраста позволило выявить кисты у 32% из них, при этом у 1,82% пациентов кисты были выявлены случайно. По данным отечественных авторов, при проведении ТРУЗИ из 3000 пациентов кисты были выявлены у 342 (11,4%)».
Широкое и повсеместное распространение трансректального ультразвукового исследования (ТРУЗИ) в течение последних десятилетий улучшило возможности диагностики пациентов с кистозными образованиями ПЖ с 0,5 до 7,9%. За последние 17 лет отмечен рост мужского фактора в бесплодных браках с 22 до 41% и, как следствие, рост обращаемости пациентов с целью диагностики. Внедрение на территории США обязательного обследования ПЖ у военнослужащих и летчиков после 45-летнего возраста позволило выявить кисты у 32% из них, при этом у 1,82% пациентов кисты были выявлены случайно. По данным отечественных авторов, при проведении ТРУЗИ из 3000 пациентов кисты были выявлены у 342 (11,4%)».
Чтобы оценить случаи встречаемости кист ПЖ у пациентов разного возраста, профессор А.Ю. Павлов привел литературные данные. В соответствии с ними, 47 мужчинам в возрасте до 35 лет с жалобами на затрудненное мочеиспускание было проведено ТРУЗИ: из них у 9 были выявлены кистозные изменения ткани ПЖ. Из 606 пациентов старшей возрастной группы, которым было проведено ТРУЗИ, у 199 были выявлены кисты ПЖ разных размеров. Также докладчик привел собственные данные: «Из 12 детей(до 18-летнего возраста), которым проводилось ТРУЗИ по поводу инфравезикальной обструкции, у 5 были выявлены кисты ПЖ. Из 83 пациентов в возрасте от 19 до 49 лет, которым проводилось ТРУЗИ по поводу инфравезикальной обструкции, у 11 были выявлены кисты ПЖ. При этом лечение потребовалось лишь двоим из них. У 100% пациентов старше 50 лет были выявлены кисты ПЖ, однако клинически значимых кист выявлено не было. Если обратить внимание на симптомы, которые присутствовалии у взрослых, и у детей, то основным клиническим проявлением была инфравезикальная обструкция».
Из 606 пациентов старшей возрастной группы, которым было проведено ТРУЗИ, у 199 были выявлены кисты ПЖ разных размеров. Также докладчик привел собственные данные: «Из 12 детей(до 18-летнего возраста), которым проводилось ТРУЗИ по поводу инфравезикальной обструкции, у 5 были выявлены кисты ПЖ. Из 83 пациентов в возрасте от 19 до 49 лет, которым проводилось ТРУЗИ по поводу инфравезикальной обструкции, у 11 были выявлены кисты ПЖ. При этом лечение потребовалось лишь двоим из них. У 100% пациентов старше 50 лет были выявлены кисты ПЖ, однако клинически значимых кист выявлено не было. Если обратить внимание на симптомы, которые присутствовалии у взрослых, и у детей, то основным клиническим проявлением была инфравезикальная обструкция».
Говоря о диагностике, Андрей Юрьевич в первую очередь отметил урофлоуметрию: «Хотя это исследование нельзя считать специфичным, оно позволяет заподозрить наличие инфравезикальной обструкции. Что касается ТРУЗИ, то это исследование позволяет не только обнаружить кисту и определить ее размеры, но и увидеть ее анатоми-ческое расположение. При диагностике кистс помощью КТ и МРТ, второй вид исследования имеет преимущества перед первым в отношении изучения структуры ПЖ. Наиболее информативным является Т2-взвешен- ный режим исследования (МРТ 2Т).При использовании уретрографии и цистоуретрографии в качестве диагностического инструмента необходимо помнить, что эти методы информативны для диагностики инфравезикальной обструкции, но неспе-цифичны для кист ПЖ. Исключение составляет микционная цистоуретрография, которая способствует визуализации парауретральных кистозных образований, имеющих сообщение с уретрой. При этом необходимо помнить о симптоме Циннера (особенно в детской практике), при котором наблюдается сочетание обструкции эякуляторного протока, кисты семенного пузырька и агенезии ипсилатеральной почки».
При диагностике кистс помощью КТ и МРТ, второй вид исследования имеет преимущества перед первым в отношении изучения структуры ПЖ. Наиболее информативным является Т2-взвешен- ный режим исследования (МРТ 2Т).При использовании уретрографии и цистоуретрографии в качестве диагностического инструмента необходимо помнить, что эти методы информативны для диагностики инфравезикальной обструкции, но неспе-цифичны для кист ПЖ. Исключение составляет микционная цистоуретрография, которая способствует визуализации парауретральных кистозных образований, имеющих сообщение с уретрой. При этом необходимо помнить о симптоме Циннера (особенно в детской практике), при котором наблюдается сочетание обструкции эякуляторного протока, кисты семенного пузырька и агенезии ипсилатеральной почки».
По поводу макро- и микроскопическойоценки кист ПЖ Андрей Юрьевич Павлов сказал следующее: «При пункции кист необходимо обращать внимание на цитологическое исследование их содержимого, которое уже на данном этапе позволяет достоверно говорить о принадлежности кисты к семявыносящим путям».
При выборе метода лечения кист ПЖ на его этапах, по мнению докладчика, целесообразно выполнять пункцию, чтобы предупредить возможные осложнения, которые возникают после ТУР. По статистике, инфекционные осложнения возможны в раннем послеоперационном периоде (21%), позднем послеоперационном периоде (12%) и при хронизации процесса (6%). Рецидив (17%) характерен для длительно протекающего воспалительного процесса, т.к. после пункции остается склерозированная капсула кисты. Кроме того, возможны и другие виды осложнений – травма уретры, кровотечение, образование гематомы, эректильная дисфункция (редкое после- операционное осложнение, чаще наблюдается у мужчин, которым многократно проводилась пункция, может носить психогенный характер), свищи. Также в литературе описано одно наблюдение «цистэктомии» при лапароскопическом иссечении гигантской толстостенной кисты, которая была принята за мочевой пузырь.
Среди способов активной тактики лечения пациентов докладчик назвал пункцию, склерозирование, трансуретральную резекцию кисты) и иссечение кисты (открытая операция, лапароскопический доступ, роботическое иссечение кисты).
«При обследовании пациентов по поводу инфравезикальной обструкции следует исключать патологические состояния в ПЖ.ТРУЗИ ПЖ – это опция, которую у детей можно использовать совместно с выполнением уретроцистоскопии в условиях общей анестезии. С целью визуализации кист простат-везикулярного комплекса необходимо использовать УЗИ (ТРУЗИ) и МРТ (2Т). У пациентов с аплазией/агенезией почки необходимо помнить о возможных сочетанных аномалиях ПЖ. При выборе тактики лечения пациентов с кистами простат-везикулярного комплекса на первом этапе необходимо выполнить пункцию кист и аспирацию содержимого под контролем ТРУЗИ с последующим цитологическим исследованием аспирата», – резюмировал профессор А.Ю. Павлов.
Журнал
Газета «Московский уролог» №3-2020
Для отправки комментариев необходимо
войти
или зарегистрироваться
Li Sheng-li • ТРУЗИ предстательной железы
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Введение
Кисты предстательной железы и окружающей клетчатки клинически и рентгенологически сложно обнаружить. Симптомы, вызываемые этими кистами, неспецифичны, и пальцевое исследование не разрешает проблему, если какие-либо специфические симптомы не обнаружены. Как обычная рентгенография не позволяет оценить отношение кисты к окружающим тканям, в частности, семявыбрасывающему протоку, сосудам семявыносящего протока, семенным пузырькам, так и КТ не способна различить образование менее 10 мм в диаметре. Хотя кисты предстательной железы и окружающей клетчатки молено легко установить с помощью ЯМР, соотношение цена/эффективность этого исследования не позволяет использовать его при рутинном исследовании предстательной железы.
Разработка ультразвукового метода с использованием трансректального датчика высокого разрешения (ТРУЗИ) на основе высокочастотного ультразвука повысила разрешающую способность метода в дополнение к присущей эхографии способности дифференцировать мягкие ткани. Серьезное преимущество высокого разрешения в распознавании мелких узелковых или кистозных поражений вместе с хорошим качеством изображения, позволяющим установить взаимоотношения соседних структур, обеспечивает замечательные диагностические возможности которые могут быть использованы в повседневной практике. В этой статье авторы представляют картину ТРУЗИ при кистах предстательной железы и окружающей клетчатки из их собственной клинической практики.
Серьезное преимущество высокого разрешения в распознавании мелких узелковых или кистозных поражений вместе с хорошим качеством изображения, позволяющим установить взаимоотношения соседних структур, обеспечивает замечательные диагностические возможности которые могут быть использованы в повседневной практике. В этой статье авторы представляют картину ТРУЗИ при кистах предстательной железы и окружающей клетчатки из их собственной клинической практики.
Материалы и методы
ТРУЗИ было последовательно проведено у 631 больного в период январь 1993 — июнь 1996 гг. Различные кисты предстательной железы и окружающей клетчатки выявлены у 73 больных, средний возраст которых составил 64,5 лет (25-79 лет). У девятерых из 73 пациентов имела место клиническая симптоматика, им была проведена трансректальная биопсия предстательной железы под контролем ТРУЗИ, аспирация содержимого кисты, которая подтвердила диагноз. У остальных 64 больных найденные изменения явились случайной находкой при ТРУЗИ.
Все больные исходно осматривались в положении лежа на левом боку с применением различного эндоректального оборудования. Больным всегда проводилось аксиальное, сагиттальное и косое исследование. Изображение записывалось на видео и 135-мм пленку.
Таблица. Классификация 118 кист предстательной железы и перипростатических кист у 73 пациентов.
| Кисты | Число кист (больных) | % |
|---|---|---|
| Врожденные: | 10(10) | 8,47 |
| — предстательной маточки | 5(5) | 4,24 |
| — парамезонефрического (мюллерова) протока | 3(3) | 2,53 |
| — семенного пузырька | 1(1) | 0,85 |
| — семявыбрасывающего протока | 1(1) | 0,85 |
| Приобретенные: | 108(63) | 91,53 |
| — доброкачественные кистозные гиперплазии | 99(54) | 83,90 |
| — ретенционные | 8(8) | 6,78 |
| — кистозный рак | 1(1) | 0,85 |
| Всего | 118(73) | 100 |
Результаты исследования
С помощью ТРУЗИ у 73 больных было обнаружено 118 кист (см.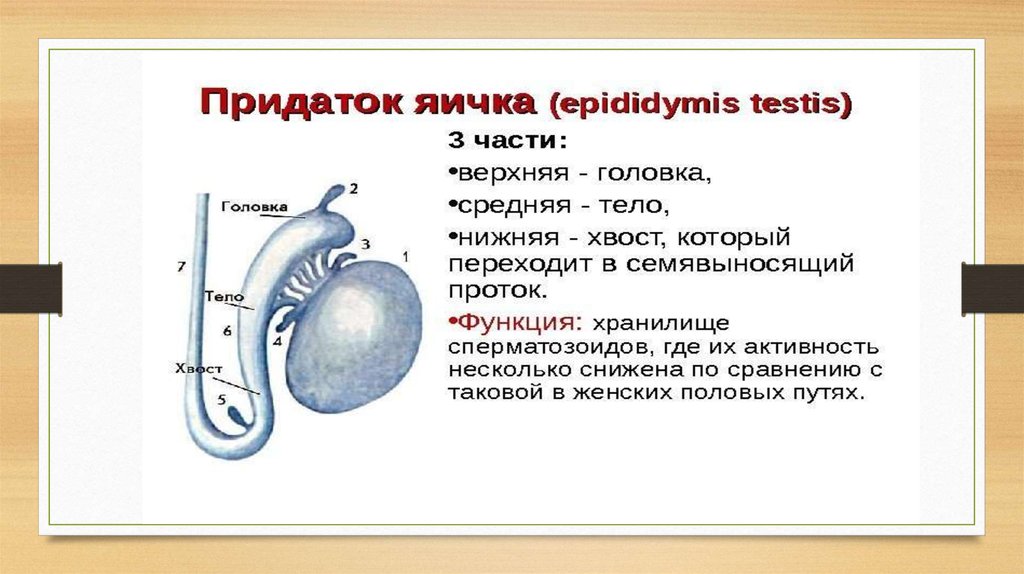 табл.). Из них только 10 врожденных кист (8,47%) у девятерых больных, включая пять кист предстательной маточки (рис. 1), три кисты парамезонефрического (мюллерова) протока (рис. 2,3), одну врожденную кисту семенного пузырька (рис. 4) и одну кисту семявыбрасывающего протока. Большинство кист предстательной железы были приобретенными [108 кист (91,53%) у 63 больных], включая 99 доброкачественных кистозных гиперплазии (рис. 5-7), восемь ретенционных кист (рис. 8) и один кистозный рак (рис. 9) — см. ниже. Киста наибольшего размера составляла 45 мм в диаметре, а наименьшая лишь 3 мм на сканограммах ТРУЗИ высокого разрешения.
табл.). Из них только 10 врожденных кист (8,47%) у девятерых больных, включая пять кист предстательной маточки (рис. 1), три кисты парамезонефрического (мюллерова) протока (рис. 2,3), одну врожденную кисту семенного пузырька (рис. 4) и одну кисту семявыбрасывающего протока. Большинство кист предстательной железы были приобретенными [108 кист (91,53%) у 63 больных], включая 99 доброкачественных кистозных гиперплазии (рис. 5-7), восемь ретенционных кист (рис. 8) и один кистозный рак (рис. 9) — см. ниже. Киста наибольшего размера составляла 45 мм в диаметре, а наименьшая лишь 3 мм на сканограммах ТРУЗИ высокого разрешения.
Рис. 1. Мужчина 38 лет, страдающий гипоспермией и болезненной эякуляцией. Киста предстательной маточки установлена на основании характерной локализации в сочетании данными клинической картины.
На поперечном (а) и сагиттальном (б) срезах видна маленькая киста срединной линии.
BL — мочевой пузырь, С — киста, * — мочеиспускательный канал.
Рис. 2. Мужчина 22 лет, страдающий гипоспермией. Киста мюллерова протока выявлена по данным ТРУЗИ и подтверждена с помощью трансректальной аспирационной биопсии под контролем ТРУЗИ.
2. Мужчина 22 лет, страдающий гипоспермией. Киста мюллерова протока выявлена по данным ТРУЗИ и подтверждена с помощью трансректальной аспирационной биопсии под контролем ТРУЗИ.
а) На поперечной сканограмме на уровне основания предстательной железы видна большая киста, располагающаяся по срединной линии.
б) На сагиттальном срезе по срединной линии обнаружено анэхогенное кистозное образование конической формы с вершиной, обращенной в сторону семенного бугорка, основание которого выходит за пределы основания предстательной железы.
С — киста, BL — мочевой пузырь, TZ — переходная зона, АР — верхушка предстательной железы.
Рис. 3. Мужчина 40 лет, страдающий гипоспермией. С помощью ТРУЗИ выявлена киста мюллерова протока, диагноз подтвержден при аспирации содержимого кисты.
На поперечном (а) и продольном (б) ультразвуковых срезах через основание предстательной железы справа видны множественные эхогенные очаги на внутренней поверхности стенки кисты. На сагиттальном срезе (в), полученном более латерально, по сравнению с (б), стенка кисты видна более ясно, она утолщена.
На сагиттальном срезе (в), полученном более латерально, по сравнению с (б), стенка кисты видна более ясно, она утолщена.
RSV — правый семенной пузырек, RCZ — правая центральная зона, BL — мочевой пузырь, стрелками отмечена киста мюллерова протока.
Рис. 4. Мужчина 33 лет, страдающий гипоспермией и болезненной эякуляцией. С помощью трансабдоминального ультразвукового исследования и ТРУЗИ выявлена большая киста семенного пузырька слева.
а)Трансабдоминальное исследование выявляет очень большую кисту левого семенного пузырька, расположенную позади мочевого пузыря.
б) Сагиттальный срез ТРУЗИ, проходящий через левый семенной пузырек, позволяет выявить слева большую анэхогенную кисту семенного пузырька, пролабирующую в просвет мочевого пузыря и эхогенный камень на передней стенке кисты.
в) Аспирация под контролем сагиттального сканирования ТРУЗИ. Острие иглы видно как эхогенный участок между направляющими линиями.
г) Во время введения антибиотиков в просвет кисты видны множественные эхогенные тени в полости анэхогенного кистозного образования.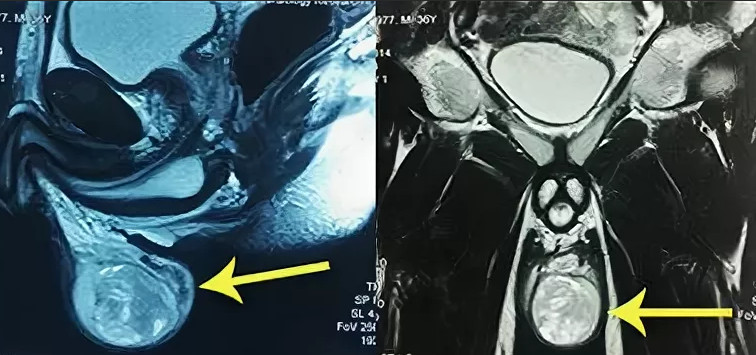
д) Отмечено уменьшение кисты во время проведения аспирации.
Рис. 5. Мужчина 61 года — доброкачественная кистозная гиперплазия предстательной железы.
Поперечный срез ТРУЗИ позволяет обнаружить маленькие мультикисты в расширенной переходной зоне и сдавление периферической зоны.
TZ — переходная зона, PZ — периферическая зона, BL — мочевой пузырь, С — киста.
Рис. 6. Мужчина 57 лет — доброкачественная кистозная гиперплазия предстательной железы, подтвержденная биопсией предстательной железы под контролем ТРУЗИ.
На поперечном ультразвуковом срезе видна маленькая киста в увеличенной переходной зоне справа, которая сдавливает периферическую зону.
TZ — переходная зона, PZ — периферическая зона, BL — мочевой пузырь, С — киста.
Рис. 7. Мультикисты предстательной железы.
На поперечной (а) и сагиттальной (б) трансректальных ультразвуковых сканограммах видны мультикисты предстательной железы.
BL — мочевой пузырь, С — кисты.
Обсуждение
Кисты предстательной железы и окружающей клетчатки встречаются нечасто. Диагноз кист не может быть установлен на основании клинических или рентгенологических данных [1]. По сведениям McDermott и соавт., кисты предстательной железы легко можно обнаружить с помощью магнитно-резонансного исследования благодаря их типичной локализации [2]. В настоящей работе показано, что ТРУЗИ является надежным методом диагностики данной патологии.
Рис. 8. Ретенционная киста предстательной железы у 69-летнего мужчины.
На косой поперечной сканограмме видна киста с гладкими стенками в периферической зоне.
Рис. 9. У мужчины 66 лет обнаружены гематурия и повышение специфического антигена предстательной железы. Кистозный рак простаты был подтвержден с помощью биопсии под контролем трансректального ультразвукового исследования.
а) На сагиттальном срезе через предстательную железу слева видно кистозное образование неправильной формы с неровными стенками и гипоэхогенным участком в нижнем полюсе этого образования.
б) Косой поперечный срез показывает, что гипоэхогенный участок образования расположен в области нижней стенки кисты слева.
в) Сагиттальный срез, полученный во время проведения биопсии позволяет увидеть направляющие и эхогенное острие иглы.
М — объемное образование, BL — мочевой пузырь, RSV — правый семенной пузырек, APEX — верхушка предстательной железы.
Простатические и перипростатические кисты могут быть врожденными и приобретенными. Врожденные включают в себя кисты предстательной маточки, мюллерова протока, семявыбрасывающего протока, ампулы сосудов семявыносящего протока, кисты семенных пузырьков и врожденные кисты предстательной железы, тогда как к приобретенным относят кисты семявыбрасывающего протока, доброкачественную кистозную гиперплазию, ретенционные кисты, кистозный рак, абсцесс и паразитарные кисты. Диагноз устанавливается прежде всего на основании типичной локализации и характерных очертаний при проведении ТРУЗИ высокого разрешения. Диагноз при некоторых видах кист может быть подтвержден с помощью трансректальной биопсии предстательной железы под контролем ТРУЗИ.
Врожденные кисты
Кисты предстательной маточки — наиболее частый вид врожденных кист предстательной железы. Киста маточки возникает в результате растяжения маточки предстательной железы и располагается по срединной линии позади верхней половины простатический части мочеиспускательного канала. Она происходит из семенного бугорка и соединяется с задней частью уретры. Обычно на сканограммах ТРУЗИ высокого разрешения она имеет гладкие стенки, грушевидную или каплевидную форму с вершиной, обращенной к семенному бугорку, не выступает за основание предстательной железы. Жидкость, аспирированная из кисты, имеет соломенный цвет и не содержит спермы.
Киста мюллерова протока возникает из эмбриональных остатков этого протока, которые в норме должны были редуцироваться в ходе развития плода. Она также располагается по срединной линии позади верхней половины простатической части мочеиспускательного канала и соединена с семенным бугорком с помощью стебелька, однако не соединятся с задней частью уретры. При проведении ТРУЗИ ее также можно обнаружить как грушевидную или каплевидную кисту, вершина которой обращена к семенному бугорку и обычно вызывает растяжение капсулы простаты. Камни и мелкие конкременты мюллеровых кист хорошо видны при ТРУЗИ. Конкременты могут вызывать развитие кровотечений в полость кисты, что приводит к повышению эхогенности содержимого кисты. Врожденные кисты ампулы сосудов семявыносящего протока и семявыбрасывающего протока наблюдаются редко и обычно располагаются латерально, вблизи от срединной линии и кзади от простатической части уретры. Эти парамедиальные кисты на сканограммах ТРУЗИ бывает сложно отличить от медиальных кист.
При проведении ТРУЗИ ее также можно обнаружить как грушевидную или каплевидную кисту, вершина которой обращена к семенному бугорку и обычно вызывает растяжение капсулы простаты. Камни и мелкие конкременты мюллеровых кист хорошо видны при ТРУЗИ. Конкременты могут вызывать развитие кровотечений в полость кисты, что приводит к повышению эхогенности содержимого кисты. Врожденные кисты ампулы сосудов семявыносящего протока и семявыбрасывающего протока наблюдаются редко и обычно располагаются латерально, вблизи от срединной линии и кзади от простатической части уретры. Эти парамедиальные кисты на сканограммах ТРУЗИ бывает сложно отличить от медиальных кист.
Врожденные кисты семенных пузырьков возникают вследствие врожденной атрезии семявыбрасывающего протока. Обычно они проявляются к третьему десятилетию жизни. Симптомами заболевания являются гематурия, гипоспермия, нарушения эякуляции, дискомфорт в промежности после эякуляции и односторонний эпидидимит. Обычно это односторонние кисты и нередко они пролабируют в мочевой пузырь. Кисты располагаются выше предстательной железы на некотором расстоянии от срединной линии. Кистозная жидкость нередко имеет геморрагический характер и содержит неактивные сперматозоиды. На сканограммах ТРУЗИ кисты семенного пузырька обычно располагаются на некотором расстоянии от срединной линии, выше предстательной железы и позади мочевого пузыря. Как правило, киста имеет большие размеры. Всегда можно обнаружить внутренние эхосигналы. Кальцификация стенки кисты выглядит как четко различимый, небольших размеров гиперэхогенный участок.
Кисты располагаются выше предстательной железы на некотором расстоянии от срединной линии. Кистозная жидкость нередко имеет геморрагический характер и содержит неактивные сперматозоиды. На сканограммах ТРУЗИ кисты семенного пузырька обычно располагаются на некотором расстоянии от срединной линии, выше предстательной железы и позади мочевого пузыря. Как правило, киста имеет большие размеры. Всегда можно обнаружить внутренние эхосигналы. Кальцификация стенки кисты выглядит как четко различимый, небольших размеров гиперэхогенный участок.
Врожденные кисты предстательной железы располагаются в латеральной доле. Они встречаются редко, сочетаются с другими аномалиями. Признаки таких кист при ТРУЗИ напоминают признаки ретенционных кист. Таким образом визуализировать их сложно, если вообще возможно.
Приобретенные кисты
Доброкачественная кистозная гиперплазия предстательной железы — частое кистозное поражение простаты. Это изменение можно обнаружить в переходной зоне в качестве случайной находки, в большинстве же случаев находят множественные мелкие кисты. Увеличение переходной зоны всегда вызывает сдавление центральной и периферической зон и может создаться впечатление, что киста располагается в этих двух зонах. Помимо собственно кистозных изменений с помощью ТРУЗИ можно выявить увеличение переходной зоны, истончение центральной и периферической зон и множественные камни в хирургической капсуле предстательной железы.
Увеличение переходной зоны всегда вызывает сдавление центральной и периферической зон и может создаться впечатление, что киста располагается в этих двух зонах. Помимо собственно кистозных изменений с помощью ТРУЗИ можно выявить увеличение переходной зоны, истончение центральной и периферической зон и множественные камни в хирургической капсуле предстательной железы.
Большая часть кист семявыбрасывающего протока возникает вследствие его обструкции. Обычно они лежат в месте ожидаемого прохождения семявыбрасывающего протока в предстательной железе. Кистозная дилатация семенного пузырька на той же стороне может быть ключом к диагностике. Вследствие одинаковых ультразвуковых признаков, при проведении ТРУЗИ сложно различить кисты мюллерова протока и кисты предстательной маточки. Помочь в дифференциальной диагностике может игольная аспирация под контролем ТРУЗИ.
Ретенционные кисты предстательной железы развиваются вследствие дилатации железистых долек при приобретенной обструкции мелких протоков.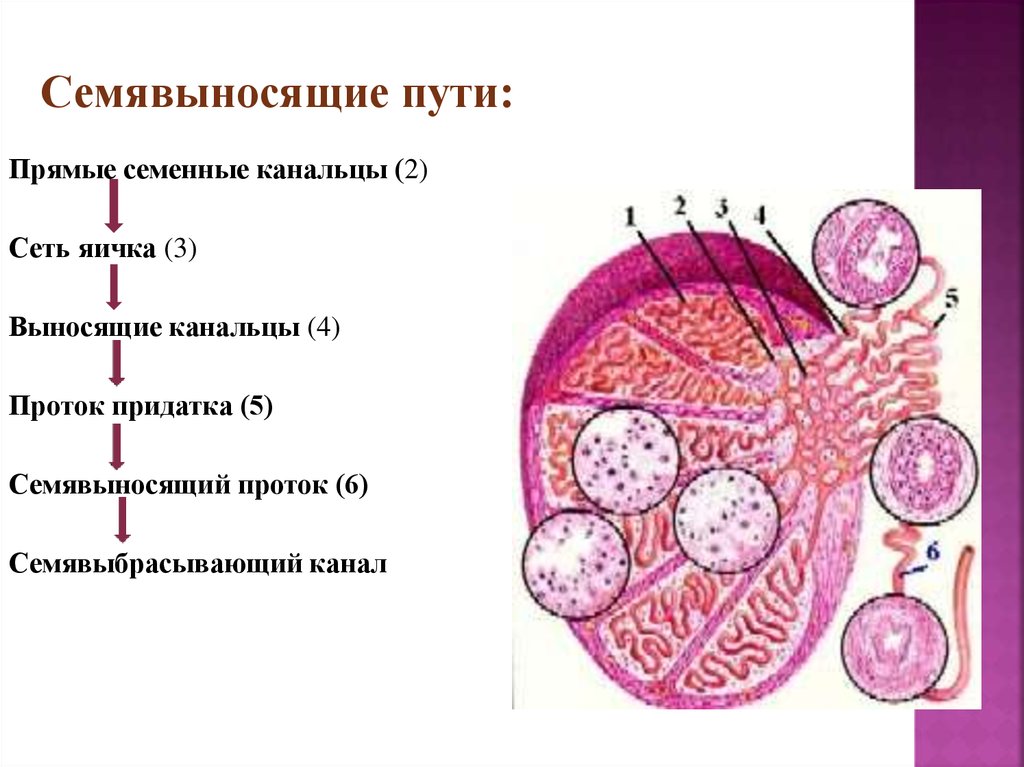 Они могут появиться в любой зоне предстательной железы, но наиболее часто — в периферической. В основе диагностики лежит локализация кист в периферической зоне простаты и отсутствие данных за наличие доброкачественной гиперплазии.
Они могут появиться в любой зоне предстательной железы, но наиболее часто — в периферической. В основе диагностики лежит локализация кист в периферической зоне простаты и отсутствие данных за наличие доброкачественной гиперплазии.
Несмотря на то, что рак предстательной железы — частое заболевание, кистозный рак наблюдается редко. Образование, как правило, характеризуется быстрым ростом, имеет неровные стенки, при ТРУЗИ в полости кисты определяется гипоэхогенный участок неправильной формы. Поэтому, если кисты предстательной железы имеют неровные стенки или гипоэхогенный участок, то необходимо обязательное проведение тонкоигольной биопсии под контролем ТРУЗИ.
Литература
- Nghiem HT, Kellman CM and Sandberg SA, et al. Cystic lesions of the prostate. Radiographics 1990; 10: pp. 635-650.
- McDermott VG, Meakem III TJ and Stolpen AH, et al. Prostatic and peripro-static cysts: findings on MR imaging. AJR 1995; 164: pp. 123-127.
УЗИ аппарат RS85
Революционные изменения в экспертной диагностике. Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
Безупречное качество изображения, молниеносная скорость работы, новое поколение технологий визуализации и количественного анализа данных УЗ-сканирования.
[Диагностика и лечение кисты эякуляторного протока: отчет о 2 случаях и обзор литературы]
Обзор
. 2018 март; 24(3):236-240.
[Статья в
Китайский]
Цзянь-Чжун Линь
1
, Гуанг-Дун Ши
2
, Хун-Фэй Ву
1
, Хун-Бо Ю
1
, Хэ-Тун Чжоу
1
, Синь Ху
1
, Хао Ван
1
Принадлежности
- 1 Отделение урологии, Нанкинский госпиталь BenQ, Нанкинский медицинский университет, Нанкин, Цзянсу 210019, Китай.

- 2 Отделение хирургии, Больница традиционной китайской медицины Гаоган, Тайчжоу, Цзянсу 225300, Китай.
PMID:
30161310
Обзор
[Статья в
Китайский]
Jian-Zhong Lin et al.
Чжунхуа Нан Кэ Сюэ.
2018 март
. 2018 март; 24(3):236-240.
Авторы
Цзянь-Чжун Линь
1
, Гуан-Дун Ши
2
, Хун-Фэй Ву
1
, Хун-Бо Ю
1
, Хэ-Тун Чжоу
1
, Синь Ху
1
, Хао Ван
1
Принадлежности
- 1 Отделение урологии, Нанкинский госпиталь BenQ, Нанкинский медицинский университет, Нанкин, Цзянсу 210019, Китай.

- 2 Отделение хирургии, Больница традиционной китайской медицины Гаоган, Тайчжоу, Цзянсу 225300, Китай.
PMID:
30161310
Цель:
Изучить диагностику и лечение кисты семявыбрасывающего протока.
Методы:
В это исследование были включены 2 пациента мужского пола, поступившие в больницу с гемоспермией и аномальной чувствительностью в области промежности в июле и августе 2014 года. Оба прошли трансректальное УЗИ, плановое исследование спермы, КТ, МРТ, цистоскопию и везикулографию до трансуретральной фенестрации кист и патологических изменений. исследование образцов стенки кисты. Были проведены анализы клинических проявлений, особенностей визуализации, патологических характеристик, дифференциальной диагностики и лечения кисты эякуляторного протока, а также была рассмотрена соответствующая литература.
Полученные результаты:
Стенка кисты в основном состояла из гладкой мускулатуры, внутренняя стенка выстлана псевдомногослойным реснитчатым столбчатым эпителием и с положительной экспрессией белков CD10 и Muc6 при иммуногистохимическом окрашивании, что указывало на ятрогенную почечную кисту эякуляторного протока. Пациенты наблюдались в течение 18 и 20 месяцев соответственно. После операции все симптомы исчезли, рецидивов не было. Рутинное исследование спермы двух пациентов показало, что объем спермы составляет 3,5 и 3,1 мл, концентрация сперматозоидов 35 и 32 × 10⁶/мл, сперматозоиды класса А 32,0 и 26,0%, сперматозоиды класса В 18,0 и 31,0% и время ликвидации спермы 30 и 34 минуты соответственно.
Выводы:
Тазовые кистозные массы могут быть обнаружены с помощью трансректального УЗИ, КТ и МРТ, но точный диагноз зависит от везикулографии, патологического исследования и иммуногистохимического окрашивания. Трансуретральная фенестрация безопасна и эффективна для лечения кисты эякуляционного канала.
Трансуретральная фенестрация безопасна и эффективна для лечения кисты эякуляционного канала.
目的: 探讨射精管囊肿的诊断与治疗方法,观察应用微创治疗本病的远期效果。方法湴1-2014, июнь 2014 г.治2例患者分别以血精、会阴部不适就诊患者,经B超、CT和MRI检查未能明确诊断,行经阴囊皮肤穿刺输精管造影和经尿道囊肿电切组曊壁送病病琊查,结合文献讨论其临床表现,影像、病理特征、鉴别诊断及治疗方法。结果: 切下组织显微镜下见囊壁主要由平滑肌组成,囊内壁由假复豂纤毛柱状上囊内壁由假复豂纤毛柱状上壁步行免疫组化示CD10(+),Muc6(+),结合这些检查结果,此2例患者确诊为中肾管源性射精管囊肿。随访18~20个月,术后患者不适症貄状消失,患者1帤:量3,5 мл, 精子浓度35×10⁶/мл, 精子30 мин, 2 мкл, 3 х 1 мл, 1 мкл/мл, 30 мин.活动度a级精子百分率26,0%,b级精子百分率31.0%,液化时间34 мин.结合输精管造影,病理学和免疫组化检查,经尿道射精管囊肿开窗手术创伤小且安全有效。.
Ключевые слова:
киста; иммуногистохимия; везикулография; семявыбрасывающий проток.
Похожие статьи
[Эффективность трансуретральной семенной везикулоскопии в лечении персистирующей гематоспермии, а также олигоастенозооспермии и азооспермии при обструкции семявыбрасывающих протоков].

Тан С.С., Чжоу Х.Л., Дин Ю.Л.
Тан SX и др.
Чжунхуа И Сюэ За Чжи. 2016 27 сентября; 96(36):2872-2875. doi: 10.3760/cma.j.issn.0376-2491.2016.36.005.
Чжунхуа И Сюэ За Чжи. 2016.PMID: 27760629
Китайский язык.
Трансуретральная электротомия в сочетании с дилатацией семявыбрасывающего протока семенной везикулоскопией в лечении больных с кистой мюллерова протока.
Лю С, Сонг З, Дун И, Чжан С, Ван З.
Лю С и др.
Чжун Нан Да Сюэ Сюэ Бао И Сюэ Бан. 2015 июнь;40(6):670-3. doi: 10.11817/j.issn.1672-7347.2015.06.016.
Чжун Нан Да Сюэ Сюэ Бао И Сюэ Бан. 2015.PMID: 26164518
Китайский язык.
Трансуретральная резекция семявыбрасывающего протока в сочетании с семенной везикулоскопией для лечения персистирующей или рецидивирующей гемоспермии у мужчин с обструкцией семявыбрасывающего протока.

Ren ZJ, Yang B, Lu DL, Liu SZ, Yang LC, Wang LC, Peng ZF, Liu LR, Dong Q.
Рен З.Дж. и др.
БМЦ Урол. 2020 23 марта; 20(1):34. doi: 10.1186/s12894-020-00589-3.
БМЦ Урол. 2020.PMID: 32293392
Бесплатная статья ЧВК.Трансректальное трансуретральное рассечение семявыбрасывающих протоков под контролем УЗИ и рентгеноскопии: подход к решению проблем незлокачественной гематоспермии из-за обструкции семявыбрасывающих протоков.
Манохар Т., Ганпуле А., Десаи М.
Манохар Т. и соавт.
Дж. Эндоурол. 2008 июль; 22 (7): 1531-5. doi: 10.1089/end.2007.0415.
Дж. Эндоурол. 2008.PMID: 18690817
Клиническое испытание.
Диагностика и лечение обструкции семявыбрасывающих протоков: современное состояние и достижения.

Li Z, Li XP, Chen HX.
Ли Зи и др.
Чжунхуа Нан Кэ Сюэ. 2017 июнь; 23 (6): 483-487.
Чжунхуа Нан Кэ Сюэ. 2017.PMID: 29722938
Обзор.
Китайский язык.
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
- 903914999
- Ивон Тейшейра Де Соуза 1 , Лукас Лойола Понте Альбукерке Рибейро 2* , Аманда Маркес Пинейро 3 , Джорджия Праса Пинто 8 ,1901 Тейро иксейра 4 , Летисия Альбукерке Кавальканте 3 , Луккас Виктор Родригес Диас 3 , Пабло Кунья Маркес 3 , Педро Иво До Амарал Ранхель 3 , Карандаш Аленкар Девальо Девальо 910182 3 , Янара Ногейра Дутра 3 и Ивилла Чинара Ролим Магальяйш 3
- 1 Уролог и профессор Университета Форталезы, Форталеза, Бразилия
- 2 Студент-медик, Университет Фортаеза, Бразилия
- 3 Студент-медик Университета Форталеза, Форталеза 09 9003, Бразилия2 4 Студент-медик Centro universitario christus, Форталеза, Бразилия
- Tanagho Emil A, Mcaninch Jack W (2010) Urologia geral de smith. (17 -е -е изд.). Макгроу Хилл, Бразилия, стр. №: 756-797.
- Johnson CW, Bingham JB, Goluboff ET, Fisch H (2005)Трансуретральная резекция эякуляторных протоков для лечения эякуляторных симптомов. БЖУ Интернэшнл 95: 117-119.
- Fisch H, Lambert SM, Goluboff ET (2006) Лечение обструкции семявыбрасывающих протоков: этиология, диагностика и лечение. Мир Дж Урол 24: 604-610.
- Tu XA, Zhuang JT, Zhao L, Zhao LY, Zhao JQ и др. (2013)Трансуретральная биполярная плазменная кинетическая резекция семявыбрасывающего протока для лечения обструкции семявыбрасывающего протока.

Врожденная обструкция семявыводящих протоков кистой Вольфова протока: отчет о клиническом случае
* Автор, ответственный за переписку:
Лукас Лойола Понте Альбукерке Рибейро
Студент-медик, Universidade De Fortaeza, Бразилия
Тел. : +55 8534773676,
: +55 8534773676,
Факс: +55 85998579944
Эл.
Дата получения : 06 ноября 2018 г.
Дата принятия : 25 февраля 2019 г.
Дата публикации : 11 марта 2019 г.
Abstract
Бесплодие в отношениях затрагивает 15% пар, и в 45% этих проблем виноваты мужские причины. Обструкция семявыбрасывающих протоков является очень редкой причиной бесплодия и должна быть исследована, когда анализ спермы показывает постоянное снижение объема эякуляции.
В данном клиническом случае у пациента отмечаются боли в области гениталий слабо-средней интенсивности, усиливающиеся при эякуляции. К двум годам он безуспешно пытался завести детей. При первом медицинском осмотре пациенту показали недавний анализ спермы, который выявил азооспермию и гипоспермию. При физикальном обследовании была замечена гиперемия придатка яичка и семявыносящего протока с нормальным объемом яичка. Был запрошен второй анализ спермы, который показал низкий уровень фруктозы и нормальный уровень гормонов. Изменения первого анализа продолжались. Было сделано трансректальное УЗИ, которое выявило вздутие семенных пузырьков и кисту в центральной области предстательной железы. Диагноз обструкции семявыбрасывающих протоков был подтвержден двусторонней вазографией. Больному была выполнена трансуретральная резекция передней стенки кисты предстательной железы.
Изменения первого анализа продолжались. Было сделано трансректальное УЗИ, которое выявило вздутие семенных пузырьков и кисту в центральной области предстательной железы. Диагноз обструкции семявыбрасывающих протоков был подтвержден двусторонней вазографией. Больному была выполнена трансуретральная резекция передней стенки кисты предстательной железы.
Ключевые слова
Азооспермия; Врожденная непроходимость семявыбрасывающих протоков; киста предстательной железы
ВВЕДЕНИЕ
Бесплодие в отношениях затрагивает 15% всех пар, из них 40% — женские причины, 40% — мужские причины, а оставшаяся часть — обе половые причины [1]. Обструкция семявыбрасывающего протока является необычной причиной бесплодия, присутствуя только в 5% случаев азооспермии [2].
Непроходимость семявыбрасывающего канала (EDO) можно разделить на врожденную и приобретенную причины. Приобретенные причины являются вторичными по отношению к травмам, инфекциям или воспалительным состояниям. Камни из-за инфекций также могут вызывать обструкцию. При врожденной этиологии мы имеем врожденную атрезию или стеноз семявыбрасывающего протока и кисту с источником в мюллеровых или вольфовых протоках [3].
Камни из-за инфекций также могут вызывать обструкцию. При врожденной этиологии мы имеем врожденную атрезию или стеноз семявыбрасывающего протока и кисту с источником в мюллеровых или вольфовых протоках [3].
Мы сообщаем о случае молодого человека, обратившегося в урологическое отделение с жалобами на первичное бесплодие пары, снижение объема эякуляции и боли в области половых органов. После медицинского исследования диагноз ЭДО подтвердился.
Клинический случай
Пациентка М.А.С., 25 лет, обратилась в урологическое отделение для оценки первичного бесплодия пары продолжительностью 24 месяца. Жалуется на постоянный дискомфорт в обоих яичках, похожий на тупую боль. Приносит анализ спермы, который выявляет: Кислый рН, азооспермию и объем эякулятора 0,5мл. При физикальном осмотре была отмечена двусторонняя гиперемия придатка яичка и семявыносящего протока. Объем каждого яичка составлял 20 мл. Через 4 недели анализ спермы был повторен и показал те же изменения, но теперь с низким уровнем фруктозы. Пациенту потребовалось трансректальное ультразвуковое исследование (ТРУЗИ) предстательной железы, которое выявило растяжение семенных пузырьков (рис. 1) и кисту в центральной области предстательной железы диаметром 1,8 см, совместимую с кистой из-за оставшейся части мюллеров проток (рис. 2).
Пациенту потребовалось трансректальное ультразвуковое исследование (ТРУЗИ) предстательной железы, которое выявило растяжение семенных пузырьков (рис. 1) и кисту в центральной области предстательной железы диаметром 1,8 см, совместимую с кистой из-за оставшейся части мюллеров проток (рис. 2).
Рисунок 1: Трансректальное УЗИ предстательной железы с вздутием семенных пузырьков.
Рисунок 2: Трансректальное УЗИ предстательной железы показывает кисту в центральной области предстательной железы диаметром 1,8 см, совместимую с кистой из-за оставшейся части мюллерова протока.
Поставлен диагноз ЭДО. Больного доставили в хирургический центр, под спинальной анестезией сделали пункционную вазографию с введением йода и контраста, импрегнированного метиленовым синим. Обследование показывает, что контраст отложился внутри кисты предстательной железы (рис. 3).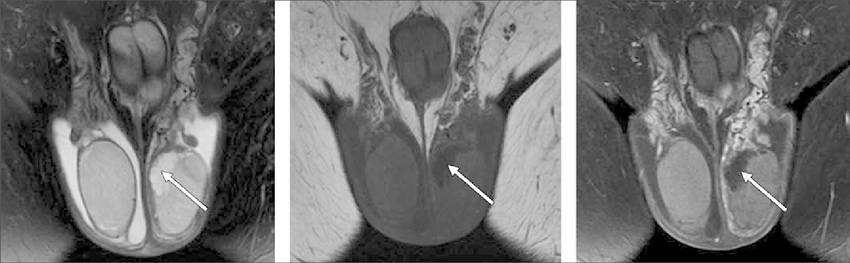 В этом же акте больному произведена трансуретральная резекция крыши кисты предстательной железы, локализованной под шейкой мочевого пузыря, с выявлением подтекания контраста метиленового синего. После этого пациент потерял контроль.
В этом же акте больному произведена трансуретральная резекция крыши кисты предстательной железы, локализованной под шейкой мочевого пузыря, с выявлением подтекания контраста метиленового синего. После этого пациент потерял контроль.
Рисунок 3: Вазография с кистой предстательной железы и семенными пузырьками, заполненными йодсодержащим контрастом.
ОБСУЖДЕНИЕ
EDO — известная, но редкая причина мужского бесплодия. Распространенность этой патологии в популяции еще точно не определена, но, по оценкам, отвечает на 5% причин азооспермии [4,5].
В эмбриологии семявыносящий проток развивается из системы вольфовых протоков. Они имеют длину 1-2 см и входят в предстательную железу косо и кзади от основания, а затем направляются медиально и кпереди через железистую ткань предстательной железы, в конечном итоге открываясь в предстательной уретре в семенном канатике в виде щелевидных отверстий [1,3]. ].
].
Симптомы могут различаться, включая бессимптомное течение. Помимо бесплодия, связаны снижение силы эякуляции (чаще), боль во время или после эякуляции, боль в промежности или яичках, связанная с эякуляцией, наличие в анамнезе симптомов, указывающих на простатит или эпидидимит, боли в пояснице, дизурия, обструкция мочевыводящих путей и гематоспермия. У пациентов с частичной обструкцией симптомы обычно менее выражены. Однако ни один симптом не может поставить диагноз ЭДО [3,6].
При медицинском осмотре бесплодных мужчин проводится сбор анамнеза с последующим полным физикальным обследованием. При осмотре половых органов необходимо оценить объем яичек, наличие протоков семявыносящего протока и придатка яичка. При подозрении на эту патологию при пальцевом ректальном исследовании исследователь может дотронуться до семенных пузырьков и заметить кисту предстательной железы [7].
Анализ спермы является стандартным обследованием для оценки бесплодия мужчин. Этот экзамен анализирует pH, объем эякуляции и концентрацию, подвижность и морфологию сперматозоидов [6].
При ЭДО наблюдают уменьшение объема эякулятора (<1,5 мл), азооспермию или олигоспермию, кислый рН и отсутствие фруктозы [2]. Уровни фолликулостимулирующего гормона (ФСГ) и общего тестостерона в норме 4.
При подозрении на ЭДО ТРУЗИ может выявить признаки воспаления или кистозные структуры внутри или перипростатически, которые лучше визуализируются при КТ или МРТ [7]. ,8]. Вазография считалась золотым стандартом диагностики ЭДО, но из-за инвазивности и повышенного риска осложнений ультразвуковое исследование теперь является стандартным исследованием [4,5]. Эхографическими находками у больных с ЭДО являются кисты в центральной линии предстательной железы и растяжение семенных пузырьков или эякуляторных протоков [5].
Стандартным лечением ЭДО является хирургическая трансуретральная резекция. Подход заключается в поверхностной резекции по средней линии семенного канатика с улучшением симптомов и снижением числа беременностей, которое может достигать 29% [3].
Ранее опубликованные данные показали улучшение показателей эякулята в 50-65% случаев и спонтанную беременность в 20-30% случаев после хирургического лечения [9]. Пациенты также отмечают улучшение сексуального удовлетворения за счет увеличения объема эякуляции [6].
Пациенты также отмечают улучшение сексуального удовлетворения за счет увеличения объема эякуляции [6].
В данном случае киста предстательной железы локализовалась по средней линии предстательной железы и проксимальнее семенного канатика, под шейкой мочевого пузыря. Это расположение и киста, заполненная контрастом, показывающая сообщение между семявыбрасывающими протоками, позволяют предположить вольфову кисту [5,10]. Больному выполнена трансуретральная резекция стенки кисты с защитой шейки мочевого пузыря.
Первое хирургическое описание для лечения этой патологии было сделано в 1973 году Фарли и Барнсом и до сих пор остается золотым стандартом. Он заключается в трансуретральной резекции стенки кисты с помощью ремня, прикрепленного к электрическому скальпелю [5,6,8,10].
Послеоперационные осложнения возникают примерно у 13-26% пациентов. В ближайшем послеоперационном периоде могут возникать эпидидимит и макрогематурия, что требует катетеризации мочевого пузыря. На более поздних стадиях могут наблюдаться изменение консистенции сперматозоидов, азооспермия и рефлюкс мочи внутрь предстательной железы [5,10].
ЗАКЛЮЧЕНИЕ
Непроходимость семявыбрасывающего канала является редкой патологией, но ее следует подозревать, когда объем эякулятора уменьшается, исключая другие патологии. Будучи хирургически корригируемой этиологией мужского бесплодия, диагноз чрезвычайно актуален, возвращая паре возможность наступления спонтанной беременности.