Сторінку не знайдено | PfizerPro Ukraine
{* message_confirmTraditionalInformation *} {* message_alreadyHaveAccount *}
{* #registrationForm *}
{* givenName *}
{* secondLastName *}
{* familyName *}
{* email *}
{* primaryAddress_workplace *}
{* mailingAddress_streetName1 *}
{* mailingAddress_administrativeArea *}
{* mailingAddress_municipality *}
{* designation_name *}
{* designation_specialty *}
{* designation_specialty_json *}
{* phoneNumber_mobile *}
{* gender *}
{* birthday *}
{* traditionalRegistration_password *}
{* traditionalRegistration_passwordConfirm *}
{* acknowledgement_professional *}
{* acknowledgement_terms *}
{* hidden_programType *}
{* hidden_campaign *}
{* hidden_siteId *}
{* hidden_preferredLanguage *}
{* hidden_residencyCountry *}
Натиснувши на кнопку «Підтверджую» нижче, ви погоджуєтеся з (1) можливістю обробки Ваших особистих даних компанією Pfizer, у тому числі передачу цієї інформації міжнародними каналами, відповідно до Політики конфіденційності Pfizer; (2)Політики Pfizer Cookie та Умов використання сайту компанії Pfizer.
Pfizer хотіли б розмістити cookies на вашому комп’ютері, щоб налаштувати наші пропозиції до вас через даний сайт, щоб зробити інформацію більш доступною для вас, і зробити цей сайт більш легким для подальшого користування. Щоб дізнатися більше про cookies, дивіться Політику Pfizer Cookie та Політику конфіденційності Pfizer.
{* /registrationForm *}
{*#postLoginAcceptanceForm*}
{* message_legalText *}
{*/postLoginAcceptanceForm*}
Симптомы и причины гиперпролактинемии | Лечение гиперпролактинемии в Самаре
Гиперпролактинемия это повышение концентрации гормона пролактина в крови.
Пролактин наряду с лютеинизирующим (ЛГ) и фолликулостимулирующим (ФСГ) гормонами вырабатываются в эндокринной железе гипофиза.
Пролактин иногда называют еще «молочным гормоном», т. к. он стимулирует образование молока у женщин после родов. В меньших количествах этот гормон образуется в организме мужчин.
Пролактин, наряду с ЛГ и ФСГ регулируют половую жизнь и размножение. У женщин они стимулируют образование женских половых гормонов — эстрогенов и созревание яйцеклетки, а также регулируют менструальный цикл.
У мужчин эти гормоны стимулируют выработку мужского полового гормона — тестостерона, а также подвижность сперматозоидов.
Какие причины приводят к гиперпролактинемии?
Выделяют физиологическую и патологическую гиперпролактинемию.
- Действие физиологических факторов не связанно ни с какими заболеваниями и встречается у здоровых женщин. Так, уровень пролактина повышается во время сна, кормления грудью, стресса, усиленной физической нагрузки, при половом акте, при беременности и в послеродовом периоде.
- Патологическая гиперпролактинемия может быть органической и функциональной.
- Органическая вызывается опухолями гипофиза (микро- и макропролактиномами).
 Это доброкачественное образовоние, вырабатывающее пролактин. Аденомы растут очень медленно или не растут вообще. Что именно вызывает ее образование, пока еще до конца не ясно. Пролактиномы бывают различных размеров, но подавляющее большинство имеет диаметр менее 10 мм и называется микропролактиномами. Гораздо реже встречаются пролактиномы размером 10 мм и более, которые называются макропролактиномами. Симптомы пролактиномы зависят как от пола пациента, так и от размера опухоли.
Это доброкачественное образовоние, вырабатывающее пролактин. Аденомы растут очень медленно или не растут вообще. Что именно вызывает ее образование, пока еще до конца не ясно. Пролактиномы бывают различных размеров, но подавляющее большинство имеет диаметр менее 10 мм и называется микропролактиномами. Гораздо реже встречаются пролактиномы размером 10 мм и более, которые называются макропролактиномами. Симптомы пролактиномы зависят как от пола пациента, так и от размера опухоли. - Функциональная гиперпролактинемия связана с различными заболеваниями: недостаточность функции щитовидной железы — гипотиреоз («Заболевания щитовидной железы и бесплодие»), хроническая почечная недостаточность, цирроз печени, синдром поликистозных яичников и др.
Гиперпролактинемия может возникать после операций и травм в области грудной клетки, частых выскабливаний полости матки.
Уровень пролактина может повышаться при приеме некоторых лекарственных препаратов в больших дозах: нейролептиков, антидепрессантов, гипотензивных средств, простагландинов, эстрогенов и пероральных контрацептивах.
Следует отметить, что довольно часто повышенный уровень пролактина встречается и при отсутствии видимой причины. Это так называемая идиопатическая форма гиперпролактинемии. Ее причина кроется в повышенной функции клеток гипофиза, количество которых при этом остается нормальным или увеличивается крайне незначительно.
Как проявляется гиперпролактинемия?
Повышение уровня пролактина в крови может проявляться по-разному.
У женщин наблюдается:
- недостаточность II фазы менструального цикла;
- задержки месячных или полное их отсутствие;
- нарушение овуляции;
- выделение молозива или молока из молочных желез (галакторея).
В связи с нарушением менструального цикла у женщин часто развивается бесплодие («Причины женского бесплодия»).
В мужском организме избыток пролактина приводит к уменьшению уровня тестостерона в крови, в результате чего снижается интерес к половой жизни (либидо), развивается импотенция и бесплодие («Мужское бесплодие»).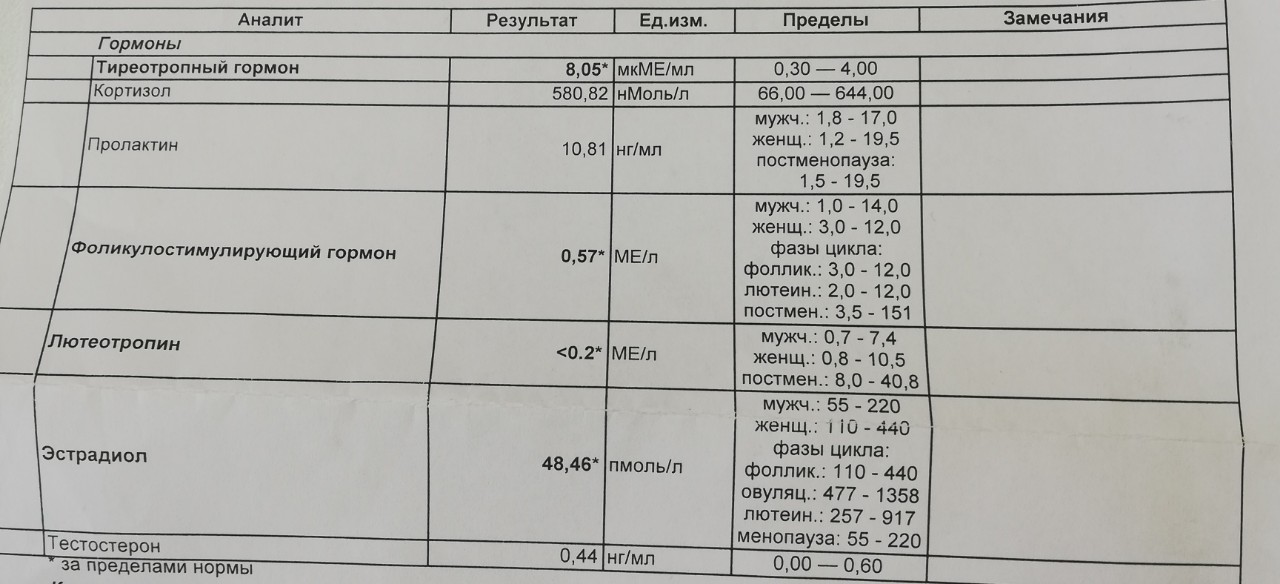
Как ставится диагноз гиперпролактинемии?
Ведущим методом в обследовании больных с гиперпролактинемией принадлежит гормональному обследованию — определению пролактина в крови. Забор крови производится из вены, в утренние часы, между 5-м и 8-м днями менструального цикла.
Как правило, при повышенном уровне гормона необходимы повторные определения (не менее 3-х). Это связано с возможностью временного повышения уровня пролактина, которое не говорит о наличии какого-либо заболевания.
Для диагностики органической гиперпролактинемии применяют обследование области гипофиза с помощью краниографии (рентгеновский снимок черепа в 2-х проекциях), компьютерной (КТ) и магнитно-резонансной томографии (МРТ).
Последние 2 метода обладают значительно большей точностью и информативностью.
Лечение гиперпролактинемии
Наиболее распространенным лекарственным средством для лечения гиперпролактинемии является бромокриптин и каберголин. Все эти препараты способствуют уменьшению выделения пролактина опухолью, уровень которого в крови часто снижается до нормы уже через несколько недель после начала лечения.
Все эти препараты способствуют уменьшению выделения пролактина опухолью, уровень которого в крови часто снижается до нормы уже через несколько недель после начала лечения.
У женщин по мере нормализации пролактина восстанавливаются менструальный цикл и способность к зачатию. Беременность, кстати, может наступить достаточно быстро, поэтому, если Вы не планируете в данное время рождение ребенка, Вам следует обсудить с лечащим врачом наиболее подходящий способ контрацепции.
У мужчин вместе со снижением уровня пролактина возрастает уровень тестостерона, что нормализует качество половой жизни.
На фоне приема парлодела почти все пролактиномы уменьшаются в размерах. Если у Вас очень большая опухоль, может потребоваться проведение нескольких томографических снимков в динамике для оценки изменений размеров пролактиномы на фоне лечения.
В связи с эффективностью медикаментозного лечения при пролактиномах редко прибегают к операциям и лучевой терапии. Лишь небольшой части больных с макропролактиномами, у которых размер опухоли не уменьшается на фоне медикаментозного лечения, может понадобиться операция или лучевая терапия.
Лишь небольшой части больных с макропролактиномами, у которых размер опухоли не уменьшается на фоне медикаментозного лечения, может понадобиться операция или лучевая терапия.
В Диагностической Лаборатории Вы можете пройти обследование для определения концентрации гормонов в крови.
При повышении уровня пролактина, а так же при бесплодии Вы можете проконсультироваться у врача акушера-гинеколога (репродуктолога).
Влияние пролактина на эндокринное здоровье и зачатие — Reprolife
Пролактин – гормон, который влияет на репродуктивную функцию, лактацию, на общее состояние женщины, уровень обменных процессов, состояние здоровья молочных желез, работу мозга и даже остроту зрения.
Пролактин – гормон, который влияет на репродуктивную функцию, лактацию, общее состояние женщины, уровень обменных процессов (метаболизм), состояние здоровья молочных желез, работу мозга и даже остроту зрения.
В норме уровень пролактина для женщин, не находящихся в состоянии беременности или лактации, соответствуют 4,79-23,3 нг/мл. Во время беременности, особенно в третьем триместре, уровень пролактина значительно повышается и может достигать даже 470 нг/мл.
Во время беременности, особенно в третьем триместре, уровень пролактина значительно повышается и может достигать даже 470 нг/мл.
После родов и в первые месяцы лактации уровень пролактина в организме женщины снижается, но по-прежнему может оставаться высоким довольно длительное время после родов. Состояние повышенного уровня пролактина в крови называется гиперпролактинемией.
Пролактин вырабатывается в гипофизе – отделе головного мозга, а также выделяется в небольших количествах плацентой, яичниками и эндометрием.
Влияние пролактина на органы репродуктивной системы
Влияние пролактина на органы репродуктивной системы проявляется практически на всех уровнях регуляции. Еще в период полового созревания, пролактин обеспечивает процессы роста и структурного развития молочной железы. В яичниках, благодаря пролактину, происходит синхронизация процессов созревания фолликулов и овуляции.
Таким образом, недооценивать значение пролактина в регуляции репродуктивной системы невозможно. Однако основная роль этого уникального гормона – стимуляция синтеза молока железистой тканью молочных желез, проявляется после родов, когда имеется физиологическое повышение уровня пролактина в крови. Именно поэтому во время грудного вскармливания снижается вероятность зачатия и достаточно редко происходит менструальный цикл.
Однако основная роль этого уникального гормона – стимуляция синтеза молока железистой тканью молочных желез, проявляется после родов, когда имеется физиологическое повышение уровня пролактина в крови. Именно поэтому во время грудного вскармливания снижается вероятность зачатия и достаточно редко происходит менструальный цикл.
Что происходит при повышении уровня пролактина?
Повышенный уровень гормона пролактина блокирует выработку гормона прогестерона, чем негативно влияет на зачатие и ранний период вынашивания беременности.
Вот почему при нарушении регулярности менструального цикла – следует обязательно определить уровень пролактина. А при сниженном уровне эстрогенов в матке происходит угнетение толщины эндометрия. Так что даже если происходит овуляция и яйцеклетка встречается со сперматозоидом, эмбрион не может «прикрепиться» к тонкому эндометрию.
Происходит четкая зависимость между работой щитовидной железы и уровнем пролактина. При гипотиреозе (сниженной функции щитовидной железы) – уровень пролактина часто повышается.
Повышение уровня пролактина в женском организме приводит к:
- выраженному увеличению риска развития мастопатии;
- формированию кист молочных желез.
Пролактин так же влияет на скорость обменных процессов – при его повышении метаболизм замедлен, идет к тенденция к увеличению уровня тестостерона и инсулина в крови у женщины, что может влиять на состояние кожи – появление высыпаний, повышению аппетита – тягу к углеводам, и склонности к набору веса.
Повышение уровня этого гормона так же может влиять на появление головных болей, снижение остроты зрения, снижение усвояемости кальция – соответственно снижение косной плотности, что в превую очередь отоброжается на состоянии зубов.
Факторы влияющие на повышение уровня пролактина
Пролактин очень чувствителен к эмоциям, поэтому спровоцировать повышение его уровня в крови могут стрессы и другие эмоциональные всплески. Кроме того, уровень пролактина может подняться из-за:
- физических нагрузок, интимной жизни накануне сдачи анализа;
- приёма гормональных контрацептивов, психотропных, снотворных, антигистаминных (противоаллергических) препаратов, гипотензивных (верапамил) препаратов, анестетиков и некоторых других лекарств;
- травм.

Даже недосыпание способно повысить уровень пролактина.
Поэтому перед исследованием уровня пролактина, мы рекомендуем соблюдать правила подготовки:
- не применять лекарственные препараты, влияющие на уровень пролактина за три дня до сдачи анализа, если это возможно;
- избежать стрессовых ситуаций, исключить физическую нагрузку, не посещать фитнес накануне вечером и утром.
- не иметь полового контакта прошедшей ночью или утром;
- не голодать накануне, но прийти натощак;
- не пальпировать себе грудь, не посещать маммолога перед взятием крови на анализ;
- не курить утром.
При получении повышенного значения пролактина, следует обратиться к квалифицированному специалисту.
причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Состояние, характеризующееся повышенным содержанием гормона пролактина в крови, проявляется у женщин нарушением менструальной функции, выделением молозива при надавливании на соски, у мужчин – нарушением репродуктивной функции, импотенцией, бесплодием.
Это состояние, когда длительное время повышен уровень гормона пролактина. Он вырабатывается отделом мозга гипофизом, влияет на рост молочных желез, выработку молока и работу репродуктивной системы. Чаще появляются признаки гиперпролактинемии у женщин в возрасте от 25 до 40 лет, но такой диагноз (в редких случаях) может быть поставлен и мужчинам. Диагностику и лечение гиперпролактинемии проводит эндокринолог, гинеколог-эндокринолог.
Симптомы гиперпролактинемии у женщин
В норме выработка трех гормонов (пролактина, эстрогена и дофамина) взаимосвязаны. Количество пролактина колеблется – повышается ночью и утром, во второй половине менструального цикла. Говорить о сбое можно при длительном увеличении содержания гормона в крови и проявлении внешних признаков гиперпролактинемии.
Заподозрить патологию можно по:
- проблемам с менструальным циклом – нерегулярные, редкие месячные или их полное отсутствие;
- бесплодию на фоне отсутствия овуляций;
- аноргазмии, снижении полового влечения;
- лактореи – аномальной выработке молочными железами молозива или молока;
- гипермастии – увеличении груди;
- гирсутизму – избыточному оволосению;
- сбоям метаболизма – ожирению, остеопорозу;
К симптомам гиперпролактинемии могут относиться и психоэмоциональные расстройства – нарушения сна, постоянная усталость, беспричинные перемены настроения. Это происходит из-за того, что пролактин уменьшает действие дофамина на организм.
Это происходит из-за того, что пролактин уменьшает действие дофамина на организм.
Причины
Чтобы понять, как лечат гиперпролактинемию, стоит знать причины гормонального сбоя. Основные:
- фармакологические – прием гормональных контрацептивов, нейролептиков, антигистаминных, противосудорожных, противорвотных препаратов, антидепрессантов;
- патологические – опухолевые образования в гипофизе, дисфункция щитовидной железы, поликистоз яичников, почечная недостаточность, цирроз печени, заболевания коры надпочечников и ряд других патологий;
- функциональные – при больших физических нагрузках, высоком потреблении белка.
Как лечить гиперпролактинемию у женщин
Уровень гормона гипофиза определяется по анализу крови из вены. Его сдают трижды в разные дни, потому что есть суточные колебания уровня этого гормона. Забор крови делают в первой половине менструального цикла, натощак, как минимум спустя час после сна.
Для лечения гиперпролактинемии важно не только установить превышение норм пролактина, а и причины. Для поиска заболеваний, которые могут влиять на выработку гормона, проводят:
Для поиска заболеваний, которые могут влиять на выработку гормона, проводят:
- анализы крови и мочи для исследования уровней других гормонов;
- рентгенография или МРТ гипофиза и гипоталамуса;
- УЗИ матки и придатков.
Терапия направлена на нормализацию содержания гормона и восстановление у женщин менструального цикла. Для помощи пациенту применяется антагонисты дофамина – препараты, которые снижают производство пролактина. Также способ лечения выбирается в зависимости от причин. Так, если сбой вызван приемом медикаментов, их отменяют или заменяют другими. При заболеваниях внутренних органов (почек, печени) основная терапия направлена на них. Лечение опухолевых образований в головном мозге проводят медикаментозными и хирургическими методами.
Во многих случаях лечение гиперпролактинемии у женщин – комплексный процесс, в котором участвуют врачи нескольких специализаций. Уменьшить клинические проявления возможно, а полное выздоровление – зависит от устранения причин патологии.
дисфункция яичников, нарушения менструального цикла
Описание
Комплекс тестов, помогающих в выявлении гормональных причин дисфункции репродуктивной системы у женщин (нарушения цикла, бесплодие).
Подготовка
Утром натощак. Дату проведения исследования уточнять у лечащего врача (обычно, на 6 — 7 день менструального цикла). Накануне исключить чрезмерные физические нагрузки, приём алкоголя, эмоциональные стрессы.
Содержание
В данный профиль входят следующие анализы:
Кортизол (Гидрокортизон)
Стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.
Регулятор углеводного, белкового и жирового обмена. Кортизол вырабатывается пучковой зоной коры надпочечников под контролем АКТГ. В крови 75% кортизола связаны с кортикостероид-связывающим глобулином (транскортином), который синтезируется печенью. Еще 10% слабо связаны с альбумином. Кортизол метаболизируется в печени, период полураспада гормона составляет 80-110 минут, он фильтруется в почечных клубочках и удаляется с мочой.
Этот гормон играет ключевую роль в защитных реакциях организма на стресс. Он обладает катаболическим действием. Повышает концентрацию глюкозы в крови за счёт увеличения её синтеза и снижения утилизации на периферии (антагонист инсулина). Уменьшает образование и увеличивает расщепление жиров, способствуя гиперлипидемии и гиперхолестеринемии. Кортизол обладает небольшой минералокортикоидной активностью, но при избыточном его образовании наблюдается задержка натрия в организме, отёки и гипокалиемия; формируется отрицательный баланс кальция. Кортизол потенцирует сосудосуживающее действие других гормонов, увеличивает диурез. Кортизол оказывает противовоспалительное действие и уменьшает гиперчувствительность организма к различным агентам, супрессивно действуя на клеточный и гуморальный иммунитет. Кортизол стабилизирует мембраны лизосом. Способствует уменьшению количества зозинофилов и лимфоцитов в крови при одновременном увеличении нейтрофилов, эритроцитов и тромбоцитов.
Характерен суточный ритм секреции: максимум в утренние часы (6-8 часов), минимум — в вечерние (20 — 21 час). Секреция кортизола мало меняется с возрастом. При беременности наблюдается прогрессивный рост концентрации, связанный с повышением содержания транскортина: в поздние сроки беременности отмечают 2-5-кратное повышение. Может нарушаться суточный ритм выделения этого гормона. В случае частичного или полного блока в синтезе кортизола происходит повышение концентрации АКТГ и совокупной концентрации кортикоидов.
Секреция кортизола мало меняется с возрастом. При беременности наблюдается прогрессивный рост концентрации, связанный с повышением содержания транскортина: в поздние сроки беременности отмечают 2-5-кратное повышение. Может нарушаться суточный ритм выделения этого гормона. В случае частичного или полного блока в синтезе кортизола происходит повышение концентрации АКТГ и совокупной концентрации кортикоидов.
Пределы определения: 27,6 нмоль/л-6599,6 нмоль/л.
Тиреотропный гормон (ТТГ, тиротропин)
Гликопротеидный гормон, стимулирующий образование и секрецию гормонов щитовидной железы.
Вырабатывается базофилами передней доли гипофиза под контролем тиреотропного гипоталамического рилизинг-фактора, а также соматостатина, биогенных аминов и тиреоидных гормонов. Усиливает васкуляризацию щитовидной железы. Увеличивает поступление йода из плазмы крови в клетки щитовидной железы, стимулирует синтез тиреоглобулина и выщепление из него Т3 и Т4, а также прямо стимулирует синтез указанных гормонов. Усиливает липолиз.
Усиливает липолиз.
Между концентрациями свободного Т4 и ТТГ в крови существует обратная логарифмическая зависимость.
Для ТТГ характерны суточные колебания секреции: наивысших величин ТТГ крови достигает к 2 — 4 часам ночи, высокий уровень в крови определяется также в 6 — 8 часов утра, минимальные значения ТТГ приходятся на 17 — 18 часов вечера. Нормальный ритм секреции нарушается при бодрствовании ночью. Во время беременности концентрация гормона повышается. С возрастом концентрация ТТГ незначительно повышается, уменьшается количество выбросов гормона в ночное время.
Пределы определения: 0,0025 мЕд/л-100 мЕд/л.
Фолликулостимулирующий гормон (ФСГ)
Гликопротеидный гонадотропный гормон гипофиза. Стимулятор развития семенных канальцев и сперматогенеза у мужчин и фолликулов у женщин.
Синтезируется базофильными клетками передней доли гипофиза под контролем гонадолиберина, половых гормонов и ингибина. ФСГ выбрасывается в кровь импульсами с интервалом в 1 — 4 часа. Концентрация гормона во время выброса в 1,5 — 2,5 раза превышает средний уровень; выброс длится около 15 минут. Наблюдаются сезонные колебания концентрации гормона в крови: летом уровень ФСГ у мужчин выше, чем в другие времена года.
Концентрация гормона во время выброса в 1,5 — 2,5 раза превышает средний уровень; выброс длится около 15 минут. Наблюдаются сезонные колебания концентрации гормона в крови: летом уровень ФСГ у мужчин выше, чем в другие времена года.
У женщин ФСГ стимулирует образование фолликулов. Достижение критического уровня ФСГ приводит к овуляции. У мужчин в пубертатном периоде ФСГ запускает сперматогенез, и затем участвует в его поддержании. ФСГ является основным стимулятором роста семявыносящих канальцев. ФСГ увеличивает концентрацию тестостерона в плазме, обеспечивая тем самым процесс созревания сперматозоидов.
Важно соотношение ЛГ/ФСГ. В норме до менархе оно равно 1; через год после менархе — от 1 до 1,5; в периоде от двух лет после наступления менархе и до менопаузы — от 1,5 до 2.
Пределы определения: 0,05 мЕд/мл-750 мЕд/мл.
В связи с пульсирующим характером выделения ФСГ и ЛГ, при состояниях, приводящих к понижению уровня этих гормонов, может быть полезным исследование трех последовательных проб крови, через 30 минут каждую. При состояниях, связанных с повышенным уровнем ФСГ (как, например, при нарушениях функций половых желёз во время менопаузы), взятие одной пробы является адекватным.
При состояниях, связанных с повышенным уровнем ФСГ (как, например, при нарушениях функций половых желёз во время менопаузы), взятие одной пробы является адекватным.
Лютеинизирующий гормон (ЛГ)
Гликопротеидный гонадотропный гормон. Синтезируется базофильными клетками передней доли гипофиза под влиянием рилизинг-факторов гипоталамуса.
У женщин стимулирует синтез эстрогенов; регулирует секрецию прогестерона и формирование жёлтого тела. Достижение критического уровня ЛГ приводит к овуляции и стимулирует синтез прогестерона в жёлтом теле. У мужчин, стимулируя образование глобулина, связывающего половые гормоны (ГСПГ), повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в плазме крови, что способствует созреванию сперматозоидов. В свою очередь тестостерон повторно сдерживает выделение ЛГ. У мужчин уровень ЛГ увеличивается к 60 — 65 годам.
Выделение гормона носит пульсирующий характер и зависит у женщин от фазы овуляционного цикла. В пубертатном периоде уровень ЛГ повышается, приближаясь к значениям, характерным для взрослых. В менструальном цикле у женщин пик концентрации ЛГ приходится на овуляцию, после которой уровень гормона падает и держится всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Во время беременности концентрация снижается. В период постменопаузы происходит повышение концентрации ЛГ, как и ФСГ (фолликулостимулирующего гормона). У женщин концентрация ЛГ в крови максимальна в промежуток от 12 до 24 часов перед овуляцией и удерживается в течение всего дня, достигая концентрации в 10 раз большей по сравнению с неовуляционным периодом.
В пубертатном периоде уровень ЛГ повышается, приближаясь к значениям, характерным для взрослых. В менструальном цикле у женщин пик концентрации ЛГ приходится на овуляцию, после которой уровень гормона падает и держится всю лютеиновую фазу на более низких, чем в фолликулярной фазе, значениях. Во время беременности концентрация снижается. В период постменопаузы происходит повышение концентрации ЛГ, как и ФСГ (фолликулостимулирующего гормона). У женщин концентрация ЛГ в крови максимальна в промежуток от 12 до 24 часов перед овуляцией и удерживается в течение всего дня, достигая концентрации в 10 раз большей по сравнению с неовуляционным периодом.
Важно соотношение ЛГ/ФСГ. В норме до менархе оно равно 1; после года менархе — от 1 до 1,5; в периоде от двух лет после наступления менархе и до менопаузы — от 1,5 до 2.
Пределы определения: 0,09 мЕд/мл-1000 мЕд/мл.
Пролактин
Полипептидный гормон, стимулирующий пролиферацию молочной железы и секрецию молока.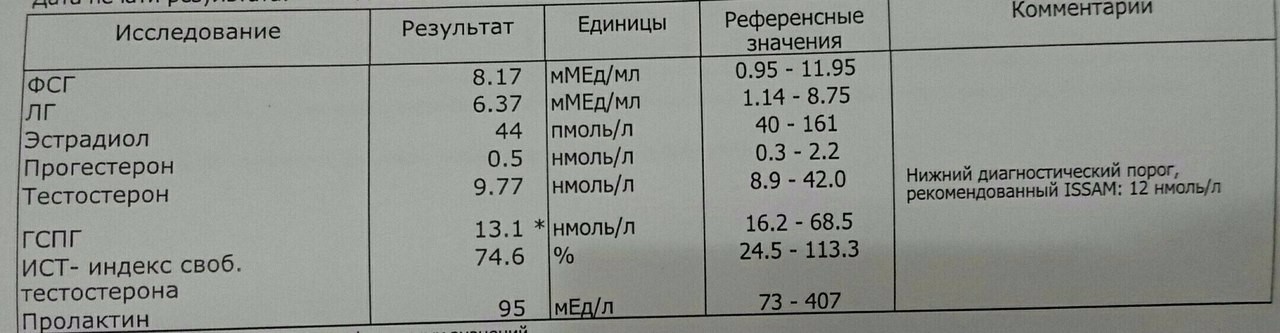
Пролактин вырабатывается в передней доле гипофиза, небольшое количество синтезируется периферическими тканями. При беременности вырабатывается также в эндометрии. Во время беременности пролактин поддерживает существование жёлтого тела и выработку прогестерона, стимулирует рост и развитие молочных желёз и образование молока. Это один из гормонов, способствующих формированию полового поведения. Пролактин регулирует водно-солевой обмен, задерживая выделение воды и натрия почками, стимулирует всасывание кальция. В целом пролактин активирует анаболические процессы в организме. Среди других эффектов можно отметить стимуляцию роста волос. Пролактин оказывает также модулирующее воздействие на иммунную систему.
Суточная секреция пролактина имеет пульсирующий характер. Во время сна его уровень растет. После пробуждения концентрация пролактина резко уменьшается, достигая минимума в поздние утренние часы. После полудня уровень гормона нарастает. В отсутствие стресса, суточные колебания уровня находятся в пределах нормальных значений. Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулиновую. С 8-й недели беременности уровень пролактина повышается, достигая пика к 20 — 25 неделе, затем снижается непосредственно перед родами и вновь увеличивается в период лактации.
Во время менструального цикла в лютеиновую фазу уровень пролактина выше, чем в фолликулиновую. С 8-й недели беременности уровень пролактина повышается, достигая пика к 20 — 25 неделе, затем снижается непосредственно перед родами и вновь увеличивается в период лактации.
Тест на присутствие макропролактина проводится в качестве дополнительного исследования к определению пролактина при выявлении повышенного уровня пролактина (по соответствующим рекомендациям — для всех пациентов с результатом пролактина > 700 мЕд/л). Пролактин может присутствовать в крови в разных молекулярных формах.
Макропролактин — это пролактин, связанный в иммунные комплексы с антителами, присутствующий в крови в варьирующих количествах. Он выводится из крови медленней, чем мономерный пролактин и может накапливаться в высокой концентрации. Эта форма пролактина обладает меньшей биоактивностью, пациенты с высоким содержанием макропролактина могут не иметь классических симптомов, характерных для повышения концентрации пролактина.
Результаты данного исследования следует учитывать при трактовке повышенных значений показателя пролактина, расхождении результатов исследования с общей клинической картиной, отсутствии воспроизводимости при проведении исследований в разных лабораториях. Обращаем внимание на то, что выполнение исследования на макропролактин не увеличивает стоимость определения пролактина. Выявление возможного значимого присутствия макропролактина в пробах гиперпролактинемических пациентов необходимо для исключения диагностических ошибок, необходимости назначения ненужных биохимических и рентгенологических исследований, а также предотвращения неадекватной лекарственной терапии или хирургического вмешательства.
Пределы определения: 12,6 мЕд/л-172200 мЕд/л.
Эстрадиол
Наиболее активный эстрогенный (женский) половой стероидный гормон.
У женщин вырабатывается в яичниках, в плаценте и в сетчатой зоне коры надпочечников под влиянием фолликулостимулирующего гормона (ФСГ), лютеинизирующего гормона (ЛГ) и пролактина. В небольших количествах эстрадиол образуется в ходе периферического преобразования тестостерона. У мужчин эстрадиол образуется в семенниках, в коре надпочечников, но большая часть — в периферических тканях за счёт преобразования тестостерона.
В небольших количествах эстрадиол образуется в ходе периферического преобразования тестостерона. У мужчин эстрадиол образуется в семенниках, в коре надпочечников, но большая часть — в периферических тканях за счёт преобразования тестостерона.
У женщин эстрадиол обеспечивает формирование половой системы по женскому типу, развитие женских вторичных половых признаков в пубертатном периоде, становление и регуляцию менструальной функции, развитие яйцеклетки, рост и развитие матки в течение беременности; отвечает за психофизиологические особенности полового поведения. Обеспечивает формирование подкожной жировой клетчатки по женскому типу. Снижая сопротивление сосудов матки, повышает в ней кровоток и стимулирует гиперплазию эндометрия. Овуляция наступает через 24 — 36 часов после возникновения надпорогового уровня эстрадиола. Необходимым условием осуществления эффектов эстрадиола является правильное соотношение с уровнем тестостерона. Эстрадиол обладает анаболическим действием, усиливает обмен костной ткани и ускоряет созревание костей скелета. Способствует задержке натрия и воды в организме. Снижает уровень холестерина и повышает свёртывающую активность крови. Эстрадиол влияет на выделение нейротрансмиттеров, способствуя повышению нервного напряжения, раздражительности.
Способствует задержке натрия и воды в организме. Снижает уровень холестерина и повышает свёртывающую активность крови. Эстрадиол влияет на выделение нейротрансмиттеров, способствуя повышению нервного напряжения, раздражительности.
Суточные колебания концентрации эстрадиола в сыворотке связаны с ритмом секреции ЛГ (лютеинизирующего гормона): максимум приходится на период с 15 до 18 часов, а минимум — между 24 и 2 ч. У мужчин уровень эстрадиола прогрессивно увеличивается, у мальчиков увеличение происходит в меньшей степени. У женщин детородного возраста уровень эстрадиола в сыворотке крови и плазме зависит от фазы менструального цикла. В начале цикла концентрация эстрадиола медленно возрастает. Наиболее высокий уровень эстрадиола отмечается в позднюю фолликулярную фазу. После овуляции уровень гормона снижается, возникает второй, меньший по амплитуде, подъём. Затем наступает спад концентрации гормона, продолжающийся до конца лютеиновой фазы. Во время беременности концентрация эстрадиола в сыворотке и плазме нарастает к моменту родов, а после родов она возвращается к норме на 4-й день. С возрастом у женщин наблюдается снижение концентрации эстрадиола. В постменопаузу концентрация эстрадиола снижается до уровня, наблюдаемого у мужчин.
С возрастом у женщин наблюдается снижение концентрации эстрадиола. В постменопаузу концентрация эстрадиола снижается до уровня, наблюдаемого у мужчин.
Пределы определения: 37.0 пмоль/л-40370 пмоль/л.
Дегидроэпиандростерон-сульфат (ДЭА-S04)
Андрогенный гормон надпочечников.
Вырабатывается в коре надпочечников. Уровень этого гормона является адекватным показателем андроген-синтетической активности надпочечников. Гормон обладает лишь слабым андрогенным действием, однако, в процессе его метаболизма в периферических тканях образуются тестостерон и дигидротестостерон. Не обнаруживает заметных суточных колебаний и имеет низкую скорость клиренса.
Во время беременности вырабатывается корой надпочечников матери и плода и служит предшественником для синтеза эстрогенов плаценты. Его уровень повышается к периоду полового созревания, а затем плавно снижается по мере выхода человека из репродуктивного возраста. Во время беременности уровень этого гормона также снижается.
Определение ДЭА-SO4 заменяет определение 17-КС в моче при оценке выработки надпочечниками андрогенов. В яичниках синтеза ДЭА-сульфата не происходит (поэтому тест применяется для определения источника гиперандрогенемии в организме женщины).
Пределы определения: 0,08-81,42 мкмоль/л..
Тестостерон
Стероидный андрогенный гормон, обуславливающий развитие вторичных половых признаков, половое созревание и нормальную половую функцию.
У мужчин основная часть синтезируется в яичке; меньшее количество — клетками сетчатого слоя коры надпочечников и при трансформации из предшественников в периферических тканях. У женщин тестостерон образуется в процессе периферической трансформации, а также при синтезе в клетках внутренней оболочки фолликула яичников и сетчатого слоя коры надпочечников.
Тестостерон оказывает анаболические эффекты на мышечную ткань, способствует созреванию костной ткани, стимулирует образование кожного сала железами кожи, участвует в регуляции синтеза липопротеидов печенью, модулирует синтез b-эндорфинов («гормонов радости»), инсулина. У мужчин обеспечивает формирование половой системы по мужскому типу, развитие мужских вторичных половых признаков в пубертатном периоде, активирует половое влечение, сперматогенез и потенцию, отвечает за психофизиологические особенности полового поведения. У женщин участвует в механизме регрессии фолликула в яичниках и в регуляции уровня гонадотропных гормонов гипофиза.
У мужчин обеспечивает формирование половой системы по мужскому типу, развитие мужских вторичных половых признаков в пубертатном периоде, активирует половое влечение, сперматогенез и потенцию, отвечает за психофизиологические особенности полового поведения. У женщин участвует в механизме регрессии фолликула в яичниках и в регуляции уровня гонадотропных гормонов гипофиза.
У мужчин уровень тестостерона повышается в пубертатном периоде и сохраняется на высоком уровне, в среднем, до 60 лет. Уровень гормона в плазме крови колеблется в течение суток. Максимум концентрации наблюдается в утренние часы, минимум — в вечерние. Осенью концентрация тестостерона повышается. У женщин максимальная концентрация тестостерона определяется в лютеиновой фазе и в период овуляции. У беременных женщин концентрация тестостерона нарастает к III триместру, превышая почти в 3 раза концентрацию у небеременных женщин. В период менопаузы концентрация тестостерона снижается.
Пределы определения: 0,15 нмоль/л-120 нмоль/л.
Глобулин, связывающий половые гормоны (ГСПГ)
Белок плазмы крови, участвующий в связывании и транспорте половых гормонов.
Имеется несколько синонимов названия этого белка: секс-стероид связывающий глобулин, андроген-связывающий глобулин, половой стероид-связывающий глобулин, sex hormone-binding globulin. Этот гликопротеин, синтезирующийся в печени; молекулярный вес его около 80000 — 100000 дальтон, молекула имеет 1 связывающий участок для стероидных гормонов. ГСПГ связывает тестостерон и 5-дигидротестостерон с высоким сродством и эстрадиол несколько слабее.
Тестостерон циркулирует преимущественно в виде связанного с ГСПГ, в меньшей степени с альбумином и кортизол-связывающим глобулином. Поскольку вариации содержания белков-переносчиков могут влиять на концентрацию тестостерона в циркуляции, содержание ГСПГ обычно определяют в дополнение к измерению общего тестостерона. Уровень синтеза ГСПГ в печени зависит от половых гормонов: эстрогены увеличивают, а андрогены снижают его продукцию. Поэтому содержание ГСПГ у женщин почти вдвое выше, чем у мужчин. При снижении продукции эстрадиола общее содержание гормона и концентрация свободного гормона в крови снижаются параллельно.
Поэтому содержание ГСПГ у женщин почти вдвое выше, чем у мужчин. При снижении продукции эстрадиола общее содержание гормона и концентрация свободного гормона в крови снижаются параллельно.
При снижении продукции андрогенов увеличение продукции ГСПГ обуславливает сохранение на постоянном уровне общего тестостерона, хотя концентрация свободного гормона снижается. Поэтому уровень общего тестостерона плазмы может быть парадоксально нормальным при ранних стадиях тестикулярных заболеваний. Сниженные уровни ГСПГ часто находят при гирсутизме, acne vulgaris и синдроме поликистозных яичников. При гирсутизме описывают снижение ГСПГ примерно у 30% обследованных женщин.
Уровень ГСПГ на поздних стадиях беременности или после введения эстрогенов может быть существенно увеличен. Введение андрогенов часто сочетается со сниженным уровнем ГСПГ. Индекс свободного тестостерона (Free androgen index, FAI), рассчитывающийся как отношение общего тестостерона к ГСПГ в %, коррелирует с содержанием биологически доступного свободного тестостерона и применяется в качестве полезного индикатора патологического статуса андрогенов.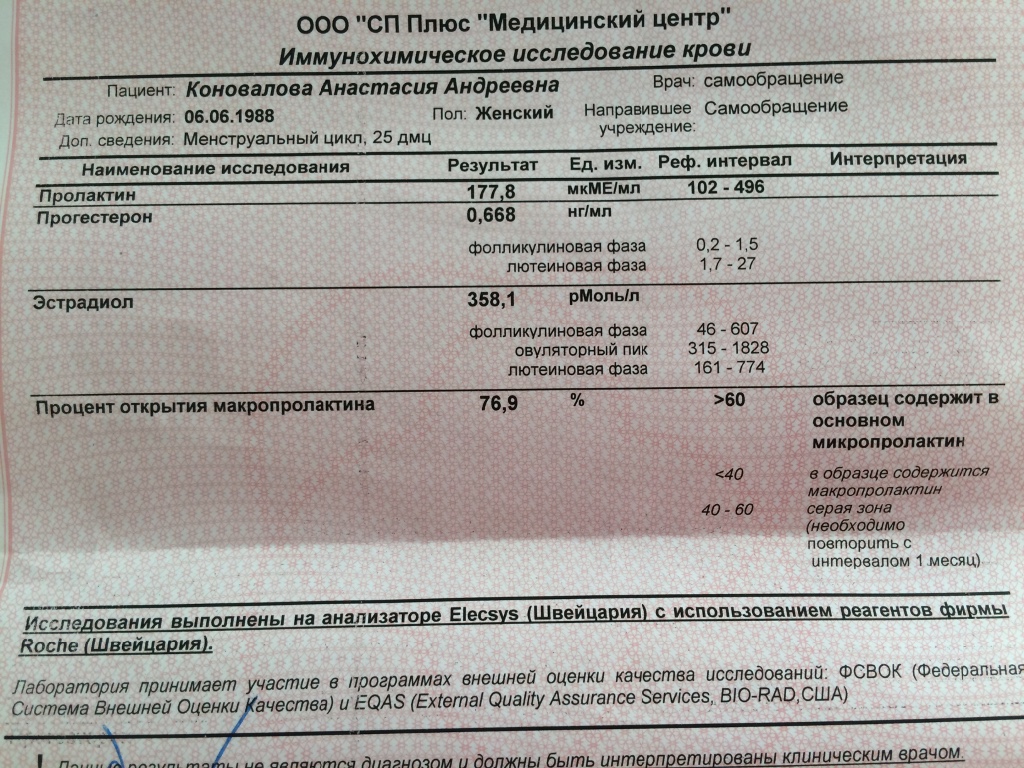
После 60 лет содержание ГСПГ растёт примерно на 1,2% в год, таким образом, с возрастом уровень биологически доступного тестостерона снижается в большей степени, чем уровень общего тестостерона.
17-ОН прогестерон (17-ОП)
17-ОН прогестерон — промежуточный продукт синтеза кортизола в надпочечниках.
17-ОН-прогестерон (17-гидроксипрогестерон) — стероид, продуцирующийся в надпочечниках, половых железах и плаценте, продукт метаболических превращений прогестерона и 17-гидроксипрегненолона. В надпочечниках 17-ОН-прогестерон (при участии 21-гидроксилазы и 11-b-гидроксилазы) далее превращается в кортизол. Как в надпочечниках, так и в яичниках 17-ОН-прогестерон может также превращаться (при действии 17-20-лиазы) в андростендион — предшественник тестостерона и эстрадиола.
Для 17-ОН-прогестерона характерны АКТГ-зависимые суточные колебания (аналогично кортизолу, максимальные значения выявляются утром, минимальные ночью). У женщин образование 17-ОН-прогестерона в яичниках колеблется в течение менструального цикла. За день до пика лютеинизирующего гормона (ЛГ) наблюдается значительный подъем 17-ОН-прогестерона, затем следует пик, который совпадает с пиком ЛГ в середине цикла, после этого наступает кратковременное понижение, сменяющееся подъёмом, коррелирующим с уровнем эстрадиола и прогестерона. Содержание 17-ОН-прогестерона увеличивается во время беременности. Уровни 17-ОН-прогестерона зависят от возраста: высокие значения наблюдаются в течение фетального периода и сразу после рождения (у недоношенных новорожденных концентрации 17-ОН-прогестерона относительно выше). В течение первой недели жизни уровни 17-ОН-прогестерона падают и остаются постоянно низкими в детстве, прогрессивно повышаются в период половой зрелости, достигая концентрации взрослых.
За день до пика лютеинизирующего гормона (ЛГ) наблюдается значительный подъем 17-ОН-прогестерона, затем следует пик, который совпадает с пиком ЛГ в середине цикла, после этого наступает кратковременное понижение, сменяющееся подъёмом, коррелирующим с уровнем эстрадиола и прогестерона. Содержание 17-ОН-прогестерона увеличивается во время беременности. Уровни 17-ОН-прогестерона зависят от возраста: высокие значения наблюдаются в течение фетального периода и сразу после рождения (у недоношенных новорожденных концентрации 17-ОН-прогестерона относительно выше). В течение первой недели жизни уровни 17-ОН-прогестерона падают и остаются постоянно низкими в детстве, прогрессивно повышаются в период половой зрелости, достигая концентрации взрослых.
Дефицит ферментов, участвующих в синтезе стероидов (в 90% случаев это дефицит 21-гидроксилазы), вызывает снижение уровня кортизола и альдостерона и накопление промежуточных продуктов, к которым относится 17-ОН-прогестерон. Снижение уровня кортизола по механизмам обратной связи вызывает усиленную продукцию АКТГ, что, в свою очередь вызывает усиление продукции молекул предшественников, а также андростендиона, поскольку ход синтеза смещается («шунтируется») в направлении этого, не блокированного пути метаболизма.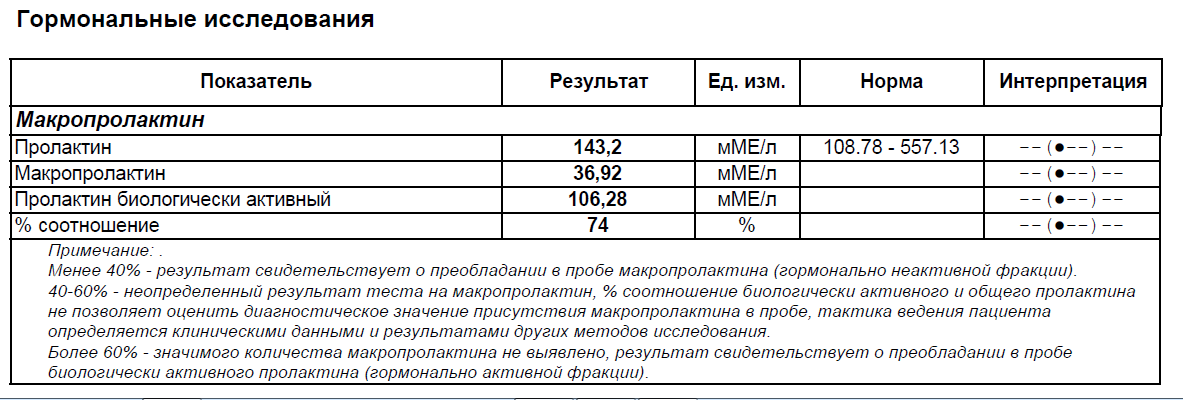 Андростендион в тканях превращается в активный андроген — тестостерон. Определение 17-ОН-прогестерона (базального и АКТГ-стимулированного уровня) преимущественно используется в диагностике различных форм дефицита 21-гидроксилазы и мониторинге пациентов с врождённой гиперплазией надпочечников (врождённый адреногенитальный синдром).
Андростендион в тканях превращается в активный андроген — тестостерон. Определение 17-ОН-прогестерона (базального и АКТГ-стимулированного уровня) преимущественно используется в диагностике различных форм дефицита 21-гидроксилазы и мониторинге пациентов с врождённой гиперплазией надпочечников (врождённый адреногенитальный синдром).
Врождённая гиперплазия надпочечников — генетически обусловленное, аутосомно-рецессивное заболевание, которое развивается в большинстве случаев вследствие дефицита 21-гидроксилазы, а также вследствие дефицита других ферментов, участвующих в синтезе стероидов. Дефицит ферментов может быть разной степени выраженности. При врождённой гиперплазии надпочечников в младенческом периоде развивается вирилизации вследствие повышения продукции андрогенов надпочечниками, нарушение синтеза альдостерона при этом может частично компенсироваться активацией регуляторных механизмов. В более тяжёлых случаях дефицит 21-гидроксилазы вызывает глубокое нарушение синтеза стероидов, уровень альдостерона снижен, потеря солей потенциально опасна для жизни. Частичный дефицит ферментов, наблюдающийся у взрослых, может также иметь наследственный характер, но он первоначально незначительный, не проявляющийся клинически («скрытый»). Дефект синтеза ферментов может прогрессировать с возрастом или под воздействием патологических факторов и вызывать функциональные и морфологические изменения в надпочечниках, сходные с врождённым синдромом. Это вызывает нарушения в половом развитии в препубертатном периоде, а также может быть причиной гирсутизма, нарушений цикла и бесплодия у женщин в постпубертате.
Частичный дефицит ферментов, наблюдающийся у взрослых, может также иметь наследственный характер, но он первоначально незначительный, не проявляющийся клинически («скрытый»). Дефект синтеза ферментов может прогрессировать с возрастом или под воздействием патологических факторов и вызывать функциональные и морфологические изменения в надпочечниках, сходные с врождённым синдромом. Это вызывает нарушения в половом развитии в препубертатном периоде, а также может быть причиной гирсутизма, нарушений цикла и бесплодия у женщин в постпубертате.
Пределы определения: 0,1 нмоль/л-606 нмоль/л.
По материалам сайта Инвитро
Повышенный пролактин у мужчин
Для профилактики различных заболеваний нелишним будет знать, какие тайны может хранить человеческий организм, какие гормоны он вырабатывает и на что конкретно способна положительно или отрицательно влиять их выработка.
О гормоне пролактин необходимо знать хотя бы потому, что излишняя его выработка у мужчин ведет к понижению либидо, уменьшению созревания сперматозоидов и, следовательно, прекращению детородной функции. Кроме того, отслеживается влияние гормона на работу печени и почек, а также процесса обмена веществ. Это вполне весомые доводы, чтобы уделить серьезное внимание проблеме повышеннного пролактина у мужчин.
Кроме того, отслеживается влияние гормона на работу печени и почек, а также процесса обмена веществ. Это вполне весомые доводы, чтобы уделить серьезное внимание проблеме повышеннного пролактина у мужчин.
Что такое пролактин
Пролактин – гормон, вырабатывающийся в передней доле гипофиза головного мозга. Нельзя сказать, что его физиологическая роль в организме мужчины изучена полностью, но все эффекты, производимые этим пептидным гормоном, связаны с функцией размножения. С функцией, которую пролактин выполняет в женском организме, все значительно проще – там он связан с процессом образования, накопления и выведения молока в молочных железах, повышением секреции молозива, превращением молозива в зрелое молоко.
Структура самого гормона достаточно сходна со структурой соматотропного гормона, который отвечает за рост организма, а его рецепторы располагаются в совершенно разных частях организма, кроме органов, отвечающих за производительность, это почки, печень, легкие, тимус, поджелудочная железа, надпочечники, селезенка, отделы нервной системы, скелетные мышцы и даже кожа.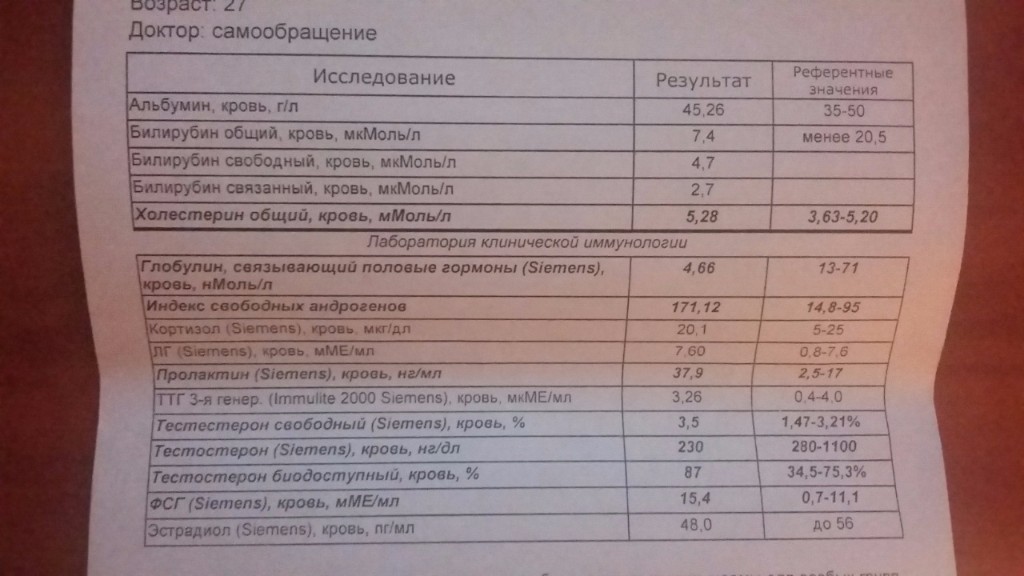
При подозрении на бесплодие мужчины, помимо прочих, сдают анализ на уровень пролактина. Если уровень гормона завышен постоянно, врачи называют такое состояние гиперпролактинемией, и грозит оно в итоге полной дисфункцией половой системы.
Лечение повышенного пролактина
Как же можно уберечь свой организм от повышенного уровня пролактина? Надо отметить, что повышен он может быть как по физиологическим, так и патологическим причинам. После перенесенного стресса, чрезмерных физических нагрузок, будь то физическая работа, занятие спортом или процесс полового акта – возможно временное повышение этого гормона. Однако это будет как раз случай физиологический, а не патологический, поскольку спустя определенное время уровень пролактина должен прийти в норму. А вот если содержание гормона в организме завышено вследствие опухоли гипофиза или гипоталамуса, хронической болезни печени или почек, заболевания эндокринной системы, это патологический случай, требующий медицинского вмешательства. Повышение уровня пролактина могут вызвать некоторые лекарственные средства.
Повышение уровня пролактина могут вызвать некоторые лекарственные средства.
В любом случае, при возникновении каких-либо подозрений на неполадки с гормонами, в обязательно порядке обратитесь к урологу
Как бы там ни было, старайтесь беречь свое здоровье и не забывать о важности воспроизводительной функции! Воздерживайтесь от табакокурения и чрезмерного употребления спиртных напитков, не употребляйте никакие наркотики и психотропные вещества, избегайте возникновения стрессовых ситуаций. Забота о здоровье – забота о своем будущем и будущем вашего потомства!
Влияние уровня гормонов ФСГ и ЛГ на репродуктивную функцию женщины
Центром управления железами внутренней секреции является гипоталамус. Он контролирует обменные процессы, которые происходят в организме человека. Он же корригирует функционирование половых желез, а, значит, и репродуктивную функцию. В гипоталамусе происходит взаимодействие двух систем человеческого организма: нервной и эндокринной. В стволе головного мозга располагается главная эндокринная железа – гипофиз. В её передней доле происходит образование ряда гормонов: лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ) гормона и пролактина. Это гонадотропные гормоны, которые отвечают за репродуктивную деятельность. Синтезу эстрадиола способствует ФСГ, пролактин же стимулирует выработку гормона жёлтого тела.
В её передней доле происходит образование ряда гормонов: лютеинизирующего (ЛГ), фолликулостимулирующего (ФСГ) гормона и пролактина. Это гонадотропные гормоны, которые отвечают за репродуктивную деятельность. Синтезу эстрадиола способствует ФСГ, пролактин же стимулирует выработку гормона жёлтого тела.
Функция пролактина и фолликулостимулирующего гормона ФСГ
Фолликулостимулирующий гормон является гонадотропным. Он способствует нормальному созреванию фолликула. Синтезируется он передней долей гипофиза. Гормон ФСГ у женщин выделяется с периодичностью три или же четыре часа. Под его воздействием в яичниках вырабатываются эстрогены. Гормон ЛГ, который продуцирует передняя доля гипофиза, в организме женщины стимулирует развитие жёлтого тела. Пролактин же влияет на синтез прогестерона.
Соотношение ЛГ и ФСГ зависит от фазы менструального цикла. В первой половине его больше вырабатывается ФСГ, в во второй – ЛГ и лютеотропного гормона. Доминирующий фолликул и жёлтое тело развиваются под влиянием как ЛГ, так и ФСГ, однако, они находятся в разных концентрациях. После созревания фолликула начинает усиленно продуцироваться фолликулярный гормон, который приостанавливает выработку гипофизом ФСГ. В этот период гипофиз начинает усиленно продуцировать ЛГ, который потребуется для последующей овуляции. Возрастает секреция пролактина, что приводит к торможению выработки ЛГ, из-за чего количество ФСГ у женщин уменьшается.
После созревания фолликула начинает усиленно продуцироваться фолликулярный гормон, который приостанавливает выработку гипофизом ФСГ. В этот период гипофиз начинает усиленно продуцировать ЛГ, который потребуется для последующей овуляции. Возрастает секреция пролактина, что приводит к торможению выработки ЛГ, из-за чего количество ФСГ у женщин уменьшается.
ФСГ, ЛГ и пролактин
Норма ФСГ у женщин зависит от фазы цикла. Так, со второго по пятый день цикла, его концентрация в крови находится в диапазоне от 3,5 до 12,5 мМе/мл. Овуляторная фаза происходит с тринадцатого по пятнадцатый день. Норма ФСГ составляет 4,7-21,5 мМе/мл. В лютеиновой фазе уровень ФСГ понижается, и находится в пределах от 1,6 до 9 мМе/мл.
В период менопаузы в крови определяется ФСГ в диапазоне от двадцати пяти до ста мМе/мл. У мужчин он колеблется в рамках от 1,4 до 13,28. В случае отклонения уровня от указанных норм происходят нарушения и сбои в организме человека. Таким отклонением может быть высокий или низкий ФСГ.
Когда понижен ФСГ? Пониженный уровень гормона у женщин может быть из-за увеличения концентрации эстрогена. Это способствует выделению большего количества лютеинизирующего гормона (ЛГ). В случае высокой концентрации ЛГ уменьшается выработка фолликулина. Понижен ФСГ может быть и у мужчин. Это указывает на возможную атрофию яичек, эректильную дисфункцию или же отсутствие секреции сперматозоидов. Если анализ пролактина и ФСГ показывает, что их количество понижено, у женщин может быть уменьшение молочных желёз, гипоплазия половых органов. Они впадают в депрессию, что в ряде случаев приводит к биполярному аффективному расстройству.
Снижение концентрации ФСГ в крови способствует синдрому поликистозных яичников, что становится причиной бесплодия. При поликистозе яичников некоторые фолликулы так и не созревают. Это приводит к избыточной продукции яичниками эстрогенов и, естественно, гипофиз не способен синтезировать достаточного количества пролактина и ФСГ.
Но концентрация фолликулостимулирующего гормона в крови может и повышаться. Когда он повышен, у женщины вне связи с менструацией начинаются маточные кровотечения. Если же наступил климакс, то все равно вновь могут начаться менструации.
Когда он повышен, у женщины вне связи с менструацией начинаются маточные кровотечения. Если же наступил климакс, то все равно вновь могут начаться менструации.
Анализ крови на ФСГ может показывать повышение его количества в случае разнообразных опухолевых процессов. Так, опухоли гипоталамуса, гипофиза и надпочечников становятся причиной избыточной выработки гипофизом гормонов пролактина и ФСГ. Если повышен уровень ФСГ, лечение необходимо проводить после полного обследования пациентки.
Когда сдавать кровь на ФСГ? Для того, чтобы результаты исследования соответствовали действительности, следует придерживаться таких правил:
• накануне исследования в течение суток крови не употреблять спиртные напитки;
• избегать чрезмерных физических нагрузок;
• за один час до забора крови для анализа не курить;
• кровь сдать с утра натощак.
Функция ЛГ в женском и мужском организме
Лютеинизирующий гормон продуцируется как в организме женщин, так и мужчин. Концентрация ЛГ может меняется в женском организме в разные периоды менструального цикла. Если концентрация увеличилась, то это свидетельствует об овуляции. Синтез лютеинизирующего гормона наиболее интенсивный в лютеиновую фазу цикла, то есть, с двенадцатого по шестнадцатый день.
Если концентрация увеличилась, то это свидетельствует об овуляции. Синтез лютеинизирующего гормона наиболее интенсивный в лютеиновую фазу цикла, то есть, с двенадцатого по шестнадцатый день.
У мужчин же уровень лютеинизирующего гормона постоянный на протяжении всей жизни. Он способствует выработке тестостерона и нормальному созреванию спермиев.
Как ФСГ, так и ЛГ, норма концентрации зависит от фазы цикла:
• с первого по четырнадцатый день, в фолликулярную фазу цикла, находится в пределах от 2,0 до 14 мЕд/л;
• с двенадцатого по шестнадцатый день (в овуляционную фазу) в рамках от 24 до 150 мЕд/л;
• с шестнадцатого дня цикла и до наступления следующей менструации, в диапазоне от 2 до 17 мЕд/л.
Уровень ЛГ в мужском организме находится в пределах от 0,5до 10 мЕд/л.
В различные отрезки жизни женщины гормоны вырабатываются с разной интенсивностью. Так, у девятилетних девочек норма ЛГ составляет 0,7 – 2 мЕд/л, у тридцатилетних женщин от 0,4 до 4,0 мЕд/л. В постменопаузу количество лютеинизирующего гормона находится в пределах от четырнадцати до пятидесяти двух мЕд/л.
Какие показания для определения концентрации ЛГ? Уровень следует определять в таких случаях:
• задержка роста и полового развития;
• преждевременное половое созревание;
• бесплодие;
• снижение либидо;
• необходимость контроля эффективности лечения гормональными препаратами;
• определить период овуляции;
• гиперандрогения;
• накануне экстракорпорального оплодотворения;
• привычные выкидыши;
• аменорея.
Когда сдавать кровь для определения ЛГ? Анализ крови следует сдать с третьего по восьмой и с девятнадцатого по двадцать первый день цикла. У мужчины на протяжении всей его жизни гормоны ЛГ и ФСГ находятся на одинаковом уровне, поэтому день забора крови для исследования не играет роли.
Если у женщины определяется повышенный уровень лютеинизирующего гормона, то это значит, что через 12-18 часов у неё начнётся овуляция. ЛГ может быть высоким в первые сутки после выхода ооцита. Повышение концентрации гормона определяется при стрессе, истощении пула фолликулов, голодании, чрезмерных физических нагрузках. Он также повышается при таких заболеваниях, как опухоли гипофиза и хроническая почечная недостаточность.
Он также повышается при таких заболеваниях, как опухоли гипофиза и хроническая почечная недостаточность.
Повышенный уровень ЛГ определяется при следующих состояниях:
• хронический стресс;
• ожирение;
• курение;
• употребление некоторых гормональных препаратов.
Его концентрация в крови повышается при заболеваниях яичников, аменорее, патологии гипоталамуса и гипофиза, карликовости, гиперпролактинемии. При беременности также повышен уровень ЛГ; ФСГ и пролактин определяются в высоких концентрациях.
Нормальные соотношения ФСГ и ЛГ
Для того, чтобы определить состояние гормонального фона человека важно знать нормальную пропорцию концентрации гормонов в крови. Так, в менструальной фазе уровень ФСГ должен быть выше концентрации ЛГ, а в фолликулиновой – ЛГ выше ФСГ.
Норма соотношения этих гормонов до полового созревания составляет 1:1, где за первый показатель берут уровень гормона ЛГ, а за второй – ФСГ. Впоследствии концентрация ЛГ становится выше. Соотношение их преобразуется в 1,5:1. К концу цикла уровень ЛГ должен превышать содержание гормона ФСГ минимум в полтора раза, но не более двух. В том случае, когда соотношение концентрации этих гормонов превышает два с половиной раза, это указывает на истощение пула фолликулов, новообразования или синдром мультикистозных яичников.
Соотношение их преобразуется в 1,5:1. К концу цикла уровень ЛГ должен превышать содержание гормона ФСГ минимум в полтора раза, но не более двух. В том случае, когда соотношение концентрации этих гормонов превышает два с половиной раза, это указывает на истощение пула фолликулов, новообразования или синдром мультикистозных яичников.
Если вы столкнулись с необходимостью определить уровень гормонов ФСГ, ЛГ и пролактина, обращайтесь в «Центр ЭКО» Нальчик. Наши специалисты определяют содержание гормонов, а также проводят лечение при гормональных нарушениях.
10 способов естественного снижения пролактина — составное питание
10 способов естественного снижения пролактина
Пролактин — это гормон, выделяемый гипофизом, и его функция заключается в стимулировании выработки молока в груди, чтобы мать могла кормить ребенка . Чтобы запомнить определение, «про» означает производить, а «лактин» означает лактацию или молоко. Производство пролактина ограничивается дофамином, гормоном, выделяемым гипоталамусом, поэтому высвобождение дофамина снижает секрецию пролактина.
Уровень пролактина должен быть высоким на поздних сроках беременности и во время кормления грудью. Тем не менее, уровень пролактина может быть высоким, когда вы не беременны или кормите грудью, что может вызвать некоторые осложнения. Бесплодие, СПКЯ и нерегулярные менструации — все это симптомы высокого уровня пролактина при отсутствии грудного вскармливания или во время беременности. Пролактин мешает овуляции, а отсутствие овуляции означает отсутствие периода, что объясняет нерегулярные циклы и бесплодие. Некоторые факторы лишь незначительно повышают уровень пролактина, в то время как другие могут повышать его более резко.Итак, каковы способы естественного снижения пролактина?
Источник: 24347930, 11015620
1. Баланс сахара в крови
Сбалансированный уровень сахара в крови — хороший способ естественного снижения пролактина. Исследования показали, что нечувствительность к глюкозе вызывает высокий уровень пролактина из-за более высокого уровня жирных кислот, снижения рецепторов инсулина или осложнений со связыванием инсулина. Это может показать, что, уравновешивая уровень сахара в крови, вы можете естественным образом снизить уровень пролактина.
Это может показать, что, уравновешивая уровень сахара в крови, вы можете естественным образом снизить уровень пролактина.
Источник: 12841542
2.Vitex
Vitex, целомудренное дерево, целомудренная ягода и монашеский перец — все это распространенные названия Vitex. Это растение, которое было выведено в Средиземноморье и Западной Азии в качестве лекарственного средства для облегчения многочисленных симптомов, а также от ПМС. Лекарственный компонент растения состоит из содержащихся в нем эфирных масел и флавоноидов. Механизм, объясняющий, почему витекс является естественным способом снижения пролактина, связан с дофаминергическими эффектами. Кроме того, было показано, что витекс подавляет секрецию пролактина, что помогает уменьшить симптомы ПМС.Витекс не способствует естественному снижению пролактина при высоком уровне лютеинизирующего гормона (ЛГ). ЛГ — еще один репродуктивный гормон, который также выделяется гипофизом.
Источник: 12809367, 11015620
3. Исключите пиво и ячмень
Еще один способ снизить уровень пролактина естественным путем — это исключить пиво и ячмень из своего образа жизни. И пиво, и ячмень содержат много глютена, белка в продуктах из пшеницы, ржи и ячменя. Глютен может усугубить высокий уровень пролактина, если вы немного чувствительны к глютену, потому что глютен может вызвать воспаление в кишечнике и усилить реакцию на внутренний стресс.Кроме того, было установлено, что алкоголь в целом является фактором, повышающим уровень пролактина. Это показано в исследовании, в котором участники употребляли алкоголь 0,5 г / кг веса тела, и результаты показали повышение уровня пролактина. Этот эффект может быть связан с резкими изменениями уровня дофамина в гипоталамусе.
Источник: 10397281, 16762689
4. Осознанное движение
Осознанное движение — это любое упражнение, при котором вы слушаете свое тело и обращаете внимание на движение.Осознанное движение побуждает вас прислушиваться к тому, какое упражнение хочет выполнять ваше тело, вместо того, чтобы заставлять его делать что-то только потому, что вы думаете, что это норма для тренировок. Идея состоит в том, чтобы по-настоящему взаимодействовать со своим разумом и телом, избегая при этом любых мыслей, которые могут прийти в голову, чтобы отвлечь вас. Этот тип упражнений полезен для естественного снижения пролактина, потому что это форма снятия стресса, которая, как мы знаем, также помогает естественным образом снизить уровень пролактина.
Источник: 28345362
5.Управление стрессом
Управление стрессом может быть еще одним способом естественного снижения уровня пролактина. Когда мы в стрессе, мы выделяем высокий уровень кортизола, гормона стресса. В ответ на это наше тело пытается выжить в угрожающих обстоятельствах, поэтому оно будет пытаться бороться со стрессом, инициируя многие другие функции организма. В этом случае было показано, что высокие уровни пролактина высвобождаются, чтобы попытаться достичь гомеостаза в ситуациях сильного стресса. Иммунная система замедляется в ответ на стресс, но пролактин оказывает регулирующее действие, помогая улучшить иммунную систему.Кроме того, исследование показало, что женщины, пережившие детские травмы, с большей вероятностью будут иметь высокий уровень пролактина в более позднем возрасте. Способы справиться со стрессом включают больше сна ночью, более частое питание, медитацию, осознанное движение и легкие упражнения.
Источник: 20516720, 39627169
Природные средства для снижения пролактина
Симптомы высокого пролактина (гиперпролактинемия , ) включают нерегулярные периоды или их отсутствие, симптомы предменструального настроения, потерю либидо, головные боли, боли в груди, сухость влагалища, угри и гирсутизм или растительность на лице.
Высокий уровень пролактина является одной из нескольких причин избытка андрогенов и может быть ошибочно принят за синдром поликистозных яичников или СПКЯ.
Как диагностировать высокий пролактин
Нормальный уровень пролактина у не кормящей женщины составляет менее 500 мМЕ / л (23 нг / мл). Оптимальный уровень пролактина составляет менее 300 мМЕ / л (14 нг / мл).
Если вы получаете высокий результат пролактина, сначала подумайте, может ли он быть временно или ложно повышен из-за стресса, физических упражнений или еды. Чтобы быть точным, пролактин следует тестировать в следующих условиях:
- в начале фолликулярной фазы менструального цикла
- между 8 a.м. и 12 часов вечера.
- голодание
- гидратировано
- не сразу после тренировки или секса
- расслаблено и
- не на гормональных противозачаточных средствах.
Если уровень пролактина повышен хотя бы в двух случаях, следующим шагом будет определение основной причины с помощью врача. Общие причины включают:
- пролактинома, которая является доброкачественной опухолью гипофиза
- высокий уровень эстрогена, либо эндогенный, либо от таблеток
- лекарств, таких как антидепрессанты SSRI, антипсихотические препараты и препараты кислоты желудка
- недостаточная активность щитовидной железы или гипотиреоз
- недоедание, включая нервную анорексию
- алкоголя и
- стресса.
При сильном повышении пролактина из-за пролактиномы лучшим лечением может быть лекарственный препарат бромокриптин.
По другим причинам лучшим лечением является попытка исправить основную проблему, например, прием гормона щитовидной железы для коррекции гипотиреоза или поиск альтернативы лекарству от кислоты желудочного сока.
При умеренно повышенном уровне пролактина в диапазоне от 300 до 500 мМЕ / л рассмотрите следующие естественные методы лечения, включая витекс.
👉🏽 Совет : поскольку витекс может маскировать симптомы пролактиномы, посоветуйтесь со своим врачом, прежде чем пробовать естественное лечение.
Натуральные средства для снижения пролактина
- Ограничьте употребление алкоголя, особенно пива, потому что ячмень стимулирует пролактин. Вот почему пиво традиционно прописывали для увеличения количества молока. Не превышайте четыре алкогольных напитка в неделю.
- Решите любую основную проблему с щитовидной железой или недоеданием.
- Снимите стресс с помощью йоги, медитации и долгих медленных прогулок.
- Рассмотрите возможность приема витамина B6, который снижает уровень пролактина за счет увеличения нейромедиатора дофамина.
- Подумайте о том, чтобы принять лекарство на травах Vitex agnus-castus (также называемое целомудренным деревом или целомудренной ягодой), которое снижает уровень пролактина. Точная доза зависит от рецептуры продукта. Прочтите, что можно и чего нельзя делать с vitex при периодических проблемах.
Задайте мне вопрос в комментариях.
Связанные
Высокий пролактин и бесплодие | Зачатие Способностей
Хотя существуют буквально десятки факторов, влияющих на зачатие, гормоны являются основной частью уравнения; их баланс может быть ключом к успешной беременности.
Если вы боретесь с бесплодием, возможно, вы слышали о гормоне под названием пролактин. Читайте дальше, чтобы узнать больше о том, как он функционирует в вашем организме, как влияет на фертильность и как вы можете сбалансировать уровни пролактина, чтобы повысить свои шансы на зачатие.
Что такое пролактин?
Пролактин, также известный как лютеотропный гормон или лютеотропин, представляет собой белок, обнаруженный как у женщин, так и у мужчин. Самая распространенная функция — дать самкам возможность производить молоко. Он вырабатывается передней долей гипофиза, а также маткой, мозгом, грудью, предстательной железой, жировой тканью, кожей и иммунными клетками.
Хотя обычно это не вызывает особых проблем, по данным Сети гормонального здоровья эндокринного общества, переизбыток пролактина в крови вызывает гиперпролактинемию. Побочные эффекты высокого уровня пролактина и последующая гиперпролактинемия могут включать нерегулярные менструации, а также дефицит эстрогена и тестостерона, затрудняющий зачатие.
Вызывает ли высокий уровень пролактина бесплодие?
Если до беременности обнаружен высокий уровень пролактина, это может быть признаком более серьезных гормональных проблем.Может нарушиться нормальная выработка эстрогена и прогестерона, что означает, что овуляция может стать нерегулярной или даже полностью прекратиться.
Гиперпролактинемия может указывать на другие проблемы со здоровьем, такие как опухоли гипофиза, гипотиреоз, заболевания печени или почек или анорексия. Если уровень пролактина высок, важно решить эти проблемы со здоровьем, прежде чем пытаться зачать ребенка естественным путем или с помощью лечения бесплодия. Гиперпролактинемия обратима, и при должном внимании относительно легко вернуться к нормальному уровню пролактина для беременности.
Лечение повышенного уровня пролактина
Один из наиболее распространенных курсов лечения — это агонист дофамина, лекарство, которое помогает мозгу вырабатывать дофамин для контроля высокого уровня пролактина. Хирургическое вмешательство также может быть предложено, если обнаружена опухоль пролактиномы.
Сочетание медикаментов и хирургического вмешательства обычно лечит высокий уровень пролактина, но его также можно снизить с помощью естественного лечения. Во-первых, взгляните на некоторые внешние факторы. По данным Healthline.com, общие факторы стресса могут повышать уровень пролактина; Низкий уровень сахара в крови, физические нагрузки и некоторые психиатрические препараты и лекарства от кислотного рефлюкса также могут сыграть свою роль.
Поскольку исследования уже показали, что стресс связан с бесплодием, включение техник релаксации в повседневную жизнь может иметь большое положительное влияние на многие из факторов.
Следует учитывать и питание. Продукты, снижающие уровень пролактина, обычно содержат много цинка; подумайте о моллюсках, говядине, индейке и бобах.Также важно получать много B6, поэтому такие продукты, как картофель, бананы, дикий лосось, курица и шпинат, могут помочь повысить уровень этого витамина. Целомудренное дерево с травами показало эффективность в снижении уровня пролактина, и гомеопатия также может быть полезна для уравновешивания гормонов. Важно обсудить варианты лечения со своим врачом или терапевтом-натуропатом, чтобы определить наилучший для вас курс действий.
Когда вы будете готовы к суррогатному материнству, мы здесь, чтобы поддержать вас! Не стесняйтесь обращаться к нам с вопросами о нашей программе и о том, как мы помогаем строить современные семьи.
Диагностика и лечение гиперпролактинемии
CMAJ. 2003 16 сентября; 169 (6): 575–581.
От отделений эндокринологии и метаболизма Университета Монреаля, Монреаль, Кв. (Серри), Университет Альберты, Эдмонтон, Альта. (Чик), Университет Далхаузи, Галифакс, Северная Каролина (Ур), и Университет Торонто, Торонто, Онтарио. (Ezzat)
© Канадская медицинская ассоциация, 2003 г., или ее лицензиары Эта статья цитируется в других статьях PMC.
Abstract
ПРОЛАКТИН ЯВЛЯЕТСЯ ГОМЕРНЫМ ГОРМОНОМ, который играет ключевую роль в различных репродуктивных функциях. Гиперпролактинемия — распространенное состояние, которое может быть результатом ряда причин, включая прием лекарств и гипотиреоз, а также нарушения гипофиза. В зависимости от причины и последствий гиперпролактинемии отдельным пациентам требуется лечение. Необходимо учитывать первопричину, пол, возраст и репродуктивный статус. Мы описываем диагностический подход и лечение гиперпролактинемии в различных клинических условиях с акцентом на новые диагностические стратегии и роль различных терапевтических вариантов, включая лечение селективными агонистами дофамина.
Пролактин — это гормон гипофиза, играющий ключевую роль в различных репродуктивных функциях. Это важный фактор для нормальной выработки грудного молока после родов. Кроме того, пролактин отрицательно модулирует секрецию гормонов гипофиза, ответственных за функцию гонад, включая лютеинизирующий гормон и фолликулостимулирующий гормон. Избыток пролактина или гиперпролактинемия — часто встречающееся клиническое состояние. 1 Лечение этого состояния во многом зависит от причины и воздействия, которое оно оказывает на пациента.В этом обзоре мы суммируем достижения в нашем понимании клинического значения гиперпролактинемии и ее патогенетических механизмов, включая влияние сопутствующего приема лекарств. Акцент будет сделан на новые диагностические стратегии и роль различных терапевтических вариантов, включая лечение селективными агонистами дофамина, в различных клинических условиях.
Эпидемиологические особенности
Избыток пролактина выше верхних пределов справочной лаборатории, или «биохимическая гиперпролактинемия», может быть выявлен у 10% населения. 1 Женщинам с олигоменореей, аменореей, галактореей или бесплодием, а также мужчинам с гипогонадизмом, импотенцией или бесплодием необходимо измерить уровень пролактина в сыворотке крови.
Возникновение клинически очевидной гиперпролактинемии зависит от исследуемой популяции. Сообщается, что распространенность колеблется от 0,4% среди неизбираемого здорового взрослого населения в Японии до 5% среди клиентов клиники планирования семьи. 1 Этот показатель еще выше среди пациентов со специфическими симптомами, которые могут быть связаны с гиперпролактинемией: он оценивается в 9% среди женщин с аменореей, 25% среди женщин с галактореей и достигает 70% среди женщин с аменореей и галактореей. 1 Распространенность составляет около 5% среди мужчин с импотенцией или бесплодием. 1
Регуляция секреции пролактина
Как и большинство гормонов передней доли гипофиза, пролактин находится под двойной регуляцией гипоталамических гормонов, доставляемых через портальную циркуляцию гипоталамуса и гипофиза (). В большинстве случаев преобладающий сигнал является тормозящим, предотвращающим высвобождение пролактина, и опосредуется нейромедиатором дофамином. Стимулирующий сигнал опосредуется гипоталамическим гормоном тиреотропин-рилизинг-гормоном.Баланс между двумя сигналами определяет количество пролактина, выделяемого передней долей гипофиза. 2 Кроме того, количество, выводимое почками, влияет на концентрацию пролактина в крови. 2 , 3
Рис. 1: Причины гиперпролактинемии. Пролактин (ПРЛ) находится под двойным контролем гипоталамуса, где дофамин служит ингибирующим сигналом, предотвращая секрецию ПРЛ, а тиреотропин-высвобождающий гормон (ТРГ) при некоторых условиях стимулирует повышенное производство и высвобождение ПРЛ.Повышенная выработка гормона передней доли гипофиза может происходить из-за аденомы, продуцирующей ПРЛ, или из-за воспаления (гипофизита). Однако условия, которые приводят к нарушению доставки дофамина или усилению передачи сигналов TRH, или к тому и другому, также приведут к увеличению высвобождения PRL. Как правило, лекарства приводят к увеличению выработки ПРЛ благодаря своим антидофаминергическим свойствам. Повреждение грудной стенки и стимуляция груди служат периферическими триггерами вегетативного контроля, которые влияют на центральные нейрогенные пути, которые ослабляют высвобождение дофамина в портальную циркуляцию гипофиза.При некоторых состояниях, таких как почечная или печеночная недостаточность, ПРЛ менее быстро выводится из системного кровообращения, что приводит к повышению уровня ПРЛ в крови. Фото: Мира Рудакевич
Причины гиперпролактинемии
Дифференциальный диагноз и причины патологической гиперпролактинемии обобщены в. Наличие вторичной причины и колебания степени гиперпролактинемии должно вызвать подозрение на неопухолевую причину. Учет таких вторичных факторов может устранить необходимость в ненужном тестировании и ненадлежащем лечении.
Макропролактинемия
Бессимптомные пациенты с сохранной гонадной и репродуктивной функцией и умеренно повышенным уровнем пролактина могут иметь макропролактинемию. 3 Этот термин не следует путать с макропролактиномой, которая относится к большой опухоли гипофиза более 10 мм в диаметре. Макропролактинемия относится к полимерной форме пролактина, в которой несколько молекул пролактина образуют полимер, который распознается иммунологическими анализами сыворотки. Как правило, макропролактин возникает в результате связывания пролактина с антителами IgG.Большой полимер пролактина не может взаимодействовать с рецептором пролактина. Отмечается незначительный биологический эффект избытка пролактина, если таковой имеется. При подозрении на макропролактинемию следует уведомить лабораторию, а образец можно подвергнуть осаждению полиэтиленгликолем перед оценкой. 3 Если большая часть избытка пролактина связана с макропролактинемией, специального лечения не требуется.
Гипотиреоз
Гиперпролактинемия при гипотиреозе связана с несколькими механизмами.В ответ на гипотиреоидное состояние компенсаторное увеличение выделения центрального гипоталамического тиреотропин-рилизинг-гормона приводит к усилению стимуляции секреции пролактина. 2 Кроме того, снижается выведение пролактина из большого круга кровообращения, что способствует увеличению концентрации пролактина. 2 Первичный гипотиреоз может быть связан с диффузным увеличением гипофиза, которое полностью исчезнет с помощью соответствующей заместительной гормональной терапии щитовидной железы. 2
Опухоли гипофиза
Опухоли гипофиза — это распространенные новообразования, которые проявляют широкий спектр биологического поведения, что подтверждается гормональной и пролиферативной активностью. 2 Среди аденом гипофиза наиболее распространенным типом являются пролактин-продуцирующие опухоли гипофиза. Около одной трети всех опухолей гипофиза не связаны с гиперсекреторными синдромами, а скорее присутствуют с симптомами внутричерепного образования, такими как головные боли, тошнота, рвота или нарушения поля зрения.Из-за супраселлярного расширения опухоли гипофиза могут прерывать доставку дофамина из гипоталамуса в гипофиз, что приводит к потере ингибирования высвобождения пролактина или «стеблевому эффекту». Напротив, опухоли, которые производят гормон роста (GH), также могут секретировать пролактин почти в 25% случаев. 2 Это частый источник ошибочного диагноза, поскольку признаки избытка пролактина могут привлечь внимание, в то время как более тонкие признаки избытка гормона роста остаются незамеченными. В обоих случаях важно различие.Операция показана при нефункциональной аденоме гипофиза, достаточно большой, чтобы вызвать эффект стебля. Для опухолей, которые секретируют как GH, так и пролактин, в большинстве случаев предпочтительным лечением является терапия агентами, ингибирующими GH. Наконец, аутоиммунное состояние гипофиза с лимфоцитарной инфильтрацией может привести к гиперпролактинемии. 4 Эта форма лимфоцитарного гипофизита обычно отмечается в послеродовой фазе у женщин детородного возраста. Хирургия показана редко, и спонтанное разрешение является обычным явлением. 4
Клинические проявления
Клинические проявления избытка пролактина () можно разделить на 2 основные категории: те, которые непосредственно опосредованы избытком пролактина, и те, которые представляют собой последствия гипогонадизма.
Диагноз
Оценка направлена на исключение физиологических, фармакологических или других вторичных причин гиперпролактинемии (). При отсутствии таких причин рекомендуется визуализация (предпочтительно МРТ) гипофизарной ямки, чтобы установить, присутствует ли пролактин-секретирующая опухоль гипофиза или другое поражение.КТ-сканирование может быть недостаточно чувствительным, чтобы идентифицировать небольшие или большие поражения, изоденсированные окружающим структурам. В то время как уровни пролактина в сыворотке от 20 до 200 мкг / л могут быть обнаружены у пациентов с гиперпролактинемией по любой причине, уровни пролактина выше 200 мкг / л обычно указывают на наличие лактотрофной аденомы. В целом, существует относительно линейная зависимость между степенью повышения пролактина и размером истинной пролактиномы. Если у пациента с незначительно повышенным уровнем пролактина в сыворотке крови имеется макроаденома гипофиза, вероятнее всего, диагноз — аденома гипофиза, не продуцирующая пролактин, или другая селлярная масса, вызывающая эффект стебля.Подход к диагностике гиперпролактинемии кратко изложен в.
Рис. 2: Подход к диагностике гиперпролактинемии.
Естественная история
Несколько серий пациентов с пролактин-секретирующими микроаденомами, наблюдавшихся в течение длительного периода без лечения, показали, что риск прогрессирования макроаденомы в течение 10 лет невелик (около 7%). 8 В некоторых случаях уровни пролактина нормализовались у пациентов, которые не получали лечения или которые получали лечение агонистами дофамина с перерывами.У женщин с пролактин-секретирующими микроаденомами, которые забеременели в течение этого периода, уровень ремиссии был выше, чем у женщин, которые не забеременели (35% против 14%).
Управление
Целью лечения гиперпролактинемии является коррекция биохимических последствий гормонального избытка (). При наличии компрессионных характеристик большой (макро) опухоли также необходимо смягчить и предотвратить повторное развитие опухоли. Подход к лечению гиперпролактинемии кратко изложен в.
Рис. 3: Подход к лечению гиперпролактинемии.
Медикаментозная терапия
Медикаментозная терапия традиционно включает агонисты физиологического ингибитора пролактина, дофамина (,). Хотя изначально предполагалось, что пациенты будут нуждаться в терапии агонистами дофамина всю жизнь, в настоящее время использование этих агентов превратилось в динамический процесс, зависящий от потребностей и обстоятельств пациента.
Хирургическая терапия
Хирургическое удаление опухолей, связанных с избытком пролактина, требует тщательного рассмотрения целей лечения ().Он показан пациентам с нефункциональными аденомами гипофиза или другими нелактотрофными аденомами, связанными с гиперпролактинемией, а также пациентам, у которых медикаментозная терапия была безуспешной или плохо переносимой.
Наилучшие результаты при транссфеноидальной резекции пролактиномы достигаются только в центрах, имеющих наибольший опыт. В одном исследовании показатель очевидного хирургического излечения пролактином, хотя и хороший в краткосрочной перспективе, снизился при повторной оценке в течение длительного периода наблюдения. 12 Гиперпролактинемия рецидивировала в течение 5 лет после операции примерно у 50% пациентов с микропролактиномами, которые изначально считались излеченными. 12 В других исследованиях частота рецидивов гиперпролактинемии после первоначального излечения хирургическим путем варьировала от 20% до 40%. 13 Однако рецидив гиперпролактинемии после операции не обязательно является постоянным признаком и не обязательно указывает на неэффективность операции. 13 , 14 Повторная оценка отдаленных результатов показывает, что процент успеха хирургического удаления микропролактиномы составляет около 75%.Однако результаты операции по поводу макропролактиномы плохие, с долей успеха только 26%. 13
Ведение гиперпролактинемии во время беременности
Для тщательного планирования беременности у женщин с гиперпролактинемией требуется сотрудничество различных специалистов, включая акушера (). В идеале это должно происходить до зачатия, чтобы можно было полностью оценить риски и преимущества терапии агонистами дофамина во время беременности.
Мониторинг и последующее наблюдение
Биохимические и клинические улучшения в ответ на терапию агонистами дофамина очевидны у большинства пациентов.Кроме того, уменьшение размеров опухоли можно ожидать примерно в 80% макроаденом. 17 Однако основным недостатком медикаментозной терапии является потенциальная необходимость в лечении на протяжении всей жизни. Было показано, что прекращение терапии бромокриптином приводит к рецидиву гиперпролактинемии у большинства пациентов и к повторному росту опухоли, если продолжительность лечения составляет менее 2 лет. 18 Passos и соавторы 18 сообщили о поддержании нормального уровня пролактина и отсутствии повторного расширения аденомы после отмены терапии агонистами дофамина у 6 пациентов.От 6% до 37,5% пациентов. Рецидив обычно происходит в течение нескольких месяцев после отмены препарата. Эти авторы также сообщили о снижении и нормальном уровне пролактина после беременности у женщин с пролактиномами, леченных агонистами дофамина. Менопауза также считается фактором, повышающим вероятность сохранения нормопролактинемии после прекращения терапии агонистами дофамина. 18 Если нет доказательств роста пролактиномы или связанных с ней симптомов, таких как головная боль, нет показаний для продолжения терапии агонистами дофамина после менопаузы. 18 Нет значительных различий по возрасту, полу, начальной дозе агониста дофамина или продолжительности лечения между пациентами с продолжающейся нормопролактинемией и пациентами с рецидивом гиперпролактинемии. 18 Мы предлагаем снизить дозу агониста дофамина после 2 или 3 лет нормального уровня пролактина и прекратить терапию, если уровень пролактина не изменился через 1 год при сниженной дозе. Дозу можно уменьшить наполовину в течение 3 месяцев, при этом уровень пролактина измеряется ежемесячно.После полного прекращения лечения рекомендуется регулярный мониторинг клинических симптомов и уровня пролактина. Учитывая склонность к раннему рецидиву, уровни пролактина следует измерять ежемесячно в течение первых 3 месяцев, а затем каждые 6 месяцев.
Сноски
Эта статья прошла рецензирование.
Авторы: Все авторы внесли свой вклад в концепцию и дизайн статьи, просмотр данных и составление рукописи.Доктора Эззат и Серри отвечали за редактирование рукописи.
Конкурирующие интересы: Авторы получили неограниченный образовательный грант от Paladin Labs Inc.
Для корреспонденции: Доктору Шерину Эззату, Госпиталь на горе Синай, Ste. 437, 600 University Ave., Торонто, ON M5G 1X5; факс 416 586-8834; ac.no.ianistm@tazzes
Ссылки
1. Йосимович Дж. Б., Лавенхар М.А., Деванесан М.М., Сеста Х.Дж., Вилчинс С.А., Смит А.К. Гетерогенное распределение уровней сывороточного пролактина у практически здоровых молодых женщин и эффекты пероральных контрацептивов. Fertil Steril 1987; 47: 785-91. [PubMed] 2. Аса С.Л., Эззат С. Патогенез опухолей гипофиза. Nat Rev Cancer 2002; 2: 836-49. [PubMed] 3. Валлетт-Касич С., Моранж-Рамос I, Селим А., Гунц Г., Моранж С., Энджальберт А. и др. Снова о макропролактинемии: исследование с участием 106 пациентов. J Clin Endocrinol Metab 2002; 87: 581-8. [PubMed] 4. Тоду Э., Аса С.Л., Контогеоргос Г., Ковач К., Хорват Э., Эззат С. Семинар по клиническим случаям: лимфоцитарный гипофизит: клинико-патологические данные. J Clin Endocrinol Metab 1995; 80: 2302-11. [PubMed] 5. Йермус Р., Эззат С. Приводит ли нормализация уровня пролактина к потере веса у пациентов с аденомами гипофиза, секретирующими пролактин? [письмо] Clin Endocrinol (Oxf) 2002; 56: 562. [PubMed] 6. Biller BMK, Baum HB, Rosenthal DI, Saxe VC, Charpie PM, Klibanski A. Прогрессирующая трабекулярная остеопения у женщин с гиперпролактинемической аменореей. J Clin Endocrinol Metab 1992; 75: 692-7. [PubMed] 7. Ди Сомма К., Колао А., Ди Сарно А., Клен М., Ланди М.Л., Фаччолли Г. и др.Костный маркер и реакция плотности костной ткани на терапию агонистами дофамина у мужчин с гиперпролактинемией. J Clin Endocrinol Metab 1998; 83: 807-13. [PubMed] 8. Schlechte J, Dolan K, Sherman B, Chapler F, Luciano A. Естественная история невылеченной гиперпролактинемии: проспективный анализ. J Clin Endocrinol Metab 1989; 68: 412-8. [PubMed] 9. Ди Сарно А., Ланди М.Л., Каппабьянка П., Ди Салле Ф., Росси Ф.В., Пивонелло Р. и др. Устойчивость к каберголину по сравнению с бромокриптином при гиперпролактинемии: распространенность, клиническое определение и терапевтическая стратегия. J Clin Endocrinol Metab 2001; 86: 5256-61. [PubMed] 10. Де Луис Д.А., Бесерра А., Лахера М., Ботелла Дж. И., Валеро, Варела С. Рандомизированное перекрестное исследование, сравнивающее каберголин и хинаголид в лечении пациентов с гиперпролактинемией. J Endocrinol Invest 2000; 23: 428-34. [PubMed] 11. Jeffcoate WJ, Pound N, Sturrock NDC, Lambourne J. Долгосрочное наблюдение за пациентами с гиперпролактинемией. Clin Endocrinol (Oxf) 1996; 45: 299-303. [PubMed] 12. Серри О, Расио Э, Борегар Х, Харди Дж., Сомма М.Рецидив гиперпролактинемии после селективной транссфеноидальной аденомэктомии у женщин с пролактиномой. N Engl J Med 1983; 309: 280-3. [PubMed] 13. Серри О., Харди Дж., Масуд Ф. Повторный рецидив гиперпролактинемии. N Engl J Med 1993; 329: 1357. [PubMed] 14. Томпсон Дж. А., Грей К. Э., Тисдейл Г. М.. Рецидив гиперпролактинемии после транссфеноидальной операции по поводу микропролактиномы: уроки длительного наблюдения. Нейрохирургия 2002; 50: 36-9. [PubMed] 15. Молич М.Е.Лечение пролактином во время беременности. J Reprod Med 1999; 44: 1121-6. [PubMed] 16. Риччи Э, Параццини Ф, Мотта Т, Феррари Си, Колао А, Клавенна А и др. Исход беременности после лечения каберголином в первые недели беременности. Reprod Toxicol 2002; 16: 791-3. [PubMed] 17. Webster J, Piscitelli G, Polli A, Ferrari CI, Ismail I, Scanlon MF, для группы сравнительного исследования каберголина. Сравнение каберголина и бромокриптина при лечении гиперпролактинемической аменореи. N Engl J Med 1994; 331: 904-9. [PubMed] 18. Passos VQ, Souza JJ, Musolino NR, Bronstein MD. Долгосрочное наблюдение при пролактиномах: нормопролактинемия после отмены бромокриптина. J Clin Endocrinol Metab 2002; 87: 3578-82. [PubMed]
Увеличение массы тела, связанное с аденомами гипофиза, секретирующими пролактин: потеря веса с нормализацией уровня пролактина
Цель:
Гиперпролактинемия у людей может быть связана с высокой распространенностью ожирения, но природа этой связи плохо определена.Целью этого исследования было установить взаимосвязь между гиперпролактинемией и массой тела у пациентов с пролактин-секретирующими опухолями гипофиза.
Дизайн:
Мы провели ретроспективное исследование пациентов с пролактиномой, пролеченных в Эндокринном институте Тель-Авивского медицинского центра, Израиль, в период 1989–1996 годов. Пациенты с клинически нефункционирующими макроаденомами гипофиза (NFA) служили контрольной группой.Данные о демографических параметрах, массе тела до и во время лечения, клинических проявлениях, включая историю колебаний веса, размере опухоли, измеренном с помощью компьютерной томографии или магнитно-резонансной томографии, способах и ответе на лечение, а также функции гипофиза до и во время лечения были записаны из медицинских файлов. .
Пациенты:
42 пациента с пролактиномами (PR) и 36 пациентов с клинически нефункционирующими макроаденомами (NFA) составили исследуемую популяцию.
Полученные результаты:
Средний вес составлял 93 +/- 3,4 кг и 78 +/- 2,7 кг у пациентов мужского пола с PR и NFA соответственно (P = 0,0007). Недавняя прибавка в весе (от 8 до 22 кг) была характерным симптомом у 13 пациентов с PR, тогда как только у одного пациента с NFA была эта клиническая картина (P = 0,001). Семнадцать пациентов с PR потеряли вес (среднее изменение -8,3 +/- 1,5 кг, диапазон -2-28 кг) во время терапии, снижающей пролактин, у 11 из которых уровень пролактина полностью нормализовался.У четырнадцати из 18 пациентов, которые не сбросили вес, по-прежнему наблюдался повышенный уровень пролактина (P = 0,01). Похудание у пациентов с ПР не могло быть связано ни с нарушением функции гипофиза, ни с компрессией третьего желудочка. В отличие от PR, у пациентов с NFA не наблюдалось значительной потери веса.
Заключение:
Увеличение веса и увеличение массы тела часто связаны с пролактиномами независимо от влияния массы на гипоталамус или функцию гипофиза.В этой серии потеря веса была зарегистрирована у 70% пациентов с пролактиномами и у 90% пациентов мужского пола, у которых нормализовался уровень пролактина. Мы предлагаем включить гиперпролактинемию в дифференциальную диагностику эндокринного ожирения и увеличения веса.
Гиперпролактинемия: диагностика и лечение | GPonline
0,5 CPD кредитов Нажмите здесь, чтобы пройти тест по этой статье и получить сертификат на MIMS Learnin
Гиперпролактинемия — это повышенный уровень пролактина в крови.Этот гормон стимулирует пролиферацию эпителиальных клеток груди и стимулирует выработку молока. Однако чрезмерное производство пролактина может привести к бесплодию и дисфункции гонад. 1
Пролактин подавляет гонадотропин-рилизинг-гормон (ГнРГ), что приводит к подавлению овуляции у женщин и снижению уровня тестостерона и гипогонадизма у мужчин.
Причины
Уровни пролактина обычно высоки во время беременности и кормления грудью. Уровень также повышается после еды, после упражнений и во время стресса, а также во время сна.
Аномально высокий уровень пролактина может быть вызван пролактин-секретирующей опухолью гипофиза (пролактиномой) или несекретирующей опухолью гипофиза, которая не позволяет дофамину (гормон, ингибирующий высвобождение пролактина) достигать нормальных продуцирующих пролактин клеток.
Общие и более редкие причины
Пролактиномы являются наиболее частой причиной гиперпролактинемии, хотя у нее много разных причин. Это доброкачественные опухоли, которые составляют 40% опухолей гипофиза и являются наиболее распространенным типом аденом гипофиза.Более 90% составляют внутриселлярные микропролактиномы (<10 мм), которые редко увеличиваются в размерах.
| Общие причины гиперпролактинемии 1 |
|---|
|
Первичный гипотиреоз может привести к гиперпролактинемии как следствие повышенного синтеза тиреотропин-рилизинг-гормона, который стимулирует выработку пролактина.
Причинами также могут быть тяжелые заболевания печени и хроническая почечная недостаточность. Травмы головы, операции на головном мозге и лучевая терапия черепа также могут вызывать гиперпролактинемию.
| Более редкие причины |
|---|
|
Лекарства
Самыми распространенными лекарствами, вызывающими гиперпролактинемию, являются нейролептики.Антидепрессанты, опиаты, верапамил и эстрогены также могут вызывать гиперпролактинемию.
| Лекарства, которые могут вызывать гиперпролактинемию |
|---|
|
Значение уровней пролактина
Незначительное повышение уровня пролактина (400-600 МЕ / л) может быть физиологическим и бессимптомным, но более высокие уровни обычно являются патологическими.Очень высокие уровни (более 5000 мкг / л) обычно указывают на пролактин-секретирующую опухоль гипофиза. Большинство пациентов с пролактиномой — женщины.
Клиническая картина
Клинические проявления у женщин более очевидны и поэтому возникают раньше, чем у мужчин. Чаще всего у женщин наблюдается галакторея (до 90% случаев), нарушение менструального цикла, снижение фертильности и либидо. У мужчин наблюдается галакторея (10-20% мужчин), потеря либидо, эректильная дисфункция, а иногда и снижение фертильности и гинекомастия.
У обоих полов макроаденома (> 10 мм в диаметре) может вызывать массовые эффекты, которые могут привести к дефектам поля зрения или головной боли.
У обоих полов длительная гиперпролактинемия может привести к низкой минеральной плотности костей с повышенным риском развития остеопороза.
Расследования
Однократного измерения уровня пролактина обычно достаточно для диагностики гиперпролактинемии. Однако если результат пограничный, тест следует повторить.Боль / стресс при венепункции может фактически поднять уровень пролактина. Очевидно, что беременность должна быть исключена, если это необходимо. Также следует провести функциональные тесты почек и щитовидной железы.
Когда другие причины гиперпролактинемии исключены, диагноз пролактиномы обычно подтверждается МРТ гипофиза.
Пациенты с макроаденомами, выходящими за пределы турецкого седла, должны пройти тестирование для исключения дефектов поля зрения, а также динамическое тестирование функции передней доли гипофиза для исключения гипопитуитаризма.
Менеджмент
Лечение гиперпролактинемии зависит от причины — например, может потребоваться пересмотр лекарственного препарата, если он связан с лекарственными препаратами. Целью лечения является улучшение симптомов и предотвращение долгосрочных последствий дефицита эстрогена у женщин или дефицита тестостерона у мужчин.
Агонисты дофамина подавляют пролактин у большинства пациентов, нормализуют функцию гонад и останавливают галакторею. У пациентов с пролактиномами они уменьшают размер опухоли. 2
Каберголин и бромокриптин являются агонистами дофаминовых рецепторов спорыньи. Каберголин является препаратом первой линии для лечения пролактином, поскольку он более эффективен в подавлении секреции пролактина. Он лучше переносится и имеет более удобный режим дозирования по сравнению с бромокриптином.
MHRA в прошлом выпускало предупреждение о безопасности агонистов дофамина для лечения гиперпролактинемии из-за опасений по поводу связи с хроническим плевропульмональным, перикардиальным и забрюшинным фиброзом и, в частности, фиброзным пороком сердца. 3
Однако недавние исследования не показали клинически значимой связи между использованием препаратов-агонистов дофамина, полученных из спорыньи, для лечения гиперпролактинемии и вальвулопатии. 4,5
У некоторых пациентов с микропролактиномами можно попробовать прекратить лечение через три года, поскольку микропролактиномы могут исчезнуть спонтанно, особенно после менопаузы или беременности. Транссфеноидальная хирургия — это вариант для бесплодных пациентов, которые не переносят агонисты дофамина или устойчивы к ним.Это также может быть выполнено, если макроаденома не уменьшилась в результате медикаментозного лечения.
Окончательное лечение зависит от размера опухоли и желаний пациента (включая будущую фертильность).
Прогноз
Более 90% микроаденом остаются стабильными или постепенно снижают секрецию пролактина. У трети пациентов с идиопатической гиперпролактинемией наблюдается улучшение без лечения. Это чаще встречается у женщин в период менопаузы.
Однако частота рецидивов гиперпролактинемии достигает 80 процентов, и поэтому большинству пациентов требуется длительное лечение.
| Ключевые точки |
|---|
|
- Доктор Ньюсон — врач общей практики в Уэст-Мидлендсе
Это обновленная версия статьи, впервые опубликованной в сентябре 2009 года.
Пройдите тест по этой статье и получите сертификат MIMS Learning
Список литературы
- Capozzi A, Scambia G, Pontecorvi A, Lello S. Gynecol Endocrinol. 2015; 31 (7): 506-10
- Mehta GU, Lonser RR. Neuro Oncol 2016 DOI: 10.1093 / neuonc / now130
- MHRA Агонисты дофамина спорыньи: риск фиброзных реакций. 2008
- Дрейк В., Стайлз С., Беван Дж. И др. J Clin Endocrinol Metab 2016; 101 (11): 4189-4194
- Вроонен Л., Ланселотти П., Гарсия М. Т. и др. Эндокринная 2016; 55 (1): 239-245.
Полезный веб-сайт:
Pituitary Foundation — www.pituitary.org.uk
Гиперпролактинемия — Консультант по терапии рака
Гиперпролактинемия
1. Что должен знать каждый врач
Клинические особенности и частота встречаемости
Гиперпролактинемия может быть определена как концентрация пролактина в плазме крови, превышающая верхний предел нормы.Причины гиперпролактинемии включают множество физиологических, ятрогенных или патологических состояний. Распространенность гиперпролактинемии колеблется от 0,4% среди неизбираемого взрослого населения до 5% среди женщин репродуктивного возраста. При патологоанатомическом исследовании микроаденомы гипофиза были обнаружены в 1,5–26,7% вскрытий.
Наиболее частые симптомы гиперпролактинемии:
Олигоменорея
Аменорея
Галакторея
Бесплодие
Головные боли
Нарушение зрения
Гипопитуитаризм
Те, кто подвержен риску гиперпролактинемии
Гиперпролактинемия часто встречается у женщин, принимающих обычные нейролептики, блокирующие дофаминовые рецепторы.
2. Диагностика и дифференциальный диагноз
Диагностика и обслуживание
Гиперпролактинемию следует исследовать у всех женщин с нарушениями менструального цикла, такими как аменорея. Женщины с гиперпролактинемией могут также иметь бесплодие и / или галакторею.
Галакторея
Галакторея — это выделения из сосков, спонтанные или выраженные, содержащие молоко.
Галакторею можно диагностировать, рассматривая жировые шарики в капле разряда под световым микроскопом.Уровень пролактина будет нормальным у 85% женщин с галактореей. Однако, когда присутствуют и галакторея, и аменорея, вероятность гиперпролактинемии составляет 90%.
Лабораторная диагностика:
Гиперпролактинемия определяется как повышение уровня циркулирующего гормона пролактина выше нормального уровня, обычно 20 нг / мл у женщин.
Забор крови на пролактин идеально проводить в бодрствующем состоянии натощак.
Фолликулярная фаза менструального цикла — наиболее подходящее время для проверки уровня пролактина в сыворотке крови.
Согласно практическим рекомендациям Общества эндокринологов, однократное измерение сывороточного пролактина выше нормы подтверждает диагноз, если образец сыворотки был получен без чрезмерного стресса при венепункции.
Дополнительные лаборатории для заказа
Диагностика «патологической» гиперпролактинемии требует исключения других физиологических или ятрогенных причин избыточной секреции пролактина.
После подтверждения повышенного уровня пролактина в сыворотке необходимо также заказать следующие лаборатории, чтобы исключить другие условия, которые могут привести к повышению уровня пролактина.
Дополнительные лаборатории включают:
Тиреотропный гормон (ТТГ)
Хорионический гонадотропин человека (ХГЧ)
Азот мочевины крови (АМК)
Креатинин
Причины гиперпролактинемии
Психологические отклонения из-за стимуляции или раздражения грудной стенки сосанием, грудными имплантатами, опоясывающим герпесом или местной травмой.
Беременность, при которой уровень пролактина может увеличиваться до 600 нг / мл.
Лекарства, блокирующие дофаминовые рецепторы, в первую очередь обычные нейролептики, могут повышать уровень пролактина до десяти раз.
До 65% женщин, принимающих нейролептики, страдают гиперпролактинемией.
Другие препараты, повышающие пролактин, включают селективные ингибиторы обратного захвата серотонина, трициклические антидепрессанты, блокаторы рецепторов H 2 , метилдопа, верапамил, резерпин, метоклопрамид и ингибиторы протеазы.
Эндокринные заболевания, такие как акромегалия или гипотиреоз.
Хроническая почечная недостаточность может вызвать повышение уровня пролактина из-за нарушения клиренса.
При подозрении на лекарственную гиперпролактинемию
У пациента с подозрением на лекарственную гиперпролактиниму этиологию можно подтвердить, прекратив прием или заменив лекарство другим агентом в течение 3 дней с согласия врача.
Затем можно повторно проверить уровень пролактина в сыворотке через 3 дня.
Если прием препарата нельзя отменить или начало гиперпролактинемии не совпадает с приемом лекарства, рекомендуется провести магнитно-резонансную томографию (МРТ) гипофиза для оценки образования гипофиза.
Визуализация гипофиза
Визуализация гипофиза показана при любой степени необъяснимой гиперпролактинемии.
Около 40% пациентов с гиперпролактинемией будут иметь обнаруживаемую аномалию гипофиза даже при незначительном повышении уровня пролактина.
МРТ является наиболее чувствительным методом диагностики, хотя также может выполняться компьютерная томография с контрастным усилением (КТ).
Микроаденома: образование <10 мм в диаметре
Макроднеома: поражение> 10 мм в диаметре
Если опухоль выходит за пределы турецкого седла или соседствует с перекрестом зрительных нервов, пациента следует направить в нейроофтальмологию для проверки поля зрения.
Если выявлено поражение гипофиза
Необходимо провести скрининговые тесты, чтобы исключить повышение других гормонов гипофиза, поскольку поражения, не секретирующие пролактин, могут вызвать гиперпролактинемию.
Лаборатории включают:
Кортизол, свободный от суточной мочи (для исключения поражения, секретирующего кортикотропин)
Сывороточный инсулиноподобный фактор роста (IGF-1) для исключения поражения, секретирующего соматотропин)
Фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ) для исключения гонадотропных аденом.
Тиреотропный гормон (ТТГ) для исключения тиреотропных аденом
Наблюдение
Этим женщинам не требуется визуализация гипофиза, но их следует обследовать на предмет акромегалии, поскольку повышенный уровень соматотропина может стимулировать секрецию молока.
3. Менеджмент
Обзор вариантов управления
Наблюдение
Наблюдение является допустимым вариантом для пациентов с гиперпролактинемией, не связанной с опухолью, или микропролактиномой, не вызывающей неврологических симптомов.
90% -95% микроаденом остаются стабильными или уменьшаются со временем.
Большинство пациентов можно безопасно контролировать с помощью серийных уровней пролактина, в то время как повторная визуализация предназначена для случаев значительного повышения сывороточного уровня или развития неврологических симптомов.
Пациентам следует сообщить, что остеопения или остеопороз могут быть следствием длительного гипоэстрогении и гиперпролактинемии.
Следует рассмотреть возможность лечения эстрогенами или эстроген-содержащими противозачаточными средствами.
Лечебная терапия
Лечебная терапия направлена на стимуляцию дофаминовых рецепторов. Бромокриптин и каберголин — единственные лекарства, одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для лечения первичной гиперпролактинемии.
Бромокриптин
Бромокриптин (Парлодел), производное спорыньи и агонист дофамина.
Помимо лечения гиперпролактинемии, он имеет дополнительные показания для индукции овуляции
Доступен в устной форме в США
Побочные эффекты: тошнота, рвота, постуральная гипотензия, головокружение, обморок, головная боль, запор, заложенность носа
Дозировка: Для начала принимают половину таблетки 2,5 мг во время еды на ночь.Затем доза увеличивается на половину до одной таблетки каждые несколько дней по мере необходимости. Вагинальное введение от 2,5 до 5 мг в день также эффективно и может уменьшить побочные эффекты.
Терапевтический ответ оценивается путем проверки уровня пролактина в сыворотке через несколько дней после начала терапии и после каждой корректировки дозы.
Каберголин
Каберголин (Достинекс) является агонистом дофамина спорыньи с дополнительным преимуществом приема один или два раза в неделю и уменьшением побочных эффектов.
Эффективен для нормализации уровня пролактина и восстановления овуляции у 85-90% женщин.
Пероральное введение начинается с 0,25 мг еженедельно, затем, при необходимости, дважды в неделю. Затем дозу можно увеличивать по мере необходимости.
В 2007 году два сообщения связывали каберголин с пороком клапанов сердца у пациентов с болезнью Паркинсона.
Взаимосвязь оказывается дозозависимой и с дозами, намного более высокими, чем те, которые используются для лечения гиперпролактинемии.
Недавние исследования, посвященные изучению частоты сердечной вальвулопатии у пациентов с гиперпролактинемией, получавших каберголин, обнаружили лишь незначительное повышение риска легкой трикуспидальной регургитации.
Данные о безопасности каберголина при беременности ограничены, поэтому в настоящее время рекомендуется отменить прием препарата за месяц до попытки зачатия. В нашей практике пациент, пытающийся зачать ребенка, будет переведен на бромокриптин при попытке зачать ребенка. Если пациентка не переносит бромокриптин или ее хорошо контролируют только при приеме каберголина, ей сообщают, что каберголин не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для использования во время беременности.
Хирургия
Хирургическая резекция пролактином чаще всего выполняется как транссфеноидальная частичная гипофизэктомия.
Рекомендуется сегодня только в том случае, если медикаментозное лечение неэффективно или не переносится.
Осложнения транссфеноидальной хирургии гипофиза включают гипофизарную недостаточность, несахарный диабет, свищи спинномозговой жидкости, повреждение сонной артерии, потерю зрения и менингит.
В последние годы эндоназальный эндоскопический доступ стал менее болезненным, чем транссфеноидальный доступ.
Облучение
В настоящее время радиотерапия гамма-ножом используется в ограниченном количестве для лечения остаточных поражений.
Показатели излечения были несоответствующими.
Побочные эффекты включают гипопитуитаризм, повышенный риск инсульта и потерю зрения.
Индивидуальные рекомендации по управлению
Без пролактиномы — нежелательная беременность
Наблюдение и терапия агонистами дофамина.
Если выбрано наблюдение, пациента следует проинформировать о возможности негативного воздействия на плотность костей.
Комбинированные оральные контрацептивы можно безопасно принимать.
У тех, кто лечится медикаментозно, уровень пролактина следует проверять ежегодно после нормализации.
Наличие пролактиномы — нежелательная беременность
При обнаружении поражения гипофиза следует исключить аденомы, продуцирующие другие гормоны.
Пациентам с микроаденомами может быть предложено наблюдение или лечение агонистами дофамина.
Комбинированные оральные контрацептивы можно принимать при наличии микроаденом и они могут защитить от потери костной массы, но следует контролировать уровень пролактина.
Пациентам с макроаденомами следует назначать терапию агонистами дофамина.
МРТ следует повторить через 6 месяцев после терапии агонистами дофамина.
Рассмотрите возможность хирургической резекции, если макропролактинома угрожает поражением зрительного нерва или не поддается лечению.
Без пролактиномы — желательна беременность
Бромокриптин — терапия первой линии при желании беременности.
При диагностировании беременности препарат отменяют.
Прекращение приема не увеличивает риск потери беременности.
Нет никакой клинической пользы в измерении уровня пролактина во время беременности из-за нормального повышения уровня пролактина во время беременности.
Женщин с гиперпролактинемией, которые не реагируют на агонисты дофамина, следует направить к эндокринологу-репродуктологу для индукции овуляции с помощью гонадотропинов.
Наличие пролактиномы — желаемая беременность
Перед началом лечения необходимо исключить другие аденомы, продуцирующие гормоны.
- Затем можно использовать агонисты дофамина
или агенты, вызывающие овуляцию.
Пациенты должны быть проинформированы о том, что увеличение пролактиномы может происходить во время беременности из-за повышенного уровня эстрогена.
При наступлении беременности:
Прием агонистов дофамина
отменяют путем снижения суточной дозы во избежание инфаркта аденомы.
Рекомендуется базовое нейроофтальмологическое обследование.
У пациентов с макропролактиномами тестирование поля зрения следует проводить каждый триместр.
Измерение уровня пролактина во время беременности бесполезно для мониторинга роста пролактина.
Любое предположение о сдавлении зрительного нерва должно потребовать проведения МРТ.
Грудное вскармливание не противопоказано.
Бессимптомная гиперпролактинемия, вызванная лекарствами
4.Осложнения
Множественные исследования указывают на гиперпролактинимию со снижением минеральной плотности костей. Одно исследование с участием женщин в пременопаузе с пролактиномами показало, что относительный риск остеопороза составляет 4,5 по сравнению со здоровыми людьми из контрольной группы. Хотя потеря костной массы может прекратиться после успешного лечения, плотность костной ткани не возвращается к исходному уровню.
Возможные осложнения при управлении
Наблюдение
Пациентам следует сообщить, что остеопения или остеопороз могут быть следствием длительного гипоэстрогении и гиперпролактинемии.Следует строго рассмотреть терапию эстрогенами или контрацептивы, содержащие эстроген.
Лечебная терапия
Побочные эффекты бромокриптина включают тошноту, рвоту, постуральную гипотензию, головокружение, обморок, головную боль, запор, заложенность носа. Каберголин имеет более легкие побочные эффекты, но он связан с сердечной вальвулопатией и повышенным риском легкой трикуспидальной регургитации.
Хирургия
Осложнения трансфеноидальной хирургии гипофиза включают гипофизарную недостаточность, несахарный диабет, свищи спинномозговой жидкости, повреждение сонной артерии, потерю зрения и менингит.
Облучение
Побочные эффекты включают гипопитуитаризм, повышенный риск инсульта и потерю зрения.
5. Прогноз и исход
Прогноз вариантов управления
Наблюдение
Пациентам, выбравшим наблюдение, можно сообщить, что до 95% микроаденом остаются стабильными с течением времени.
Примерно в одной трети случаев повышенный уровень пролактина нормализуется в течение 5 лет.
Лечебная терапия
Последние данные свидетельствуют о том, что пожизненная терапия агонистами дофамина может быть необязательной для всех пациентов.
Одно исследование показало рецидив гиперпролактинемии у 24% пациентов без пролактином, 31% у пациентов с микропролактиномами и 38% у пациентов с макропролактиномами.
Следовательно, может быть разумным рассмотреть возможность отмены лекарства у пациентов, у которых был достигнут нормальный уровень пролактина и которые не имели симптомов в течение двух лет. У пациентов с аденомами должно быть продемонстрировано уменьшение размера опухоли.
Хирургический
Пациенты должны знать, что хирургическая терапия часто не помогает вылечить гиперпролактинемию.
В одном обзоре микроаденом и макроаденом, подвергнутых хирургическому лечению, показатель первоначального излечения составил 64%. Однако риск рецидива составил 16,9% в течение 50 месяцев.
Долгосрочный прогноз
Исследования естественного течения микроаденом показывают, что 95% микроаденом не увеличиваются в размерах после четырех-шести лет наблюдения. Более 90% пролактином ограничены турецким седлом и со временем не увеличиваются в размерах. Пациентам следует сообщить, что пролактиномы почти всегда доброкачественные.
6. Каковы доказательства для конкретных рекомендаций по ведению и лечению
Caloa, A, Di Sarno, A, Landi, ML, Scavuzzo, F, Cappabianca, P. «Уменьшение макропролактиномы во время лечения каберголином больше у наивных пациентов, чем у пациентов, предварительно получавших другие агонисты дофамина: проспективное исследование с участием 110 пациентов». J Clin Endocrinol Metab. об. 85. 2000. pp. 2247-52. (Проспективное исследование показало, что каберголин эффективен при лечении многих пациентов с макропролактиномами, которые ранее получали лечение агонистами дофамина, но наиболее эффективен у пациентов, ранее не принимавших агонисты.)
Lafeber, M, Stades, AM, Valk, CD, Cramer, MJ, Teding van Berkhout, F, Zelissen, PM. «Отсутствие серьезных фиброзных нежелательных явлений у пациентов с гиперпролактинемией, получавших каберголин». Eur J Endocrinol. об. 162. 2010. С. 667–75.
Мелмед, С., Касануева, Ф.Ф., Хоффман, А.Р., Кляйнберг, Д.Л., Монтори, В.М. «Диагностика и лечение гиперпролактинемии: руководство по клинической практике эндокринного общества». J Clini Endocrinol Metab. об. 96. 2011. С.273-88.
Webster, J, Piscitelli, G, Polli, A, Ferrari, CI, Ismail, I, Scanlon, MF. «Сравнение каберголина и бромокриптина в лечении гиперпролактинемической аменореи. Группа сравнительного исследования каберголина ». N Engl J Med. об. 331. 1994. С. 904-9. (Сравнивали каберголин и бромокриптин в большом многоцентровом двойном слепом исследовании по лечению гиперпролактинемии и аменореи у женщин. Доза от 0,5 до 1 мг каберголина два раза в неделю была более эффективной, чем 2.5–5 мг бромокриптина два раза в день для восстановления овуляторного цикла (72% против 52%). Нормопролактинемия была достигнута у 83% и 58% в группах каберголина и бромокриптина соответственно.)
Webster, J, Piscitelli, G, Polli, A, D’Alberton, A, Falsetti, L. «Дозозависимое подавление сывороточного пролактина каберголином при гиперпролактинемии: плацебо-контролируемое двойное слепое многоцентровое исследование. Европейская многоцентровая исследовательская группа по подбору доз каберголина ».

 Это доброкачественное образовоние, вырабатывающее пролактин. Аденомы растут очень медленно или не растут вообще. Что именно вызывает ее образование, пока еще до конца не ясно. Пролактиномы бывают различных размеров, но подавляющее большинство имеет диаметр менее 10 мм и называется микропролактиномами. Гораздо реже встречаются пролактиномы размером 10 мм и более, которые называются макропролактиномами. Симптомы пролактиномы зависят как от пола пациента, так и от размера опухоли.
Это доброкачественное образовоние, вырабатывающее пролактин. Аденомы растут очень медленно или не растут вообще. Что именно вызывает ее образование, пока еще до конца не ясно. Пролактиномы бывают различных размеров, но подавляющее большинство имеет диаметр менее 10 мм и называется микропролактиномами. Гораздо реже встречаются пролактиномы размером 10 мм и более, которые называются макропролактиномами. Симптомы пролактиномы зависят как от пола пациента, так и от размера опухоли.