Болезни почек у кошек — признаки, симптомы и профилактика болезней почек у кошек
Как сохранить здоровье кошки?
В последние годы ветеринарными врачами отмечается все больше заболеваний почек, как у породистых, так и у беспородных животных. Чаще заболевания наблюдаются у кошек пожилого возраста, но и молодые животные не защищены от этого недуга.
Причин появления наиболее распространенных заболеваний почек (пиелонефрит, нефросклероз, нефрит, нефроз и др.) огромное множество. Ими могут являться осложнения после перенесенных инфекционных заболеваний, деятельности вирусов, микробов, паразитов. Общее состояние здоровья и условия проживания животного также важно учитывать. Нелеченая болезнь или заражение паразитами в течение долгого периода могут стать триггерами поражения почек. Сырость в помещении, плохое питание, механические травмы также могут провоцировать проблемы с почками.
Как определить заболевания почек у кошек?
Для начала надо отметить, что заболеваний почек есть огромное множество, симптомы могут сильно различаться. Но главными признаками являются проблемы с мочеиспусканием. Кошка может испытывать проблемы с посещением лотка, боли и неприятные ощущения во время процесса мочеиспускания. Количество выделяемой мочи резко сокращается или же вообще пропадает, качество также меняется.
Но главными признаками являются проблемы с мочеиспусканием. Кошка может испытывать проблемы с посещением лотка, боли и неприятные ощущения во время процесса мочеиспускания. Количество выделяемой мочи резко сокращается или же вообще пропадает, качество также меняется.
Помимо изменения цвета, в моче может быть обнаружен белок или кровь. Кроме этих симптомов, у животного может отмечаться отек в брюшной или грудной областях, появиться одышка, гипертония, слабость и сонливость. В некоторых случаях, могут проявиться признаки общей интоксикации: рвота; общее угнетенное состояние; потеря аппетита. Если вы заметили такие симптомы у вашего питомца, следует незамедлительно обратиться к ветеринарному врачу.
Но, как говорится, легче предупредить, чем лечить. В целях профилактики заболеваний почек у кошек в любом возрасте необходимо придерживаться некоторых рекомендации. Следует незамедлительно лечить любую инфекцию, подхваченную кошкой, особенно это касается желудочно-кишечных и респираторных заболеваний. В дальнейшем следует оберегать кошку от переохлаждений и сквозняков.
В дальнейшем следует оберегать кошку от переохлаждений и сквозняков.
Проконсультируйтесь с ветеринарным врачом: возможно, он назначит вашей кошке соблюдение специального рациона питания. В линейке кормов ROYAL CANIN есть диетические рационы, в том числе, при заболиваниях почек, которые должен рекомендовать специалист.
Если в квартире живет несколько животных нужно, по возможности, препятствовать заражению одного животного от другого. Важным фактором будет обеспечение хороших условий содержания для питомца: своевременный уход, чистка жилых помещений, дезинфекция и обеспечение надлежащих санитарно-гигиенических мероприятий. Вода и пища должны быть всегда чистыми и свежими, в достаточном количестве. Кошка должна больше пить воды, и не испытывать недостатка в ней.
Особое внимание нужно обратить на кормление кошки. Никакие недоброкачественные, испорченные продукты, корма с истекшим сроком годности не должны быть предложены животному. Его не следует кормить со стола, а также сырыми необработанными продуктами. Питание вашего питомца должно быть сбалансированным, здоровым и полезным, отвечать всем потребностям кошки.
Питание вашего питомца должно быть сбалансированным, здоровым и полезным, отвечать всем потребностям кошки.
Заболевания почек у кошек | Лечение и симптомы
23.06.2016
Заболевания почек у кошек широко распространены во всем мире. Это более частая проблема, с которой обращаются владельцы со своими питомцами в ветеринарную клинику. При чем данные заболевания больше присущи именно представителям кошачих, нежели собакам. Это связано с тем, что кошка является облигатным, пустынным хищником (вид появился и эволюционировал в жарких странах, в пустыне). Именно по этому принцип развития и работы мочевыделительной системы у них несколько отличается от остальных животных. Вид развивался в условиях дефицита воды, в связи с чем концентрация и обработка воды в их организме специфична. Так же у кошек в организме может находится до 30 различных вирусов, не считая самых распространенных. Таких как панлейкопения, кальцевироз, ринотрахеит, коронавирус, вирусная лейкемия, иммунодефицит кошек и т.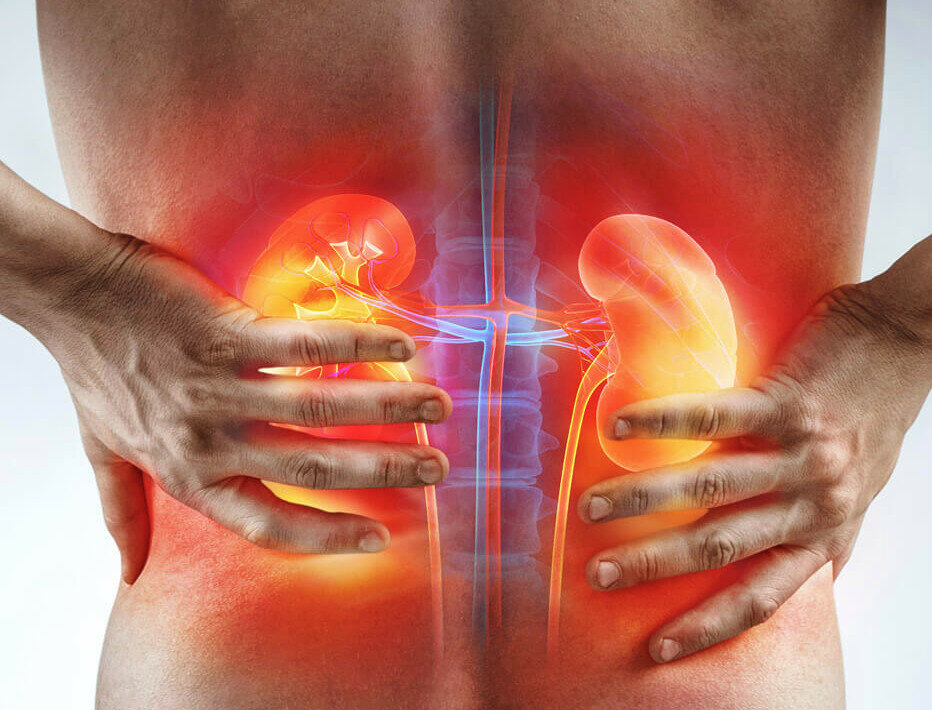 д. Так как почка- это тот орган, который не восстанавливается, у нее имеется свои собственные защитные и иммунные механизмы, которые постоянно подвергаются нагрузке под влиянием факторов внешней среды, различных заболеваний и воздействия всевозможных вирусных агентов. По данным международной ассоциации ветеринарных нефрологов и урологов IRIS практически 80% представителей всей кошачей популяции поражены той или иной формой нефропатии начиная с двух месяцев и до 20лет. Это так же подтверждают исследования, проведенные с 2006 по 2010 год в ветеринарном нефрологическом центре Леонарда Романа Александровича.
д. Так как почка- это тот орган, который не восстанавливается, у нее имеется свои собственные защитные и иммунные механизмы, которые постоянно подвергаются нагрузке под влиянием факторов внешней среды, различных заболеваний и воздействия всевозможных вирусных агентов. По данным международной ассоциации ветеринарных нефрологов и урологов IRIS практически 80% представителей всей кошачей популяции поражены той или иной формой нефропатии начиная с двух месяцев и до 20лет. Это так же подтверждают исследования, проведенные с 2006 по 2010 год в ветеринарном нефрологическом центре Леонарда Романа Александровича.
Заболевания почек могут быть причиной сокращения продолжительности жизни у кошек более чем вдвое и являются значительным фактором ухудшения качества их жизни.
Большинство заболеваний почек, особенно гломерулярного ряда, возникает в молодом возрасте и протекает в хронической форме в течение всей жизни. Поэтому постановка диагноза должна осуществляться на ранних этапах развития нефропатий, когда эффективны диетотерапия и медикаментозное лечение.
Более 75% времени болезни большинство нефропатий у кошек протекают в функционально компенсированной фазе ( т. е. без симптомов почечной недостаточности). По этой причине болезни почек у кошек диагностируются чаще всего только после проявления серьезных клинических симптомов, когда их лечение становится весьма затрудненным и даже невозможным, а диетотерапия и симптоматическая терапия не эффективны. В связи с этим очень важно диагностировать почечные патологии на ранней стадии. Что позволяет вовремя назначить терапию, в свою очередь продлевающую продолжительность и качество жизни животного. Задача этой терапии максимально отсрочить время развития хронической почечной недостаточности. Рекомендуется с профилактической целью обследовать кошку не реже чем 2 раза в год (биохимия крови, анализ мочи и ультразвуковая диагностика). Так же желательно проверять животных на наличие в организме вируса лейкемии и иммунодефицита кошек. Особенно важно контролировать функцию почек у кошек после 9лет. Начиная с этого возраста риск развития хронической почечной недостаточности очень велик.
Начиная с этого возраста риск развития хронической почечной недостаточности очень велик.
Что же относится к почечным заболеваниям. Почечные заболевания разделяются на несколько видов.
Преренальная острая почечная недостаточность- возникает при травме органа, шоке, кровопотери, паразитарных и инфекционных заболеваниях.
Ренальная почечная недостаточность — делится на апластическую (недоразвитие почки и ее мочеточника) и хроническую (амилоидоз почек, поликистоз почек, неоплазия почек и осложнения после острой почечной недостаточности).
Постренальная острая почечная недостаточность- развивается на фоне задержки акта мочеиспускания (закупорка и травмы уретры).
Важно отметить что и у людей и у животных любое острое поражение почек всегда переходит в хроническое заболевание. Например кошка заболела кальцевирусной инфекцией. Эта инфекция провоцирует развитие преренальной почечной недостаточности (погибает около 25% нефронов). В результате развивается гломирулонефрит, который затем становится хроническим. Появляется хроническая почечная болезнь(ХПБ). При отсутствии контроля и профилактики этой патологии резко повышается риск развития хронической почечной недостаточности, которая является деструктивным процессом и лечение ее малоэффективно.
Появляется хроническая почечная болезнь(ХПБ). При отсутствии контроля и профилактики этой патологии резко повышается риск развития хронической почечной недостаточности, которая является деструктивным процессом и лечение ее малоэффективно.
Хроническая почечная недостаточность(ХПН)- это состояние, при котором нарушается клубочковая и канальцевая функция почек настолько, что почки оказываются не в состоянии поддерживать нормальный водно-электролитный и осмотический гомеостаз, следствием чего является уремия. Независимо от причины поражения почек, при ХПН в них возникают необратимые структурные изменения, приводящие к потере активно работающих нефронов. Почечная функция у животных с ХПН в определенный период времени остается стабильной за счет компенсаторных механизмов всего организма.
Зачастую почечные заболевания не диагностируются до тех пор, пока не появятся явные клинические признаки почечной недостаточности. Учитывая то, что заболевание необратимо и тот факт, что обычно животное попадает к врачу уже на поздних стадиях ХПН, лечение носит симптоматический характер и направлено на снижение темпа гибели оставшихся нефронов и поддержание качества жизни животного на приемлемом уровне.
Большую роль в процессе лечения играет владелец кошки, на которого ложится львиная доля всех мероприятий.
Подводя итог, хочется отметить, что чем чаще владелец проводит диспансеризацию своего питомца, тем раньше можно выявить заболевание на ранней стадии и соответственно принять необходимые меры для предотвращения развития тяжелых форм болезни. На начальном этапе достаточно регулярно сдавать анализ мочи. При изменениях в почках, данный анализ уже покажет какие изменения происходят(например изменение плотности мочи и появление в ней белка). Это позволит своевременно начать профилактику и отсрочить серьезные повреждения в организме.
При написании статьи использовались данные исследований научно- практической ассоциации ветеринарных нефрологов и урологов(НАВНУ, Россия) под руководством Леонарда Р.А., кандидата ветеринарных наук и международной ассоциации ветеринарных нефрологов IRIS.
Нефролог о том, из-за чего отказывают почки и как распознать болезнь по анализам
Нефролог Республиканского центра медицинской реабилитации и бальнеолечения в Минске Ольга Валовик всю свою профессиональную карьеру очень подробно изучает болезни почек. На примере своих пациентов она видит, что безвыходных ситуаций не бывает. Сегодня люди, получающие почечно-заместительную терапию, учатся, работают, путешествуют, их жизнь продолжается, но с некоторыми изменениями привычного ритма и уклада. Диализ «смягчает» проявления почечной недостаточности, а пересадка почки возвращает людям полноценную жизнь.
На примере своих пациентов она видит, что безвыходных ситуаций не бывает. Сегодня люди, получающие почечно-заместительную терапию, учатся, работают, путешествуют, их жизнь продолжается, но с некоторыми изменениями привычного ритма и уклада. Диализ «смягчает» проявления почечной недостаточности, а пересадка почки возвращает людям полноценную жизнь.
В интервью TUT.BY Ольга Валовик рассказала, из-за чего болят почки, какие симптомы говорят о почечной недостаточности и на что надо обращать внимание в своих анализах мочи и крови.
Ольга Валовик окончила Минский государственный медицинский университет по специальности «лечебное дело». Работает в Республиканском центре медицинской реабилитации и бальнеолечения в Минске. Она главный внештатный специалист по нефрологии и почечно-заместительной терапии комитета по здравоохранению Мингорисполкома. Проходила обучение и стажировалась по специальности нефрология, трансплантация, почечно-заместительная терапия в ведущих клиниках Беларуси, клинике Великобритании (Churchill Hospital, Оксфорд) и Германии (Campus Charite Mitte, Берлин)
«Повышенный креатинин в крови — повод заподозрить почечную недостаточность»
— Из-за чего чаще всего болят почки?
— Чаще всего это происходит при остром воспалительном процессе, но в этом случае у человека, скорее всего, будет еще и высокая температура и воспалительные изменения в общем анализе крови и мочи: увеличено количество лейкоцитов и эритроцитов. При этом потеря белка с мочой также может увеличиться — более 0,15 грамма за сутки.
При этом потеря белка с мочой также может увеличиться — более 0,15 грамма за сутки.
Воспалительного процесса в почке с хорошим анализом мочи не бывает. Если анализ мочи в норме, нет повышенной температуры, а пациент говорит, что у него болевой синдром — проблемы не с почками.
Нужно обратить внимание и на общий анализ крови. При воспалительном процессе количество лейкоцитов будет выше 9, а палочкоядерных будет больше 6%.
— СОЭ в крови тоже будет повышена?
— Норма СОЭ — до 15 мм/час. При воспалительном процессе СОЭ, как правило, повышается. Вместе с тем, важно понимать, что незначительное повышение СОЭ при отсутствии других признаков воспалительного процесса в организме не всегда является признаком патологии. Есть такое понятие, как синдром ускоренной скорости оседания эритроцитов.
— Как болят почки?
— Если это острый воспалительный процесс, то болит поясница. Чтобы оценить болевой синдром, врачи применяют прием «поколачивания». Пациент поворачивается к нам спиной, мы прикладываем свою руку, а второй по ней стучим. Если пациент на это никак не реагирует, то у него, как правило, острого воспаления в почках нет.
Пациент поворачивается к нам спиной, мы прикладываем свою руку, а второй по ней стучим. Если пациент на это никак не реагирует, то у него, как правило, острого воспаления в почках нет.
— Пиелонефрит может возникнуть из-за того, что посидел на холодном?
— Да. При местном переохлаждении может возникнуть инфекция нижних мочевых путей, «подняться» вверх с развитием острого пиелонефрита. Вообще, инфекция нижних мочевых путей (цистит, уретрит) — это наиболее частая причина развития острого пиелонефрита.
Очень редко бывает гематогенный пиелонефрит — он переносится кровью. Это происходит у людей со сниженным иммунитетом (на фоне ВИЧ, применения иммуносупрессивных препаратов) при развитии сепсиса, то есть генерализованной инфекции.
Очень важно вовремя лечить инфекцию мочевых путей у беременных и у пациентов с сахарным диабетом. Если этого не сделать, то повышается риск развития пиелонефрита с различными осложнениями.
— Пиелонефрит может быть хроническим?
— Может. Обычно хронический пиелонефрит развивается вторично у пациентов с уже существующей патологией мочевыводящих путей: мочекаменной болезнью, поликистозом почек, врожденными аномалиями мочевыводящих путей.
Обычно хронический пиелонефрит развивается вторично у пациентов с уже существующей патологией мочевыводящих путей: мочекаменной болезнью, поликистозом почек, врожденными аномалиями мочевыводящих путей.
Если нет причины для нарушений оттока мочи из почек, то развитие хронического пиелонефрита маловероятно.
— С подозрением на какие заболевания терапевты направляют пациентов к нефрологу?
— Основная патология, которой занимаются нефрологи, — это хроническая болезнь почек. Она развивается из-за гломерулонефрита, сахарного диабета, артериальной гипертензии, наследственной патологии почек, генетических заболеваний, врожденных аномалий мочевых путей, ревматологических болезней и патологии почек у беременных.
К нефрологам направляют из-за повышенного уровня креатинина и мочевины в крови, наличия белка или эритроцитов в моче, хронической инфекции мочевыводящих путей, артериальной гипертензии, которая не поддается лечению, при изменениях в почках, которые видны на УЗИ, из-за длительного приема нестероидных противовоспалительных, мочегонных, при планировании беременности, если во время предыдущих беременностей у женщины были проблемы с почками.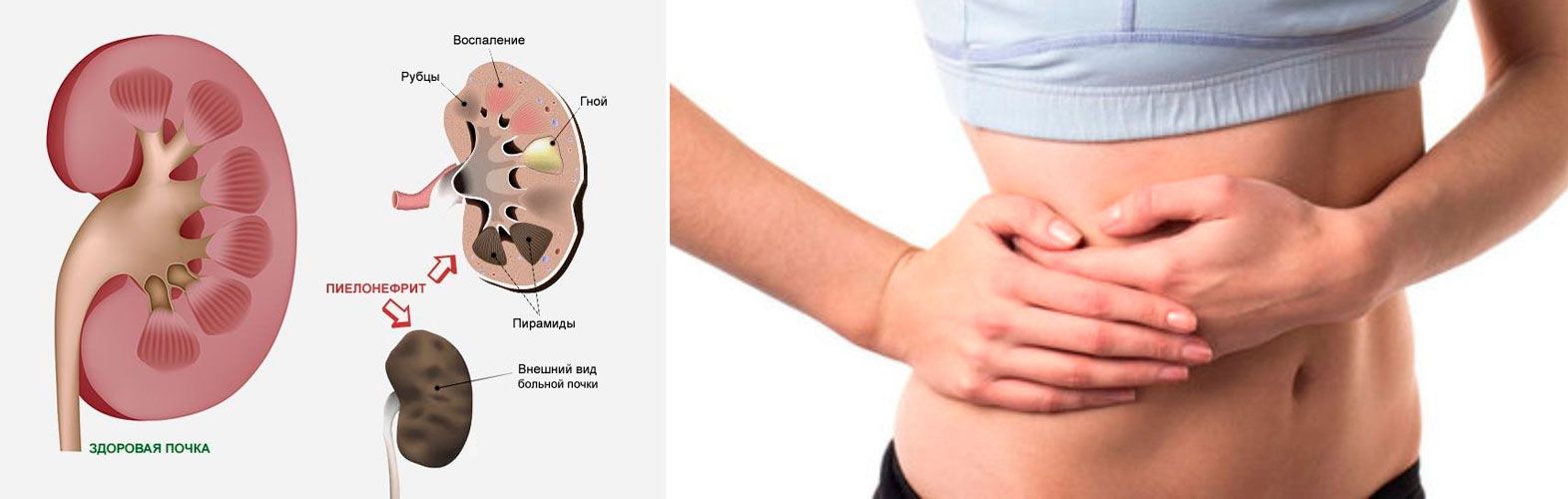
Креатинин — продукт метаболизма мышечной массы. Его уровень будет ниже, если у человека есть парезы или параличи, когда не работают какие-то мышцы. При значительной физической нагрузке, например, у спортсменов и активно занимающихся фитнесом людей, уровень креатинина будет несколько выше. Также более высокие цифры креатинина могут быть у людей с ожирением.
«Почки за сутки фильтруют около 1500 литров крови»
— Из-за чего возникает почечная недостаточность?
— Частая причина острой почечной недостаточности — употребление нестероидных противовоспалительных лекарств. Особенно если их принимают совместно с ингибиторами АПФ — эти препараты назначают для снижения артериального давления. И вот эта комбинация довольно опасна. Эти препараты влияют на почечные сосуды: одни на входящую артерию, а вторые — на исходящую. Давление в артериях выравнивается, почки перестают фильтровать кровь и может возникнуть острая почечная недостаточность.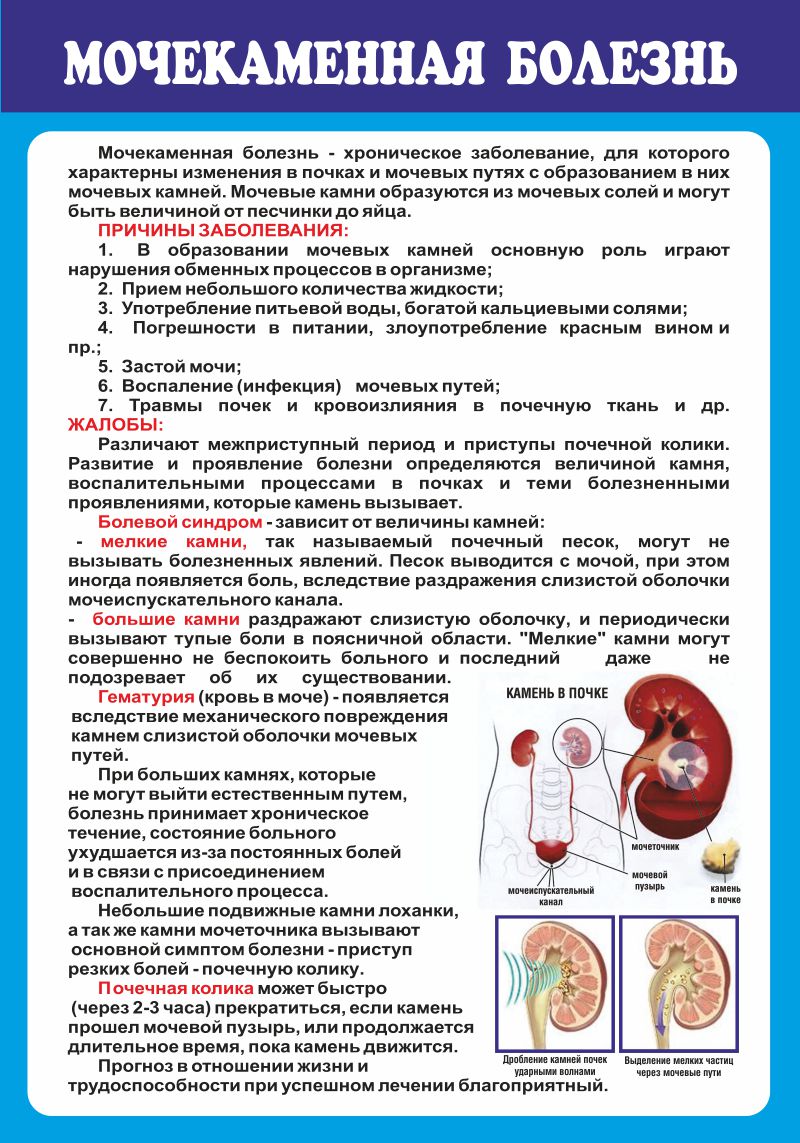
Да, к этим лекарствам могут быть строгие медицинские показания, тогда их принимать можно — но только по назначению врача и под его контролем, с мониторингом уровня креатинина в крови. А бывает, что люди пьют эти таблетки, пытаясь сбить повышенную температуру, по три штуки в день, при этом врач им их не назначал. Исходом такого «лечения» может стать острая почечная недостаточность, особенно в условиях обезвоживания на фоне высокой температуры тела.
У пожилых людей острая почечная недостаточность довольно часто возникает из-за того, что они пьют мало воды. Норма — 30 мл на 1 кг массы тела в сутки. Исключения могут быть только для людей с кардиологическими проблемами, когда сердце не справляется и появляются отеки. В этом случае количество воды для пациента должен ограничить лечащий врач.
Также бывает, что к нам поступают пациенты с почечной недостаточностью на фоне отравления. Была история, когда мужчина вместе с женой красили стены погреба и отравились парами толуола. Он содержится в обычной краске.
Он содержится в обычной краске.
— Почему из-за этого отказали почки?
— Почка — это орган-труженик. Он фильтрует и выводит все, что человек съел, выпил, чем подышал. Почки работают в круглосуточном режиме, и за сутки фильтруют около 1500 литров крови. Аминокислоты и другие полезные вещества идут на работу организма, а все остальное — мочевина, креатинин, азотистые основания и шлаки — выводятся с мочой.
Эта семейная пара надышалась толуолом — и почки не справились. Насколько я знаю, мужчина уже поправился, а его супруга еще в клинике.
— Почечная недостаточность может быть хронической. Как она развивается?
— Сейчас мы используем термин «хроническая болезнь почек». Она имеет пять стадий. Первые две протекают без нарушения почечной функции, а начиная с третьей стадии, имеет место хроническая почечная недостаточность.
Основные причины хронической болезни почек мы уже обсуждали, но важно отметить, что сегодня наиболее частыми причинами развития хронической болезни почек у нас, как и во всем мире, являются вторичные поражения почек у пациентов с артериальной гипертензией и сахарным диабетом.
— Что происходит с почками из-за сахарного диабета и артериальной гипертензии?
— Артериальная гипертензия и сахарный диабет поражают почечные сосуды, нарушается кровоток в почечных фильтрах и происходит постепенная утрата их функции.
Камни в почках образовались из-за водопроводной воды
— Откуда в почках появляются коралловидные камни?
— На это может повлиять наследственный фактор, нарушение обменных процессов в организме.
Еще есть такое эндокринологическое состояние, как гиперпаратиреоз. Это избыточная продукция паратгормона увеличенной паращитовидной железой. В итоге нарушается обмен кальция и фосфора. В итоге в крови повышается уровень кальция, который может откладываться в почках в виде коралловидных камней. Человека лечат от мочекаменной болезни, а потом выясняется, что причиной камней в почках являлся гиперпаратиреоз, и надо было лечить в первую очередь его.
— Образование камней зависит от того, что ты ешь?
— Коралловидных камней, как правило, — нет, а вот обычных — может.
Камни могут возникнуть при определенных пищевых предпочтениях, в том числе и из-за воды, которую вы пьете. У меня наблюдалась семья с оксалурией, то есть у них в моче были оксалаты.
Выяснилось, что эта семья пьет воду из-под крана, а в ней много солей кальция, а из этих солей впоследствии образовались камни. Жесткую воду обязательно нужно фильтровать.
— Почечная недостаточность может привести к гемодиализу?
— Она к нему и приводит. И хотя полностью остановить почечную недостаточность невозможно — процесс гибели клубочков можно вполне успешно затормозить и, тем самым, отсрочить начало диализа. При помощи советов нефролога многие люди пересматривают свой образ жизни, привычки и начинают жить по-новому. При этом чем раньше врачи выявят заболевание, тем больше шансов, что процесс можно будет остановить.
— Какую еду любят почки?
— Здоровое питание. Почки не любят экстрактивные вещества, консерванты, потому что им приходится это все фильтровать. Из своей практики могу сказать, что у людей, которые готовят домашнюю еду, не едят полуфабрикатов, блюда из кулинарии, колбасы, сосиски, консервы, копчености, анализы лучше и более благоприятно протекает болезнь.
Из своей практики могу сказать, что у людей, которые готовят домашнюю еду, не едят полуфабрикатов, блюда из кулинарии, колбасы, сосиски, консервы, копчености, анализы лучше и более благоприятно протекает болезнь.
«Человек может даже не почувствовать, как отказали почки»
— Сколько в Беларуси пациентов на диализе?
— Распространенность терминальной стадии хронической болезни почек, которая требует диализа — 350 человек на 1 млн жителей. В Минске есть несколько центров для гемодиализа, а сателлитные центры есть по всей стране. Как правило, диализ проводят три раза в неделю по четыре часа. Не надо думать, что люди на диализе ведут затворнический образ жизни: многие из них путешествуют по миру и проходят диализ в той стране, куда едут. Сейчас мир очень сильно изменился, всегда есть возможность вести свой привычный образ жизни.
Пациенты на диализе на сегодняшний день существенно «постарели». В 2007 году, когда я ездила на стажировку в Великобританию, нас отвели в отделение диализа, и я была удивлена тому, что там одни пожилые пациенты. У нас тогда на диализе была почти одна молодежь. Сейчас у нас такая же картина, как в Великобритании, а прошло всего лишь 12 лет. Средний возраст пациентов на диализе в Беларуси среди мужчин — 50 лет, женщин — 58−60 лет.
У нас тогда на диализе была почти одна молодежь. Сейчас у нас такая же картина, как в Великобритании, а прошло всего лишь 12 лет. Средний возраст пациентов на диализе в Беларуси среди мужчин — 50 лет, женщин — 58−60 лет.
Все пациенты на диализе являются потенциальными кандидатами на пересадку почки. Трансплантация почки позволяет значительно улучшить качество и увеличить продолжительность жизни человека с терминальной стадией хронической болезни почек.
— Что человек чувствует, когда начинают отказывать почки?
— Может и ничего не чувствовать. Почка — это орган с огромными резервными возможностями. Даже будучи поврежденными, почки стараются обеспечить свою функцию по выведению токсичных веществ. Признаки заболевания могут появиться в некоторых случаях только при снижении почечной функции менее 30%.
Из-за длительного бессимптомного течения почечных заболеваний люди часто обращаются за помощью на поздних стадиях хронической почечной недостаточности. В моей практике был случай, когда парень собирался идти в армию: во время обследования у него выявили низкий уровень гемоглобина и отправили к гастроэнтерологу. А оказалось, что у него почки практически не работают, осталось всего пять процентов от их нормальной функции. Мы экстренно взяли его на диализ.
В моей практике был случай, когда парень собирался идти в армию: во время обследования у него выявили низкий уровень гемоглобина и отправили к гастроэнтерологу. А оказалось, что у него почки практически не работают, осталось всего пять процентов от их нормальной функции. Мы экстренно взяли его на диализ.
И при этом молодого человека ничего не беспокоило. Организм приспособился к такому состоянию.
— Понимаю, что рак почек — тема онкологов, но нефрологи в своей практике с ним сталкиваются?
— Иногда мы его выявляем первыми по результатам ультразвукового обследования и направляем данных пациентов к онкологам.
— Почки при раке могут болеть?
— Как правило, нет, но если опухоль возникла в лоханке почки и нарушен отток мочи, то такое возможно.
— Что нужно делать, чтобы не было проблем с почками?
— Для профилактики нужно правильно питаться, бросить курить, больше двигаться, контролировать свой вес, артериальное давление, уровень сахара, избегать бесконтрольного использования токсичных для почек лекарств: обезболивающих и антибиотиков.
Если у человека есть артериальная гипертензия или сахарный диабет, а это факторы риска развития почечной патологии, то ему желательно один раз в год сдавать общий анализ мочи, анализ мочи на альбуминурию, делать биохимическое исследование крови с оценкой уровня глюкозы, холестерина, креатинина и расчетом скорости клубочковой фильтрации.
Читайте также:
Как болят почки у женщин: симптомы, по которым это можно определить
По статистике, в межсезонье часто обостряются пиелонефриты, нефриты и другие болезни почек. Симптомы могут быть яркими, но иногда может просто беспокоить боль в области поясницы: ноющая, тянущая, колющая и режущая. Она может быть постоянной, а может возникать периодически, может быть слабой, средней или очень интенсивной.
Валерий Онацкий, врач уролог Клиники МЕДСИ на Солянке
При болезнях почек у мужчин могут наблюдаться тянущие боли в паху, в боку и половом члене, а у женщин — боли в нижней части живота, жжение при мочеиспускании.
Крупные камни почек и лоханки могут вызывать боль в боку, лихорадку, примесь крови в моче. Если камень находится практически на выходе из мочеточника, то может участиться мочеиспускание, появляются ложные позывы, что часто путают с острым циститом, именно поэтому для уточнения диагноза лучше сразу обратиться к специалисту
Первые симптомы проблем с почками сложно узнавать, особенно, если вы живете в мегаполисе. Устали, не можете сконцентрироваться, по ночам встаете в туалет? Вероятно, во всем виноваты переутомление и любовь к кофе. Но если вы видите три или более симптомов из списка ниже, стоит обратиться к врачу (и не откладывать).
Как понять, что болят почки
1. Усталость
Банально, но факт. Такой симптом может свидетельствовать о многих заболеваниях, но и к болезни почек он имеет прямое отношение.
Почему это происходит: здоровые почки выделяют гормон под названием эритропоэтин. Он, в свою очередь, помогает образовываться эритроцитам.
Исследования показали, что при заболеваниях почек выработка эритропоэтина снижается. Вместе с ней становится меньше красных кровяных телец, которые переносят кислород. Его недостаток сразу чувствуют мозг и мышцы: они начинают быстрее утомляться. Может даже возникнуть синдром хронической усталости.
Что вы чувствуете:
- беспричинную усталость в течение 2–3 недель и дольше;
- сонливость;
- подавленность, нежелание ничему радоваться.
2. Озноб
Почему это происходит: уровень эритроцитов из-за нехватки эритропоэтина снижается — развивается анемия. Кровь в ткани поступает медленнее и хуже.
Что вы чувствуете:
- холодно даже в натопленном помещении;
- становится намного труднее согреться.
3. Отеки
Речь не о мешках под глазами или легкой припухлости после того, как на ночь вы выпили лишний стакан воды или чашку чая. Понаблюдайте за своим телом несколько дней. Если замечаете, что лицо, руки и ноги чрезмерно отекают, это повод задуматься.
Почему это происходит: лишняя вода не выводится из организма, как это должно быть в норме, а задерживается в органах и тканях. Почечные отеки — мягкие, тестообразные, зачастую «плавающие» (быстро перемещаются при изменении положения тела). Во второй половине дня отек обычно уменьшается или исчезает.
Что вы чувствуете:
- лицо выглядит немного опухшим и одутловатым;
- стало труднее натягивать джинсы из-за того, что лодыжки отекли;
- замечаете, что кольца стали малы.
4. У еды появился металлический привкус
Почему это происходит: продукты метаболизма почек начинают накапливаться в крови. Это искажает восприятие вкуса, у еды появляется оттенок металла.
Это искажает восприятие вкуса, у еды появляется оттенок металла.
Что вы чувствуете:
- металлический привкус, искажение вкуса. Например, мясо может казаться сладким, а варенье — соленым.
5. Проблемы с мочеиспусканием
Почему это происходит: главная функция почек — вырабатывать мочу. Если с этим органом что-то не в порядке, это довольно быстро отражается на мочеиспускании.
Что вы чувствуете:
- может измениться тип мочеиспускания. Например, вы можете начать ходить в туалет часто и понемногу или вставать ночью, хотя перед сном ничего не пили;
- моча меняет цвет: становится более темной, пенистой или в ней появляется кровь. Помните: кровь в моче — очень тревожный признак. Помимо заболевания почек, причиной могут быть патологии мочевого пузыря или мочекаменная болезнь (камни царапают слизистую). Нужно без промедления обратиться к врачу.
- вы можете испытывать трудности при мочеиспускании. Но помните, что резь и боль типичны не для поражения почек, а для цистита и уретрита (что, кстати, тоже не повод откладывать запись на прием).

Менее очевидные симптомы
Их тоже нельзя игнорировать — они могут свидетельствовать о хроническом заболевании почек, лечить которое гораздо труднее и дольше. Лучше выявить проблему как можно быстрее, чтобы избежать последствий.
- одышка;
- проблема со сном;
- отсутствие аппетита;
- часто возникает чувство тошноты и рвота;
- повышенное артериальное давление.
Как определить, болят почки или спина
Боль в пояснице, вопреки распространенному мнению, — вовсе не признак проблем с почками. Они расположены чуть выше талии, но боль сложно отличать. Заболеваний много — нефрит, нефроз, нефроптоз, почечная недостаточность. Каждое из них имеет свои симптомы и последствия, которые может определять только доктор после ряда анализов и качественного обследования. Для лечения нужно поставить диагноз, и делать это самому с помощью интернета — не лучшая затея.
Какие анализы нужно сдать
-
биохимический анализ крови.
 Он точно определит, в норме ли креатинин, мочевина и общий белок.
Он точно определит, в норме ли креатинин, мочевина и общий белок. - общий анализ мочи. Из его параметров важны общий белок и альбумин.
С результатами нужно обратиться к нефрологу. Возможно, для уточнения диагноза врач направит на УЗИ.
Как быстро определить самой
Иногда на врача нет времени. Или боли настолько сильные, что нужно срочно определить, вызывать ли скорую помощь или можно подождать до записи на прием к врачу. Как узнать что болят почки — экстренно определить причину, чтобы понимать природу возникновения неприятных ощущений.
Примите разные положения. Боль связана с воспалительным процессом, поэтому она не уменьшится, если вы ляжете или встанете. Боль в спине в одной из поз утихнет.
Поймите, где именно болит. Почка болит с одной стороны (справа или слева), спина болит в общем. Можете полежать по очереди на правой и левой стороне, ощущения подскажут точно.
Обратите внимание на мочеиспускание. Если есть нарушения, вы видите кровь, гной, чувствуете неприятный запах, слишком часто ходите в туалет или вообще не можете этого сделать, значит, дело не в спине.
Если есть нарушения, вы видите кровь, гной, чувствуете неприятный запах, слишком часто ходите в туалет или вообще не можете этого сделать, значит, дело не в спине.
Измерьте температуру тела. Если чувствуете недомогание, температура повышается — организм борется с инфекцией. Так не бывает при болях в спине (особенно, если есть интоксикация, которая как раз помогает распознавать проблему).
Как болят почки у женщин и мужчин.
Что характерно, симптомы не отличаются по гендеру. Первые признаки будут одинаковыми у любого человека: если боль не меняется от положения тела, чувствуешь слабость, происходит интоксикация и есть отеки, нужно немедленно обратиться к врачу.
Что делать при сильной боли
Позвонить в скорую
Просто боль в почках может отозваться серьезным осложнением, в том числе с летальным исходом. Чтобы не допустить плачевных последствий, вызовите специалистов, которые смогут быстро диагностировать причину и отправить на госпитализацию, если в этом будет необходимость.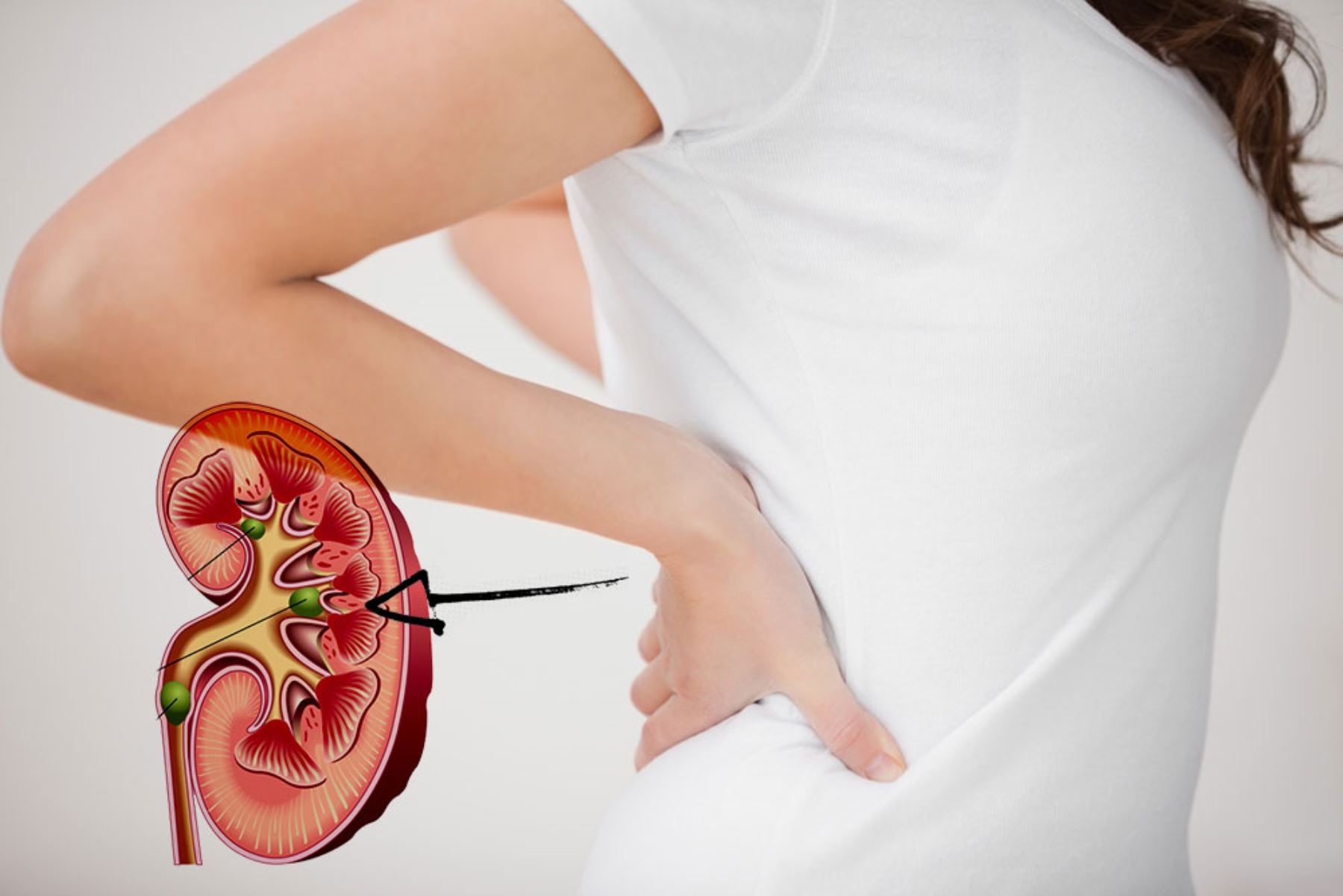
Лечь
Лучше на максимально плоскую поверхность. Постарайтесь стабилизировать дыхание и не делайте резких движений.
Положите грелку
Если ее нет, подойдет теплый шерстяной платок или даже свитер. Это поможет облегчить страдания, если приложить ее на больное место. Но не перестарайтесь: если есть воспаления, то тепло может навредить. Оптимально, если грелка будет на пару градусов выше температуры тела. Если есть процесс интоксикации (когда температура самого тела повышается), то от этого лучше отказаться.
Примите обезболивающее
Лучше то, которое вы принимаете иногда при других болях. Не переборщите с дозировкой и обязательно предупредите сотрудников скорой, что вы уже выпили спазмолитики, чтобы они не вкололи слишком большую дозу — от этого будут проблемы, а боль не пройдет быстрее.
Боли при беременности
В этот период организм женщины работает на максимуме, особенно мочеполовая система. Как только чувствуете, что что-то пошло не так, сразу обратитесь к врачу: может обостриться старое заболевание. В этот период боль почек легко перепутать с аппендицитом, сбоем в работе желчного пузыря или общей болью в спине.
В этот период боль почек легко перепутать с аппендицитом, сбоем в работе желчного пузыря или общей болью в спине.
Симптомы, которые должны насторожить
- После похода в туалет вы не чувствуете, что мочевой пузырь полностью освободился.
- Вы стали ходить в туалет чаще обычного (но сравнивайте с состоянием во время беременности, а не до нее).
- Появилась тошнота, рвота, пропал аппетит (и это не токсикоз).
- Вы отекаете больше обычного, и кожа стала еще более чувствительной.
Очевидно, что все эти симптомы могут возникнуть из-за беременности. Обратитесь к врачу, и как можно быстрее: болезнь почек может спровоцировать выкидыш.
Как лечить
Методы зависят от срока беременности, самого заболевания (почки могут болеть по-разному) и его стадии. Самостоятельно лечиться нельзя ни в коем случае. Грамотную терапию должен подобрать врач по результатам УЗИ, анализа крови и мочи.
На первом триместре вам должны выписать фитопрепараты, потому что антибиотики на этом сроке очень опасны. Они помогут убить микробы и вывести инфекцию естественным путем (большинство из них имеет мочегонное действие). Здоровью малыша это не повредит.
Они помогут убить микробы и вывести инфекцию естественным путем (большинство из них имеет мочегонное действие). Здоровью малыша это не повредит.
Если поставили диагноз «пиелонефрит», без сильных лекарств обойтись не получится. Но врач должен подобрать из очень внимательно, чтобы не травмировать плод.
Что может помочь почкам
Эти пункты нужно воспринимать, как общую рекомендацию, после того как вы прошли курс лечения и выявили истинную причину болезни.
- Сходите в баню. Почки любят тепло. Когда вы паритесь, сосуды расширяются и лучше снабжаются кровью (а в день через них проходит больше 1 500 литров, если они функционируют нормально).
- Носите одежду по размеру. Узкие джинсы и утягивающее белье нарушают циркуляцию крови. Это вредно для почек, опять же из-за недостатка крови.
- Контролируйте уровень сахара в крови. Это тоже поможет циркуляции.
- Соблюдайте определенный рацион. Ешьте меньше продуктов с низким содержанием белка и соли.

- Бросьте курить. Нет, на лыжи вставать не надо. Хотя, почему бы и нет? Но существует прямая зависимость в организме между курением и состоянием здоровья. Почкам станет работать легче.
От чего нужно отказаться
- Ешьте меньше красного мяса. На него ополчились не только онкологи, но и нефрологи. Например, ученые из Сингапура доказали, что любителей говяжьих стейков проблемы с почками беспокоят на 35% чаще чем тех, кто ест красное мясо реже 3 раз в неделю.
- Пейте меньше воды. Один из самых распространенных советов, которые можно найти в сети, — пить больше воды и отдыхать. Мало того, это звучит как панацея. Американские нефрологи считают, что пить побольше жидкости, чтобы «промыть почки», не стоит. Этим вы скорее создадите больше работы. Но и отказываться от воды полностью нельзя: 4–6 стаканов в день вполне достаточно.
Обратите внимание, как часто вы болеете ангиной. Если вы жалуетесь на боль в горле 5 раз в год и чаще, ваши почки под угрозой. Возбудители могут навредить и суставам, и почкам.
Возбудители могут навредить и суставам, и почкам.
Источники и литература:
1. Большая медицинская энциклопедия
2. Нефрология — И.Е. Тареева — Практическое руководство; 2000 г.
Эксперт
Валерий Онацкий
врач уролог-андролог Клиники МЕДСИ на Солянке
Гидронефроз: симптомы и лечение
Гидронефроз – заболевание почек, вызванное серьезным нарушением оттока мочевой жидкости. Причинами могут быть спайки, перегибы, атония, сужения, фиброзные разрастания мочеточников, аномальные сосудистые явления почек, сужения канала мочеиспускания, камни в мочевом пузыре. Протоки, по которым выходит жидкость, иногда сдавливаются увеличенными или аномально расположенными органами. Причина гидронефроза у детей – аномалии или недоразвитость мочеточных каналов.
Причинами могут быть спайки, перегибы, атония, сужения, фиброзные разрастания мочеточников, аномальные сосудистые явления почек, сужения канала мочеиспускания, камни в мочевом пузыре. Протоки, по которым выходит жидкость, иногда сдавливаются увеличенными или аномально расположенными органами. Причина гидронефроза у детей – аномалии или недоразвитость мочеточных каналов.
Гидронефроз симптомы
Течение и симптомы гидронефроза зависят от причины затруднения оттока мочи, степени развития процесса, врожденного строения почки. На первых этапах проблемы незаметны и обнаруживаются при случайных обследованиях. С развитием гидронефроза могут проявиться следующие симптомы:
— ноющие боли в пояснице с приступами колики;
— мутная моча содержит гной, соли, иногда кровь;
— медлительность, слабость, утомляемость, бессонница;
— в подреберье прощупывается почка, увеличенная в размерах;
— почечная недостаточность, в случае заболевания обоих почек.
Стадии гидронефроза
Заболевание развивается постепенно. В некоторых случаях на начальном этапе проходит без специализированного лечения. В дальнейшем требуется помощь хирурга. Определение стадии гидронефроза очень важно для выяснения необходимости операций.
В некоторых случаях на начальном этапе проходит без специализированного лечения. В дальнейшем требуется помощь хирурга. Определение стадии гидронефроза очень важно для выяснения необходимости операций.
1 стадия. Лоханка немного увеличена и деформирована. Почка работает практически без изменений. В этой стадии моча, скапливаясь, давит на лоханку изнутри. Лоханочная стенка благодаря упругости сдерживает напор, но постепенно растягивается.
2 стадия. Лоханка растянута и истончена, больше не может удерживать объем жидкости. В итоге вся масса начинает давить на почку, нарушая ее работу. Почечная ткань истончается и атрофируется.
3 стадия. Почка практически не работает.
Диагностика гидронефроза
При подозрении на гидронефроз исследуются анализы крови и мочи, выполняется УЗИ почек, расположенных рядом органов и мочевого пузыря. Затем требуется уточнение причин заболевания. С помощью рентгена можно увидеть увеличенную деформированную почку, наличие камней в ней и мочевом пузыре. При компьютерной томографии с контрастированием выясняется степень развития процесса, возможность восстановления почечной функции.
При компьютерной томографии с контрастированием выясняется степень развития процесса, возможность восстановления почечной функции.
Врожденный гидронефроз у детей можно обнаружить уже на 15-й неделе развития во время УЗИ плода. Если заболевание проявилось позже, то все исследования начинают с 4-5-й недели рождения, когда водообмен организма малыша уже наладился.
Лечение гидронефроза
Выбор метода и сложность лечения зависит от серьезности стадии заболевания. С момента постановки диагноза пациент должен наблюдаться медиками. Своевременность операции не только сохранит орган, а и восстановит утраченные функции.
1 стадия.
При отсутствии хронических симптомов гидронефроза и камней в почках взрослым и детям особое лечение не назначается.
2 стадия.
Показана операция малотравматичным методом лапароскопией. Пациенту через малые проколы в брюшной области вводят зонд с миниатюрной видеокамерой и манипуляторы – инструменты, заменяющие руки хирурга. Специалист, наблюдая в монитор за ходом операции, реконструирует отток мочи.
Специалист, наблюдая в монитор за ходом операции, реконструирует отток мочи.
Врожденный гидронефроз у детей требует операции – пиелопластики. Хирург аккуратно отсекает мочеточник от лоханки и пришивает его к предварительно насеченному надрезу. Внутрь нового канала вставляется тоненькая трубочка, не дающая сосуду срастись. Через некоторое время ее извлекают. После проведения пиелопластики в 95% случаев функции органов восстанавливаются.
3 стадия. Во избежание инфекций и развития опухолей предписано лапароскопическое удаление почки.
Симптомы поликистоза почек — причины возникновения, описание болезни, симптомы
Поликистоз почек – наследственное заболевание новорождённых или детей раннего возраста, характеризующееся развитием множественных кист в обеих почках и перипортального фиброза (избыточное количество соединительной ткани). Это серьезное заболевание, требующее немедленного лечения. Поликистоз почек у детей встречается с частотой 1 случай на 250-1000 новорожденных.
Выделяют 4 группы: перинатальную, неонатальную, раннего детского возраста и ювенильную.
Причины
- Генетическая предрасположенность.
- Возникновение мутации генов во время эмбрионального развития.
- Воздействие химических и лекарственных веществ (консервантов продуктов, инсектицидов, препаратов лития, цитостатиков и пр.), вирусов (цитомегаловируса и т. д.) на плод.
Симптомы
При перинатальном и неонатальном развитии болезни:
- 90% ткани почек замещается кистами.
- Резкое увеличение почек и объёма живота.
- Прогрессирующая почечная недостаточность.
- Респираторный дистресс-синдром.
У детей в раннем детском и ювенильном возрасте:
- Признаки патологии печени.
- Увеличение размеров почек, печени, гепатоспленомегалия.
- Стойкая высокая артериальная гипертензия.
- Инфекция мочевых путей.
- Почечная недостаточность.
- Анемия, остеодистрофия, отставание ребёнка в росте.
- Печёночный фиброз.
- Эзофагальное и желудочно-кишечное кровотечения.
Причины смерти при поликистозе почек детей — почечная недостаточность или осложнения печёночной недостаточности.
Диагностика поликистоза почек детей основана данных инструментального обследования — УЗИ, сцинтиграфии и КТ почек и печени. Нередко для уточнения печёночной патологии используют пункционную биопсию печени.
Профилактика
При наличии генетической предрасположенности к заболеванию профилактика поликистоза почек не может повлиять на возникновение болезни.
При поликистозе почек питание ребенок должен придерживаться диеты. Это низкосолевое и нежирное питание, употребление цельной здоровой пищи, клетчатки, нежирных молочных продуктов.
Важен также мониторинг потребления жидкости, чтобы не перегружать почки.
Подробнее о детской урологии в клинике «ЮгМед»
Гидронефроз — Клиника 29
Гидронефроз — заболевание почки, характеризующееся прогрессивным расширением чашечно-лоханочной системы в связи с нарушением оттока мочи и повышением гидростатического давления в чашечно-лоханочной системе, атрофией паренхимы и прогрессивным ухудшением основных функций почки.
Если в ткани почки образуется моча, то в чашечно-лоханочной системе (состоит из нескольких чашечек, объединяющихся в лоханку), она накапливается и поступает в следующий отдел мочевыводящих путей — мочеточник. Он же впадает в мочевой пузырь.
Симптомы гидронефроза
Клиническая картина.
Гидронефроз часто развивается бессимптомно и проявляется при вспышке инфекции, травме или случайно обнаруживается при пальпации брюшной полости. Симптомов, характерных только для гидронефроза, нет. Наиболее часто отмечается боль в поясничной области разной интенсивности, постоянного ноющего характера, а в ранней стадии — в виде приступов_почечной колики. Боли при гидронефрозе, могут возникать и днем, и ночью независимо от того, на каком боку спит больной.
Приступы сопровождаются тошнотой, рвотой, вздутием живота и повышением артериального давления. Часто больные отмечают уменьшение количества мочи перед приступами и во время них и увеличение ее количества после приступа. В далеко зашедших стадиях гидронефроза острая боль нехарактерна.
Повышение температуры во время приступов боли возможно только при инфицированном гидронефрозе.
Важным симптомом при большом гидронефрозе является прощупываемое в подреберье опухолевидное образование.
Иногда единственный симптом— гематурия (микро- и макроскопическая), чаще наблюдаемый в начальных стадиях гидронефроза. Макроскопическая гематурия наблюдается у 20% больных гидронефрозом, микрогематурия — значительно чаще.
В терминальной стадии заболевания функция почки резко нарушается. Признаки почечной недостаточности появляются главным образом при двустороннем процессе.
Причины гидронефроза
Гидронефроз может быть врожденным и приобретенным.
Причинами врожденного гидронефроза служат дистенезия мочевых путей; врожденная аномалия расположения почечной артерии (или ее ветви), сдавливающей мочеточник; врожденные клапаны и стриктуры мочеточника; ретрокавальное расположение мочеточника; уретероцеле, врожденная обструкция нижних мочевых путей.
Причинами приобретенного гидронефроза являются некоторые урологические заболевания: почечнокаменная болезнь, воспалительные изменения мочевой системы, травматические сужения мочевых путей, опухоли мочевых путей, опухоли предстательной железы, а также опухоли шейки матки, злокачественная инфильтрация забрюшинной клетчатки и клетчатки малого таза, метастазы опухоли в забрюшинные лимфатические узлы, наконец, различные травматические и другие повреждения спинного мозга, ведущие к нарушениям оттока мочи.
Анатомические препятствия разделяют на пять групп:
o находящиеся в мочеиспускательном канале и мочевом пузыре;
o расположенные по ходу мочеточника, но вне его просвета;
o вызванные отклонением в положении и ходе мочеточника;
o существующие в просвете самого мочеточника или в полости лоханки;
o располагающиеся в стенке мочеточника или лоханки.
Одной из частых причин гидронефроза является так называемый добавочный сосуд, идущий к нижнему полюсу почки и сдавливающий мочеточник в месте отхождения его от лоханки. Роль добавочного сосуда в развитии гидронефроза выражается как в механическом сдавлении, так и в воздействии его на нервно-мышечный аппарат лоханочно-мочеточникового сегмента. В результате постоянного взаимодавления и вследствие этого воспалительной реакции вокруг добавочного сосуда и мочеточника образуются и рубцы, создающие фиксированные перегибы или сдавление лоханочно-мочеточникового сегмента, а на месте давления на мочеточник в нем возникает рубцовая ткань, вызывающая сужение его просвета. Препятствиями для оттока мочи, находящимися в просвете мочеточника и лоханки, могут быть клапаны и шпоры на их слизистой оболочке, сужение мочеточника, опухоль лоханки и мочеточника, камни, дивертикул.
Осложнения при гидронефрозе
Опасен гидронефроз возникновением почечной недостаточности. Почка перестает работать в связи, с чем может наступить смерть от интоксикации продуктами обмена — нарастании содержания остаточного азота в крови и других нарушениях гомеостаза, которые в норме выводятся вместе с мочой.
При гидронефрозе может возникнуть мочекаменная болезнь, а также присоединиться инфекция (пиелонефрит), которые в свою очередь могут усугубить течение болезни.
Опасным осложнением гидронефроза является спонтанный разрыв лоханки или чашечки. При этом состоянии моча изливается прямо в забрюшинное пространство.
Диагностика гидронефроза
При малейшем подозрении на гидронефроз необходимо применить методы диагностики, подтверждающие диагноз, определяющие причину возникновения гидронефроза, выясняющие стадию его развития;
o Должно проводиться всестороннее обследование: анализы крови, мочи.
o Ультразвуковое исследование почек — позволяет определить увеличение и размеры лоханки и чашечек почки, степень их расширения, толщину ткани почки.
o Рентгенологическое исследование почки — основной метод диагностики гидронефроза. Обзорная рентгенограмма дает возможность определить размеры почек и обнаружить камни, если они имеются. На серии внутривенных урограмм можно отметить замедленное накопление контрастного раствора в расширенных лоханке (лоханках) и чашечках. На урограммах видны расширенная, округлой формы лоханка, расширенные чашечки. При значительном нарушении функции почки контрастный раствор может накопиться в достаточной концентрации лишь через 1- 2 ч или вовсе не выделиться больной почкой.
o Для определения степени нарушения функции почек проводят радиоизотопное исследование и сканирование почек.
o Для уточнения диагноза возможно проведение ангиографии, компьютерной и магниторезонансной томографии.
Лечение гидронефроза
Лечение должно быть направлено на устранение причины, вызвавшей развитие гидронефроза, в случае необходимости — уменьшение размеров лоханки и сохранение почки.
Консервативное лечение обычно неэффективно и применяется только при воспалительном процессе в почках, для облегчения болей, для снижения артериального давления, симптомов почечной недостаточности и используется как подготовка к операции.
Среди различных методов оперативного лечения наиболее распространены реконструктивные, органосохраняющие операции. Способов реконструкции много, и вид и объем операции во многом зависит от того, какое заболевание вызвало гидронефроз, от этого же зависит и прогноз для дальнейшей жизни больного.
Показанием к пластическим операциям являются те стадии одно-и двустороннего гидронефроза, при которых функция паренхимы в достаточной степени сохранена, а причина, вызвавшая болезнь, может быть устранена.
К удалению почки прибегают, когда функция почки практически утрачена, а сохранение почки опасно из-за возможных осложнений.
Острая травма почек | Michigan Medicine
Обзор темы
Подходит ли вам эта тема?
В этом разделе представлена информация о внезапной травме почек. Если вы ищете информацию о хроническом заболевании почек, см. Тему «Хроническое заболевание почек».
Что такое острое повреждение почек?
Острое повреждение почек (которое раньше называлось острой почечной недостаточностью) означает, что ваши почки внезапно перестали нормально работать. Почки удаляют продукты жизнедеятельности и помогают сбалансировать воду, соль и другие минералы (электролиты) в крови.Когда ваши почки перестают работать, в вашем теле накапливаются продукты жизнедеятельности, жидкости и электролиты. Это может вызвать проблемы, которые могут быть смертельными.
Что вызывает острое повреждение почек?
Острое повреждение почек имеет три основные причины:
- Внезапное серьезное падение притока крови к почкам. Сильная кровопотеря, травма или тяжелая инфекция, называемая сепсисом, могут уменьшить приток крови к почкам. Недостаток жидкости в организме (обезвоживание) также может нанести вред почкам.
- Повреждения от некоторых лекарств, ядов или инфекций. У большинства людей не возникает проблем с почками из-за приема лекарств. Но люди, у которых есть серьезные долгосрочные проблемы со здоровьем, чаще, чем другие люди, имеют проблемы с почками из-за лекарств. Примеры лекарств, которые иногда могут нанести вред почкам:
- Антибиотики, такие как гентамицин и стрептомицин.
- Обезболивающие, такие как напроксен и ибупрофен.
- Некоторые лекарства от артериального давления, например ингибиторы АПФ.
- Красители, используемые в некоторых рентгеновских исследованиях.
- Внезапная закупорка, при которой моча не выходит из почек. Камни в почках, опухоль, травма или увеличенная предстательная железа могут вызвать закупорку.
У вас больше шансов получить острую травму почек, если:
- Вы пожилой человек.
- У вас хроническая проблема со здоровьем, например, заболевание почек или печени, диабет, высокое кровяное давление, сердечная недостаточность или ожирение.
- Вы уже очень больны и находитесь в больнице или реанимации. Операция на сердце или животе или трансплантация костного мозга могут повысить вероятность возникновения проблем с почками.
Каковы симптомы?
Симптомы острого повреждения почек могут включать:
- Моча мало или совсем отсутствует при попытке помочиться.
- Отек, особенно в ногах и ступнях.
- Не хочется есть.
- Тошнота и рвота.
- Чувство растерянности, беспокойства, беспокойства или сонливости.
- Боль в спине чуть ниже грудной клетки. Это называется болью в боку.
У некоторых людей симптомы могут отсутствовать. А для людей, которые уже серьезно болеют, проблема, вызывающая повреждение почек, может вызывать другие симптомы.
Как диагностируется острая травма почек?
Острое повреждение почек чаще всего диагностируется во время пребывания в больнице по другой причине.Если вы уже находитесь в больнице, тесты, проведенные для выявления других проблем, могут выявить ваши проблемы с почками.
Если вы не в больнице, но у вас есть симптомы повреждения почек, ваш врач спросит о ваших симптомах, какие лекарства вы принимаете и какие анализы вы сдавали. Ваши симптомы могут указать на причину проблемы с почками.
С помощью анализов крови и мочи можно проверить, насколько хорошо работают ваши почки. На экране химии можно увидеть, нормальный ли у вас уровень натрия (соли), калия и кальция.Вы также можете пройти УЗИ. Этот визуализирующий тест позволяет вашему врачу увидеть изображение ваших почек.
Как лечится?
Ваш врач или почечный специалист (нефролог) попытается вылечить проблему, которая вызывает у вас повреждение почек. Лечение может широко варьироваться в зависимости от причины. Например, вашему врачу может потребоваться восстановить кровоток в почках, прекратить прием любых лекарств, которые могут вызывать проблему, или удалить или обойти закупорку мочевыводящих путей.
В то же время врач попытается:
- Остановить накопление шлаков в вашем теле.Вы можете пройти диализ. В этом лечении используется машина, которая выполняет работу почек, пока они не выздоровеют. Это поможет тебе почувствовать себя лучше.
- Предотвратить другие проблемы. Вы можете принимать антибиотики для профилактики или лечения инфекций. Вы также можете принимать другие лекарства, чтобы избавиться от лишней жидкости и поддерживать баланс минералов в организме.
Вы можете помочь себе выздороветь, приняв лекарства в соответствии с предписаниями врача. Вам также может потребоваться специальная диета, чтобы почки не работали слишком тяжело.Возможно, вам придется ограничить потребление натрия, калия и фосфора. Диетолог поможет вам спланировать питание.
Вызывает ли острая почечная недостаточность длительные проблемы?
Иногда врачи могут решить проблемы, вызывающие повреждение почек. Лечение занимает несколько дней или недель. Почки этих людей будут работать достаточно хорошо, чтобы они могли жить нормальной жизнью.
Но у других людей может быть необратимое повреждение почек, которое приводит к хроническому заболеванию почек. Некоторым из них потребуется регулярный диализ или пересадка почки.Пожилые люди и те, кто сильно болен из-за других проблем со здоровьем, могут не поправиться. Люди, которые умирают, обычно умирают из-за проблем со здоровьем, вызвавших отказ почек.
Острое повреждение почек — симптомы, причины, лечение
Острое повреждение почек и COVID-19
Ответы на вопросы об остром повреждении почек во время вспышки COVID-19 можно найти здесь
Что такое острое повреждение почек (ОПП)?
Острое повреждение почек (ОПП), также известное как острая почечная недостаточность (ОПН), представляет собой внезапный эпизод почечной недостаточности или повреждения почек, который происходит в течение нескольких часов или нескольких дней.ОПП вызывает накопление продуктов жизнедеятельности в крови и мешает почкам поддерживать правильный баланс жидкости в организме. ОПП также может поражать другие органы, такие как мозг, сердце и легкие. Острое повреждение почек часто встречается у пациентов, находящихся в больнице, в отделениях интенсивной терапии, и особенно у пожилых людей.
Каковы признаки и симптомы острого повреждения почек?
Признаки и симптомы острого повреждения почек различаются в зависимости от причины и могут включать:
- Слишком мало мочи выходит из тела
- Отеки ног, щиколоток и вокруг глаз
- Усталость или усталость
- Одышка
- Путаница
- Тошнота
- Судороги или тяжелая кома
- Боль или давление в груди
В некоторых случаях ОПП не вызывает никаких симптомов и обнаруживается только с помощью других тестов, проводимых вашим лечащим врачом.
Что вызывает острое повреждение почек?
Острое повреждение почек может иметь множество различных причин. AKI может быть вызвано следующими причинами:
Снижение кровотока
Некоторые заболевания и состояния могут замедлять кровоток в почках и вызывать ОПН.
Эти болезни и состояния включают:
- Низкое артериальное давление (так называемая «гипотензия») или шок
- Потеря крови или жидкости (например, кровотечение, сильная диарея)
- Сердечный приступ, сердечная недостаточность и другие состояния, приводящие к снижению сердечной деятельности
- Отказ органа (e.г., сердце, печень)
- Чрезмерное употребление обезболивающих, называемых «НПВП», которые используются для уменьшения отека или снятия боли при головных болях, простуде, гриппе и других недугах. Примеры включают ибупрофен, кетопрофен и напроксен.
- Тяжелые аллергические реакции
- Бернс
- Травма
- Большая хирургия
Прямое повреждение почек
Некоторые заболевания и состояния могут повредить почки и привести к ОПП. Некоторые примеры включают:
- Тип тяжелой, опасной для жизни инфекции, называемой «сепсис»
- Тип рака под названием «множественная миелома»
- Редкое заболевание, которое вызывает воспаление и рубцевание кровеносных сосудов, делая их жесткими, слабыми и узкими (так называемый «васкулит»).
- Аллергическая реакция на определенные виды лекарств (так называемый «интерстициальный нефрит»)
- Группа заболеваний (называемых «склеродермия»), поражающих соединительную ткань, поддерживающую ваши внутренние органы
- Состояния, вызывающие воспаление или повреждение почечных канальцев, мелких кровеносных сосудов в почках или фильтрующих элементов в почках (такие как «тубулярный некроз», «гломерулонефрит», «васкулит» или «тромботическая микроангиопатия»).
Закупорка мочевыводящих путей
У некоторых людей состояния или заболевания могут блокировать отток мочи из организма и могут привести к ОПП.
Блокировка может быть вызвана:
Какие анализы проводятся, чтобы узнать, есть ли у меня острое повреждение почек?
В зависимости от причины вашего острого повреждения почек ваш лечащий врач проведет различные тесты, если он или она подозревают, что у вас может быть ОПН. Важно, чтобы ОПН было обнаружено как можно скорее, поскольку это может привести к хроническому заболеванию почек или даже почечной недостаточности.Это также может привести к болезни сердца или смерти.
Могут быть выполнены следующие тесты:
- Измерение диуреза: Ваш лечащий врач будет отслеживать, сколько мочи вы выделяете каждый день, чтобы помочь найти причину вашего AKI.
- Анализы мочи: Ваш лечащий врач проверит вашу мочу (общий анализ мочи), чтобы найти признаки почечной недостаточности
- Анализы крови: Анализы крови помогут определить уровни креатинина, азота мочевины, фосфора и калия. В дополнение к анализу крови на белок необходимо проводить исследования функции почек.
- СКФ: Анализ крови также поможет определить СКФ (скорость клубочковой фильтрации) для оценки снижения функции почек.
- Визуализирующие обследования: Визуализирующие обследования, такие как УЗИ, могут помочь вашему врачу осмотреть ваши почки и найти какие-либо отклонения от нормы.
- Биопсия почки: В некоторых ситуациях ваш лечащий врач проведет процедуру, при которой крошечный кусочек вашей почки удаляется специальной иглой и исследуется под микроскопом.
Как лечить острое повреждение почек?
Для лечения ОПН обычно требуется пребывание в больнице. Большинство людей с острым повреждением почек уже находятся в больнице по другой причине. Как долго вы будете оставаться в больнице, зависит от причины вашего ОПН и от того, как быстро выздоравливают ваши почки. В более серьезных случаях может потребоваться диализ, чтобы восстановить функцию почек, пока они не восстановятся. Основная цель вашего лечащего врача — вылечить причину острой почечной недостаточности.Ваш лечащий врач будет лечить все ваши симптомы и осложнения, пока ваши почки не выздоровеют.
После ОПН у вас выше шансы на другие проблемы со здоровьем (например, заболевание почек, инсульт, болезнь сердца) или повторное развитие ОПН в будущем. Шансы на развитие почечной недостаточности и почечной недостаточности увеличиваются каждый раз, когда возникает ОПН. Чтобы защитить себя, вам следует проконсультироваться с врачом, чтобы отслеживать функцию почек и восстановление. Лучший способ снизить вероятность повреждения почек и сохранить функцию почек — это предотвратить острое повреждение почек или как можно раньше найти и лечить его.
Острое повреждение почек — NHS
При острой почечной недостаточности (ОПН) почки внезапно перестают нормально работать. Он может варьироваться от незначительной потери функции почек до полной почечной недостаточности.
ОПП обычно возникает как осложнение другого серьезного заболевания. Это не результат физического удара по почкам, как следует из названия.
Этот тип поражения почек обычно наблюдается у пожилых людей, которые плохо себя чувствуют из-за других заболеваний, а также поражены почки.
Очень важно, чтобы ОПП выявляли на ранней стадии и своевременно лечили.
Без быстрого лечения в организме может накапливаться ненормальный уровень солей и химических веществ, что влияет на способность других органов работать должным образом.
Если почки полностью отключены, это может потребовать временной поддержки диализного аппарата или привести к смерти.
Симптомы острой почечной недостаточности
Симптомы ОПН включают:
- плохое самочувствие или тошнота
- понос
- обезвоживание
- писает меньше обычного
- путаница
- сонливость
Даже если он не прогрессирует до полной почечной недостаточности, к ОПП следует отнестись серьезно.
Он действует на весь организм, изменяет то, как некоторые лекарства обрабатываются организмом, и может усугубить некоторые существующие заболевания.
ОПП отличается от хронической болезни почек, при которой почки постепенно теряют функцию в течение длительного периода времени.
Кто подвержен риску острого повреждения почек?
У вас больше шансов получить ОПП, если:
- вы старше 65 лет
- у вас уже есть проблема с почками, например, хроническая болезнь почек
- У вас длительное заболевание, например сердечная недостаточность, заболевание печени или диабет
- вы обезвожены или не можете самостоятельно поддерживать потребление жидкости
- у вас закупорка мочевыводящих путей (или существует риск этого)
- у вас тяжелая инфекция или сепсис
- вы принимаете определенные лекарства, в том числе нестероидные противовоспалительные препараты (НПВП, например ибупрофен) или лекарства от артериального давления, такие как ингибиторы АПФ или диуретики; диуретики обычно полезны для почек, но могут стать менее полезными, если человек обезвожен или страдает тяжелым заболеванием
- Вам назначили аминогликозиды — разновидность антибиотиков; опять же, это проблема только в том случае, если человек обезвожен или болен, и их обычно дают только в условиях больницы
Причины острой почечной недостаточности
Большинство случаев ОПП вызвано снижением притока крови к почкам, обычно у тех, кто уже плохо себя чувствует из-за другого заболевания.
Это снижение кровотока может быть вызвано:
- Низкий объем крови после кровотечения, сильной рвоты или диареи или сильного обезвоживания
- Сердце, выкачивающее меньше крови, чем обычно, в результате сердечной недостаточности, печеночной недостаточности или сепсиса
- Проблемы с кровеносными сосудами, такие как воспаление и закупорка кровеносных сосудов в почках (редкое состояние, называемое васкулитом)
- некоторые лекарства, которые могут влиять на кровоснабжение почек — другие лекарства могут вызывать необычные реакции в самих почках
AKI также может быть вызвано проблемой с самой почкой, например гломерулонефритом.
Это может быть вызвано реакцией на некоторые лекарства, инфекции или жидкий краситель, используемый в некоторых типах рентгеновских лучей.
Это также может быть результатом закупорки, влияющей на дренаж почек, например:
Диагностика острого повреждения почек
Врач может заподозрить ОПП, если вы:
- в группе риска и внезапно заболел
- получить симптомы AKI
ОПП обычно диагностируется с помощью анализа крови, чтобы измерить уровень креатинина, химического продукта жизнедеятельности, вырабатываемого мышцами.
Если в вашей крови много креатинина, это означает, что ваши почки не работают так, как должны.
Вас также могут попросить сдать образец мочи и сделать ультразвуковое сканирование почек для выявления любых закупорок.
Узнайте больше об ОПП у детей
Выявление основной причины
Мочу можно проверить на белок, клетки крови, сахар и продукты жизнедеятельности, что может дать ключ к разгадке основной причины.
Врачам также необходимо знать о:
Ультразвуковое сканирование должно выявить, является ли причина закупоркой мочевыделительной системы, например, увеличенной простатой или опухолью мочевого пузыря.
Лечение острой почечной недостаточности
Лечение ОПН зависит от причины и степени тяжести заболевания.
Вам может понадобиться:
- для увеличения потребления воды и других жидкостей при обезвоживании
- антибиотики при инфекции
- , чтобы прекратить прием некоторых лекарств (по крайней мере, пока проблема не будет решена)
- мочевой катетер, тонкая трубка, используемая для дренирования мочевого пузыря в случае закупорки
Возможно, вам придется лечь в больницу.
Большинство людей с ОПН полностью выздоравливают, но у некоторых в результате развивается хроническая болезнь почек или длительная почечная недостаточность.
В тяжелых случаях может потребоваться диализ, когда аппарат фильтрует кровь, чтобы избавить организм от вредных отходов, дополнительной соли и воды.
Профилактика острого повреждения почек
Лица, подверженные риску ОПП, должны проходить регулярное наблюдение с помощью анализов крови, если они заболели или начали принимать новые лекарства.
Также полезно проверить, сколько у вас мочи.
Любые предупреждающие признаки ОПП, такие как рвота или малое выделение мочи, требуют немедленного обследования на предмет ОПН и лечения.
Людям, страдающим обезвоживанием или подверженным риску обезвоживания, может потребоваться капельное введение жидкости.
Любое лекарство, которое, кажется, усугубляет проблему или напрямую повреждает почки, необходимо прекратить, по крайней мере, временно.
Национальный институт здравоохранения и повышения квалификации (NICE) разработал подробные инструкции по профилактике, выявлению и лечению ОПП.
Прочтите руководство NICE
Осложнения острой почечной недостаточности
Наиболее серьезные осложнения острого повреждения почек:
- высокий уровень калия в крови — в тяжелых случаях это может привести к мышечной слабости, параличу и нарушениям сердечного ритма
- Жидкость в легких (отек легких)
- кислая кровь (метаболический ацидоз), вызывающая тошноту, рвоту, сонливость и одышку
Последняя проверка страницы: 25 февраля 2019 г.
Срок следующего рассмотрения: 25 февраля 2022 г.
Аутосомно-доминантная поликистозная болезнь почек — Симптомы
Симптомы аутосомно-доминантной поликистозной болезни почек (ADPKD) вызваны ростом заполненных жидкостью мешочков (кист) в почках.
Хотя ADPKD присутствует с рождения, она может не вызывать никаких очевидных проблем, пока кисты не достигнут такого размера, при котором они существенно влияют на работу ваших почек.
В большинстве случаев этого не происходит до 30–60 лет.
Рост кист в конечном итоге может привести к увеличению размера почек.
В некоторых случаях почки пожилых людей с ADPKD могут быть в 3 или 4 раза больше, чем у взрослых, не страдающих этим заболеванием.
Проблемы, вызванные ADPKD
Рост кисты в почках может вызвать широкий спектр проблем, в том числе:
- Боль в животе (животе), боку или пояснице
- кровь в моче (гематурия)
- высокое кровяное давление (гипертония)
- Камни в почках
- рецидивирующие инфекции мочевыводящих путей (ИМП)
- со временем потеря функции почек (хроническая болезнь почек или ХБП)
Боль
Боль в животе, боку или пояснице часто является первым заметным симптомом ADPKD.
Это может быть серьезным, но обычно кратковременным, от нескольких минут до нескольких дней.
Общие причины боли, связанной с ADPKD, включают:
- киста увеличивается
- кровотечение в 1 или несколько кист
- камень в почках
- инфицирование почки или другой части мочевыделительной системы, например мочевого пузыря (ИМП)
Кровь в моче
Кровь в моче (гематурия) — еще один распространенный начальный симптом ADPKD.
Хотя это часто может быть пугающим симптомом, обычно это не повод для беспокойства, и большинство случаев проходят в течение недели без необходимости лечения.
Но вам следует обратиться к терапевту, если вы заметили кровь в моче, чтобы можно было исследовать и исключить другие возможные причины, такие как рост мочевого пузыря.
Высокое кровяное давление
Многие эксперты считают высокое кровяное давление первым эффектом ADPKD, но, поскольку оно часто не вызывает каких-либо явных симптомов, обычно обнаруживается только во время обычного тестирования.
Симптомы возникают только тогда, когда артериальное давление достигает очень высокого уровня, что бывает редко.
При таких обстоятельствах симптомы могут включать:
Немедленно обратитесь к терапевту, если у вас возникнут эти симптомы, чтобы можно было выяснить причину.
Нелеченное или плохо контролируемое высокое кровяное давление является основным фактором риска ряда серьезных заболеваний, включая сердечный приступ, инсульт и почечную недостаточность.
Камни в почках
Наличие ADPKD повышает риск развития камней в почках.
Камни меньшего размера могут выходить из почек, не вызывая никаких симптомов.
Но более крупные камни могут заблокироваться в вашей почке или трубке, соединяющей почку с мочевым пузырем (мочеточником), вызывая такие проблемы, как:
- сильная боль в спине или сбоку живота, а иногда и в паху — боль может длиться минуты или часы с безболезненными интервалами между
- беспокойство и неспособность лежать неподвижно
- плохое самочувствие
- нужно мочиться чаще, чем обычно
- кровь в моче
Если вы подозреваете, что у вас камень в почках, обратитесь к терапевту, чтобы он попытался выяснить, что вызывает ваши симптомы.
Инфекции мочевыводящих путей (ИМП)
Инфекции мочевыводящих путей (ИМП) в целом подразделяются на 1 из 2 групп: ИМП нижних и верхних отделов.
Нижняя ИМП — это инфекция, которая развивается в мочевом пузыре или уретре, трубке, по которой моча выводится из организма.
Верхняя ИМП — это инфекция, развивающаяся в почках или мочеточниках.
ADPKD не увеличивает риск развития ИМП нижних отделов, таких как инфекции мочевого пузыря (цистит), но это может означать, что любые ИМП нижних отделов, которые у вас развиваются, могут распространиться на ваши почки и стать потенциально серьезными верхними ИМП.
Симптомы ИМП нижних отделов мочевого пузыря могут включать:
- моча мутная
- Потребность в более частом мочеиспускании днем или ночью, или и тем и другим одновременно
- боль или дискомфорт при мочеиспускании
- Срочная потребность в мочеиспускании, когда удерживать мочу становится труднее
- Моча с неприятным запахом
Симптомы ИМП верхних отделов мочевыводящих путей могут включать:
Обратитесь к терапевту, если у вас есть ADPKD и вы подозреваете, что у вас может быть ИМП. Вам может потребоваться лечение, чтобы остановить распространение инфекции на кисты почек.
Хроническая болезнь почек (ХБП)
Большинство людей с ADPKD со временем теряют значительную часть функции почек.
Нарушение функции почек, вызванное повреждением почек, известно как хроническая болезнь почек (ХБП).
ХБП обычно не вызывает симптомов до тех пор, пока не достигнет продвинутой стадии, известной как ХБП 4 стадии, когда 75% функции почек потеряно.
Наиболее запущенная стадия ХБП (стадия 5) называется почечной недостаточностью или терминальной стадией почечной недостаточности.
Это когда диализ, при котором удаляются продукты жизнедеятельности и лишняя жидкость из крови, необходим для поддержания жизни человека.
Симптомы почечной недостаточности включают:
Почечная недостаточность редко возникает внезапно, и до достижения этой стадии следует обсудить варианты лечения и выбрать план лечения.
Хроническая болезнь почек — Заболевания почек и мочевыводящих путей
Симптомы обычно развиваются очень медленно.По мере прогрессирования почечной недостаточности и накопления продуктов метаболизма в крови симптомы прогрессируют.
Слабая или умеренная потеря функции почек может вызывать только легкие симптомы, такие как потребность в мочеиспускании несколько раз в течение ночи (никтурия). Ноктурия возникает из-за того, что почки не могут поглощать воду из мочи, чтобы уменьшить ее объем и сконцентрировать, как это обычно происходит в ночное время.
По мере того как функция почек ухудшается, и больше продуктов метаболизма накапливается в крови, люди могут чувствовать усталость и в целом слабость и могут стать менее внимательными.У некоторых наблюдается потеря аппетита и одышка. Анемия также способствует утомляемости и общей слабости.
Накопление метаболических отходов также вызывает потерю аппетита, тошноту, рвоту и неприятный привкус во рту, что может привести к недоеданию и потере веса. У людей с хроническим заболеванием почек часто возникают синяки или кровотечение в течение необычно долгого времени после порезов или других травм. Хроническая болезнь почек также снижает способность организма бороться с инфекциями.Подагра может вызвать острый артрит с болью в суставах и опухолью.
Тяжелая потеря функции почек. вызывает повышение уровня метаболических отходов в крови. Повреждение мышц и нервов может вызвать мышечные подергивания, мышечную слабость, судороги и боль. Люди также могут ощущать покалывание в руках и ногах и терять чувствительность в определенных областях тела. У них может развиться синдром беспокойных ног. Энцефалопатия, состояние, при котором нарушается работа мозга, может привести к спутанности сознания, летаргии и судорогам.
Сердечная недостаточность может вызвать одышку. Может развиться отек тела, особенно ног. Перикардит может вызвать боль в груди и низкое кровяное давление. У людей с запущенным хроническим заболеванием почек обычно развиваются язвы желудочно-кишечного тракта и кровотечение. Кожа может стать желто-коричневой, а иногда концентрация мочевины настолько высока, что она кристаллизуется из пота, образуя на коже белый порошок. Некоторые люди с хроническим заболеванием почек чешутся по всему телу.Их дыхание также может быть неприятным.
Предупреждающие знаки и симптомы заболевания почек
Выявить хроническое заболевание почек (ХБП) может быть непросто, потому что признаки и симптомы заболевания почек проявляются поздно, после прогрессирования состояния и повреждения почек. Фактически, ХБП иногда называют «тихим» состоянием, потому что его трудно обнаружить, и большинство людей с ранней стадией ХБП совершенно не подозревают об этом.
Описание симптомов хронической болезни почек
Хотя наблюдение за симптомами на поздних стадиях не поможет в раннем выявлении, все же важно помнить о признаках.Помните, что вам не следует ждать появления симптомов, прежде чем принимать меры. Если вы подвержены риску развития ХБП, особенно если у вас высокое кровяное давление или диабет, рекомендуется проходить скрининг не реже одного раза в год на наличие каких-либо признаков заболевания почек и узнавать расчетную скорость клубочковой фильтрации (рСКФ). Ваш врач может сделать вам анализ крови, который определит уровень креатинина и поможет определить уровень функции почек. Чем раньше обнаружена ХБП, тем больше польза от раннего лечения.
Немедленно обратитесь к врачу, если вы заметили какие-либо из этих потенциальных признаков и симптомов ХБП:
- Изменения мочеиспускания
Здоровые почки помогают фильтровать кровь для образования мочи. Когда почки не функционируют должным образом, могут возникнуть проблемы с мочеиспусканием, такие как потребность в более частом мочеиспускании или наличие крови в моче. У вас также может быть пенистая или пузырьковая моча, что может быть ранним признаком того, что белок попадает в вашу мочу из-за повреждения почек. - Усталость
Снижение функции почек может привести к накоплению токсинов в крови, что вызывает недостаток энергии или чрезмерную усталость.ХБП также может вызывать анемию, из-за которой вы чувствуете усталость или слабость из-за недостатка эритроцитов. - Зуд
Сухая и зудящая кожа может быть признаком дисбаланса минералов и питательных веществ в крови из-за заболевания почек. Зуд часто вызывается высоким уровнем фосфора в крови. - Отек рук, ног или ступней
Когда почки не выводят из тела лишнюю жидкость и натрий, на ступнях или других нижних конечностях может возникнуть отек (также известный как отек). - Одышка
Избыточная жидкость может накапливаться в легких, когда почки не выводят достаточно жидкости, что может вызвать затрудненное дыхание. Анемия, вызванная ХБП, которая представляет собой нехватку кислорода, переносящего эритроциты, также может вызывать одышку. - Боль в пояснице
Вы можете испытывать локализованную боль возле почек, которая не меняется или усиливается при движении или растяжке. Почки расположены по обе стороны от позвоночника в пояснице, и проблемы с почками могут вызывать боль в этой области.Боль в спине также может быть вызвана инфекцией или закупоркой почек, что может привести к повреждению почек. - Снижение аппетита
Накопление токсинов из-за нарушения функции почек может привести к потере аппетита из-за того, что вы чувствуете себя сытым, слишком больным или усталым, чтобы есть. - Отечность вокруг глаз
Белок, попавший в вашу мочу в результате повреждения почек, может вызвать стойкую отечность вокруг глаз, что является ранним признаком заболевания почек. - Аномальный уровень фосфора, кальция или витамина D
Нарушение функции почек может вызвать электролитный дисбаланс, например низкий уровень кальция или высокий уровень фосфора, что может привести к мышечным спазмам. - Отклонение от нормы в анализе мочи
Высокое содержание белка в моче, называемое протеиночевиной, может быть признаком заболевания почек. Здоровые почки отфильтровывают отходы и жидкость, позволяя белку вернуться в кровь. Когда почки не функционируют должным образом, белок попадает в вашу мочу. - Высокое кровяное давление
Избыточное накопление жидкости и натрия в результате заболевания почек может привести к повышению кровяного давления. Высокое кровяное давление также может повредить кровеносные сосуды почек и со временем привести к ухудшению заболевания почек.
Как определить боль в почках или спине
Ваши почки расположены чуть ниже грудной клетки, причем каждая почка расположена по обе стороны от позвоночника. Почки помогают отфильтровывать токсины и лишнюю жидкость из организма, чтобы остальная часть вашего тела работала нормально.Распространенные причины боли в почках включают ИМП, почечные инфекции и камни в почках. Поскольку почки опираются на мышцы спины, иногда бывает трудно отличить боль в почках от боли в спине. Чтобы помочь вам различать эти два явления, мы разберем признаки и симптомы, позволяющие определить, является ли это болью в спине или почек.
Как определить, болит ли это спина или боль в почках
Расположение
Боль в спине может ощущаться в любом месте спины, от верха позвоночника к основанию шеи до низа позвоночника около копчика.Возможные причины боли в спине могут включать повреждение нервов, мышц, дисков или любого позвонка позвоночника. Боль в почках возникает в более конкретной области, чем общая боль в спине. Локализация боли в почках обычно находится в области, где почки находятся по обе стороны от позвоночника у основания грудной клетки. В зависимости от причины боль может ощущаться как на одной, так и на обеих сторонах позвоночника. Боль в почках может также распространяться не на спину, а на бока, живот, пах или бедро.
Тип боли
В зависимости от причины боли в спине, тип боли может варьироваться от постепенной боли, которая остается локализованной в области воспаления, как в случае растяжения мышц или связок, до онемения и покалывания, которые характерны для боли в седалищном поясе. Когда дело доходит до боли в почках, тип боли, связанный с почечными инфекциями, обычно описывается как тупая, постоянная болезненность или болезненность. Большие камни в почках могут вызывать более сильную и резкую боль, которая усиливается по мере того, как камни в почках начинают выходить.
Время
Временная шкала — еще один способ отличить боль в спине от боли в почках. Боль в спине может приходить и уходить и может быть вызвана определенными движениями, такими как наклонение или сидение. С другой стороны, боль, связанная с почками, обычно остается тупой и стабильной и обычно не меняется при движении. Боль в почках также обычно не проходит сама по себе, если только эта боль не вызвана камнями в почках. Чаще всего боль в спине проходит сама по себе.
Сопутствующие симптомы
Обычно боль в спине не имеет сопутствующих симптомов, кроме самой боли. Боль в почках с большей вероятностью будет иметь другие симптомы, такие как тошнота, лихорадка, рвота и проблемы с мочеиспусканием или кишечником. Если у вас нет других симптомов, кроме боли в спине, проблема, вероятно, связана с позвоночником или мышцами спины, но если у вас есть другие сопутствующие симптомы с болью в спине, позвоните своему врачу, чтобы убедиться, что это не более серьезная проблема. проблема с почками.
Назначить встречу
В Durham Nephrology мы предоставляем комплексную помощь пациентам в Дареме и Оксфорде, Северная Каролина, с заболеваниями почек и высоким кровяным давлением. Наша команда имеет опыт лечения боли в почках и ее основных причин. Если у вас есть вопросы о боли в почках или вы испытываете какие-либо симптомы помимо боли в почках, позвоните нам по телефону 919-477-3005, чтобы поговорить с сотрудником и записаться на прием.
.

 Он точно определит, в норме ли креатинин, мочевина и общий белок.
Он точно определит, в норме ли креатинин, мочевина и общий белок.