Симптомы и лечение цистита у детей
Дата последнего обновления: 19.09.2022 г.
Содержание:
Описание заболевания и симптомы
Классификация заболевания
Причины цистита у детей
Диагностика цистита
Как лечить цистит у детей
Профилактика заболевания
Любой женщине знакомо это неприятное и мучительное заболевание. У детей симптомы цистита тоже появляются довольно часто. Хотя воспаление слизистой мочевого пузыря затрагивает не только женский пол, но преимущественно встречается у женщин и девочек. Однако у детей младшего возраста (до трех лет) количество случаев болезни примерно одинаковое вне зависимости от пола.
По данным статистики, девочки заболевают циститом в 3–5 раз чаще мальчиков. Этому есть объяснение: строение мочеполовой системы у девочек позволяет инфекции проникнуть в мочевой пузырь гораздо проще и быстрее, чем у мальчиков или мужчин.
Женская уретра широкая и короткая, и по ней без помех могут перемещаться микробы. Против девочек играет и близкое расположение анального отверстия и влагалища к отверстию уретры. Если добавить сюда частое инфицирование наружных половых органов, картина получится полной.
Против девочек играет и близкое расположение анального отверстия и влагалища к отверстию уретры. Если добавить сюда частое инфицирование наружных половых органов, картина получится полной.
Поэтому девочкам, а позже женщинам, важно своевременно проводить гигиенические процедуры и делать это с учетом физиологии. Научив дочь правильно подмываться, мама избавит ее от многих проблем в будущем.
По своей сути цистит — это воспаление слизистой мочевого пузыря, приводящее к неправильной работе последнего. Симптомы практически одинаковые у детей мужского и женского пола. Это частые позывы в туалет и мочеиспускание с болью или резью в нижней части живота, также встречается выделение крови с мочой.
Частые позывы к мочеиспусканию, как правило, не приводят к облегчению. Более того, остается чувство сильной наполненности мочевого пузыря. У детей часто возникает недержание мочи. Родителям следует знать о таком проявлении заболевания и не стыдить, а тем более не наказывать ребенка. Это симптом болезни, а не детская прихоть.
Это симптом болезни, а не детская прихоть.
У совсем маленьких детей можно заподозрить цистит, если ребенок становится беспокойным, а при мочеиспусканиях начинает плакать и кричать.
Температура при цистите, как правило, не повышается или повышается незначительно — до 37° C. Исключение бывает, если присоединяется воспаление почек: тогда температура достигает 38° C и более. Это повод немедленно обратиться к врачу! В целом при цистите общее состояние остается в норме.
Циститы подразделяются на первичные и вторичные. Первичные появляются без отягощения другими заболеваниями, вторичные — на фоне других инфекций или болезненных состояний, а также на фоне патологии развития органов. Как правило, у детей младшего возраста острый цистит возникает как вторичное заболевание.
По характеру протекания можно выделить острый цистит, возникший впервые, и хронический, который проявляется у ребенка уже не в первый раз. Хронические циститы могут давать о себе знать несколько раз в год.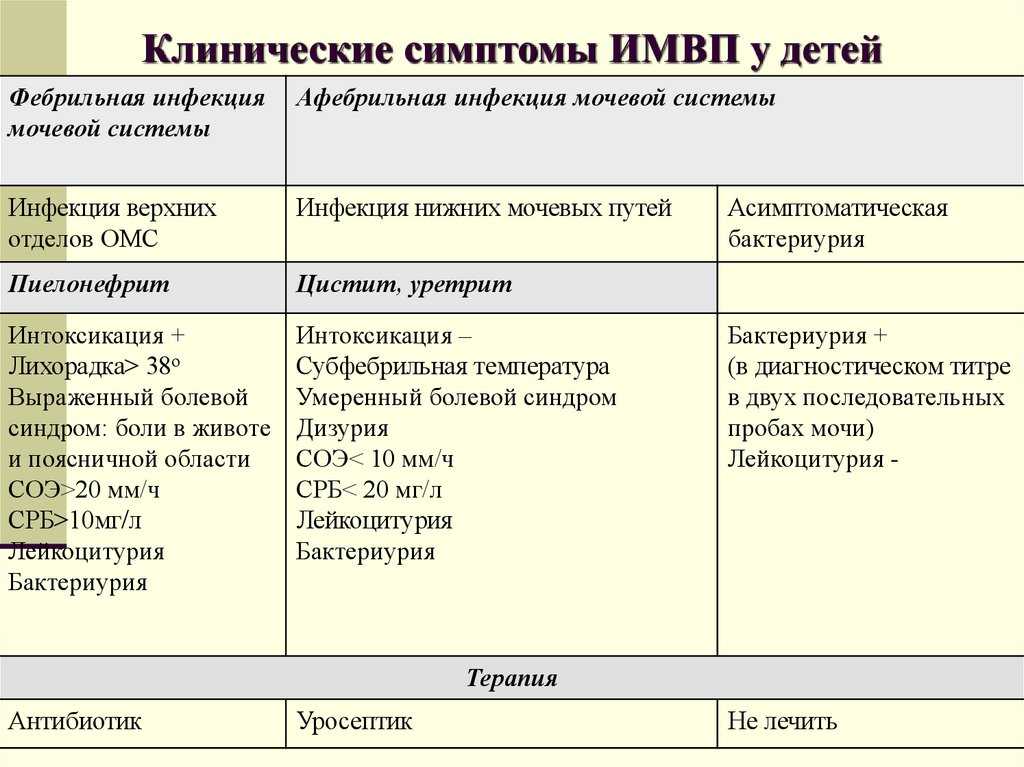
По природе заболевания различают несколько видов:
По степени распространения цистит может быть диффузным и очаговым.
По морфологии выделяются такие типы цистита:
катаральный;
гнойный;
геморрагический;
язвенный;
гангренозный и др.
Цистит может быть неосложненным или сопровождаться иными инфекциями.
Есть несколько основных причин, способных привести к циститу:
Недостаток или избыток гигиены. И то и другое плохо: при недостаточной гигиене патогенные бактерии из кишечника и влагалища могут массово попадать в уретру и провоцировать воспаление. При избыточной гигиене вымывается вся полезная микрофлора, слизистые ребенка становятся беззащитными даже перед единичными бактериями, попадающими в мочеполовой тракт.
Переохлаждение ребенка и снижение иммунитета вследствие простудных заболеваний.
Аномалии развития мочевой системы и сопутствующие заболевания: спайки уретры, синехии, сахарный диабет и другие эндокринные заболевания, патология развития почек и т.
 д.
д.Цистит у детей иногда возникает как побочное действие некоторых лекарств.
Влияние внешних факторов, таких как радиация, химическое отравление и прочие.
Кроме того, цистит может наблюдаться при наличии новообразований, а также при нарушениях со стороны центральной нервной системы.
Выделяют несколько путей распространения инфекции:
Восходящая инфекция, когда патогенные бактерии перемещаются по органам мочеполовой системы вверх. Проводником для инфекции выступает уретра, в которую бактерии попадают из анального отверстия и влагалища. Это самый распространенный путь проникновения заболевания в мочевой пузырь.
Нисходящее инфицирование имеет место, например, когда патогенные микробы спускаются из почечных лоханок в мочевой пузырь.
Проникновение из других органов малого таза или из дальних очагов заражения. Этот путь возникновения цистита встречается намного реже и характерен для заболеваний, уже имеющихся в организме ребенка.
 Например, заболевание развивается как осложнение после перенесенной инфекции.
Например, заболевание развивается как осложнение после перенесенной инфекции.
Как правило, симптомы цистита очень характерные, по одним только жалобам можно заподозрить это заболевание. Однако в ряде случаев требуются дополнительные методы диагностики.
Для определения цистита прежде всего назначается анализ мочи. Признаками цистита у ребенка являются повышенный уровень лейкоцитов, избыточное количество плоского эпителия и наличие бактерий. Если в полость мочевого пузыря выделяется кровь, она также может присутствовать в анализе. Сама моча меняет цвет на темный, становится мутной, иногда с добавлением белковых хлопьев.
Кроме общего анализа мочи, назначается также посев на флору, чтобы определить, какими именно микроорганизмами вызвано заболевание.
Очень важно при диагностике отличить цистит от других похожих заболеваний. В частности, от вульвита и вульвовагинита у девочек и фимоза и баланита у мальчиков. Поможет в этом детальный осмотр наружных половых органов. Альтернативный вариант — взять анализ мочи с помощью катетера, чтобы исключить попадание в нее лейкоцитов из половых органов.
Поможет в этом детальный осмотр наружных половых органов. Альтернативный вариант — взять анализ мочи с помощью катетера, чтобы исключить попадание в нее лейкоцитов из половых органов.
По симптомам цистит имеет сходство с пиелонефритом, и выявить отличия бывает очень сложно. Единственный способ — наблюдение пациента в динамике, поскольку по мере развития пиелонефрита клиническая картина меняется.
Главная цель лечения детского цистита состоит в том, чтобы как можно раньше ликвидировать воспалительный процесс в мочевом пузыре, а также подавить размножение патогенных микробов и не дать им пойти дальше. Немаловажно также восстановить нормальную функцию мочевого пузыря и снять болевой синдром.
Как уже упоминалось, общее состояние у детей при этом заболевании остается удовлетворительным, однако во избежание лишнего стресса и ухудшения самочувствия лучше соблюдать постельный режим, особенно в активной стадии заболевания. По мере облегчения симптомов режим можно ослабить, перевести ребенка на полупостельный, а затем и домашний.
Важно! Значительно облегчает процесс выздоровления обильное питье, сохранение горизонтального положения тела и ограничение двигательной активности.
Большое значение имеет питание при цистите. Для скорейшего освобождения от неприятных ощущений следует отдать предпочтение молочно-растительной диете, исключив на время мясо. Острые и пряные блюда, а также фрукты и овощи с повышенным содержанием кислоты из рациона ребенка тоже убираются.
Не стоит забывать и про питьевой режим. Обильное теплое питье способствует промыванию почек и мочевого пузыря и нормализации их работы. В активную фазу заболевания пить нужно как можно больше.
Что касается лекарственной терапии от цистита для детей, врач наверняка назначит курс антибиотиков в форме суспензии. Волноваться не стоит: к услугам врачей хороший выбор антибактериальных средств последнего поколения. Курс применения таких препаратов при цистите обычно короткий — 5–7 дней.
К выбору препаратов для облегчения боли и лечения цистита нужно подойти очень внимательно, поскольку многие из них не подходят детям. Важно следовать принципу «не навреди». Также очень важно не допустить рецидивов этого крайне неприятного заболевания.
Поэтому лучше отдать предпочтение хорошо известному и положительно зарекомендовавшему себя растительному лекарственному препарату Канефрон® Н. Лекарство выпускается в двух формах: капли для приема внутрь (разрешены детям с 1 года) и таблетки (для детей с 6 лет).
Для лечения препарат рекомендуется использовать в составе комплексной терапии, поскольку он усиливает действие антибиотиков, а также обладает выраженным спазмолитическим действием и снимает воспаление. После ослабления остроты заболевания следует продолжить терапию в течение 2–4 недель.
Прогноз лечения благоприятный. Если родители своевременно обратились к врачу и лечение начато сразу же, а рекомендации врача строго соблюдаются, симптомы цистита у детей проходят за одну-две недели.
Вероятность повторного заболевания остается высокой, особенно при недолеченном цистите. Риск повышается и в случае, если не выявлена или неправильно определена основная причина заболевания.
Цистит может стать единственным неприятным воспоминанием, если придерживаться определенных правил и выполнять ряд мероприятий, направленных на защиту организма от этой напасти.
Рацион нужно составлять таким образом, чтобы он был сбалансированным, содержал все необходимые витамины и микроэлементы, а также включал минимум вредных для здоровья продуктов.
Питьевой режим не такой строгий, как при активной фазе болезни, но пить нужно достаточно. В объем получаемой жидкости входят супы и жидкие блюда. Если ребенок выпивает менее одного литра в день, увеличивается риск обострения цистита, а также других урологических проблем.
Одеваться следует по погоде: не переохлаждаться, но и не кутаться. Постепенно приучив ребенка к закаливанию, родители будут способствовать укреплению детского иммунитета. Не менее важна физическая активность. Длительные прогулки на воздухе, двигательная активность помогают циркуляции и обновлению крови и других жидкостей в организме.
Не менее важна физическая активность. Длительные прогулки на воздухе, двигательная активность помогают циркуляции и обновлению крови и других жидкостей в организме.
Необходимо своевременно опорожнять мочевой пузырь. Лучше лишний раз посетить туалет, даже если нет позывов. Это гораздо полезнее, чем терпеть, внезапно почувствовав потребность облегчиться в отсутствие туалета.
Инфекции, возникающие в организме, нужно всегда пролечивать. Недолеченная инфекция может стать входными воротами для цистита, который, перейдя в хроническую форму, будет досаждать еще много лет.
Если же заболевание перешло в хроническую форму или у ребенка сопутствующая патология мочевых путей, необходимо позаботиться о профилактике рецидива. Существует множество лекарственных средств, укрепляющих иммунитет и устраняющих патогенные бактерии, попавшие в мочевые пути ребенка.
Среди них важную роль занимают средства растительного происхождения, так как они обладают незначительным числом побочных эффектов, хорошо переносятся и могут назначаться для длительного применения. Это различные препараты клюквы, фиточаи и почечные сборы. При выборе фитопрепарата для профилактики лучше всего отдавать предпочтение проверенным и официально зарегистрированным лекарственным средствам.
Это различные препараты клюквы, фиточаи и почечные сборы. При выборе фитопрепарата для профилактики лучше всего отдавать предпочтение проверенным и официально зарегистрированным лекарственным средствам.
Лекарственный препарат на растительной основе Канефрон® Н прекрасно работает в качестве профилактического средства от рецидивов цистита у детей. Он способствует вымыванию патогенных бактерий, не накапливается в организме и может применяться курсами несколько раз в год, в том числе у маленьких детей и беременных женщин. Препарат отлично сочетается с другими видами терапии и даже усиливает действие уросептиков. Дозировка для дошкольников составляет 15 капель 3 раза в день, для детей с 7 лет — 25 капель либо 1 таблетка 3 раза в день.
Важно соблюдать правила личной гигиены, особенно девочкам. Водные процедуры нужно проводить регулярно. Половые органы следует подмывать движением спереди назад и ни в коем случае не менять направление.
Детям, у которых цистит перешел в хроническую форму, необходимо наблюдаться у врача и периодически сдавать анализ мочи, чтобы в случае рецидива выявить заболевание в начальной стадии. Легче предотвратить детский цистит, чем лечить рецидивы.
Легче предотвратить детский цистит, чем лечить рецидивы.
признаки и симптомы, классификация и лечение – статьи от АО Медицина
17 февраля 2020
При цистите воспаляется слизистая оболочка мочевого пузыря. В группу риска входят дети, что обусловлено анатомическими особенностями строения их организмов. В процессе развития у мальчиков цистит диагностируется в 5 раз реже, чем у девочек.
Симптомы цистита у мальчиков
До года жизни заболевание возникает у ребенка редко, если он находится на грудном вскармливании. В материнском молоке содержатся антитела, защищающие детский организм от инфекций.
После года жизни риск развития цистита у мальчиков повышается. Инфекция попадает в организм через отверстие уретры либо из почек. При наличии очагов с гнойными ранами инфекция проходит гематогенный путь.
Другие варианты проникновения возбудителя в детский организм:
- через лимфу;
- при контакте с пораженным органом.

Симптомы цистита у мальчиков проявляются с учетом возраста. У младенцев повышается температура тела, темнеем моча, изменяется ее запах. Ребенок раздражителен. Если патологический процесс развивается в возрасте от 1 года до 3 лет, тогда наблюдается следующая клиническая картина:
- частые позывы в туалет сопровождаются болью;
- маленький объем мочи.
Если нарушается работа почек, в моче появляются кровянистые прожилки. У мальчиков от 3-8 лет заболевание сопровождается сильной болью внизу живота. Главная задача врачей – предупредить необратимые процессы в мочевом пузыре.
У подростков иммунная система развитая, поэтому воспалительный процесс может протекать без ярких признаков. Основная причина несвоевременного лечения – стеснительность подростков. Они боятся рассказать родителям о состоянии своего здоровья. Чтобы предупредить осложнения цистита у мальчиков-подростков, родители должны следить за частотой посещения туалета детьми.
У подростков заболевание может развиваться на фоне венерического недуга. Этиология его появления связана с незащищенным половым актом. При обследовании и постановке диагноза врачи учитывают данный фактор.
Основные симптомы цистита у мальчиков:
- частое и болезненное мочеиспускание;
- переполненный мочевой пузырь;
- энурез4
- повышение температуры тела;
- отечность и краснота канала уретры;
- тянущая боль внизу живота;
- чувство дискомфорта при прикосновении к основанию полового члена;
- моча с кровью и гнойной слизью.
Причины цистита у мальчиков
К главным причинам цистита у мальчиков специалисты относят короткое переохлаждение, перенесенную вирусную простуду, низкий иммунитет. В первый год жизни канал уретры короткий, поэтому инфекция легко проникает в него, провоцируя воспаление мочевого пузыря.
Другие этиологии развития болезни:
- как осложнение патологии, протекающей в мочеполовой системе;
- неправильное пользование подгузником;
- сращение головки полового члена приводит к скоплению микробов-возбудителей цистита;
- фимоз, протекающий в крайней плоти полового члена мальчика;
- нахождение катетера в уретре;
- игнорирование интимной гигиены.

Спровоцировать воспаление мочевого пузыря могут микроорганизмы половых инфекций, включая клебсиеллу, стрептококки, золотистого стафилококка, листерию, кишечную палочку, бактерию энтерококк, гонококки.
Когда следует обратиться к врачу?
При подозрении на цистит у мальчиков рекомендуется записаться на прием к детскому урологу-андрологу. Он диагностирует и лечит заболевания органов мужской мочевыделительной и репродуктивной систем.
С учетом статистических данных, бесплодие у мужчин связано с неправильным либо несвоевременным лечением инфекционных процессов в детстве. В задачи врача уролога-андролога входит наблюдение за развитием мочеполовой системы, начиная с рождения мальчика и до его совершеннолетия.
Специалист выявляет патологии, которые могут спровоцировать цистит:
- эндокринные;
- нервные;
- сосудистые.
Мальчика необходимо показать врачу в первые месяцы после родов. При отсутствии признаков цистита и других заболеваний рекомендуется придерживаться графика с плановыми визитами уролога-андролога: в 3 года, 6, 9 и 12 лет.
При развитии следующей клинической картине требуется срочная консультация врача:
- частое мочеиспускание, которое сопровождается сильной болью;
- недержание мочи;
- появление боли в области паха, внизу живота и в пояснице;
- формирование уплотнения, выпячивания либо другого образования в области мошонки;
- яички не опущены в мошонку;
- несимметричное расположение яичек;
- сужение либо сращение крайней плоти;
- отечность и покраснение половых органов;
- отсутствие симптомов полового созревания у подростка;
- появление женских вторичных половых симптомов, включая увеличенную грудь.
Консультация детского уролога-андролога необходима после травмы, полученной в области поясницы, операции на брюшную полость. Медицинский осмотр рекомендуется пройти после перенесенного инфекционного заболевания. Наиболее опасной болезнью считается свинка. Серьезные осложнения провоцирует эпидемический паротит. Чтобы получить консультацию опытного детского уролога-андролога, можно обратиться в АО «Медицина» (клиника академика Ройтберга) в центре Москвы.
Чтобы получить консультацию опытного детского уролога-андролога, можно обратиться в АО «Медицина» (клиника академика Ройтберга) в центре Москвы.
Профилактика
Для предупреждения развития цистита уролог клиники советует родителям следить за частотой опорожнения мочевого пузыря и кишечника ребенка. Таким способом можно предупредить либо выявить застойные процессы, протекающие в органах малого таза.
Другие профилактические меры:
- постоянный контроль температурного режима;
- предупреждение переохлаждения;
- своевременная диагностика и лечение инфекционных процессов;
- ежедневная и правильная гигиена половых органов.
При соблюдении вышеперечисленных рекомендаций можно своевременно предотвратить появление цистита и его осложнений.
Диагностика
Лечение цистита у мальчиков проводится в АО «Медицина» (клиника академика Ройтберга) на основе полученных результатов комплексного обследования. Чтобы поставить точный диагноз, уролог-андролог назначает следующие лабораторные и инструментальные исследования.
К лабораторным исследованиям относятся: забор мочи и кала, сдача крови. Если основные признаки болезни сопровождаются дополнительной клинической картиной, назначаются другие тесты.
Для получения достоверных результатов, рекомендуется правильно подготовиться к сдаче крови. За 1-2 часа до процедуры необходимо отказаться от еды. Моча собирается утром в специальную емкость. Предварительно ребенок подмывается.
Кал собирается в стерильный контейнер. Полученные образцы доставляются в лабораторию клиники в течение 1,5 часов.
Врач осматривает мальчика путем пальпации нижней части живота, полового члена. Образцы мазка из уретры отправляются в лабораторию. При подозрении на уплотнения назначается цитология. Методика позволяет определить:
- характер уплотнения;
- особенности воспаления.
Если цистит спровоцирован венерическим заболеванием, назначаются серологические и бактериологические исследования. В первом случае выявляются бактерии и патогенные грибки. Для анализа производится забор крови, мокроты, мочи, кала. Методика позволяет выявить чувствительность возбудителя к медикаментам.
Для анализа производится забор крови, мокроты, мочи, кала. Методика позволяет выявить чувствительность возбудителя к медикаментам.
На основе результатов серологического исследования выявляется возбудитель инфекционного процесса. В качестве материала используются:
- венозная кровь;
- слюна;
- кал.
К основному инструментальному исследованию относится УЗИ нижней части живота, почек.
Как записаться к специалисту
Чтобы проконсультироваться с детским урологом-андрологом АО «Медицина» (клиника академика Ройтберга), позвоните по телефону +7 (495) 775-73-60 либо заполните онлайн-форму на сайте. Быстрая обработка заявок, удобное расположение в центральном округе — плюсы нашей клиники.
Отдельно скажем и про наших специалистов. Врачи, которые числятся в штате клиники, обладают высокой квалификацией и огромным опытом работы с различными патологиями. В сложных случаях для принятия решения собирается врачебный консилиум. Это позволяет исключить вероятность ошибки и назначить наиболее оптимальный метод лечения, учитывая особенности организма ребенка.
Все диагностические мероприятия осуществляются на современном оборудовании. Это сказывается на высокой результативности полученных результатов обследования.
Инфекции мочевыводящих путей (ИМП) (для родителей)
Инфекции мочевыводящих путей (ИМП) часто встречаются у детей. Они случаются, когда бактерии (микробы) попадают в мочевой пузырь или почки.
У ребенка с ИМП может быть лихорадка, рвота или беспокойство. У детей старшего возраста может быть лихорадка, боль при мочеиспускании, потребность в мочеиспускании или боль внизу живота.
Детям с ИМП необходимо обратиться к врачу. Эти инфекции не проходят сами по себе. ИМП легко поддаются лечению и обычно проходят примерно через неделю.
Прием антибиотиков убивает микробы и помогает детям снова выздороветь. Чтобы убедиться, что антибиотики работают, вы должны давать все предписанные дозы — даже когда ваш ребенок начинает чувствовать себя лучше.
Каковы признаки и симптомы ИМП?
Большинство ИМП возникают в нижних отделах мочевыводящих путей — уретре и мочевом пузыре. Этот тип ИМП называется циститом . У ребенка с циститом может быть:
Этот тип ИМП называется циститом . У ребенка с циститом может быть:
- боль, жжение или покалывание при мочеиспускании
- повышенное желание или более частая потребность в мочеиспускании (хотя может выделяться лишь очень небольшое количество мочи)
- лихорадка
- много просыпаться ночью, чтобы сходить в туалет
- проблемы с мочеиспусканием, несмотря на то, что ребенок приучен к горшку
- боль в животе в области мочевого пузыря (обычно ниже пупка)
- моча с неприятным запахом, которая может выглядеть мутной или содержать кровь
Инфекция, которая распространяется по мочеточникам в почки, называется пиелонефрит (pie-low-nih-FRY-tis) и обычно протекает более серьезно. Он вызывает многие из тех же симптомов, но ребенок часто выглядит хуже и, скорее всего, у него будет лихорадка (иногда с дрожащим ознобом), боль в боку или спине, сильная усталость или рвота.
Что вызывает ИМП?
ИМП намного чаще встречаются у девочек, потому что уретра у девочек короче и ближе к анусу (откуда выходит кал). Необрезанные мальчики в возрасте до 1 года также имеют несколько более высокий риск ИМП.
Необрезанные мальчики в возрасте до 1 года также имеют несколько более высокий риск ИМП.
К другим факторам риска ИМП относятся:
- проблемы с мочевыводящими путями (например, пороки развития почек или закупорка путей нормального оттока мочи)
- аномальный обратный поток (рефлюкс) мочи из мочевого пузыря вверх по мочеточникам и к почкам. Это известно как пузырно-мочеточниковый рефлюкс (ПМР), и он встречается у многих детей с ИМП.
- плохой туалет и гигиенические привычки
- семейная история ИМП
ИМП легко поддаются лечению, но важно выявить их на ранней стадии. Недиагностированные или нелеченые ИМП могут привести к повреждению почек.
Как диагностируются ИМП?
Для диагностики ИМП медицинские работники задают вопросы о том, что происходит, проводят осмотр и берут образец мочи для анализа.
Способ взятия образца зависит от возраста ребенка. Детям постарше может просто понадобиться пописать в стерильную чашку. Для детей младшего возраста в подгузниках обычно предпочтительнее использовать катетер. Это когда тонкая трубка вставляется в уретру до мочевого пузыря, чтобы получить «чистую» пробу мочи.
Для детей младшего возраста в подгузниках обычно предпочтительнее использовать катетер. Это когда тонкая трубка вставляется в уретру до мочевого пузыря, чтобы получить «чистую» пробу мочи.
Образец может быть использован для анализа мочи (теста, который микроскопически проверяет мочу на микробы или гной) или посева мочи (который пытается вырастить и идентифицировать бактерии в лаборатории). Знание того, какие бактерии вызывают инфекцию, может помочь вашему врачу выбрать лучшее лечение.
Как лечат ИМП?
ИМП лечат антибиотиками. После нескольких дней приема антибиотиков врач может повторить анализ мочи, чтобы убедиться, что инфекция исчезла. Важно убедиться в этом, потому что не полностью вылеченная ИМП может вернуться или распространиться.
Если у ребенка сильная боль при мочеиспускании, врач может также прописать лекарство, вызывающее онемение слизистой оболочки мочевыводящих путей. (Это лекарство временно окрашивает мочу в оранжевый цвет.)
Принимайте назначенные антибиотики по расписанию в течение того количества дней, которое прописал врач. Следите за походами вашего ребенка в туалет и спрашивайте ребенка о таких симптомах, как боль или жжение во время мочеиспускания. Эти симптомы должны исчезнуть в течение 2-3 дней после начала приема антибиотиков.
Следите за походами вашего ребенка в туалет и спрашивайте ребенка о таких симптомах, как боль или жжение во время мочеиспускания. Эти симптомы должны исчезнуть в течение 2-3 дней после начала приема антибиотиков.
Поощряйте ребенка пить много жидкости, но избегайте напитков, содержащих кофеин (который может раздражать мочевой пузырь), таких как газированные напитки и чай со льдом.
Большинство ИМП излечиваются в течение недели после начала лечения.
Лечение более тяжелых ИМП
Детям с более тяжелыми инфекциями может потребоваться лечение в больнице, чтобы они могли получить антибиотики в виде инъекций или внутривенно (внутривенно, в вену прямо в кровоток).
Это может произойти, если:
- у ребенка высокая температура или он выглядит очень больным, или вероятна почечная инфекция
- ребенок младше 6 месяцев
- бактерий из инфицированных мочевыводящих путей могли попасть в кровь
- у ребенка обезвоживание или рвота, и он не может принимать какие-либо жидкости или лекарства через рот
Дети с ПМР находятся под пристальным наблюдением врача. VUR можно лечить с помощью лекарств или, реже, хирургического вмешательства. Большинство детей перерастают легкие формы ПМР, но у некоторых в более позднем возрасте может развиться повреждение почек или почечная недостаточность.
VUR можно лечить с помощью лекарств или, реже, хирургического вмешательства. Большинство детей перерастают легкие формы ПМР, но у некоторых в более позднем возрасте может развиться повреждение почек или почечная недостаточность.
Можно ли предотвратить ИМП?
Эти советы могут помочь предотвратить ИМП:
- Грудным и маленьким детям чаще меняйте подгузники, чтобы предотвратить распространение бактерий, вызывающих ИМП. Когда дети приучены к горшку, важно научить их правилам гигиены. Девочки должны знать, что нужно подтираться спереди назад, а не сзади вперед, чтобы предотвратить распространение микробов из ануса в уретру.
- Девочки школьного возраста должны избегать ванн с пеной и сильнодействующих мыл, которые могут вызвать раздражение. Они также должны носить хлопчатобумажное белье вместо нейлонового, потому что оно с меньшей вероятностью будет способствовать росту бактерий.
- Всех детей нужно учить не держаться за руки, когда им нужно идти.
 Моча, которая остается в мочевом пузыре, дает бактериям хорошее место для роста.
Моча, которая остается в мочевом пузыре, дает бактериям хорошее место для роста. - Дети должны пить много жидкости, но избегать тех, которые содержат кофеин.
Когда следует звонить врачу?
Немедленно позвоните врачу, если у вашего ребенка необъяснимая лихорадка с ознобом, особенно если есть также боль в спине или любая боль при мочеиспускании.
Также звоните, если у вашего ребенка наблюдаются следующие симптомы:
- моча с неприятным запахом, кровью или обесцвеченная моча
- боль в пояснице или боль в животе (особенно ниже пупка)
- лихорадка выше 101°F (38,3°C) у детей или 100,4°F (38°C) ректально у младенцев
Позвоните врачу, если у вашего ребенка жар, он плохо ест, его часто рвет или он кажется необычайно раздражительным.
Инфекции мочевыводящих путей (ИМП) у детей
Инфекции мочевыводящих путей (ИМП) у детей встречаются довольно часто, но обычно несерьезны. Их можно эффективно лечить антибиотиками.
ИМП может быть классифицирована как:
- ИМП верхних отделов – если это инфекция почек или мочеточников, трубок, соединяющих почки с мочевым пузырем
- Нижняя ИМП — если это инфекция мочевого пузыря (цистит) или инфекция уретры, трубка, по которой моча из мочевого пузыря выводится из организма
Когда обращаться за медицинской помощью
Если вы считаете, что ваш ребенок нездоров и у него может быть ИМП, как можно скорее обратитесь к своему терапевту.
Хотя ИМП обычно не являются серьезным типом инфекции, их следует диагностировать и лечить быстро, чтобы снизить риск осложнений.
Симптомы ИМП у детей
Может быть трудно определить, есть ли у вашего ребенка ИМП, поскольку симптомы могут быть нечеткими, а маленькие дети не могут легко объяснить, что они чувствуют.
Общие признаки, которые могут указывать на то, что ваш ребенок нездоров, включают:
- высокую температуру (лихорадку)
- рвота
- усталость и недостаток энергии (вялость)
- раздражительность
- плохое питание
- не набирает вес должным образом
- у очень маленьких детей пожелтение кожи и белков глаз (желтуха)
Более конкретные признаки того, что у вашего ребенка может быть ИМП, включают:
- боль или жжение при мочеиспускании
- частая потребность в мочеиспускании
- намеренно задерживает мочу
- изменение их обычных туалетных привычек, например, мочиться или мочиться в постель
- боль в животе (животе), боку или пояснице
- неприятно пахнущая моча
- кровь в моче
- облачная моча
Диагностика ИМП у детей
В большинстве случаев врач общей практики может диагностировать ИМП, спросив о симптомах вашего ребенка, осмотрев его и организовав анализ образца мочи.
Лечение обычно начинается вскоре после взятия образца мочи, и вашему ребенку не потребуются дополнительные анализы.
В некоторых обстоятельствах могут потребоваться дальнейшие тесты в больнице для выявления аномалий. Ваш лечащий врач может направить вас прямо в больницу, если ваш ребенок очень маленький.
Подробнее о диагностике ИМП у детей
Причины ИМП у детей
Большинство ИМП у детей вызывается бактериями из пищеварительной системы, попадающими в уретру.
Это может произойти по-разному, в том числе:
- когда ребенок вытирает попку и грязная туалетная бумага соприкасается с его гениталиями — это больше проблема для девочек, чем для мальчиков, потому что попки у девочек намного ближе уретра
- младенцев, которые пачкают свои подгузники, попадают в мочеиспускательный канал маленькие частички экскрементов, особенно если они сильно извиваются при смене
Часто нет очевидной причины, по которой у одних детей развивается ИМП, а у других нет.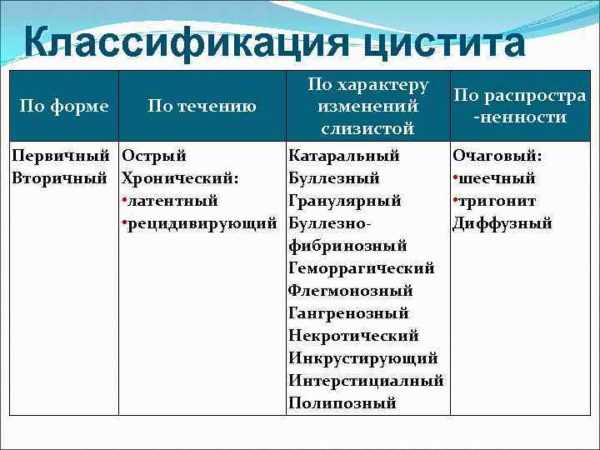
Однако некоторые дети могут быть более уязвимы к ИМП из-за проблем с опорожнением мочевого пузыря, например: он опорожняется нормально
.
Лечение ИМП у детей
Большинство ИМП у детей проходят в течение 24–48 часов после лечения антибиотиками и не вызывают долговременных проблем.
Во многих случаях лечение включает в себя курс приема антибиотиков в домашних условиях.
В качестве меры предосторожности младенцев в возрасте до трех месяцев и детей с более тяжелыми симптомами обычно госпитализируют на несколько дней для введения антибиотиков непосредственно в вену (внутривенные антибиотики).
Подробнее о лечении ИМП у детей
Профилактика ИМП у детей
Невозможно предотвратить все детские ИМП, но есть некоторые вещи, которые вы можете предпринять, чтобы снизить риск их возникновения у вашего ребенка.
Может помочь следующий совет:
- если возможно, кормите ребенка исключительно грудью в течение первых шести месяцев после его рождения — это поможет укрепить иммунную систему вашего ребенка и снизить риск запоров
- поощрять девочек вытирать попу спереди назад — это помогает свести к минимуму вероятность попадания бактерий в уретру
- убедитесь, что ваш ребенок хорошо пьет воду и регулярно ходит в туалет — нерегулярное мочеиспускание и «задержка» мочи могут облегчить заражение мочевыводящих путей бактериями
- избегайте нейлонового и других видов синтетического нижнего белья — это может способствовать росту бактерий; вместо него следует носить свободное хлопчатобумажное белье
- избегайте использования ароматизированного мыла или пены для ванн — это может увеличить риск развития ИМП у вашего ребенка
- примите меры, чтобы снизить риск запора у вашего ребенка — убедитесь, что он пьет достаточно, чтобы его моча была бледной и прозрачной в течение дня, и поговорите со своим лечащим врачом о лекарствах, которые могут помочь, если запор является постоянной проблемой
Некоторые люди считают, что употребление клюквенного сока или добавок с клюквой может помочь снизить риск ИМП.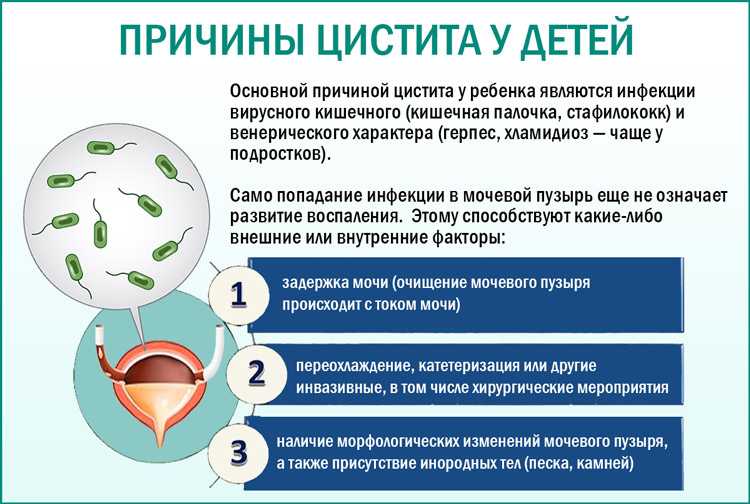

 д.
д.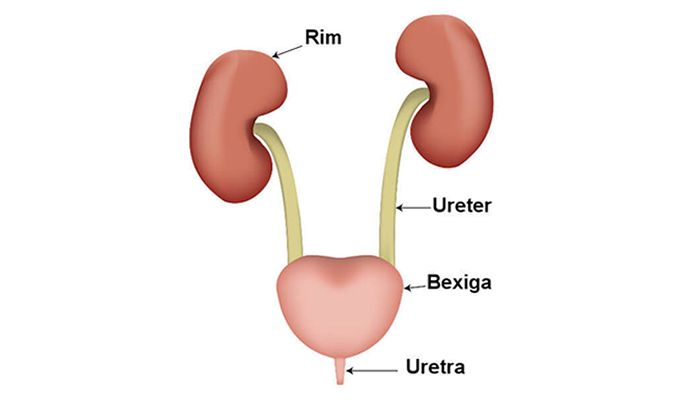 Например, заболевание развивается как осложнение после перенесенной инфекции.
Например, заболевание развивается как осложнение после перенесенной инфекции.

 Моча, которая остается в мочевом пузыре, дает бактериям хорошее место для роста.
Моча, которая остается в мочевом пузыре, дает бактериям хорошее место для роста.