👉 Астенотератозооспермия — что это, симптомы, причины, диагностика и лечение астенотератозооспермии. Звоните!
0 мин на чтение
Автор статьи Храбров Тимур Юрьевич
Уролог — андролог, к. м.н.. Стаж работы 19 лет.
м.н.. Стаж работы 19 лет.
Лечением данного заболевания занимается андролог.
Важно! Данная статья размещена исключительно в познавательных целях, информацию нельзя использовать для самодиагностики и самолечения. Для постановки диагноза и правильного назначения лечения следует обращаться к врачу.
Краткое содержание статьи
МКБ-10: N46 — Мужское бесплодие.
Снижение качества спермы мужчины может быть главной причиной невозможности супружеской пары завести собственного ребенка. Одной из таких патологий является астенотератозооспермия. Что это и как с этим бороться, вы узнаете из этой статьи.
Содержание
- Причины
- Классификация
- Диагностика
- Лечение
- Заключение
Астенотератозооспермия — лечение заболевания | Клиника «Центр ЭКО» в Москве
К сожалению, с каждым годом все больше семей сталкиваются с проблемой бесплодия. Бесплодными могут быть не только женщины, но и мужчины.
Бесплодными могут быть не только женщины, но и мужчины.
В частности, изменения в составе или количестве семенной жидкости могут привести к развитию мужского бесплодия.
Изменения состава спермы:
- Олигоспермия (если снижен объем эякулята).
- Олигозооспермия (количество сперматозоидов менее 20 млн в мл).
- Полиспермия (около 10 млн сперматозоидов и большой объем эякулята).
- Астенотератозооспермия (снижение подвижности и присутствие дефектных половых клеток).
- Гемоспермия (присутствие в семенной жидкости эритроцитов).
- Пиоспермия (наличие гноя в эякуляте).
- Азооспермия (отсутствие сперматозоидов в эякуляте).
- Аспермия (полное отсутствие эякулята).
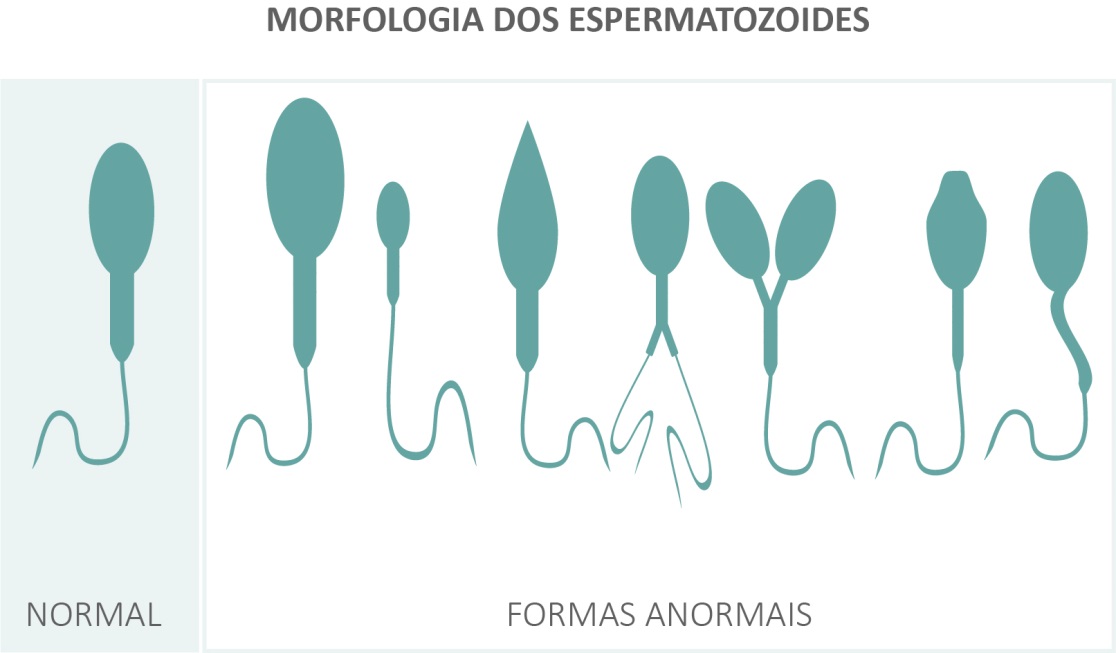
Астенотератозооспермия – это одно из тяжелых изменений половых клеток, характеризующееся не только снижением активности сперматозоидов, но и их аномалиями. Скорость передвижения сперматозоидов напрямую зависит от морфологии половых клеток, поэтому обе эти патологии часто встречаются одновременно.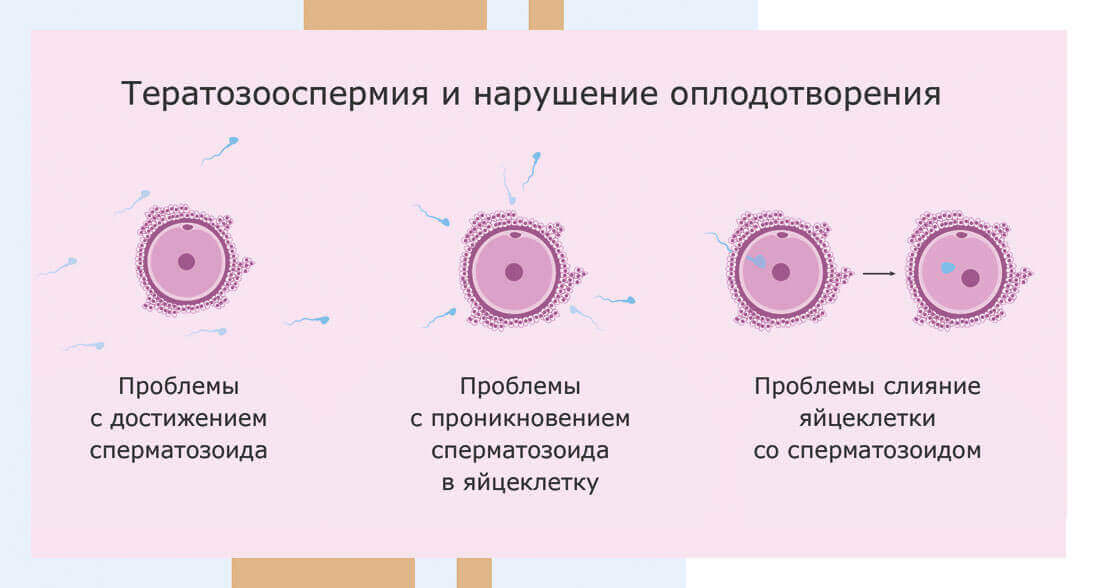
Для полноценного оплодотворения необходимо соблюдение нескольких условий: в частности, в эякуляте должно содержаться определенное количество сперматозоидов.
В норме в семенной жидкости должны присутствовать быстро и медленно движущиеся по прямолинейной траектории сперматозоиды (по классификации ВОЗ группы А и В) в количестве более 50%.
По выраженном нарушении подвижности сперматозоидов через час после эякуляции выделяют:
- Астенотератозооспермия 1 степени (через час остается более 50 % жизнеспособных и подвижных сперматозоидов).
- Астенотератозооспермия 2 степени (количество подвижных половых клеток составляет 30-50 %).
- Астенотератозооспермия 3 степени (число подвижных сперматозоидов не более 30 %).
Астенотератозооспермия. Причины развития
Наиболее частыми причинами изменений семенной жидкости являются:
- Врожденные патологии.
- Хронические интоксикации (частый и регулярный прием лекарственных препаратов, алкоголь, радиация, рентгеновское излучение, тяжелые металлы).

- Хронические заболевания органов малого таза (например, простатит).
- Нарушения гормонального фона (изменение уровня тестостерона, пролактина, ЛГ и ФСГ).
- Травмы половых органов.
- Ношение тесного нижнего белья.
- Перенесенные инфекционные заболевания (например, инфекционный паротит, рожистые воспаления, хронические тонзиллиты).
- Частые посещения сауны/бани или прием горячих ванн.
- Неполноценное питание, злоупотребление диетами.
Диагноз астенотератозооспермия выставляется на результатах анализа спермограммы. Спермограмма – это лабораторный метод исследования семенной жидкости для оценки ее оплодотворяющей способности.
Показания для исследования спермы:
- Собственное желание мужчины.
- При планировании беременности.
- При наличии заболеваний, вызывающих бесплодие у мужчин (простатит, инфекции мочевыводящих путей, гормональные нарушения и другие).
- При подготовке к ЭКО.
- При установлении мужского фактора бесплодия в бесплодном браке.

Провести анализ спермограммы можно в любом центре планирования семьи или другом частном медицинском учреждении. В нашей клинике давно и успешно проводится лабораторная диагностика семенной жидкости, позволяющая поставить верный диагноз и прогнозировать методы лечения.
Астенотератозооспермия. Симптомы
Выраженные симптомы заболевания зачастую либо отсутствуют вовсе, либо связаны с основной патологией, вызвавшей изменения в сперме. Наиболее частой причиной обращения к специалистам и выявления астенотератозооспермии наблюдается при стойком бесплодии. Диагноз астенотератозооспермия ставится, если в семенной жидкости обнаружено менее 30% морфологически нормальных сперматозоидов, а скорость их снижена на 50% и выше. При выявлении каких-либо примесей (например, гноя) необходимо назначить более подробное обследования для выявления причины его появления. В таком случае диагноз выглядит так: астенотератозооспермия пиоспермия. Такому состоянию могут соответствовать жалобы на тянущее ощущение в мошонке, подъем температуры и незначительная слабость.
Также для выяснения истинной причины развития астенотератозооспермии проводится ультразвуковая диагностика мошонки, определение гормональных нарушений, выявление не вылеченных инфекционных заболеваний, тщательно выясняется анамнез жизни с целью определения травм и детских инфекций.
Астенотератозооспермия. Лечение
Если поставлен диагноз астенотератозооспермия, лечение следует направлять на поиск и уничтожение факторов, которые спровоцировали изменение качества эякулята.
- Исключение факторов риска развития астенотератозооспермии. Были зафиксированы случаи, когда после исключения провоцирующего фактора (заболевания), изменения образа жизни или перемены места жительства показатели спермограммы значительно улучшались.
- Применение лекарственных препаратов, стимулирующих сперматогенез.
- Применение витаминно-минеральных комплексов с целью улучшения процессов жизнедеятельности.
- Применение препаратов, содержащих аминокислоты, или соблюдение белковой диеты для улучшения функции сперматогенеза.

Врачи-репродуктологи нашего центра помогут подобрать правильное лечение каждому пациенту с учетом всех особенностей. Примером такого сложного случая может служить сопутствующая гинекологическая патология у супруги при наличии астенотератозооспермии у мужа. В случае, когда у жены обнаружена гинекологическая патология, а у мужа астенотератозооспермия, лечение после полного обследования рекомендуется проходить обоим супругам, в одно время. Часто такое лечение занимает не больше месяца, после чего происходит значительное улучшение показателей спермограммы.
Астенотератозооспермия и беременность
К сожалению, не всегда принятые меры и рекомендованное лечение дают положительный результат, так как из-за изменения морфологии половых клеток и значительного снижения их скорости вероятность естественного зачатия крайне мала. Многие пары после установления диагноза задают вопросы специалистам нашего центра: «Астенотератозооспермия? Как лечить?» или «Астенотератозооспермия? Можно ли забеременеть?». В таких случаях ответом на их вопросы и основным методом лечения является экстракорпоральное оплодотворение.
В таких случаях ответом на их вопросы и основным методом лечения является экстракорпоральное оплодотворение.
Астенотератозооспермия и ЭКО
Если обнаружены генетические нарушения, поставлен диагноз астенотератозооспермия, лечение рекомендуется с помощью ЭКО. Основной метод лечения, применяемый при экстракорпоральном оплодотворении и данном диагнозе, является ИКСИ (интрацитоплазматическая инъекция сперматозоида). Это процедура заключается в том, что отбирается наиболее жизнеспособный сперматозоид, который при помощи микроиглы вводится в яйцеклетку. После оплодотворения эмбрион переносится непосредственно в матку, где в дальнейшем беременность развивается обычным путем.
Метод ЭКО ИКСИ рекомендован при снижении количества спермиев в эякуляте, снижении их подвижности, при наличии большого количества сперматозоидов с аномальным строением, при патологии сперматозоидов и яйцеклетки, которая не диагностируется, если в эякуляте содержатся антиспермальные антитела. Диагноз астенотератозооспермия, лечение заболевания подразумевает использование именно такого метода, так как в этом случае присутствует сразу несколько патологий спермальной жидкости.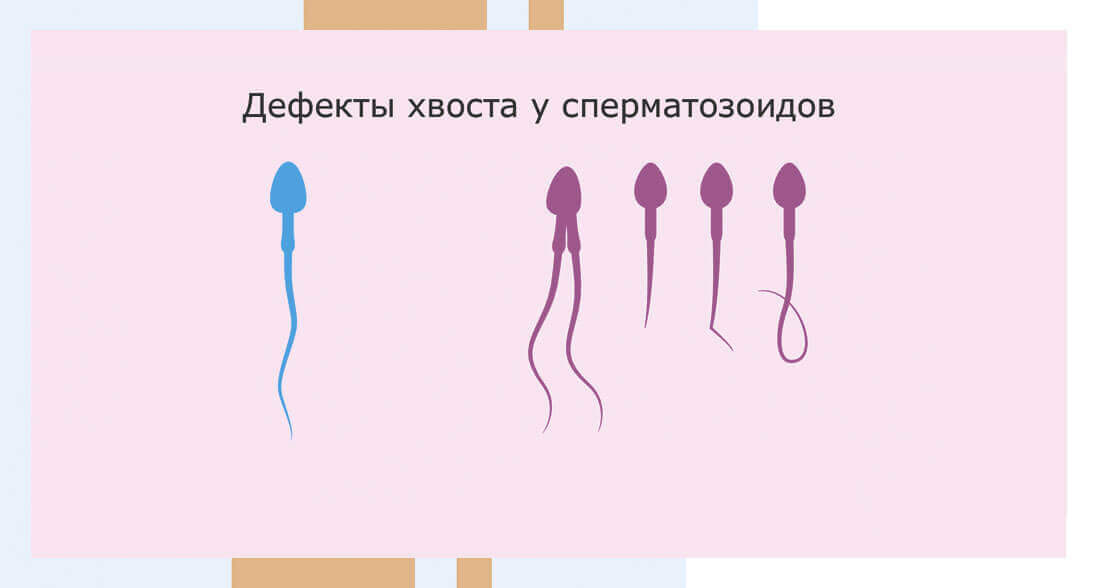 Процедура проводится врачом-эмбриологом с помощью микроинструментов и микроскопа. Манипулирование с яйцеклеткой и сперматозоидом происходит с помощью стеклянных инструментов – микроприсоски и микроиглы. Астенотератозооспермии лечение начинается с отбора в спермальной жидкости морфологически нормального сперматозоида. Сперматозоиду отсекают жгутик с помощью микроиглы, затем микроигла втягивает его внутрь своей полости. С помощью микроприсоски врач удерживает яйцеклетку, оболочку которой прокалывает микроиглой и вводит в нее находящийся внутри иглы сперматозоид. Таким образом, несмотря на тяжелый диагноз — астенотератозооспермия, лечение приводит к зачатию малыша в лабораторных условиях.
Процедура проводится врачом-эмбриологом с помощью микроинструментов и микроскопа. Манипулирование с яйцеклеткой и сперматозоидом происходит с помощью стеклянных инструментов – микроприсоски и микроиглы. Астенотератозооспермии лечение начинается с отбора в спермальной жидкости морфологически нормального сперматозоида. Сперматозоиду отсекают жгутик с помощью микроиглы, затем микроигла втягивает его внутрь своей полости. С помощью микроприсоски врач удерживает яйцеклетку, оболочку которой прокалывает микроиглой и вводит в нее находящийся внутри иглы сперматозоид. Таким образом, несмотря на тяжелый диагноз — астенотератозооспермия, лечение приводит к зачатию малыша в лабораторных условиях.
Следует понимать, что эмбрионы из пробирки ничем не отличаются от таковых, полученных при естественном зачатии. Согласно данным обследований, дети, рожденные по методике ИКСИ, не отличаются от обычных детей в плане умственного и физического развития. Не отчаивайтесь, если поставлен диагноз астенотератозооспермия, лечение этой патологии проводится различными методами, в тяжелых случаях можно прибегнуть к процедуре ЭКО ИКСИ.
по 30 июня 2021
Осталось дней: 35
Уважаемые пациенты! Клиника «Центр ЭКО» приглашает вас на бесплатный прием репродуктолога с проведением УЗИ и составлением плана лечения.
Начните свой путь к счастью — прямо сейчас!
Другие статьи
Уважаемые пациенты! Забота о вашем здоровье и безопасности – наш долг. «Центр ЭКО» предпринимает все необходимые меры для вашей защиты, в соответствии с рекомендациями Министерства Здравоохранения и Роспотребнадзора по предотвращению распространения вирусной инфекции.
Протокол ЭКО в естественном цикле (ЕЦ) — наиболее щадящая процедура из всех программ экстракорпорального оплодотворения.
можно ли забеременеть естественным путем
Беременность, если она планируемая, – большое счастье для пары. Но далеко не всегда мечта о пополнении в семье сбывается.
Но если забеременеть не получается, что именно может идти не так? В последние годы признается, что причиной в 40 % неудач может быть мужской фактор бесплодия. Причем среди отклонений довольно часто встречается астенотератозооспермия.
Причем среди отклонений довольно часто встречается астенотератозооспермия.
Что такое астенотератозооспермия?
Слово астенотератозооспермия состоит из нескольких смысловых частей:
- астено – от слова «астения», слабость;
- тератозоо – от греческого слова, означающего «животное-монстр».
Слабая подвижность сперматозоидов называется астенозооспермией. В норме сперматозоиды могут двигаться поступательно (вперед) быстро или медленно – такие сперматозоиды имеют шанс оплодотворить яйцеклетку. Но есть и другие категории сперматозоидов – совсем неподвижные, или движущиеся вокруг своей оси, или по странным траекториям, или совершающие колебательные движения. Когда подвижных сперматозоидов, способных двигаться прямо вперед, становится мало, говорят о астенозооспермии.
Тератозооспермией называется повышенное количество сперматозоидов с неправильным строением. Дефектные сперматозоиды могут иметь слишком большую головку, слишком короткий или, наоборот, длинный хвост. Бывают сперматозоиды с двумя хвостами или двумя головками. Такие сперматозоиды из-за дефектов строения, как правило, двигаются плохо и неспособны оплодотворить яйцеклетку.
Бывают сперматозоиды с двумя хвостами или двумя головками. Такие сперматозоиды из-за дефектов строения, как правило, двигаются плохо и неспособны оплодотворить яйцеклетку.
Астенотератозооспермия – это состояние, при котором сперматозоиды слабо подвижны и имеют неправильное строение. На потенции астенотератозооспермия не отражается.
Различают три степени болезни, в зависимости от количества медленных и деформированных сперматозоидов в сперме. Чем больше их, тем, соответственно, меньше здоровых сперматозоидов, и ниже возможность зачать ребенка.
Первая стадия – минимум 50 % подвижных сперматозоидов правильного строения.
Вторая стадия – 35–50 % нормальных сперматозоидов.
Третья – от 35 % и меньше сперматозоидов с нормальным строением и подвижностью.
Астенотератозооспермия может прогрессировать, если ее не лечить. То есть проблема может переходить из легкой стадии в более тяжелую.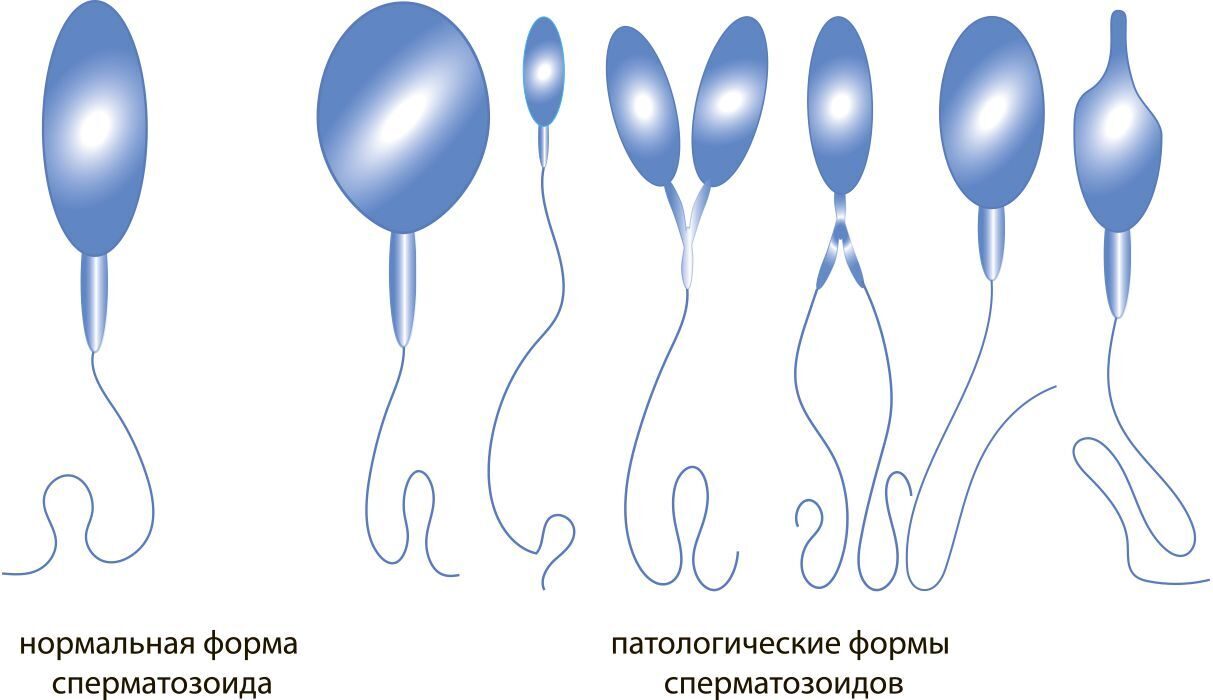 И наоборот.
И наоборот.
Причины развития астенотератозооспермии
Причины развития астенотератозооспермии огромное множество. Их можно условно разделить на несколько групп.
Врожденные проблемы организма
К ним можно отнести генетические факторы, а также особенности строения — крипторхизм, варикоцеле, нарушения гормонального фона наследственного характера. Это причины, с которыми мужчина самостоятельно ничего не может поделать. Однако после обращения к врачу может быть проведено лечение, во многих случаях успешное.
Развитие астенотератозооспермии вследствие перенесенных заболеваний
Инфекции (даже не связанные с репродуктивной системой – например, паротит), венерические заболевания, заболевания эндокринной системы, гормональные сбои, травмы – все это может повлиять на возникновение астенотератозоосперми. Хорошая новость – последствия заболеваний можно устранить.
Внешнее воздействие
Перегрев яичек, химиотерапия, электромагнитное излучение и радиация, неблагоприятная экологическая обстановка.
Неправильный или вредящий репродуктивной системе образ жизни
Нерегулярная половая жизнь, лишний вес, употребление алкоголя и психотропных средств, курение, воздействуют напрямую на мужскую репродуктивную систему.
Кроме того, некоторые факторы не относятся к неправильному образу жизни, но вызывают повышение температуры тела в гениталиях и травмируют их. Это велосипедный и конный спорт, частое посещение сауны и бани, обтягивающее белье и джинсы, автомобильные системы с подогревом. Довольно часто после устранения вредных факторов и 3-месячного курса лечения с проблемой удается справиться.
Идиопатическая астенотератозооспермия
Нередко обследование и сбор анамнеза не обнаруживают ни болезней, ни других факторов, ведущих к проблеме. А астенотератозооспермия есть. Ка кни странно, эта ситуация поддается коррекции медикаментозно, несмотря на то, что причины не удалось установить.
Можно ли забеременеть естественным путем?
Узнать о астенозооспермии или другом отклонении от нормы можно только после сдачи спермограммы – специального анализа, показывающего количество и качество сперматозоидов в сперме.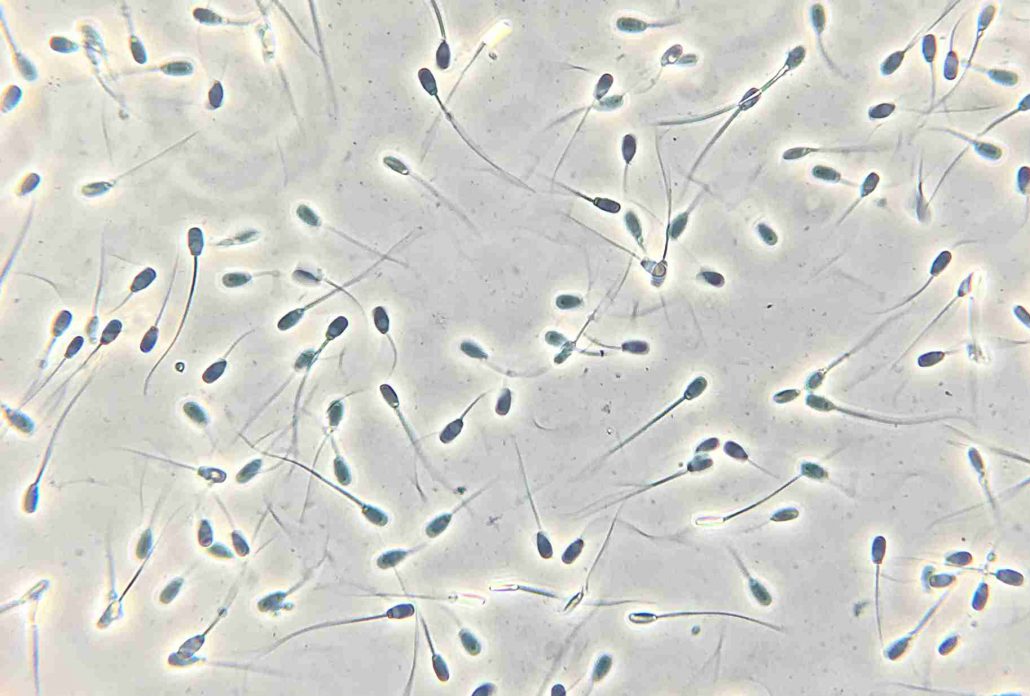 А единственный тревожный симптом астенотератозооспермии – это не наступающая беременность у здоровой женщины, нет никаких сопутствующих болей или неприятных ощущений, никаких внешних проявлений.
А единственный тревожный симптом астенотератозооспермии – это не наступающая беременность у здоровой женщины, нет никаких сопутствующих болей или неприятных ощущений, никаких внешних проявлений.
Астенотератозооспермия и беременность – это не взаимоисключающие понятия. В случае, если речь идет о первой стадии заболевания, беременность может наступить естественным путем. Но если речь идет о второй и третьей стадии заболевания, то беременность не наступает.
Поэтому мужчине, планирующему стать отцом, советуют сдать спермограмму как можно раньше, чтобы, если потребуется, провести лечение и не терять время.
Лечение и препараты
Как лечить астенотератозооспермию? Прежде всего, нужно определить причину заболевания.
Если причиной болезни стал неправильный образ жизни, его следует привести в норму. Если болезнь развилась вследствие инфекционных или воспалительных заболеваний, то сначала их следует вылечить. Если причина – варикоцеле, то в данном случае потребуется хирургическое вмешательство. При гормональном дисбалансе могут назначить гормональную терапию.
При гормональном дисбалансе могут назначить гормональную терапию.
К сожалению, при генетических отклонениях и возрастном факторе, если консервативное лечение не помогает, скорее всего, придется обратиться к вспомогательным репродуктивным технологиям (ВРТ).
В остальных случаях для улучшения подвижности сперматозоидов и улучшения их строения назначают:
- L-карнитин в высоких дозировках – участвует в процессах сперматогенеза, способствуя образованию подвижных сперматозоидов нормальной формы.
- Фолиевую кислоту – она требуется для формирования сперматозоидов правильного строения;
- Селен требуется для нормального протекания процессов созревания сперматозоидов, повышает их подвижность и концентрацию.
- Антиоксиданты – для защиты созревающих сперматозоидов от окисислительного стресса, который тоже влечет за собой появление дефектных сперматозоидов. Среди самых эффективных: витамин Е и коэнзим Q10, витамин С.
Препарат Сперотон зарекомендовал себя как эффективное средство при астенотератозооспермии, одновременно увеличивая количество сперматозоидов и долю нормальных сперматозоидов. Важно, что Сперотон прошел клинические исследования, подтверждающие его положительное влияние на спермограмму. Сперотон содержит L-карнитин, фолиевую кислоту, селен, цинк и витамин Е.
Важно, что Сперотон прошел клинические исследования, подтверждающие его положительное влияние на спермограмму. Сперотон содержит L-карнитин, фолиевую кислоту, селен, цинк и витамин Е.
В качестве источника антиоксидантов используют Синергин, содержащий витамины Е и Е, коэнзим Q10, ликопин, рутин, бета-каротин. Исследования показали, что Синергин на 45,8 % увеличивает количество сперматозоидов с правильным строением.
Астенотератозооспермия – это серьезная проблема, которая может быть причиной бесплодия. Но в случае, если пара ответственно подходит к планированию беременности и сдаст все нужные анализы, можно вовремя обнаружить болезнь, успешно ее вылечить и зачать долгожданного ребенка.
НЕ ЯВЛЯЕТСЯ РЕКЛАМОЙ. МАТЕРИАЛ ПОДГОТОВЛЕН ПРИ УЧАСТИИ ЭКСПЕРТОВ.
возможна ли беременность при данной патологии
Причины развития астенотератозооспермии у мужчин
Прежде чем остановиться на основных причинах развития данного состояния, сразу хотелось бы сказать, что клинически данная патология никак себя не проявляет и узнает о ней мужчина только лишь после анализа спермы дважды с соблюдением всех требований:
Среди основных причин такого состояния выделяют:
- Воспалительные процессы в репродуктивных органах
- Предрасположенность, передаваемая по наследству
- Наличие острой или хронической патологии
- Наличие инфекций, передающихся половым путем
- Варикоцеле
- Травма мошонки
- Нарушение работы эндокринной системы
- Перегрев органов мошонки
- Сдавление мошонки за счет ношения тесного белья
- Злоупотребление вредными привычками.

Можно ли забеременеть естественным путем при условии, что у мужчины астенотератозооспермия?
Для того, чтобы получить ответ на такой вопрос, достаточно всего лишь знать, какая степень заболевания. На сегодня принято выделять три степени данной патологии:
- При первой степени в анализе семенной жидкости насчитывается до 50% активных и здоровых сперматозоидов
- При второй степени количество здоровых сперматозоидов достигает от 30 до 49%
- Для третей степени патологии характерно присутствие активных сперматозоидов, имеющих нормальную структуру до 29%.
Лечение и препараты для нормализации качества и структуры спермиев
Лечение астенотератозооспермии зависит от того, какая причина привела к патологии. В нашем центре врачи активно занимаются вопросами диагностики и лечения различных форм патологии семенной жидкости, в частности астенотератозооспермии. Подбор препарата для лечения проводит врач андролог: если причиной патологии стала инфекция, то основное лечение направлено на устранение ее с помощью антибактериальных препаратов. Если причиной нарушения строения и подвижности сперматозоидов стало варикоцеле, то в таком случае не обойтись без оперативного лечения. Случаи, требующие от врача назначений гормонального лечения бесплодия, также бывают.
Если причиной нарушения строения и подвижности сперматозоидов стало варикоцеле, то в таком случае не обойтись без оперативного лечения. Случаи, требующие от врача назначений гормонального лечения бесплодия, также бывают.
Для правильной диагностики заболевания и эффективного лечения, ОБЯЗАТЕЛЬНО необходимо обратиться к врачу андрологу. Самолечение и промедление, наверняка приведут у ухудшению состояния
Специалисты центра ЭКО в полном объеме владеют всеми диагностическими манипуляциями, методами лечения и оказания помощи при стимуляции сперматогенеза. При первой стадии заболевания справиться с проблемой удается путем нормализации режима питания, сна и отдыха, нормализации образа жизни. Если на фоне проводимой терапии никаких изменений в спермограмме не наблюдается, единственным вариантом для зачатия остается использование вспомогательных репродуктивных технологий. При использовании вспомогательных репродуктивных технологий у мужчин с астенотератозооспермией стоит прибегать к ЭКО с ИКСИ методикой. Благодаря ИКСИ удается выделить самых активных и подвижных спермиев из полученной семенной жидкости и с помощью специальной иглы ввести их в яйцеклетку.
Благодаря ИКСИ удается выделить самых активных и подвижных спермиев из полученной семенной жидкости и с помощью специальной иглы ввести их в яйцеклетку.
Что нужно делать мужчине перед зачатием ребенка с астенотератозооспермией?
Если врач предполагает естественное оплодотворение при данной патологии (при первой стадии заболевания), то мужчине стоит строго соблюдать все его рекомендации:
- Отказаться от злоупотребления вредных привычек
- Не посещать горячие места, такие как баню, сауну, ванную или солярий
- Следить за ношением не синтетического, не стесняющего белья
- Правильно и рационально питаться
- Не нагружать себя физическими нагрузками.
Если результат спермограммы указывает на вторую или третью стадию, то говорить об естественном оплодотворении не имеет смысла. В таком случае единственным шансом забеременеть будет использование ЭКО.
Центр ЭКО и его врачи дают возможность каждой паре пройти обследование и установить причину бесплодия, если беременность не наступает в течении года регулярной половой жизни без использования контрацепции. Каждый клиент клиники имеет уникальную возможность ознакомиться с услугами врачей, их стоимостью, изучить все манипуляции и цены на них.
Каждый клиент клиники имеет уникальную возможность ознакомиться с услугами врачей, их стоимостью, изучить все манипуляции и цены на них.
Узнав о своем диагнозе – атсенотератозооспермия, не стоит сразу опускать руки и прекращать верить в рождение ребенка. С помощью современных репродуктивных технологий сегодня это становится доступным практически каждому. Достаточно всего лишь записаться на прием, пройти обследование, и наши специалисты поставят диагноз и назначат лечение. При отсутствии эффективности лечения в нашем ЭКО центре Вам предоставят возможность и услуги по оплодотворению яйцеклетки.
Астенотератозооспермия – причины и лечение| Клиника «Центр ЭКО-Партус»
Количество бесплодных пар растет с каждым годом, и даже интенсивные темпы развития современных методов лечения не могут изменить этого. Если говорить о мужском бесплодии, то нередко медиками диагностируется астенотератозооспермия – это такое состояние спермиев, когда нарушена не только их подвижность, но и морфология. Иными словами, в эякуляте мужчины становится недостаточно здоровых сперматозоидов, их практически нет. В этой статье речь пойдет о причинах патологии и методах ее лечения.
Иными словами, в эякуляте мужчины становится недостаточно здоровых сперматозоидов, их практически нет. В этой статье речь пойдет о причинах патологии и методах ее лечения.
Чем обусловлено развитие астенотератозооспермии
Следует сказать, что порой происхождение заболевания и причины развития его в конкретном организме установить довольно трудно. Чаще всего астенотератозооспермия вызывается:
- Генетическими факторами.
- Вредными привычками и неблагоприятными факторами окружающей среды.
- Нарушением гормонального фона и связанными с этим сбоями в продуцировании сперматозоидов.
Только углубленное изучение состояния здоровья пациента, а также факторов, которые влияют на него в его ежедневном быту, поможет составить полную картину заболевания и назначить комплексное, результативное лечение. Если вовремя не устранить факторы, вызывающие болезнь, то рано или поздно астенотератозооспермия может перейти в необратимую фазу, когда реализация репродуктивной функции без привлечения донора будет затруднена.
Итак, любое заболевание нуждается в диагностике причин его возникновения и астенотератозооспермия не является исключением из этого правила. Именно поэтому больным, при возникновении подозрений, следует сдать расширенную спермограмму, которая точно выявит наличие патологий. Следует сказать, что в ходе спермограммы специалист анализирует качественные показатели взятого эякулята по ряду показателей:
- Количество здоровых спермиев.
- Число малоподвижных сперматозоидов.
- Количество сперматозоидов с патологиями строения и передвижения.
- Число неподвижных сперматозоидов.
Все данные представляются в численном соотношении, чтобы было легче понять, насколько выражена астенотератозооспермия в конкретном случае. Наравне со спермограммой, берется мазок и посевы, проводится общий осмотр внешних половых органов. На этом этапе можно выявить одну из самых распространенных причин астенотератозооспермии – варикоцеле. Это заболевание легко поддается лечению и встречается довольно часто, и если именно оно в вашем случае вызвало бесплодие, то нет причин для беспокойства, ведь после незначительного хирургического вмешательства ваше репродуктивное здоровье вернется в полной мере.
Это заболевание легко поддается лечению и встречается довольно часто, и если именно оно в вашем случае вызвало бесплодие, то нет причин для беспокойства, ведь после незначительного хирургического вмешательства ваше репродуктивное здоровье вернется в полной мере.
Гораздо хуже обстоят дела, если причиной астенотератозооспермии стали генетические и эндокринные нарушения, которые вызывают секреторные сбои в организме. С таким бесплодием бороться труднее, более того, в ряде случаев не удается обойтись без использования методов вспомогательной репродуктивной медицины.
Как диагностировать факторы, которые вызвали астенотератозооспермию в конкретном случае
Для того чтобы понять причины бесплодия в вашем случае, потребуется пройти ряд полноценных обследований всей мочеполовой системы. В первую очередь, вас направят на:
- УЗИ органов малого таза;
- анализ крови и мочи;
- спермограмму в динамике и многое другое.
В первую очередь, еще до начала лечения, вам потребуется коренным образом изменить образ жизни – избавиться от вредных привычек, начать заниматься спортом и правильно питаться, не допускать перегревания, исключить переутомление и стрессы.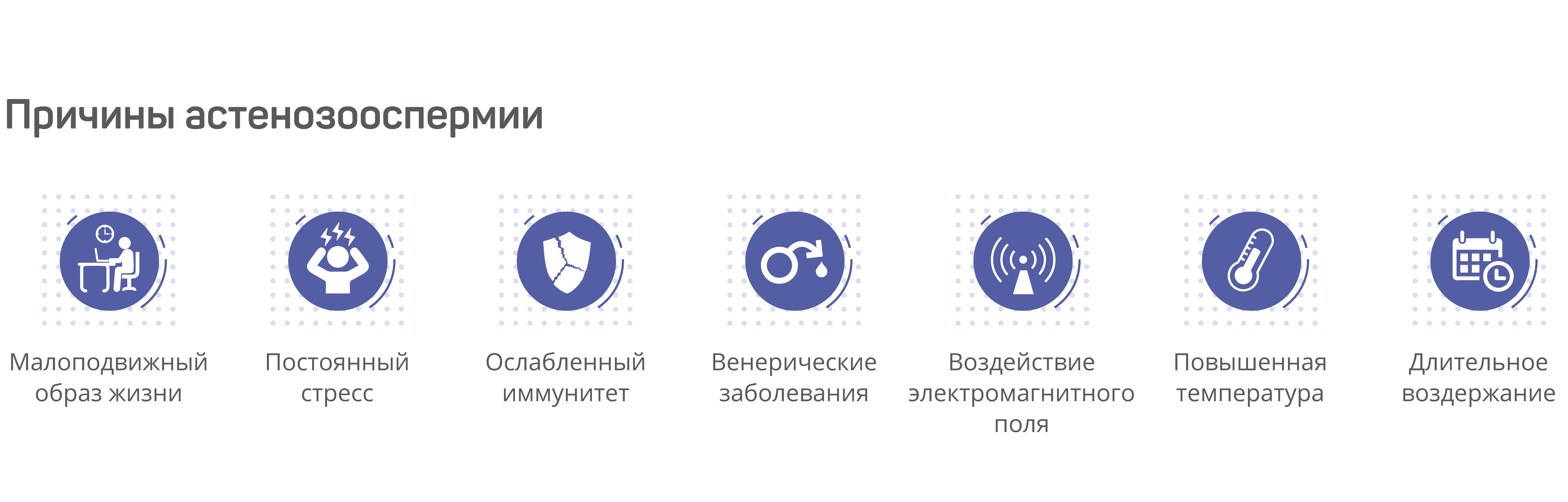 Возможно, после нескольких недель правильной и полноценной жизни астенотератозооспермия отступит, и вы сможете зачать ребенка естественным путем. Однако, к сожалению, порой этого недостаточно и требуются дальнейшие обследования по показаниям, консультации профильных специалистов и дальнейшее лечение обнаруженных отклонений.
Возможно, после нескольких недель правильной и полноценной жизни астенотератозооспермия отступит, и вы сможете зачать ребенка естественным путем. Однако, к сожалению, порой этого недостаточно и требуются дальнейшие обследования по показаниям, консультации профильных специалистов и дальнейшее лечение обнаруженных отклонений.
Следует сказать, что заболевание практически никогда не диагностируется ранее, чем пара сталкивается с невозможностью зачать ребенка, выкидышами или обнаружением патологий плода на ранних сроках беременности. Иными словами, астенотератозооспермия не имеет ярких клинических проявлений и характеризуется симптоматикой основной болезни, которая ее вызвала. Однако если у вас бесплодие, велика вероятность, что такое состояние в вашем случае назовут именно астенотератозооспермией.
«Центр ЭКО» в Екатеринбурге и наш опыт лечения астенотератозооспермии
Ежедневно наши специалисты сталкиваются с различными репродуктивными проблемами, и всегда мы находим выход и делаем все возможное, чтобы подарить родителям надежду на рождение биологически родного ребенка.
Не стоит опускать руки, ведь современные репродуктивные технологии позволяют стать отцами здоровых малышей даже пациентам с астенотератозооспермией. Запишитесь к нам на консультацию, и мы поможем вам.
астенотератозооспермия как лечить — 25 рекомендаций на Babyblog.ru
Девчонки, кому обещала пост — читаем и спрашиваем, что еще интересно по МФ! У нас именно такой диагноз стоял 5 лет — «бесплодие по мужскому типу»…
Ниже публикую все наши СГ, диагнозы и лечения (я дозировки не пишу, кому нужно — напишите, в личку скину, но они индивидуальны), ну и мои комментарии.
Сразу еще раз повторюсь, как везде я пишу — СРАЗУ сдавайте СГ и если есть проблемы ЛЕЧИТЕ! Убеждайте мужа, найдите хорошего андролога! Мы года два потеряли на этом всем.
40% пар «бесплодны» (временно, именно временно — наш андролог говорил, что если это не какая-то болезнь серьезная, что как правило, сопровождается, еще какими-либо проблемами, а «снижение фертильности» — это можно исправить!) из-за плохого качества спермы!
1)
Итак, начало планирования (точнее, год после начала, т. к. за год беременность не наступила, сказали обследовать мужа) — первая СГ нам особо ничего не прояснила, сдавали не в профильном и снова был перерыв из-за непонимания серьезности СГ и потому что мне было решено сделать прижигание эрозии (у Г был вариант, что из-за ее наличия сперме трудно попадать куда нужно…)
к. за год беременность не наступила, сказали обследовать мужа) — первая СГ нам особо ничего не прояснила, сдавали не в профильном и снова был перерыв из-за непонимания серьезности СГ и потому что мне было решено сделать прижигание эрозии (у Г был вариант, что из-за ее наличия сперме трудно попадать куда нужно…)
В принципе неплохая такая СГ, не совсем хорошая, но и не ужасная — август 2011 года.
2)
Дальше был поход в Альтра-Виту (эх, про это тоже в дневнике есть, в постах про наши истории), до сих пор я злюсь на этого андролога (нашла я его фамилию — Обыденнов), который сказал, что все хорошо, поставил Нормозооспермию, а после того, как Калинина сказала — ну, конечно, ЭКО! еще бы чуть-чуть и с донорской спермой, и я пошла к нему, сказал, что имел в виду норму для эко… ну вообщем вот этот анализ — от декабря 2011 года
Назначенное лечение:
Мексидол, Ангиовит, ФОЛИЕВАЯ К-ТА.
3)
Снова поход туда же в феврале 2012 (3 месяца дается на обновление спермы), т. к. сперма не улучшилась (я не нашла сам анализ, но она не улучшилась, диагноз был Астенотератозооспермия).
к. сперма не улучшилась (я не нашла сам анализ, но она не улучшилась, диагноз был Астенотератозооспермия).
Назначенное лечение:
Хорионический гонадотропин, Профертил, Мексидол
4)
В мае 2012 (спустя еще 3 мес.лечения) снова СГ и снова Астенотератозооспермия:
Мы уходим в ПМЦ к другому репродуктологу (от Калининой) и другому андрологу (Таневскому — Катюш, если ты читаешь, спасибо большущее за рекоммендацию, это один из самых хороших врачей в этой сфере!)
Сдаем СГ там (конец мая 2012) — уже лучше Тератозооспермия (Таневский на приеме говорит не сдавать анализы в эко-клиниках — они специально занижают результаты):
Диагноз — Снижение фертильности, Конгестия простаты
Назначенные препараты: Простата Форте, Рибоксин, Андродоз, Вобэнзим, Детралекс, Витапрост.
и анализы на гормоны.
Надо сказать, что препараты муж исправно пил, а вот рекомендации доктора не соблюдал. И еще был перерыв в планировании из-за моей командировки в другую страну и из-за моих проблем с ЖКТ.
5)
В марте 2013 года СГ — диагноз Астенозооспермия (но увеличилось количество спермы, что уже хорошо!). Муж пил Андродоз и фолиевую к-ту.
6)
Мы ушли в ЕМС к Вознесенской, началась подготовка в ИИ (их было 4,все неудачные).
Вот СГ от июля 2013 года:
Плохая, но ИИ все же делали.
7)
СГ от октября 2013 года (снова для ИИ и снова не очень хорошая, но делали,тогда мы радовались даже небольшому повышению количества)
8)
Дописываю! 2 ночи, но я ж обещала))
Декабрь 2013 — результат тоже не ахти — 3% нормальных форм! Диагноз тот же — Астенотератозооспермия.
Также в этот раз по рекомендации андролога сдали фрагментацию ДНК (результат норм):
И снова делаем ИИ… Между прочим, радует количество! — такого большого еще не было ни разу, но ИИ — пролет.
За это время муж проходил несколько курсов, по гормонам был снижен тестостерон (нет, он был в норме по лабораторным показателям, но Таневский сказал мало) — результат был — один раз 14, а другой 6 или 9 — потеряла бумажку, позавчера только видела ее. ..
..
Лечение:
Верона, Рибоксин, Виардо Форте, Трентал (его не стали пить, у мужа от него сильные головокружения были…), Селен-актив, Тыквеол.
9)
В январе 2014 снова напрашиваюсь на ИИ — ЮВ говорит, что она может мне его делать хоть каждый месяц, но % остается %-том… лишь 17 из 100. Но я конечно надеюсь, хотя в этот раз СГ вообще атас, муж после ныряния в прорубь и болезни, без комментов…
10)
Началась подготовка к ЭКО (пункция июнь 2014, криоперенос август 2014). У меня не сохранились данные — начала писать я и решила проверить еще раз свою толстую черную папку))) и бинго — данные по сперме перед пункцией (отдельно СГ нет, там все в одном «Эмбриологическом протоколе» пишут):
кол-во 117 млн
подвижность — а — 6%, b — 52%, c- 4%, d-38%
нормальных форм 4%
Вообще неплохо)
А вообще для эко это не так важно, главное хоть несколько нормальных найти.
Вообщем про эко отдельный пост будет, так что не углубляюсь — Б наступила — анэмбриония — отмена препаратов поддержки — выкидыш. Сентябрь 2014.
Сентябрь 2014.
11)
После этого муж снова пропивает курс (внимание!) и в январе 2015 наступает самостоятельная беременность.
Препараты: Тестаген, Виардо Форте, Милдронат, Спематон, Селцинк-плюс и т.к.занимается спортом, спрашивает у Таневского что можно из спорт.питания — пьет GEON Био-фактор BCAA — муж считает, что они вкупе со всеми другими помогли, сперма стала намного гуще (простите за подробности, но что уж тут…).
СГ не сдавали, т.к был результат в виде Б.
ЮВ сказала, что еще добавилось к шансам то, что препараты эко действуют неск.месяцев на организм (мой).
Вообщем, радость неописуемая, чудо, я писала об этом отдельный пост (shulia_зб) — потом замершая, чистка и выяснение генетического отклонения плода. Я, конечно, не ученый, но что-то мне подсказывает, что все эти препараты (и мужские и для эко) сыграли не только хорошую роль, но и дали сбой развитию плода… это только мои догадки, не принимайте близко))
12)
Оправились немного, муж пьет снова что-то из того, что раньше, СОБЛЮДАЕТ ВСЕ РЕКОМЕНДАЦИИ (это важно! — ко всем препаратам Таневский всегда говорил, что нужно почаще заниматься сексом/мастурбировать. К этому времени муж уже и прочитал и нашел научные фильмы о том, что действительно для мужчины это обновление спермы каждые 2-3 дня, значительно улучшает качество спермы!) сдаем СГ — май 2015 — и очень неожиданно получаем такой вот результат )))
К этому времени муж уже и прочитал и нашел научные фильмы о том, что действительно для мужчины это обновление спермы каждые 2-3 дня, значительно улучшает качество спермы!) сдаем СГ — май 2015 — и очень неожиданно получаем такой вот результат )))
Двадцать шесть нормальных форм! такого еще не было даже близко…ну и подвижность неплохая и кол-во. Диагноз правда стоит тоже Тератозооспермия.
Это конечно не идеально, мы смотрели бывают мужчины с миллиардами сперматозоидов, но главное то результат! как и говорил врач, с подобной СГ может наступить ЕБ. Я даже немного обижалась на него, т.к.он на нескольких приемах спрашивал обследовали ли меня (как будто блин меня вдоль и поперек уже к тому моменту не обследовали!)типа — у вашего мужа не все так плохо.
В июле 2015 наступает вторая самостоятельная Б, от которой рождается наша дочка.
Девочки, если кто-то ждал в конце поста, что я напишу золотую таблетку, от которой пройдут все проблемы, ее нет… к сожалению. Если б была, то все уже были бы Б..
Если б была, то все уже были бы Б..
Лично мне кажется, что хорошо помог Спематон. Муж считает, что еще и Виардо и этот Био-фактор (девочки, его нельзя просто так пить, он из спортивного питания, так что сначала с врачом обсудите). Это что касается лекарств.
Из рекомендаций, я считаю, помогло увеличение количества эякуляций, спорт, более-менее питание правильное (никакого пива и чипсов), отсутствие бань/саун.
Еще раз скажу — 1) сдать СГ 2) лечить СГ 3) найти ХОРОШЕГО андролога 4) пить ВСЕ препараты и соблюдать ВСЕ рекомендации (какие были у нас я немного написала, у всех может быть индивидуально) 5) поддерживать мужа, а это нелегко, с градусником в одном месте каждый цикл и постоянно ожидая две полоски, не винить в этом другого.
Муж просил добавить в пост (это вообще он мне говорит всегда, чтобы я делилась и люди знали, что не у них одних такие проблемы 👌) — он считает, что из всех курсов назначенного лечения помог который с тестагеном, виардо, спематоном, милдронатом, ну и био-фактор (хотя я была против, чтобы он пил это питание). И конечно соблюдение рекомендаций. Но это все очень индивидуально, кому-то поможет одно, кому-то другое.
И конечно соблюдение рекомендаций. Но это все очень индивидуально, кому-то поможет одно, кому-то другое.
И не забывайте пожалуйста про 3-4х месячное полное обновление состава спермы. Некоторые пишут — мы начали лечение и через месяц сдали Мг а там нет улучшений и т.д — у мужчин только через три месяца после начала лечения можно судить о результатах… Поэтому так много времени уходит на «лечение» СГ… Или еще пишут — мужу перед ЭКО за месяц/2 недели😶 назначили то и то…Без комментариев.
Всем от всего сердца я желаю быть здоровыми и родить здоровых деток, поскорее!
Если есть вопросы, пишите!
Астенозооспермия: что это такое и как влияет на беременность
Около 50% пар с установленным бесплодием не могут стать родителями из-за мужского фактора. В таких случаях мужчине рекомендуют сдать спермограмму. Часто в процессе анализа эякулята обнаруживают астенозооспермию — нарушение подвижности сперматозоидов. В этом материале мы расскажем, почему она возникает, как это влияет на фертильность и чем лечат астенозооспермию.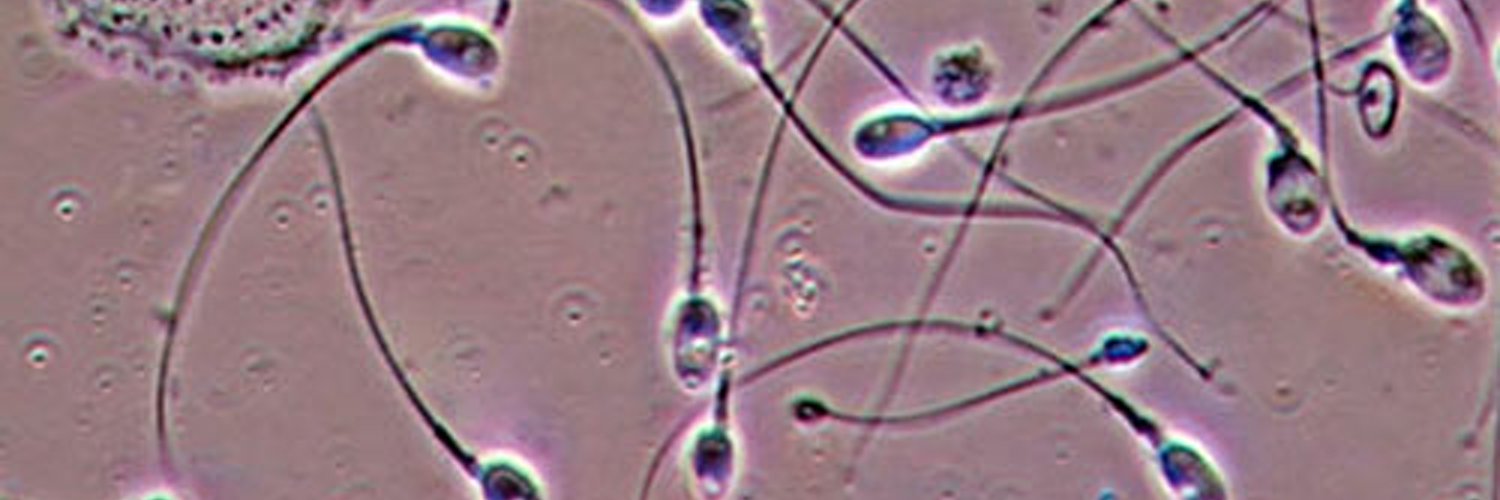
Что такое астенозооспермия
Астенозооспермия — это нарушение характера движения сперматозоидов. Она встречается как самостоятельно, так и в сочетании с другими проблемами — например, со снижением объема эякулята или изменением формы половых клеток.
Нормальный сперматозоид в упрощенном виде состоит из головки, шейки, средней части и хвоста. На конце головки расположена акросома — с помощью акросомальных ферментов сперматозоид растворяет оболочку яйцеклетки. Средняя часть содержит энергетический центр клетки — митохондрии. Если какая-либо часть сперматозоида деформирована или отсутствует, скорость его прямолинейного движения и частота колебаний жгутика падают. Это значительно снижает шансы наступления беременности у партнерши.
Есть три категории подвижности сперматозоидов:
- Прогрессивно-подвижные. Это сперматозоиды, двигающиеся активно, либо линейно, либо по кругу большого радиуса, независимо от скорости. Таких в эякуляте должно быть не менее 32% от общего числа.

- Непрогрессивно-подвижные. Так называют сперматозоиды, плавающие по кругу небольшого радиуса и с жгутиком, который с трудом смещает головку или не смещает ее вообще. В сумме с прогрессивно-подвижными таких сперматозоидов должно быть не менее 38-42% от всех половых клеток в эякуляте.
- Неподвижные. Это сперматозоиды без движения. В норме они отсутствуют.
Астенозооспермия и беременность
Некоторые исследования указывают на связь астенозооспермии и привычного невынашивания беременности. Это состояние, при котором минимум две беременности подряд прерываются на сроке до 22 недель. Вероятность выкидыша увеличивает сочетание астенозооспермии с изменением формы сперматозоида. Наиболее опасная патология — деформация генетического материала, содержащегося в головке.
Причина астенозооспермии
Отдельных причин астенозооспермии нет. К ней приводят различные патологии мужской половой системы, затрагивающие созревание, концентрацию и выведение эякулята. Есть общие неблагоприятные факторы: лишний вес, курение, чрезмерное употребление алкоголя, плохая экологическая обстановка и профессиональные вредности.
Есть общие неблагоприятные факторы: лишний вес, курение, чрезмерное употребление алкоголя, плохая экологическая обстановка и профессиональные вредности.
Диагностика и лечение астенозооспермии
Нарушение подвижности сперматозоидов определяют с помощью спермограммы. Если результаты спермограммы неудовлетворительны, врач может порекомендовать сдать анализ еще раз. Когда второй результат указывает на проблему, врач назначает дополнительные исследования.
Отдельно астенозооспермию не лечат. Это симптом, а не болезнь. Лечение гомеопатией, травами или БАДами не имеет доказанной эффективности. Необходимо обратиться к врачу.
Где можно получить помощь при астенозооспермии
Репродуктивными патологиями занимаются сразу несколько специалистов. Первый, к кому стоит обратиться — врач-репродуктолог. Он определит дальнейшую тактику лечения с учетом клинической ситуации. В клинике репродукции «Эмбрио» принимают врачи-урологи и врачи-гинекологи, репродуктологи с многолетним клиническим опытом, которые помогут справиться с мужским бесплодием. Запишитесь по телефону 8 800 500-22-62 или на сайте.
Запишитесь по телефону 8 800 500-22-62 или на сайте.
Как лечится астенозооспермия? | ЭКО
Есть много причин мужского бесплодия, и астенозооспермия — это состояние, которое часто связано с мужским бесплодием. Состояние относится к частичной или полной неспособности сперматозоидов двигаться — сперматозоидов, у которых нет подвижности.
Подвижность сперматозоидов — незаменимый фактор в воспроизводстве человека. Без способности двигаться или плавать человеческая сперма не может перемещаться от семенников к женской яйцеклетке, что делает все попытки зачатия тщетными.
Выявление астенозооспермии
Астенозооспермия диагностируется путем проведения анализа спермы для определения наличия и, как следствие, степени неподвижности сперматозоидов. Анализы крови также являются частью диагностики, чтобы можно было выявить гормональные нарушения, если таковые имеются. Астенозооспермия подтверждается, когда только 40% или менее сперматозоидов имеют подвижность или когда 32% или менее сперматозоидов имеют прогрессивную подвижность.
Лечение астенозооспермии
Для сценариев, когда выбор внешнего образа жизни способствовал ухудшению здоровья сперматозоидов, рекомендуется сокращение этих привычек наряду с постоянной диагностикой для планирования следующих действий.Медицинские варианты лечения астенозооспермии различаются в зависимости от степени заболевания.
Вспомогательная репродукция — это метод, при котором отбираются здоровые сперматозоиды и используются для оплодотворения яйцеклетки с использованием определенных внешних методов и инструментов, помимо нормальной сексуальной активности. Эти методы используются для противодействия неспособности сперматозоидов перемещаться самостоятельно (отсутствие подвижности). ЭКО / ИКСИ (или экстракорпоральное оплодотворение с внутрицитоплазматической инъекцией) — очень эффективный метод лечения.
Причины астенозооспермии
Состояние мужского бесплодия, такое как астенозооспермия, часто связывают с врожденными дефектами и травмами, связанными с болезнью, вызванной выздоровлением или физическим стрессом. Фрагментация ДНК — основная причина астенозооспермии. Заболевание также может развиться из-за чрезмерного курения и алкоголя — привычек, которые вводят токсины, влияющие на репродуктивные механизмы.
Фрагментация ДНК — основная причина астенозооспермии. Заболевание также может развиться из-за чрезмерного курения и алкоголя — привычек, которые вводят токсины, влияющие на репродуктивные механизмы.
С развитием медицинских технологий лечение астенозооспермии стало легко доступным.Все начинается с простой консультации, а спустя несколько тестов пациенты могут выработать определенный курс действий, который они могут предпринять. Обратитесь к специалисту и узнайте больше об этом состоянии мужского бесплодия и методах лечения, которыми вы можете воспользоваться.
Астеноспермия — значение, причины и лечение
Значение и причины астеноспермии
Хотя наиболее частой причиной мужского бесплодия является низкое количество сперматозоидов (технический термин для этого — олигоспермия), некоторые мужчины бесплодны из-за плохой подвижности сперматозоидов.Обычно не менее 50% сперматозоидов должны быть подвижными; и это должна быть прогрессивная моторика хорошего качества. Это состояние называется астеноспермией или астенозооспермией (астено = слабая). Хотя у многих мужчин с низким количеством сперматозоидов также будет плохая подвижность сперматозоидов (они часто сосуществуют, и это называется олигоастеноспермией), у некоторых мужчин будет нормальное количество сперматозоидов, но очень плохая подвижность сперматозоидов.
Это состояние называется астеноспермией или астенозооспермией (астено = слабая). Хотя у многих мужчин с низким количеством сперматозоидов также будет плохая подвижность сперматозоидов (они часто сосуществуют, и это называется олигоастеноспермией), у некоторых мужчин будет нормальное количество сперматозоидов, но очень плохая подвижность сперматозоидов.
Подвижность сперматозоидов (независимо от того, хорошо ли они движутся) можно оценить только при выполнении анализа спермы в лаборатории.Подвижность сперматозоидов — это способность двигаться. Сперматозоиды бывают двух типов — те, которые плавают, и те, которые не плавают. Помните, что только те сперматозоиды, которые быстро движутся вперед, могут подплыть к яйцеклетке и оплодотворить ее — от других мало пользы. Подвижность оценивается от a до d в соответствии с критериями Руководства Всемирной организации здравоохранения (ВОЗ) следующим образом. Сперматозоиды класса А (быстро прогрессирующие) — это те, которые быстро плывут вперед по прямой — как управляемые ракеты.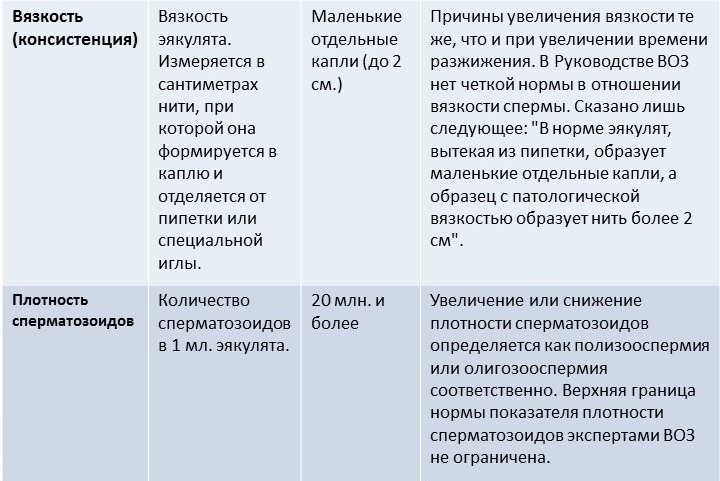 Сперматозоиды степени b (медленно прогрессирующие) плывут вперед, но либо по изогнутой, либо изогнутой линии, либо медленно (медленная линейная или нелинейная подвижность).Сперматозоиды степени c (непрогрессивные) двигают хвостом, но не продвигаются вперед (только локальная подвижность). Сперматозоиды степени d (неподвижные) вообще не двигаются. Сперма сорта c и d считается плохой. В других лабораториях сперма оценивается по шкале от I до IV, и вам нужно спросить своего врача, к какой степени относится эта оценка.
Сперматозоиды степени b (медленно прогрессирующие) плывут вперед, но либо по изогнутой, либо изогнутой линии, либо медленно (медленная линейная или нелинейная подвижность).Сперматозоиды степени c (непрогрессивные) двигают хвостом, но не продвигаются вперед (только локальная подвижность). Сперматозоиды степени d (неподвижные) вообще не двигаются. Сперма сорта c и d считается плохой. В других лабораториях сперма оценивается по шкале от I до IV, и вам нужно спросить своего врача, к какой степени относится эта оценка.
Здесь вы можете увидеть, как выглядит нормальное количество сперматозоидов!
Тем не менее, пациенты хотят лечения, поэтому на врача оказывается давление, чтобы он прописал их, даже если он знает, что терапия может быть бесполезной.Когда большинство пациентов идут к врачу, они ожидают, что он пропишет лекарство и решит их проблему. Поскольку большинство людей по-прежнему считают, что для каждого больного есть таблетки, они ожидают, что врач даст им лекарство (или укол), которое увеличит количество их сперматозоидов. Ни один пациент никогда не хочет слышать правду о том, что на сегодняшний день не существует эффективного лечения увеличения подвижности сперматозоидов.
Ни один пациент никогда не хочет слышать правду о том, что на сегодняшний день не существует эффективного лечения увеличения подвижности сперматозоидов.
Что является лекарством от астеноспермии?
Поскольку большинство врачей это знают, их заставляют прописывать лекарства этим пациентам, потому что они не хотят, чтобы пациент был ими недоволен.Они обеспокоены тем, что, если они не выполнят ожидания пациента относительно рецепта, пациент бросит их и уйдет в другое место, поэтому они часто не говорят пациенту всей правды. Врач также помнит случайные анекдотические успехи (которые возвращаются для последующего наблюдения, в то время как другие покидают врача и теряются для последующего наблюдения) — вот почему пациентов с плохой подвижностью сперматозоидов назначают на все виды лечения, которые только можно вообразить — с небольшой рациональной основой — кломифен, HMG и Инъекции ХГЧ (исходя из того, что то, что хорошо для гуся, должно быть полезно для гусака!), Проксида, тестостерона, витамина Е, витамина С, антиоксидантов, высокопротеиновых диет, гомеопатических таблеток, аюрведических чуран и даже хирургии варикоцеле. Однако сам факт наличия сотен лекарств доказывает, что не существует действующего лекарства! (В конце концов, если бы одно лекарство подействовало, то его прописали бы все врачи, поэтому не было бы необходимости в таком большом количестве разных лекарств!)
Однако сам факт наличия сотен лекарств доказывает, что не существует действующего лекарства! (В конце концов, если бы одно лекарство подействовало, то его прописали бы все врачи, поэтому не было бы необходимости в таком большом количестве разных лекарств!)
Многие врачи оправдывают свои рецепты, говоря: «Все равно не повредит — и в любом случае, что еще мы можем сделать?» Однако такое отношение может быть положительно вредным. Это напрасная трата времени, в течение которого жена стареет, а ее способность к деторождению снижается.Пациенты недовольны отсутствием улучшения количества сперматозоидов и теряют доверие к врачам. Это также мешает пациенту исследовать эффективные методы альтернативной терапии, такие как ЭКО и ИКСИ. Сегодня эмпирическую терапию следует критиковать, если она не используется в качестве краткосрочного терапевтического испытания с определенной конечной точкой.
Слово предупреждения. Медикаментозное лечение мужского бесплодия не имеет большого успеха и имеет неприятные побочные эффекты, поэтому не принимайте его, если ваш врач не объяснит свое обоснование.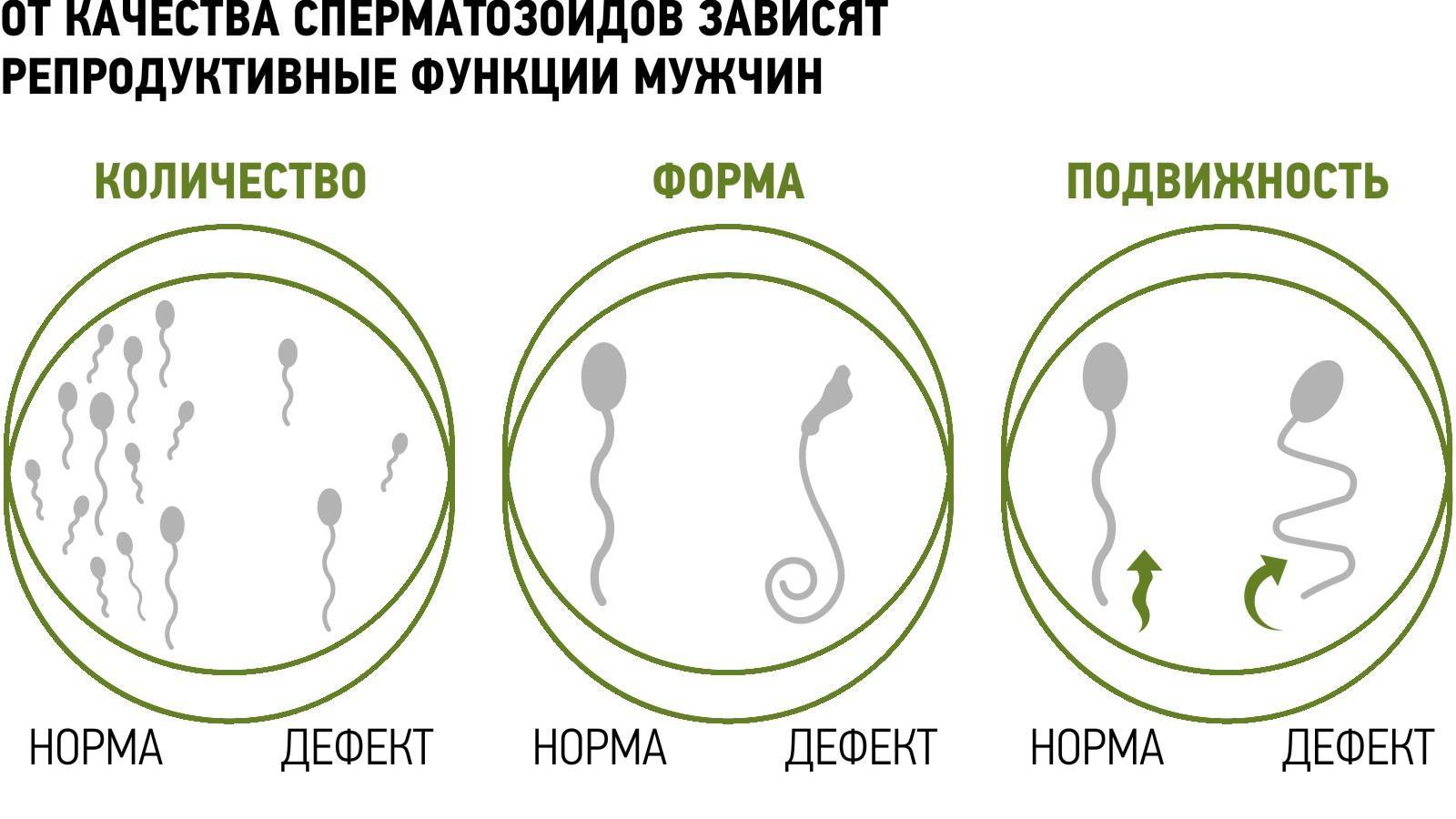 Это лечение лучше всего считать экспериментальным и может быть испытано в качестве терапевтического испытания. Однако убедитесь, что через три месяца сперма проверяется на улучшение, а затем решите, хотите ли вы продолжать.
Это лечение лучше всего считать экспериментальным и может быть испытано в качестве терапевтического испытания. Однако убедитесь, что через три месяца сперма проверяется на улучшение, а затем решите, хотите ли вы продолжать.
Как насчет операции по лечению варикоцеле? Помните, что у многих мужчин с большим варикоцеле отличное количество сперматозоидов и их подвижность, поэтому так сложно сопоставить причину (варикоцеле) и следствие (низкая подвижность сперматозоидов). Вполне возможно, что варикоцеле может быть несвязанной находкой у бесплодных мужчин — отвлекающим маневром.Это означает, что хирургическая коррекция варикоцеле может оказаться бесполезной для улучшения подвижности сперматозоидов — в конце концов, если варикоцеле не является причиной проблемы, то как его лечение поможет? Фактически, контролируемые испытания, сравнивающие хирургическое вмешательство при варикоцеле с отсутствием терапии у мужчин с варикоцеле и плохой подвижностью сперматозоидов, показали, что частота наступления беременности такая же, поэтому, похоже, не имеет значения, лечится ли варикоцеле или нет!
Поскольку операция по лечению варикоцеле проста и понятна, многие врачи до сих пор лечат любое варикоцеле, которое они обнаруживают у бесплодных мужчин, следуя изречению, что лучше что-то делать, чем ничего не делать! Однако имейте в виду, что операция по удалению варикоцеле приведет к улучшению количества и подвижности сперматозоидов только у 30% пациентов, и врач все еще не может предсказать, какой пациент получит помощь. Конечно, простого увеличения количества сперматозоидов недостаточно — и частота наступления беременности после лечения варикоцеле находится в пределах 15%. Однако одна из опасностей лечения варикоцеле заключается в том, что, когда это не помогает, пациенты разочаровываются и отказываются от использования более эффективных методов, таких как вспомогательные репродуктивные методы.
Конечно, простого увеличения количества сперматозоидов недостаточно — и частота наступления беременности после лечения варикоцеле находится в пределах 15%. Однако одна из опасностей лечения варикоцеле заключается в том, что, когда это не помогает, пациенты разочаровываются и отказываются от использования более эффективных методов, таких как вспомогательные репродуктивные методы.
Печальный факт в том, что сегодня не существует метода повышения низкой подвижности сперматозоидов! Вот почему в современном лечении низкого количества сперматозоидов широко используются вспомогательные репродуктивные технологии.Современный протокол лечения мужского бесплодия основан на количестве подвижных сперматозоидов мужчины; и на простой тест, называемый тестом на выживаемость сперматозоидов. Промывают сперму и оценивают ее восстановление; затем промытые сперматозоиды выдерживают в культуральной среде в инкубаторе в течение 24 часов, а затем повторно проверяют. Если количество подвижных сперматозоидов превышает 3 миллиона на мл, это обнадеживает. Однако, если ни одна из сперматозоидов не выживает через 24 часа, это говорит о том, что они могут быть функционально некомпетентными. Лечение зависит от того, насколько низкий показатель.Если он только умеренно снижен (общее количество подвижных сперматозоидов в эякуляте составляет 20 миллионов), имеет смысл попытаться улучшить потенциал фертильности жены, и самым простым лечением для мужчин с умеренно низким количеством сперматозоидов является суперовуляция плюс внутриматочная инсеминация. Если после этого и попытки провести 4 цикла лечения (причина 4 — магическое число в том, что большинство пациенток, которые собираются забеременеть любым методом, обычно делают это в течение 4 циклов), беременность не наступает, вам нужно продолжить и исследовать другие альтернативы, такие как ЭКО или ИКСИ
Однако, если ни одна из сперматозоидов не выживает через 24 часа, это говорит о том, что они могут быть функционально некомпетентными. Лечение зависит от того, насколько низкий показатель.Если он только умеренно снижен (общее количество подвижных сперматозоидов в эякуляте составляет 20 миллионов), имеет смысл попытаться улучшить потенциал фертильности жены, и самым простым лечением для мужчин с умеренно низким количеством сперматозоидов является суперовуляция плюс внутриматочная инсеминация. Если после этого и попытки провести 4 цикла лечения (причина 4 — магическое число в том, что большинство пациенток, которые собираются забеременеть любым методом, обычно делают это в течение 4 циклов), беременность не наступает, вам нужно продолжить и исследовать другие альтернативы, такие как ЭКО или ИКСИ
К сожалению, мы обнаружили, что многие врачи все еще предлагают лечение ВМИ (внутриматочная инсеминация) мужчинам с астеноспермией.Кажется, есть надежда, что промывание спермы поможет врачу восстановить лучшие сперматозоиды; и поскольку для оплодотворения яйцеклетки необходим только один сперматозоид, то ВМИ повысит шансы на беременность. К сожалению, ВМИ — ужасное лечение астеноспермии с очень низким уровнем беременности. Проблема в том, что у мужчин с астеноспермией сперматозоиды функционально неполноценны, поэтому промывание спермы и ВМИ не помогают.
К сожалению, ВМИ — ужасное лечение астеноспермии с очень низким уровнем беременности. Проблема в том, что у мужчин с астеноспермией сперматозоиды функционально неполноценны, поэтому промывание спермы и ВМИ не помогают.
Заключение
Итак, как правильно лечить? Для мужчин с количеством подвижных сперматозоидов в эякуляте более 5 миллионов, логически ЭКО было бы первым предложенным лечением.Это позволит нам задокументировать, может ли сперма оплодотворять яйцеклетки или нет. Если оплодотворение задокументировано, у пациентки есть хорошие шансы забеременеть. Однако, если количество подвижных сперматозоидов меньше 5 миллионов или если оплодотворение полностью не выполнено при ЭКО, то единственным доступным лечением является ИКСИ (интрацитоплазматическая инъекция сперматозоидов, произносится как eeksee) или микроинъекция. ИКСИ произвела революцию в нашем подходе к бесплодию и обещает каждому мужчине возможность иметь ребенка, независимо от того, насколько мало у него сперматозоидов.
Мы лично предпочитаем предлагать лечение ИКСИ непосредственно всем мужчинам с астеноспермией, чтобы избежать риска полной неудачи оплодотворения с помощью экстракорпорального оплодотворения. Это позволяет нам гарантировать, что мы сможем создавать эмбрионы в лаборатории, независимо от того, насколько плохи сперматозоиды.
Как насчет ответа на вопрос на миллион долларов: — Почему у меня низкая подвижность сперматозоидов? К сожалению, в девяти случаях из десяти врач не сможет ответить на этот вопрос, и никакое количество анализов не поможет нам выяснить — это называется идиопатической астеноспермией, которая является диагнозом корзины для бумаг, одному богу известно!Современные исследования показали, что причиной низкого количества сперматозоидов у некоторых мужчин может быть микроделеция Y-хромосомы. Это дорогостоящий тест, который в настоящее время доступен только в исследовательских лабораториях, и он действительно объясняет, почему у нас мало эффективных методов лечения этой распространенной проблемы! Мы знаем, что низкая подвижность сперматозоидов не связана с телосложением, общим состоянием здоровья, диетой, половым аппетитом или частотой полового акта. Хотя незнание причины может быть очень неприятным, медицине еще предстоит многое изучить и понять в отношении мужского бесплодия, которое сегодня является относительно игнорируемой областью.
Хотя незнание причины может быть очень неприятным, медицине еще предстоит многое изучить и понять в отношении мужского бесплодия, которое сегодня является относительно игнорируемой областью.
Основной причиной мужского бесплодия обычно является проблема со спермой. Однако помните, что это не отражается на вашем либидо или сексуальном мастерстве. Иногда мужчинам с недостаточностью яичек это трудно понять (но, доктор, я занимаюсь сексом два раза в день! Как у меня может быть нулевое количество сперматозоидов?). Причина этого в том, что семенник состоит из двух отделов. Один отсек, семенные канальцы, производит сперму. Другой отсек, интерстиций ткани между канальцами (где находятся клетки Лейдига), вырабатывает мужской половой гормон, тестостерон, который вызывает мужское половое влечение.Теперь, хотя канальцы можно легко повредить, клетки Лейдига гораздо более устойчивы к повреждениям и будут продолжать нормально функционировать у большинства пациентов с недостаточностью яичек.
Вот почему диагноз «низкая подвижность сперматозоидов» может быть таким ударом по эго — это совершенно неожиданно, потому что он не связан с другими симптомами или признаками. Мужчины реагируют по-разному — но общие чувства включают гнев на жену и врача; обида по поводу необходимости участвовать в обследовании и лечении бесплодия, поскольку они считают, что рожать детей — это работа женщины; потеря самооценки; и временная сексуальная дисфункция, такая как потеря желания и плохая эрекция.Многие мужчины также чувствуют себя очень виноватыми за то, что из-за своих проблем со здоровьем они лишают жену радостей материнства. К сожалению, социальная поддержка бесплодного мужчины практически отсутствует, и он вынужден смело выступать и показывать, что ему все равно. Поскольку он мужчина, ему не разрешается демонстрировать свои эмоции. Ожидается, что он обеспечит жене плечо, на котором она сможет плакать, но ему нужно научиться плакать одному. Однако помните, что тяга к отцовству может быть биологически такой же сильной, как потребность в материнстве, и мы должны перестать относиться к бесплодным мужчинам как к гражданам второго сорта.
Нужна помощь, чтобы забеременеть? Отправьте мне свои медицинские данные, заполнив форму на https://www.drmalpani.com/free-second-opinion, чтобы я мог помочь вам!
Мобильный телефон нашей клиники Whatsapp: +91 9867441589
Низкая подвижность сперматозоидов: причины, диапазон и лечение
Подвижность сперматозоидов — это способность сперматозоидов эффективно двигаться. Это важно для фертильности, потому что сперматозоиды должны проходить через репродуктивный тракт женщины, чтобы достичь ее яйцеклетки и оплодотворить ее.Плохая подвижность сперматозоидов может быть причиной бесплодия по мужскому фактору.
В этой статье мы рассмотрим влияние подвижности сперматозоидов на фертильность, а также причины плохой подвижности сперматозоидов и то, что можно сделать для ее улучшения.
Существует два типа подвижности сперматозоидов, в зависимости от того, как плавают отдельные сперматозоиды.
Прогрессивная подвижность сперматозоидов, которые плавают по прямой линии или по большим кругам.
Непрогрессивная подвижность относится к сперматозоидам, которые не движутся по прямым линиям или которые плавают очень узкими кругами.
Чтобы сперматозоиды могли пройти через цервикальную слизь и оплодотворить женскую яйцеклетку, они должны иметь прогрессивную подвижность не менее 25 микрометров в секунду.
Плохая подвижность сперматозоидов или астенозооспермия диагностируется, когда менее 32 процентов сперматозоидов способны эффективно двигаться.
Как это влияет на фертильность?
Во всем мире от 60 до 80 миллионов пар страдают от бесплодия, и показатели варьируются от страны к стране.
Считается, что в США этот показатель составляет около 10 процентов пар.Цифра основана на определении бесплодия как невозможности зачать ребенка после 12 месяцев попыток.
Мужское бесплодие — это когда проблема с биологией мужчины не позволяет ему зачать ребенка. На его долю приходится от 40 до 50 процентов случаев бесплодия и затрагивает около 7 процентов мужчин.
Мужское бесплодие обычно является результатом дефицита спермы, наиболее распространенными из которых являются:
- Низкое количество сперматозоидов или олигоспермия
- Плохая подвижность сперматозоидов
- Неправильная форма сперматозоидов или тератоспермия
Около 90 процентов мужского бесплодия проблемы вызваны низким количеством сперматозоидов, но плохая подвижность сперматозоидов также является важным фактором.
Поделиться на PinterestРазличные состояния, поражающие яички, могут вызывать нарушение подвижности сперматозоидов.
Причины низкой подвижности сперматозоидов различны, и многие случаи необъяснимы.
Повреждение яичек, которые производят и хранят сперму, может повлиять на качество спермы.
Распространенные причины повреждения яичек:
Длительный прием анаболических стероидов может снизить количество и подвижность сперматозоидов. Наркотики, такие как каннабис и кокаин, а также некоторые лечебные травы, также могут влиять на качество спермы.
Варикоцеле, состояние расширенных вен в мошонке, также связано с низкой подвижностью сперматозоидов.
Анализ спермы — это самый простой и полезный тест, который может выявить 9 из 10 мужчин с проблемами фертильности. Тест оценивает образование сперматозоидов, а также то, как они взаимодействуют с семенной жидкостью.
Образец обычно собирается мастурбацией. Мужчину попросят воздержаться от секса от 2 до 7 дней перед взятием образца для увеличения объема спермы.
Необходимо собрать всю эякуляцию в стерильный контейнер для обеспечения полноты результатов теста.
Образец обычно собирается в отдельной комнате в кабинете врача или в пункте сбора, хотя в некоторых случаях его можно собрать и дома. В этом случае образец необходимо доставить на анализ в течение часа.
Образец не следует хранить в холодильнике, врачи рекомендуют держать его близко к телу во время транспортировки, чтобы он оставался при температуре тела.Это обеспечит наилучшее возможное качество при анализе.
Иногда образец может быть взят во время полового акта, либо в специально разработанном презервативе, либо путем извлечения перед эякуляцией. Важно не использовать для этого коммерческий презерватив, так как во многих есть лубриканты или спермициды, которые могут испортить образец.
Образцы могут отличаться по разным причинам, включая продолжительность воздержания от половых сношений и болезнь. В результате обычно собирают две пробы.Между ними может быть от 2 до 4 недель.
Если процент прогрессивно подвижных сперматозоидов меньше 32 процентов, диагноз может быть низкой подвижностью сперматозоидов.
Поделиться на Pinterest. Чрезмерное употребление алкоголя, а также курение или употребление рекреационных наркотиков может отрицательно сказаться на подвижности сперматозоидов.
Люди могут выбрать образ жизни, который поможет улучшить качество их спермы. Курение может снизить фертильность и, как было доказано, влияет на подвижность сперматозоидов.
Рекреационные наркотики, включая каннабис, амфетамины и опиаты, а также чрезмерное употребление алкоголя также снижают качество спермы.Врачи советуют избегать этого, если они пытаются забеременеть.
Избыточный вес при индексе массы тела 25 и более может повлиять как на качество, так и на количество сперматозоидов.
Существует связь между повышением температуры мошонки и ухудшением качества спермы. Идеальная температура для выделения спермы составляет около 94 ° F или чуть ниже температуры тела, поэтому может помочь свободное нижнее белье и простые меры по сохранению яичек в прохладе.
Полезные шаги включают регулярные перерывы при работе в жаркой среде, а также вставание и передвижение, если человек проводит длительное время сидя.
Нет никаких доказательств того, что дополнительные методы лечения эффективны в улучшении подвижности сперматозоидов.
Плохая подвижность сперматозоидов может привести к мужскому бесплодию, но лечение доступно. Некоторые варианты включают:
- Внутриматочное оплодотворение (ВМИ) : Процедура ВМИ, также известная как искусственное оплодотворение, включает сбор и промывание спермы. Затем самые быстро движущиеся сперматозоиды вводятся в матку с помощью тонкой пластиковой трубки.
- Экстракорпоральное оплодотворение (ЭКО) : Во время ЭКО женщине вводят лекарства, стимулирующие производство яйцеклеток, которые удаляются из яичников и оплодотворяются спермой в лаборатории.Полученный эмбрион затем возвращается в матку для развития.
- Донорство спермы : Человек, желающий забеременеть, может получить донорскую сперму для использования в процедуре ЭКО.
Всем, кто безуспешно пытался забеременеть более 12 месяцев, рекомендуется поговорить со своим врачом, чтобы проверить, нет ли там проблем с фертильностью.
Что нужно знать
- CareNotes
- Олигоастенотератозооспермия
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях.Несоблюдение может повлечь судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что такое олигоастенотератозооспермия?
Олигоастенотератозооспермия (ОАТ) — это состояние, которое включает олигозооспермию (низкое количество сперматозоидов), астенозооспермию (плохое движение сперматозоидов) и тератозооспермию (аномальную форму сперматозоидов). ОАТ — наиболее частая причина снижения фертильности у мужчин. Субфертильность — это когда мужчина не может забеременеть после 1 года регулярных половых контактов без противозачаточных средств.
Что вызывает ОАТ?
Причина может быть неизвестна.Возможные причины бесплодия:
- Лекарства , такие как стероиды и лекарства, используемые для лечения высокого кровяного давления, рака или депрессии, могут повлиять на вашу фертильность.
- Генетика может вызвать бесплодие. Это означает, что вы могли родиться с генами, которые вызвали бесплодие. Гены могут влиять на выработку, перемещение и транспортировку сперматозоидов.
- Аномальный уровень гормонов может влиять на выработку спермы.
- Антитела могут атаковать вашу сперму.Антитела — это белки, вырабатываемые иммунной системой, которые атакуют вирусы или бактерии.
- Инфекции мужской репродуктивной системы, особенно простаты, могут влиять на мужскую фертильность.
- Образ жизни такой выбор, как курение, употребление алкоголя и запрещенных наркотиков, может повлиять на производство спермы.
- Варикоцеле — это состояние, при котором вены в мошонке расширяются и расширяются.
Каковы признаки и симптомы ОАТ?
Главный признак — вы не забеременели после 1 года регулярного незащищенного секса.Другие признаки и симптомы будут зависеть от того, что вызывает бесплодие. Если у вас варикоцеле, на мошонке образуется опухоль или опухоль, напоминающая мешок с глистами.
Как диагностируется ОАТ?
Ваш лечащий врач спросит о вашем текущем здоровье и состоянии вашего здоровья в прошлом. Возможно, ему потребуется знать, как долго вы и ваш партнер пытаетесь забеременеть. Сообщите ему, когда и как часто вы занимаетесь сексом, и есть ли у вас проблемы. Вас также спросят, употребляете ли вы алкоголь или курите, и какие лекарства вы принимаете.Вам может понадобиться любое из следующего:
- Будет проведен медицинский осмотр . Ваш лечащий врач будет искать признаки дисбаланса ваших гормонов. Примеры включают увеличение жировых отложений, волос на теле и ткани груди. Также будут исследованы размер и форма ваших яичек.
- Анализы крови могут быть сделаны, чтобы найти причину вашего бесплодия или получить информацию о вашем общем состоянии здоровья.
- Генетические тесты могут быть выполнены для поиска аномальных генов.Аномальные гены могут вызвать небольшое количество сперматозоидов.
- Анализ спермы — это тест, используемый для проверки фертильности мужчины. Этот тест может показать повышенное количество лейкоцитов в сперме, что может вызвать проблемы с движением и функцией сперматозоидов.
- Анализ спермы проверяет движение вашей спермы через слизь. Также можно измерить количество сперматозоидов.
- Венография спермы — это тест для проверки положения вен в мошонке.Во время этого теста врач нанесет краситель на ваше тело и сделает рентген, чтобы определить варикоцеле. Сообщите врачу, если у вас когда-либо была аллергическая реакция на контрастный краситель.
- Ультразвук мошонки используется для обнаружения уплотнений и других изменений в яичках и мошонке, таких как варикоцеле.
Как лечится ОАТ?
Лечение будет зависеть от причины вашего ОАТ. У вас может быть любое из следующего:
- Лекарства можно давать для лечения инфекции.Гормоны могут использоваться для лечения гормонального дисбаланса. Стероиды могут использоваться для лечения бесплодия, вызванного проблемами иммунной системы. Ваш лечащий врач может порекомендовать антиоксиданты, чтобы уменьшить повреждение сперматозоидов, вызванное активными формами кислорода (АФК). АФК может повлиять на нормальную функцию сперматозоидов. Антиоксиданты могут включать витамин E, витамин C и глутатион.
- Чрескожная эмболизация — это процедура, применяемая для лечения варикоцеле. Кровоток в расширенных венах блокируется, чтобы остановить кровоток.
- Извлечение спермы — это процедура, выполняемая для удаления спермы из яичек или придатков яичка. Собранную сперму можно сохранить или использовать для оплодотворения женской яйцеклетки.
- Операция может потребоваться для удаления варикоцеле.
Когда мне следует связаться с поставщиком медицинских услуг?
- У вас опухоль или уплотнение в мошонке.
- У вас боль в паховой области, которая не проходит.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер. Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом, прежде чем следовать какой-либо лечебной схеме, чтобы узнать, безопасно ли она для вас и эффективна.
© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Подробнее об олигоастенотератозооспермии
IBM Watson Micromedex
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Астенозооспермия — обзор | Темы ScienceDirect
Концентрация и подвижность
Концентрация и подвижность, вероятно, являются наиболее важными из основных параметров семенного материала. Термин олигозооспермия относится к низкому количеству сперматозоидов, а астенозооспермия — к снижению подвижности. Криптозооспермия относится к количеству сперматозоидов, которое настолько низкое, что может быть почти азооспермией (Niederberger, 2011).
Концентрация сперматозоидов или плотность сперматозоидов означает количество сперматозоидов на единицу объема (миллилитр) спермы.Общее количество сперматозоидов, которое представляет собой концентрацию, умноженную на объем спермы, считается более важным, чем концентрация сперматозоидов (Rothmann and Reese, 2009). Общее количество (количество сперматозоидов в эякуляте) позволяет оценить функцию яичек и проходимость эякуляторных канальцев (Rothmann and Reese, 2009; ВОЗ, 2010). Общий подсчет подвижности (часто называемый TOMO) также является важным и актуальным измерением, принимая во внимание концентрацию сперматозоидов, подвижность и объем спермы.Нижний референтный предел концентрации сперматозоидов составляет 15 миллионов сперматозоидов на миллилитр (диапазон 12–16) (ВОЗ, 2010). Контрольное значение для общего количества сперматозоидов составляет 39 миллионов (ВОЗ, 2010). Ранее сообщалось, что пороговые значения концентрации сперматозоидов составляют 13,5 млн / мл и 48 млн / мл (Guzick et al., 2001), что означает, что у мужчин с концентрацией сперматозоидов выше порогового значения любое медицинское или хирургическое лечение вряд ли существенно увеличивают шансы на зачатие (Niederberger, 2011).Частота наступления беременности снизится, если количество сперматозоидов будет ниже контрольных значений 15–20 миллионов на миллилитр, но только ниже 5 миллионов на миллилитр фертильность значительно снизится (Bjorndahl, 2010; Poch and Sigman, 2010; Niederberger, 2011).
Помимо неполного сбора образцов, на количество сперматозоидов может влиять время воздержания и внешние факторы, такие как общее заболевание и лихорадка, лекарства, рекреационные наркотики и воздействие окружающей среды или на рабочем месте (Bjorndahl et al., 2010). Низкое количество сперматозоидов может быть вызвано гормональными проблемами. Повышенный уровень гормона ФСГ при низком количестве сперматозоидов может указывать на недостаточность яичек. Хромосомные микроделеции, особенно делеции Y-хромосомы, также следует рассматривать как причину крайне низкого количества сперматозоидов или азооспермии (Oates and Lamb, 2009; Niederberger, 2011).
Подвижность сперматозоидов оценить труднее, чем количество сперматозоидов, поскольку подвижность может быть очень субъективной. Кроме того, о подвижности часто неточно сообщают лаборатории, которые нечасто проводят анализ спермы, а также технические специалисты, не знакомые с внешним видом подвижных сперматозоидов под микроскопом (Niederberger, 2011).Подвижность сперматозоидов обычно выражается как общий процент подвижности. Классификация прогрессивной моторики, то есть движения, которое является быстрым и в основном линейным, также может быть полезной для интерпретации. Быстрая прогрессирующая подвижность — важное функциональное свойство сперматозоидов, связанное с фертильностью и успехом оплодотворения (Bjorndahl et al., 2010). ВОЗ классифицирует подвижность как «прогрессивную подвижность», при которой сперматозоиды активно движутся либо линейно, либо по большому кругу независимо от скорости, «непрогрессивную подвижность», которая включает в себя все другие модели движения, при которых сперматозоиды движутся, но не прогрессируют, а также отсутствие подвижности или движения. вообще (ВОЗ, 2010; Niederberger, 2011).Классификация общей подвижности, сообщаемая лабораторией, должна быть определена в лабораторном отчете. Обычно общая подвижность включает как прогрессивную, так и непрогрессивную подвижность и рассчитывается как количество подвижных сперматозоидов, деленное на общее подсчитанное количество, выраженное в процентах. Наряду с прогрессирующей и непрогрессивной подвижностью, качество движения сперматозоидов часто классифицируется по цифровой шкале (0–4) или буквенной шкале (типы от a до d). Нижний референтный предел для общей моторики составляет 40%, а для прогрессивной моторики — 32% (ВОЗ, 2010).Пороговые значения фертильности составляют от 32% до 63% (Guzick et al., 2001).
На подвижность сперматозоидов влияет множество факторов, включая, помимо прочего, продолжительность выдержки от сбора до анализа, а также медицинские факторы, такие как наличие варикоцеле, воздействие на яички повышенной температуры и воздействия окружающей среды. Варикоцеле — это увеличение или расширение вен яичек (Nagler and Grotas, 2009). Низкая подвижность также может быть вызвана длительным воздержанием, генитальной инфекцией и воспалением дополнительных половых желез, антиспермальными антителами и структурными дефектами сперматозоидов (Sigman et al., 2009; Bjorndahl et al., 2010; Нидербергер, 2011). Полное отсутствие подвижности может быть вызвано ультраструктурными дефектами средней части или хвоста сперматозоидов, состоянием, называемым синдромом неподвижных ресничек или синдромом Картагенера (Sigman et al., 2009; Bjorndahl et al., 2010).
Оценка жизнеспособности или жизнеспособности может быть проверкой точности измерения низкой подвижности и позволяет лаборатории определить полную неподвижность из-за дефектов средней части или хвоста сперматозоидов и других факторов (Mortimer, 1994; Bjorndahl, 2010).В случаях низкой подвижности, особенно в образцах с подвижностью менее 40% (ВОЗ, 2010) (некоторые лаборатории используют менее 25% в качестве порогового значения для окрашивания жизнеспособности), можно использовать окрашивание, чтобы определить, являются ли неподвижные сперматозоиды метаболически жив. Сперма с поврежденными мембранами и, таким образом, мертвая, заберет жизненно важное пятно. Общее количество живых сперматозоидов путем исключения красителя получается путем умножения процента живых сперматозоидов на общее количество сперматозоидов.
В таких случаях снижение жизнеспособности может быть связано с такими факторами, как токсическое воздействие, воздействие экстремальных температур, антиспермальные антитела или структурные дефекты (Sigman et al., 2009; Бьорндаль, 2010). Высокий процент живых, но неподвижных сперматозоидов может указывать на структурные дефекты, но высокий процент неподвижных и нежизнеспособных сперматозоидов может указывать на дисфункцию яичек (придатка яичка) (ВОЗ, 2010).
Астенозооспермия — Forum Instituto Bernabeu
Астенозооспермия — это уменьшение процента подвижных сперматозоидов в образце спермы, которое определяется с помощью семинограммы или анализа спермы.
В настоящее время семинограммы являются основным инструментом, который дает нам информацию для оценки фертильности мужчины, и они очень полезны при выборе индивидуального лечения для соответствующей пары.Анализ может использоваться для оценки множества факторов, таких как концентрация, подвижность и морфология сперматозоидов, присутствующих в эякуляте, среди прочего.
Согласно критериям, включенным в 5 -е издание Руководства Всемирной организации здравоохранения (ВОЗ) (2010), мужчина страдает астенозооспермией, когда менее 32% сперматозоидов в эякуляте имеют прогрессирующую подвижность (сперматозоиды перемещаются) или когда оно составляет менее 40% от общего количества подвижных сперматозоидов (подвижных сперматозоидов, которые движутся и не двигаются).
Астенозооспермия вызывает бесплодие, потому что, когда сперматозоиды не имеют прогрессирующей подвижности, они не могут достичь яйцеклетки и оплодотворить ее, и, следовательно, беременность не наступает.
Причины не очень хорошо изучены, но известно, что на подвижность сперматозоидов могут влиять такие факторы, как:
- Наличие антиспермальных антител
- Чрезмерное употребление алкоголя или других наркотиков (табак, марихуана и т. Д.)
- Возраст: подвижность снижается с 45 лет
- Воздействие токсичных продуктов (удобрения, химические растворители)
- Инфекции в сперма
- Проблемы в яичках
- Тератозооспермия: аномальная морфология сперматозоидов, особенно в хвостовой и средней части
- Варикоцеле
- Плохое питание
- Вазэктомии
- Лихорадка
- сауны, обтягивающая одежда…)
В зависимости от степени астенозооспермии могут быть предусмотрены различные методы лечения для достижения беременности.Наиболее успешным из них является ИКСИ (интрацитоплазматическая инъекция сперматозоидов), поскольку она обеспечивает попадание сперматозоидов в яйцеклетку. Это снижает риск неудачи оплодотворения до абсолютного минимума, что может случиться при классическом экстракорпоральном оплодотворении (ЭКО) или при искусственном оплодотворении.
Есть несколько методов, которые можно использовать для улучшения подвижности сперматозоидов. Среди наиболее важных — привычки в еде. Некоторые продукты, богатые незаменимыми аминокислотами, такими как L-карнитин и антиоксиданты, в сочетании со здоровым образом жизни помогают улучшить качество спермы.
Астенозооспермия
3.8 (76.67%) 6 голосов
Астеноспермия | Лучшие гомеопатические препараты ⭐️⭐️⭐️⭐️⭐️
Низкая подвижность сперматозоидов: специальное лечение для мужчин
Welling Homeopathy Treatment предлагает специальные гомеопатические лекарства для лечения астеноспермии (пониженной подвижности сперматозоидов), помогая таким мужчинам, как вы, стать отцом ребенка в ближайшее время.Наше лечение может помочь в качестве самостоятельного лечения или в качестве лечения перед ЭКО для улучшения количества, подвижности и морфологии сперматозоидов.
Астенозооспермия относится к дефектам подвижности сперматозоидов. Когда прямое прогрессирование сперматозоидов = 50% (степень a + b) или быстрое прогрессирование = 25% (степень a), такой образец называется астенозооспермией. Изолированные проблемы с подвижностью при нормальном количестве и морфологии сперматозоидов больше говорят в пользу варикоцеле. Однако при астенозооспермии также необходимо учитывать инфекции и гормональные проблемы, а также повышенный уровень активных форм кислорода.Если причина известна, тогда помогает лечение основного заболевания.
Хотя самой частой причиной мужского бесплодия является низкое количество сперматозоидов (технический термин для этого — олигоспермия), некоторые мужчины бесплодны из-за плохой подвижности сперматозоидов.
Причины астеноспермии (низкая подвижность сперматозоидов)
1. Проблемы с производством спермы — такие проблемы могут быть генетическими (например, синдром Клайнфельтера) или вызваны гормональным расстройством
2. Повреждение и заболевание яичек — травмы, влияющие на яички могут влиять на выработку спермы и вызывать низкое количество сперматозоидов
3.Недоедание и дефицит питательных веществ — недостаток некоторых питательных веществ (например, цинка, селена, витамина C и т. Д.) Также может привести к низкому количеству сперматозоидов
4. Перегрев — чрезмерное нагревание от саун, гидромассажных ванн и т. Д. Может снизить выработку спермы и понизить ее. количество сперматозоидов
5. Курение — курение сигарет может ухудшить мужскую фертильность, поскольку известно, что оно снижает количество сперматозоидов и продолжительность жизни сперматозоидов.
Симптомы астеноспермии (низкая подвижность сперматозоидов)
Варикоцеле может протекать бессимптомно или вызывать боль. который может варьироваться от тупого дискомфорта до резкой боли.Некоторые пациенты описывают боль как ломоту или чувство тяжести. Иногда пациент может увидеть или нащупать увеличенную вену. Болезненное варикоцеле обычно заметно по размеру.
Боль при варикоцеле может усиливаться после того, как вы сидите или стоите, когда давление в расширенных венах увеличивается. Физические нагрузки, особенно поднятие тяжестей, могут вызвать боль от варикоцеле или даже вызвать их появление.
Лечение астеноспермии
В Welling Homeopathy наш протокол лечения бесплодия предлагает высокоспециализированное лечение астеноспермии.
Существует также множество пищевых добавок, а также витаминов и сырья, которые, как считается, помогают при низком количестве сперматозоидов. Также может помочь соблюдение диеты с высоким содержанием белка и низким содержанием жиров, богатой овощами и цельнозерновыми продуктами. Время полового акта также может повлиять на низкое количество сперматозоидов. Например, реже эякуляция помогает снизить количество сперматозоидов.
Домашние средства от астеноспермии (низкая подвижность сперматозоидов)
1. Держитесь подальше от сигарет и алкоголя
2.Практикуйте йогу и медитацию, чтобы избавиться от стресса
3. Старайтесь регулярно заниматься спортом
4. Старайтесь поддерживать трехдневный перерыв между двумя последовательными эякуляциями, чтобы сохранить фертильность
5.